БОГОРОДЧАНСЬКИЙ ВІДДІЛ ДУ “ІВАНО-ФРАНКІВСЬКИЙ ОБЛАСНИЙ ЦЕНТР КОНТРОЛЮ ТА ПРОФІЛАКТИКИ ХВОРОБ МОЗ”
13.11.2024 року
Цукровий діабет.Поради з профілактики .

Цукровий діабет - серйозне захворювання, від якого щороку помирає понад мільйон людей, і захворіти на нього може кожен.
Діабет виникає, коли наш організм не може впоратися з рівнем цукру (глюкози) у крові. Кров стає густою, і згодом це може призвести до інфаркту, інсульту, сліпоти, ниркової недостатності та гангрени нижніх кінцівок.
Поширеність цукрового діабету в світі, як і в Україні, невпинно зростає. За даними ВООЗ, на сьогодні у світі близько 450 мільйонів хворих на діабет. Це майже вчетверо більше, ніж 40 років тому.
Однак, попри серйозну загрозу, яку діабет становить для здоров'я, половина діабетиків навіть не підозрюють про свою хворобу.
При цьому часто, щоб уникнути цукрового діабету, достатньо просто змінити свої звички та відкоригувати стиль життя.
Причини діабету
Коли ми їмо, наш організм переробляє вуглеводи, що містяться в їжі, на цукор (глюкозу). За його засвоєння відповідає інсулін - гормон підшлункової залози, який дає клітинам сигнал поглинати розчинену в крові глюкозу та використовувати її як джерело енергії.
Діабет виникає тоді, коли виробництво інсуліну припиняється або гормон не може нормально виконувати свою функцію, внаслідок чого цукор починає накопичуватися в крові.
Типи діабету
Цукровий діабет буває кількох типів:
При діабеті 1 типу підшлункова залоза припиняє виробляти інсулін і цукор починає накопичуватися в крові.
Найчастіше це трапляється досить рано - у дитячому чи підлітковому віці.
Вчені досі не знають, з якої саме причини це відбувається, однак, вважають, що тут свою роль може відігравати генетична схильність або вірусна інфекція, що пошкоджує клітини підшлункової, відповідальні за виробництво інсуліну.
Приблизно 10% діабетиків страждають саме на діабет 1 типу.
При діабеті 2 типу виробництво інсуліну не припиняється повністю, однак його недостатньо, або щось заважає йому ефективно працювати. Це зазвичай відбувається в середньому віці або ближче до старості, однак діабет другого типу зустрічається і в молодих, якщо вони страждають на ожиріння чи ведуть малорухливий спосіб життя.
Розрізняють і так званий предіабет - підвищений рівень глюкози у крові, що також може призвести до розвитку повноцінного захворювання.
Чому виникає діабет 2 типу?
На відміну від цукрового діабету 1 типу, при якому підшлункова залоза не виробляє інсулін (саме цей гормон сприяє надходженню глюкози із крові до клітини, де вона використовується як джерело енергії), цукровий діабет 2 типу називається «інсулінонезалежний».
Чому тоді з’являється гіперглікемія?
-
Підшлункова залоза може виробляти менше інсуліну, ніж потрібно для транспортування глюкози до клітини. Іноді гормон виробляється «не вчасно» – інсулін нам потрібен саме після вживання їжі, коли концентрація глюкози у крові найвища;
-
клітини організму перестали сприймати інсулін – розвивається інсулінорезистентність.
Причини цукрового діабету 2 типу – це поєднання генетичної схильності та факторів ризику:
-
вік і стать (за статистикою, до цукрового діабету 2 типу більш схильні жінки віком від 45 років);
-
малорухливий спосіб життя;
-
неправильне харчування (переїдання, надлишок у раціоні швидких вуглеводів, нестача вітамінів і клітковини);
-
вживання деяких ліків (стероїди, статини, діуретики тощо);
-
гестаційний діабет в анамнезі.
Важливу роль у лікуванні цукрового діабету 2 типу відіграє дієта – правильне харчування допоможе знизити вагу, підтримувати здоров’я серця та судин, легше контролювати рівень глюкози. Норма цукру в крові для людей із діабетом 2 типу знаходиться у діапазоні від 4,4 до 7,2 ммоль/л натщесерце та до 10,0 ммоль/л після прийому їжі. Стежте, щоб цукор не перевищував ці значення. Аби ви могли самостійно контролювати глікемію, радимо придбати портативний глюкометр.
Симптоми діабету
-
постійна спрага та відчуття голоду
-
часте сечовипускання, особливо в нічний час
-
підвищена втомлюваність
-
втрата ваги без причини
-
погіршення зору,затуманений зір
-
порізи і подряпини, які довго загоюються
-
оніміння кінцівок,поколювання в руках та ногах
Ці симптоми є узагальненими. Якщо ви довгий час спостерігаєте такі зміни в організмі, звертайтеся до сімейного лікаря для подальшої діагностики.
Часто симптоми є прихованими,особливо це стосується діабету 2 типу і людина може не здогадуватися про свій діагноз. Тому важливо контролювати рівень глюкози в крові регулярно.
Поради з профілактики діабету:
1. Збільшіть фізичну активність
Регулярні фізичні навантаження допоможуть вам позбавитися зайвої ваги, знизити рівень цукру в крові, підвищити чутливість до інсуліну. Це можуть бути вправи на свіжому повітрі, фітнес-програма тощо.
2. Дотримуйтеся здорового харчування
Дієти, що ґрунтуються на відмові від конкретних продуктів, допомагають схуднути, проте вони можуть позбавити вас від необхідних нутрієнтів. При виборі типу харчування для профілактики або при діабеті потрібно проконсультуватися зі спеціалістом та враховувати ваші індивідуальні особливості, щоби не зашкодити організму.
3. Споживайте більше клітковини та цільнозернових продуктів
Клітковина допомагає: зменшити ризик діабету, покращити контроль рівня цукру в крові, знизити ризик серцевих захворювань. У цьому також допомагають цільнозернові. Їжте більше овочів, фруктів, горіхів, крупи.
4. Стежте за вагою
Якщо у вас ожиріння чи надмірна вага, ризик захворіти на діабет зростає. Доведено, що втрата надмірної ваги сприяє поліпшенню здоров’я. Завдяки заняттям спортом та втраті зайвої ваги, ризик діабету зменшується на понад 50%.
5. Утримуйтеся від куріння та зловживання алкоголем
Куріння може призвести до підвищення цукру та резистентності до інсуліну. Чим більше ви курите, тим більший ризик діабету. Надмірна кількість алкоголю також впливає на ризик розвитку хвороби.
Які ускладнення дає діабет?
Високий рівень цукру в крові може дуже пошкодити судини. Коли кров густішає, їй стає важче рухатися тілом - до деяких клітин вона може не доходити зовсім, що підвищує ризик ушкодження нервів (це призводить до втрати чутливості й больових відчуттів), втрати зору та розвитку інфекційних захворювань ступнів. Зниження кровотоку через уражені судини в поєднанні з ураженням нервових закінчень значно підвищує ризик виникнення виразок на ногах, їх інфікування та в кінцевому результаті – ампутації.
За даними ВООЗ, цукровий діабет є однією з основних причин розвитку сліпоти, ниркової недостатності, інфаркту, інсульту та гангрени нижніх кінцівок, що призводить до ампутації ніг.
Не потрібно боятися. Пам’ятайте, ви можете керувати своїм станом здоров’я! Здоровий спосіб життя, фізичні вправи, правильне харчування дозволить вам жити повноцінно.
Завідувач відділення епіднагляду (спостереження)
та профілактики неінфекційних захворювань Богородчанського відділу ДУ» Івано-Франківський ОЦКПХ МОЗ» Лілія Концур
11.11.2024 року
Місяць для чоловіків МОВЕМБЕР

■■У листопаді тисячі чоловіків в усьому світі традиційно долучаються до інформаційної кампанії #Мовембер або «Вусопад» #VUSOPAD.
■Впродовж листопада чоловіки відрощують вуса, змінюючи свій звичайний імідж на вусачів, – це привертає увагу оточуючих і є початком розмови про існуючі проблеми чоловічого здоров’я – рак простати, рак яєчка та чоловічу депресію.
■■Заклопотаність, страх, сором та дискомфорт - саме це заважає чоловікам подбати про своє здоров'я. Як зазначають психологи, дуже часто чоловіки «не хочуть питати вказівок і не хочуть консультуватися з експертом про те, про що менше знають».
■Заохочуючи чоловіків, Мовембер має на меті збільшити кількість виявлень раку ранньої стадії, коли хвороба є виліковною, забезпечити діагностування, ефективне лікування та знизити число смертей, яких можна уникнути.
■У 2024 році кампанія присвячена також проблемі прихічного стану «Будь другом. Собі теж», а саме: викликам, з якими нині стикаються чоловіки у сфері психічного здоров'я, та турботі про себе як основі відповідального батьківства .
■■Рак простати — це злоякісне новоутворення, що розвивається з епітелію передміхурової залози.
■Хвороба розвивається дуже повільно, без будь-яких симптомів на ранніх стадіях. Переважно хворіють чоловіки у віці старше 50 років.
■Якщо хвороба прогресує, можуть з’явитися такі симптоми:
-
Часте та утруднене сечовипускання;
-
ослаблення струменя сечі;
-
відчуття, що сечовий міхур спорожнився не повністю;
-
кров у сечі або спермі;
-
еректильна дисфункція («імпотенція»).
■■Больовий синдром з’являється тоді, коли до захворювання доєднається ще й запальний процес - простатит.
■Пацієнт може відчувати біль, коли за гострої затримки сечі рідина розпирає сечовий міхур, а з сечового каналу виділяються лише краплі.
■■Нерідко чоловіки не розуміють, що простатит і гіперплазія передміхурової залози - це різні за своєю суттю захворювання, які можуть одночасно або окремо вражати один і той же орган — передміхурову залозу.
-
■■ Негайно зверніться до свого лікаря за перших ознак раку простати: проблеми з сечовипусканням, біль у спині, стегні чи тазу, замітне схуднення;
■■ Рак яєчок: понад 95% випадків успішно лікуються
-
На відміну від раку простати, рак яєчок переважно діагностують у чоловіків 15–45 років. Ця хвороба добре піддається лікуванню на ранніх стадіях. Саме тому важливо регулярно обстежуватися.
■■Чоловікам варто щороку проходити такі лабораторні дослідження:
-
ПСА (простат-специфічний антиген) для скринінгу раку простати;
■ Аналіз тестостерону для перевірки гормонального фону;
Загальний аналіз крові та біохімія для оцінки загального стану здоровʼя;
■Аналіз на рівень холестерину та цукру для профілактики серцево-судинних захворювань та діабету.
Ці прості обстеження допоможуть зберегти здоровʼя і своєчасно виявити можливі ризики.
■■У листопаді кожен чоловік має нагоду приділити увагу собі та почати піклуватися про своє здоров’я.
■■ Важливо знати, що для вирішення будь-якої проблеми чоловічого здоров’я можна звернутися на Лінію психологічної підтримки для чоловіків;
■■ Не забувайте приділяти час своєму здоров'ю та раз у рік профілактично проходити огляд у лікарів-урологів та проктологів.
■■ Рання діагностика дозволяє попередити серйозні захворювання!
Богородчанський відділ ДУ «Івано-Франківський ОЦКПХМОЗ»
08.11.2024 року

На виконання доручення Міністерства охорони здоров’я України, ДУ «Івано-Франківський ОЦКПХ МОЗ», «Закону України «Про систему громадського здоров’я» щодо реалізації Національної стратегії розбудови безпечного і здорового освітнього середовища у новій українській школі, спеціалісти Богородчанського відділу Лілія Концур, Ольга Приймак, Лариса Матищак відвідали навчально-виховні та дошкільні заклади Лисецької та Загвіздянської громад.
Мета візиту – заохочення школярів до здорового способу життя, здорового харчування, відповідального ставлення до власного здоров’я, набуття навичок безпечної поведінки. Також обговорили певедінкові фактори ризику (тютюнопаління, вживання алкоголю, психоактивних речовин ,недостатня фізична активність, стрес) як ключових моментів профілактики неіфекційних захворювань, наголосили про наслідки вживання психоактивних речовин для майбутнього-навчання чи кар’єри.
Крім того, в шкільних їдальнях відбирались проби води питної, готових страв на показники безпечності за бактеріологічними показниками, згідно укладених угод.
З вчителями обговорені зміни в законодавстві щодо проходження обов’язкових профілактичних медичних оглядів, які діють з 01.10.2024 року. Наголошено про обов’язковість вакцинації дорослого населення, як однієї з важливих умов проходження профілактичних медичних оглядів.
З метою перевірки якості води питної, що споживає населення, були відібрані проби води громадських криниць та каптажів сіл Загвіздя,Підлісся та смт. Лисець.
Завідувач відділення епіднагляду та профілактики неінфекційних захворювань Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Концур Лілія
08.11.2024 року
Всесвітній день боротьби з пневмонією

міжнародний медичний день, який був вперше проведений 2 листопада 2009 року, коли більш ніж 100 організацій у всьому світі об'єдналися у Глобальну коаліцію проти дитячої пневмонії. Цей день відзначається щороку 12 листопада.
■■ Пневмонія є головною причиною смерті дітей по всьому світу: щороку ця хвороба забирає життя близько 1,4 мільйонів дітей віком до 5 років – це більше, ніж СНІД, малярія та кір разом узяті. За даними ВООЗ, пневмонія стає причиною смертей у приблизно 15% дітей до 5 років. Це означає, що кожну хвилину в світі від пневмонії помирають двоє малюків.
■■ В Україні щорічно реєструється близько 90 тисяч випадків пневмонії серед дітей віком від 0 до 17 років.
■■ Пневмонія — це запалення легень у дорослих та дітей, зазвичай спричинене дією бактерій, вірусів або грибів. Легені складаються з дрібних мішечків (альвеол), які при диханні у здорової людини наповнюються повітрям. При пневмонії альвеоли заповнюються гноєм та рідиною, що робить дихання болючим та обмежує надходження кисню. Після чого у пацієнта з’являється кашель з мокротою, що супроводжується підвищенням температури тіла, ознобом і утрудненим диханням.
■■ У сучасному світі таке захворювання дуже поширене, адже до традиційних причин патології додався коронавірус (COVID-19), що дуже часто провокує її розвиток. Запалення легень може розвиватися блискавично, призвести до важких і навіть летальних наслідків. Тому дуже важливо не займатися лікуванням самостійно. У разі появи симптомів ГРВІ чи застуди варто пройти обстеження, що допоможе спеціалістові правильно встановити діагноз і призначити терапію.
■■ Є кілька механізмів інфікування:
■контактним шляхом - вірус потрапляє в організм, коли людина торкається предметів, на яких є віруси, бактерії чи грибки, а потім до очей або носа;
■повітряно-крапельним шляхом (через носову чи ротову порожнину) поширюються як віруси, так і бактерії;
■ через кров часто відбувається бактеріальне зараження немовлят під час пологів або відразу після народження.
■■ Щойно вірус опиняється у верхніх дихальних шляхах, він проникає у поверхневий шар їхніх клітин, альвеоли чи легеневу паренхіму. Разом із легенями також уражаються інші органи, що призводить до порушення різних функцій організму.
■■ Симптоми вірусної та бактеріальної пневмонії загалом подібні, однак у хворого на вірусну пневмонію може проявлятися більша кількість різноманітних ознак. Найчастіші симптоми пневмонії:
■ підвищення температури тіла (38–39 °C, рідше — 37,2–37,4 °C), лихоманка;
■кашель із виділенням слизово-гнійного (зеленкуватого) або навіть гнійного мокротиння, інколи може бути «сухе» покашлювання;
■відчуття браку повітря, зниження апетиту;
■втома, сонливість, пітливість;
■ задишка внаслідок фізичного навантаження, інколи біль за грудиною;
■ втягнення грудної клітки — під час вдихання западає її нижня частина (у здорової людини грудна клітка розширюється під час вдихання);
■ свистячі хрипи під час дихання (частіше за вірусних інфекцій).
■ Інколи хворим грудним дітям важко пити або ковтати їжу, у них знижується температура тіла, з’являються судоми, дехто може навіть знепритомніти.
■ ■За пневмонії часто вислуховують хрипи в легенях. Але вислухати їх удається не завжди.
■■ Діагностувати недугу допомагають рентген і комп’ютерна томографія, пульсоксиметрія, аналіз крові та мокротиння.
■■ Лікувати пневмонію самостійно вкрай небезпечно. Якщо у вас з’явилися симптоми або підозра на пневмонію, негайно зверніться до лікаря!
■■ Лише фахівець може підтвердити або спростувати ваші побоювання, поставити діагноз і призначити відповідне лікування.
■■ Симптоми різних захворювань органів дихання є дуже подібними, а несвоєчасне звернення до спеціалістів нерідко стає фатальним для пацієнта.
■ Зазвичай, призначені лікарем пероральні антибіотики, відпочинок, прості анальгетики та споживання великої кількості рідини є достатніми для повного одужання.
■ Проте хворі із додатковими медичними ускладненнями, літні люди або пацієнти зі значно утрудненим диханням можуть потребувати інтенсивнішого лікування.
■ Пам’ятайте: самолікування, особливо із використанням антибіотиків, може значно ускладнити діагностику пневмонії та подальшу фахову терапію!
■ Профілактика пневмонії у дітей і дорослих передбачає:
-
щеплення;
-
зміцнення імунітету;
-
достатнє та збалансоване харчування;
-
здоровий спосіб життя;
-
регулярну фізичну активність на свіжому повітрі;
-
дотримання правил особистої гігієни;
-
адекватне лікування інших проблем зі здоров’ям;
-
дослідження середовища.
■ Для новонароджених важливе грудне вигодовування протягом перших шести місяців життя: це зміцнить захисні сили малюка і допоможе побороти небезпечні інфекції.
■■ Профілактика пневмонії у дітей є одним із основних елементів глобальної стратегії зниження рівня дитячої смертності.
■■Найбільш ефективним методом профілактики пневмонії визнано планову вакцинацію проти Hib-інфекції, пневмококової інфекції, кору та кашлюку.
■Захворіти на пневмонію можуть особи різного віку, соціального статусу і професії.
■■ Але все ж є чинники ризику:
-
вік (на запалення легень частіше хворіють маленькі діти й літні люди);
-
цукровий діабет та інші хронічні захворювання;
-
робота у громадських місцях та контакти з великою кількістю людей.
Лікар з загальної гігієни Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Глушко Орест
14.10.2024 року
15 жовтня – Всесвітній день миття рук

■ Якщо ви старанно миєте руки з милом впродовж 20 секунд, то позбуваєтесь бруду, вірусів та бактерій, які викликають заразні хвороби.
■ Збудники небезпечних інфекційних захворювань, таких як: дизентерія, вірусний гепатит, черевний тиф, сальмонельоз, холера через брудні руки можуть потрапити в організм разом із їжею та викликати гостру кишкову інфекцію.
■ Золотистий стафілокок під час контакту проникає через пошкоджену шкіру (мікротріщинки, садна), де він спричиняє місцеве ураження самої шкіри (фурункул або підшкірний абсцес) або може поширитися через кров і викликати такі важкі захворювання, як остеомієліт, менінгіт, сепсис.
■ Брудні руки також є факторами передачі інфекційних хвороб і від тварин. Це може бути «пташиний» грип, атипова пневмонія.
■ Від собак можна заразитися паразитами – стрічковими, круглими гельмінтами, лямбліями, токсоплазмозом. Найбільш поширені випадки, коли люди, а особливо діти, заражаються глистом-солітером. Яйця цього паразита знаходяться в фекаліях собак. При попаданні в організм людини вони поселяються в якомусь органі та формують кісту.
■■ Найбруднішими предметами, з якими щодня стикається майже кожна людина, є: мобільні та стаціонарні телефони, письмові столи, клавіатура та мишка комп’ютера, кнопки ліфта, вимикачі світла, дверні ручки та поручні.
■ Перелік захворювань, які передаються контактним шляхом, у тому числі через брудні руки, надзвичайно великий, але перервати їх поширення досить просто - ретельно мити руки.
■■ Як правильно мити руки?
Наводимо покрокову інструкцію для ефективного миття рук.
-
Крок 1: Намочіть руки проточною водою
-
Крок 2: Нанесіть достатньо мила на мокрі руки
-
Крок 3: Протирайте всі поверхні рук, включаючи тильну сторону рук, між пальцями та під нігтями, протягом принаймні 20 секунд
-
Крок 4: Ретельно промийте руки проточною водою
-
Крок 5: Витріть руки чистим рушником з тканини або одноразовим рушником.
■■ Мити руки треба:
– після повернення додому з вулиці, перебування у громадському транспорті;
– до, під час і після приготування їжі;
– перед вживанням їжі;
– до і після догляду за хворим;
– після кашлю, чхання, висмаркування;
– до і після відвідування туалету;
– після зміни підгузків або прибирання за дитиною, яка скористалася туалетом;
– після винесення сміття;
– після дотику до поверхонь за межами дому, у тому числі до грошей;
– після того, як ви торкалися тварин, їхнього корму чи прибирали за тваринами.
■ Для миття рук рекомендують використовувати рідке мило з дозатором.
■ Важливо пам’ятати, що вода і звичайне туалетне мило не вбиває мікроорганізми, тому ефективність миття залежить лише від того, наскільки ретельно ви трете долоні.
■■Як довго потрібно мити руки?
■Ви повинні мити руки не менше 20-30 секунд. Те саме стосується дезінфікуючого засобу для рук: використовуйте засіб, що містить принаймні 60% спирту, і втирайте його в руки не менше 20 секунд.
■ Як допомогти дитині вимити руки?
■ Ви повинні навчити дітей правильно мити руки , а також допомогти, щоб дитина мала доступ до умивальника, наприклад: поставте зручний стільчик, щоб вона могла самостійно дістати воду та мило.
■■ Чи потрібно користуватися теплою водою для миття рук?
■ Ні, ви можете використовувати воду будь-якої температури для миття рук. Холодна вода і тепла вода однаково ефективні для знищенні мікробів і вірусів – головне, щоб ви при цьому використовували мило!
■ Чи потрібно витирати руки рушником?
Мікроби легше поширюються з мокрої шкіри, ніж із сухої, тому важливо насухо витирати руки після миття. Паперові рушники або чисті рушники з тканини – найефективніший спосіб видалення мікробів.
■■■ Мийте руки ретельно і часто! Будьте здорові!
Бактеріолог мікробіологічної лабораторії Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Пилипів Оксана
14.10.2024 року
16 жовтня - Всесвітній день здорового харчування

■ Статистика свідчить, що українці переважно нехтують принципами здорового харчування і це суттєво знижує якість життя, що несе загрозу їх здоров’ю. Близько половини українців мають зайву вагу або ожиріння.
■ Харчування - необхідний елемент підтримки здоров’я людини та факторів попередження багатьох хронічних неінфекційних захворювань.
■ Кожна нація має свої особливості в харчуванні,тому не дивно, що нам важко адаптуватися до більш гострої чи навпаки, пісної їжі.
■Харчування з високим вмістом насичених жирів і сахарози (так звана «західна» дієта) буквально «змушує» мозок знову і знову піддаватися спокусі, вчергове підштовхуючи нас пообідати фаст-фудом.
■Популярна література про здорове харчування вчить нас, що фастфуд шкідливий, бо в ньому багато солі, жиру і цукру. Жирна, смажена, копчена і солодка їжа негативно впливає на гіпокамп головного мозку, який відповідає за формування пам'яті. Мозок блокує відчуття насичення, знову і знову викликаючи бажання перекусити.
■■Наші гени найкращим чином пристосовані до переробки тих цукрів, які ми отримуємо з натуральними продуктами харчування, а не з цукром-рафінад.
І якщо в давнину солодощами були ягоди і фрукти, то зараз – кондитерські вироби, соуси, фаст-фуд…
■Серед напоїв лідером є солодкі лимонади, газована вода і соки, причому влітку солодкі газовані напої розходяться сотнями літрів.
■ Вживання цукру викликає швидке підвищення глюкози в крові, стимулюючи викиди великої кількості інсуліну. Якщо подібні стрибки відбуваються досить часто, то клітини втрачають чутливість до інсуліну. Як наслідок, рівень глюкози в крові залишається підвищеним. Надалі гіперглікемія може стати причиною розвитку цукрового діабету другого типу.
■ Важливо знати, що цукор працює по тому ж принципу, що сильні наркотики.
■ Цукор - це рушій торгівлі. Цукор використовується для карамелізації і підфарбовування навіть тої їжі, яка не передбачає солодкого смаку (смаженого м’яса, наприклад).
■■ Близько чверті усіх випадків діабету у світі викликані не спадковістю, не абстрактним неправильним харчуванням чи переїданням, а всеціло і виключно цукром.
■ Людина схильна до переїдання не через власну розхлябаність, а через важкі біохімічні порушення в організмі. Метаболічний синдром – це нездоровий обмін речовин, який призводить до хронічних неінфекційних захворювань, таких як інфаркт, діабет і навіть рак.
■ Правильне, збалансоване харчування - основа здорового способу життя. Молочні продукти
■ Споживання молочних продуктів асоційоване з низьким ризиком небезпечних захворювань-серцево-судинних, раку та цукрового діабету. Щоденне споживання молочних або кисломолочних продуктів більше ніж на 50% задовольняє потребу у кальції та також постачає вітамін А, вітаміни групи В, цинк і селен. Споживання кальцію забезпечує здоров’я кісток та зубів, функціонування нервової системи та згортання крові.
■Рекомендований розмір порції для молочних та кисломолочних продуктів: одна склянка молока (250 мл), одна порція йогурту (200 мл), 40 г твердого сиру, 120 г домашнього сиру. Більше організм засвоїти НЕ ЗМОЖЕ.
Що було швидше - курка чи яйце?
■Курячі яйця є важливим джерелом незамінних амінокислот, вітамінів ( А, D, Е, В2, В12, фолієва кислота), а також важливих мінералів – кальцію, заліза, йоду, селену, цинку. Бажано вживати одне-два курячі яйця на день.
-
Риба є джерелом вітаміну D та незамінних поліненасичених жирних кислот (Омега-3). Рекомендується споживати дві рибні страви на тиждень, одна з яких - морська риба.
-
Українці люблять м’ясо. Споживання свинини, яловичини та баранини повинно бути не менше 500 г на тиждень, але старайтеся їсти менше оброблених м’ясних продуктів (ковбаси, сосисок, паштетів, напівфабрикатів тощо.
-
М’ясо птиці, не поступаючись за харчовою цінністю іншим видам м’яса, є більш здоровим вибором.
-
Сиров'яле м'ясо. Відмінне джерело білка! Сиров'ялена продукція зберігається довго і допоможе заповнити залізодефіцит.
Нагадаємо про тарілку здорового харчування, яка передбачає споживання наступних продуктів:
-
Овочі та бобові - не менше 300 г на добу. Їжте капусту, огірки, листя салату та іншу зелень, цибулю, гарбуз, моркву, перець, помідор, редьку та інші овочі. Корисно споживати квасолю, горох, червону сочевицю ( 75 г на добу).
-
Фрукти та ягоди - не менше 300 г на день. Застереження: не збирайте їх біля автодоріг (містять продукти згорання палива, солі важких металів).
-
Надавайте перевагу цільнозерновим продуктам. Крупи та макарони можуть бути гарною вуглеводною складовою вашої тарілки. Це вівсяна, гречана та пшенична каші, нешліфований рис, а також макарони з твердих сортів пшениці, цільнозерновий хліб та хлібці.
-
Випічки з білого борошна краще їсти менше.
Корисні олії та жири
■ Жири є важливим харчовим джерелом енергії та корисних жирних кислот. Жири поділяються на ті, які корисні для організму, і ті, які шкідливі.
■ Корисні жири містяться у соняшниковій, оливковій, рапсовій, лляній та кукурудзяній оліях. Надзвичайно корисним є риб’ячий жир, тому слід прагнути регулярно споживати жирну морську рибу.
-
Насичені або тверді жири найчастіше зустрічаються у переробленій їжі тваринного походження.
-
Доцільно обмежувати споживання тваринних жирів (вершкове масло та сало). Насичені жири справді можуть підвищити рівень холестерину у крові.
■■А ось продукти з ненасиченими жирами у складі (горіхи, рослинні олії, лосось, авокадо) краще додати до щоденного раціону, вони принесуть організму користь.
■ Поліненасичені жирні кислоти, які містяться у насінні соняшника, соєвих бобах, гарбузовому насінні, тунці, грецьких горіхах, знижують рівень холестерину у крові. Полі - і мононенасичені жири позитивно впливають на серцево- судинну систему і швидко засвоюються організмом.
Режим харчування
■ Потрібно їсти до 6 разів в день. Це забезпечить нормальну роботу жовчного міхура і печінки, а значить - і судин. Якщо ви їсте рідко, але багато, це викликає різкі стрибки інсуліну в крові, а він руйнує судини.
-
Здоровий спосіб життя - наслідок щоденної роботи над собою. Поступово змінюючи себе, свої звички і уклад життя, ви зможете досягти бажаного - продовжити молодість і попередити захворювання.
-
Будьте здорові!
Лікар з загальної гігієни Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦ КПХМОЗ» Левицький Богдан.
10.10.2024 року
10 жовтня - Всесвітній день психічного здоров’я

Всесвітня організація охорони здоров'я визначає психічне здоров'я як стан благополуччя, в якому людина реалізує свої здібності, може протистояти звичайним життєвим стресам, продуктивно працювати і робити внесок в свою спільноту.
10 жовтня відзначається Всесвітній день психічного здоров’я.
Здоров’я людини – найцінніша річ у житті. Цю істину ми ще раз пізнаємо в стані війни, яка забирає в людей життя і здоров’я, розлучає їх, змушує полишати домівки і робочі місця. Усе це впливає на їхній психічний стан.
Питання психічного здоров’я населення є одним із пріоритетних державних завдань України. Урядом країни було створено Координаційний центр з психічного здоров’я Кабінету Міністрів України, який об’єднує всі ключові відомства країни, проєкти міжнародної технічної підтримки, неурядові організації тощо.
В Україні діє Всеукраїнська програма ментального здоров'я "Ти як?", яка має за мету надати всім українцям психологічну допомогу та навчити навичок самодопомоги. А ще – здолати стигму, яка заважає звернутися по допомогу, якщо внутрішніх ресурсів замало.
Сьогодні потребують психологічної допомоги дуже багато категорій людей - і військові, і діти, і переселенці, і ті, хто втратив на війні рідних близьких, і багато інших.
Особливо чутливими до негативного впливу навколишньої ситуації є підлітки. Майже кожен життєвий виклик є для підлітка першим у його житті, і він ще не знає, як це пережити. У дорослої людини вже є відпрацьовані методи (різного ступеня ефективності), як упоратися з втратами, розчаруваннями, горем, проблемами, конфліктами.
Існує понад 200 класифікованих видів психічних захворювань. Найбільш розповсюджені з них: тривожні і поведінкові розлади, депресія, панічні атаки, посттравматичний синдром, залежність від психоактивних речовин.
Зверніться по професійну допомогу, якщо ви відчуваєте серйозні або тривожні симптоми, які тривають 2 тижні або більше, такі як:
- проблеми зі сном;
- порушення апетиту, що призводить до небажаних змін маси тіла;
- труднощі з концентрацією уваги;
- втрата інтересу до речей, які вам зазвичай приносять задоволення;
- нездатність виконувати звичайні повсякденні функції та обов'язки;
- постійне відчуття втоми та втрати енергії;
- думки про смерть чи самогубство.
Радимо відвідати спеціаліста, якщо спостерігаєте порушення сну і харчової поведінки, відчуваєте тривалу апатію та відсутність енергії.
На жаль, в Україні все ще існують певні упередження стосовно психотерапії, хоча в останні роки тенденція змінюється на краще. Слід врахувати, що Україна успадкувала радянський підхід до психіатрії, де пацієнти з психічними розладами були ізольовані від суспільного життя. Звідти сформувалось упереджене ставлення до людей, які мають будь-які труднощі з ментальним здоров’ям.
Психотерапевт — також не єдиний, хто має опікуватися ментальним здоров’ям. Це завдання стосується багатьох:
- Батьки. Змалку слід створювати для дитини здорову й доброзичливу атмосферу в сімейному колі. Адже психіка формується саме в сім’ї і те, що закладається в ранньому дитинстві, залишається на все життя: самооцінка, вміння спілкуватись і розуміти себе та інших.
- Вчителі. Не завжди батьки можуть вчасно помітити зміни в поведінці своєї дитини. Особливо це стосується підлітків — вони більш замкнуті, а більшість часу проводять у школі та з друзями. Тому вчителям варто звертати увагу на поведінку своїх учнів, будувати з ними довірливі відносини, допомагати вирішувати конфлікти.
- Роботодавці. Працездатність однією з перших страждає від порушень психіки. В той же час сприятлива атмосфера на робочому місці зміцнює колектив та є профілактикою психічних розладів.
Межі між психічним благополуччям і хворобою розмиті. Є чимало станів «на межі». Їхні прояви різноманітні та не завжди викликають підозру.
Слід зауважити, що між психікою та всіма системами організму існує міцний зв’язок, тож ще до діагностування психічного розладу можуть проявлятись соматичні захворювання.
Головні ознаки порушення психологічної рівноваги та перші “дзвіночки” ментальних розладів за даними ВООЗ:
- фізичні (порушення сну, больові відчуття у будь-якій частині тіла)
- емоційні (постійне відчуття страху, тривоги, журби)
- когнітивні (труднощі з чітким мисленням, порушення пам’яті)
- поведінкові (агресія, зловживання алкоголем чи наркотиками, неспроможність виконувати повсякденні функції)
- перцептивні (наприклад, пацієнту здається, що він бачить або чує те, чого не помічають інші)
Насправді ознаки розладів дуже індивідуальні і відрізнити їх може лише лікар. Тому займатися самодіагностикою не варто.
Підтримувати власне ментальне здоров’я можна самостійно. Для цього необхідно:
- дбати про режим сну;
- уникати стресових ситуацій та навчитись адекватно на них реагувати;
- збалансувати харчування і додати фізичної активності .
Важливо пам’ятати: чим раніше людина отримає кваліфіковану допомогу – то більшою є ймовірність того, що вона зможе впоратися зі своїм станом.
Пам’ятайте: збереження фізичного та психічного здоров’я – це збереження життя особистості, роду, родини, народу на землі.
Завідувач відділення епіднагляду та
профілактики неінфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Лілія КОНЦУР
19.07.2024 року
Пестициди. Їх вплив на організм

Весною та влітку, коли на городі чи в теплицях починає дозрівати перший урожай овочів, особливу увагу потрібно звертати на наявність в них пестицидів, нітратів та нітритів. Ці хімічні речовини використовуються для боротьби зі шкідниками, хворобами рослин, та для їх підживлення. Періодично фермерами та приватними власниками, які реалізують овочеву продукцію, проводяться повторні обробки пестицидами, залишки яких накопичуються в плодах у ще більших концентраціях.
Тому, влітку та восени, коли на ринках з’являється різнобарв’я овочів та фруктів, потрібно ретельніше ставитися до вибору та споживання цих необхідних для організму продуктів харчування.
Пестициди - це отруйні хімічні речовини (отрутохімікати), призначені для обробки сільськогосподарських насаджень. Застосовують пестициди з метою захисту від комах - шкідників, різних хвороб культур, бур’янів, гризунів. Мета застосування отрутохімікатів у сільському господарств - це збереження врожаю культурних рослин.
Окрім позитивного впливу на врожайність отрутохімікати мають політропну дію на організм людини, яка з ними контактує.
Особливості впливу і характер токсичної дії залежить від хімічної природи та фізико-хімічних властивостей (дисперсність, температура кипіння і випаровування та ін.), а також індивідуальних властивостей організму, шляхів надходження в організм і його розчинності в організмі.
Пестициди можуть надходити в організм через їжу — фрукти та овочі, накопичуються у тканинах риб та інших тварин, яких ми їмо, через забруднену питну воду або повітря, яким ми дихаємо.
За хімічним складом пестициди поділяються на хлорорганічні, фосфорорганічні, металовмісні, оловоорганічні пестициди. Важливо, що період напіввиведення одних пестицидів (фосфорорганічних) становить приблизно 20 днів, інших (хлорорганічних речовин) – це десятки років.
Харчові продукти, які містять залишки пестицидів, не втрачають їх навіть після кулінарної обробки. Оскільки пестициди нерозчинні у воді та добре розчинні в органічних сполуках (в тому числі жирах), отрутохімікати добре проникають через шлунково-кишкових тракт, дихальну систему, шкіру та слизові оболонки.
Наявність пестицидів у продуктах харчування або їх потрапляння в організм іншими шляхами призводять до гострих отруєнь.
Основними симптомами отруєння є: головний біль, загальна слабість, відсутність апетиту, розлад сну, запаморочення. Симптоми отруєння залежать від способу попадання в організм:
- при потраплянні через дихальні шляхи спостерігається утруднення дихання, потім ураження центральної нервової системи;
- при проникненні через шкіру, пестициди в місці надходження викликають м’язові фібриляції;
- при надходженні з продуктами харчування - спазми кишечника, нудоту, блювоту, діарею.
Повна клінічна картина отруєння являє собою загальне занепокоєння, головний біль, задишку. Більш важкі випадки отруєння призводять до сильних судом і паралічу. Гострі отруєння супроводжуються підвищенням температури тіла до 40 градусів і навіть вище. Постраждалі можуть відчувати сильний головний біль, спрагу, дзвін у вухах, марення, виникає почервоніння шкіри, можливе настання коми.
Постійні надходження пестицидів в організм людини супроводжуються різким зниженням маси тіла, слуху, розвитком катаракти, алергічних реакцій.
Наявність пестицидів у продуктах харчування масового вжитку, таких як молоко, хліб, овочі і фрукти особливо небезпечні для дітей і людей похилого віку. Деякі види пестицидів можуть міститися в молоці тварин.
Наслідки наявності пестицидів у продуктах харчування та воді при тривалому надходженні в організм людини, навіть у незначних дозах, призводять до загального ослаблення імунної системи.
У домашніх умовах знизити надходження пестицидів в організм можливо. Дуже важливо будь-які овочі і фрукти, куплені в магазині, добре промивати в проточній воді або на 10-15 хвилин замочувати в холодній воді.
Садівникам і городникам, по можливості, зменшити використання пестицидів для обробки своїх угідь. Урожай можна зберегти, але чи можна його буде вживати в їжу?
У наш час люди все більше починають замислюватися над своїм здоров’ям і тому тепер стає негативним ставлення більшості населення до "хімізованої" сільськогосподарської продукції. Тому є популярними екологічно чисті ("зелені") продукти, які вирощуються без інтенсифікаторів чи засобів хімічного захисту та сприймаються споживачем як безпечні для здоров’я.
Отруєння осіб, які безпосередньо працюють з пестицидами, відносять до побутових. Значна частина їх пов’язана з недбалим зберіганням препаратів. Дуже небезпечно використовувати тару з-під пестицидів як ємність для харчових продуктів.
Непоодинокі випадки отруєння трапляються при невмілому застосуванні пестицидів для боротьби з комахами та гризунами.
Для попередження отруєнь та забезпечення безпеки під час використання пестицидів необхідно:
• застосовувати лише препарати, дозволені для використання на території України у поточному році;
• суворо дотримуватися всіх регламентів застосування препаратів, і насамперед норми витрати, термінів обробок, термінів очікування;
• дотримуватися термінів виходу на оброблені ділянки для ручних та механізованих робіт;
• регулярно здійснювати контроль за вмістом залишкових кількостей пестицидів у продуктах харчування, воді, повітрі та ґрунті;
Якщо Ви піклуєтесь про своє здоров’я і хочете перевірити наявність пестицидів чи нітратів в овочевій продукції, просимо звертатися до Богородчанського відділу ДУ “Івано-Франківський ОЦКПХ МОЗ” за адресою :
(селище Богородчани, вул. Петраша,8) для проведення лабораторних досліджень , або іншої акредитованої лабораторії.
Лікар із загальної гігієни Богородчанського відділу ДУ “Івано-Франківський ОЦКПХ МОЗ” Левицький Богдан
27.06.2024 року
Водний баланс в людському організмі

■Водний баланс людини – це коли кількість води, яка потрапляє в організм разом із продуктами та напоями, дорівнює кількості, яку ми втрачаємо протягом дня через дихання, піт і сечовиділення.
Він надзвичайно важливий, і практично всі життєво важливі процеси так чи інакше залежать від підтримки водного балансу.
■Якщо в організмі води більше норми – це позитивний водний баланс, якщо в організмі спостерігається нестача рідини, то негативний.
І в першому, і в другому випадку порушення водного балансу може призвести до виникнення проблем, пов’язаних з нормальним функціонуванням всього організму і спричинити виникнення різних захворювань.
■Ідеальним показником водного балансу є стабільний та постійний рівень рідини в людському організмі.
■■Порушення водного балансу в організмі людини виникає з різних причин:
►недостатнє або надмірне споживання води; ►втрата електролітів; ►хвороби нирок і надниркових залоз; ►захворювання щитоподібної залози та серцево-судинної системи; ► посилене потовиділення; ► приймання діуретиків та інших медикаментів; ►інші.
■■Симптоми порушення водного балансу:
► головний біль;► сухість шкіри;► загальна слабкість, втома;
► підвищення температури тіла і серцевого ритму;►інтоксикація організму,
► надлишкова вага через проблеми зі спалюванням жиру;
► порушення роботи нирок, серця і ін. органів;
► проблеми з травленням (закрепи);► підвищений рівень холестерину;
► болі в суглобах;► судоми; ► підвищений чи понижений тиск.
■■Втрата води всього на 2% від ваги тіла, що складає 1-1,5 л, призводить до гострого відчуття спраги, при 6-8% виникає непритомний стан, при 10% починають з'являтися галюцинації, а при 20% може настати смерть.
■■Як відновити та підтримувати водний баланс в людському організмі?
●Показник норми водного балансу для кожної окремо взятої людини є індивідуальним та залежить від таких факторів, як маса тіла людини, її вік та стать, рівень потовиділення, тривалості та інтенсивності фізичної активності, умов навколишнього середовища та ін.
► Але все ж таки існують певні рекомендації щодо відновлення та підтримки водного балансу в організмі.
■ Пийте достатню кількість води: в середньому дорослій людині рекомендовано випивати близько 2-3 літрів води на день
(рекомендовано пити щодня зранку 1-2 склянки відразу після пробудження;
за півгодини до їжі і через годину-півтори після їжі; незадовго до сну;
до, під час та після фізичної активності; при відчутті спраги; при хворобливих станах здоров’я, коли висока температура тіла, блювота чи діарея).
■Краще пийте злегка прохолодну або навіть теплу воду, тому що холодні напої швидше виводяться з шлунку.
■Використовуйте продукти, що містять багато води: овочі (огірки, помідори), фрукти (кавун, диня), зелень, супи, йогурти і смузі, а також пийте чай, морс, компот.
■Споживайте електроліти: при втраті води через потовиділення або при захворюваннях важливо також поповнювати запаси електролітів в організмі (натрій, калій, магній). У ролі їх часто виступають ізотонічні напої, банани, огірки та інші продукти.
■Обмежуйте вживання кофеїну, алкоголю та цукрових напоїв, тому що вживання їх у великій кількості може призвести до дегідратації.
■Уникайте тривалого перебування на сонці, особливо в спекотну погоду.
■Займайтеся фізичними вправами без перевтоми.
■ Якнайчастіше приймайте душ чи ванну, тому що через шкіру людини активно вбирається волога та насичується нею весь організм.
■ Слідкуйте за симптомами порушення водного балансу та у разі потреби зверніться до лікаря.
■ Потреба у воді збільшується під час вагітності , під час годування груддю, при лихоманці, блювоті або діареї.
■■ Немає чітких прописаних норм щодо споживання води на добу.
Все це дуже індивідуально і залежить від багатьох факторів.
Проте існують рекомендації щодо споживання води на добу.
● немовлята: 0-6 міс. – 100-190 мл/кг маси тіла, з грудним молоком;
6-12 міс. – 0,8-1 л;
●діти: 1-2 роки – 1,1-1,2л; 2-3 р. – 1,3 л; 4-8 р. – 1,6 л;
● 9-13 р. – 2,1 л (хлопчики) і 1,9 л (дівчатка);
●старше 14 р.– 2,5 л (хлопці) і 2,0 л (дівчата);
●доросла людина– приблизно 2,5-3 л.
■ Чому пити забагато води – небезпечно?
Інколи буває так, що людина не впевнена чи достатньо вона випиває води.
■ Як зрозуміти хочете ви пити, чи ні?
- Налийте у склянку воду і зробіть ковток. Якщо вода вам смакує – продовжуйте пити, якщо не смакує – значить не пийте.
Ніколи не примушуйте себе пити через силу, оскільки це може бути токсичним через те, що нирки не можуть вивести з організму більше 1 літра води за годину. Як наслідок вода, накопичена в клітинах та міжклітинному просторі органів та систем організму, може спричинити смертельну небезпеку.
►Будьте здорові! Контролюйте Ваш водний баланс кожного днята дотримуйтесь простих рекомендацій щодо відновлення та підтримки водного балансу в організмі.
Фахівець з дослідження факторів навколишнього середовища санітарно-гігієнічної лабораторії Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Свистяк Юлія
24.06.2024 року
Наркоманія - одне з найнебезпечніших явищ сучасності.

■ 26 червня відзначається Міжнародний день боротьби зі зловживанням наркотиками та їхнім незаконним обігом.
■ З кожним днем все більше людей потрапляє в тяжкі кайдани пороку, намагаючись, таким чином, втекти від щоденних проблем. Плата за подібні експерименти над власним життям безмежно велика, а результати - часом незворотні.
■ Історія боротьби з наркотиками у світі нараховує більше ста років.
Люди використовували опіум, канабіс, коку та інші психоактивні речовини рослинного походження на протязі тисяч років. Наприкінці XIX століття 25 мільйонів людей вживали опіум, це складало 1,5% населення планети.
У лютому 1909 року відбулося засідання Шанхайської міжнародної опіумної комісії у складі 13 країн. Міжнародне співтовариство намагалося знайти методи обмеження ввезення наркотичних засобів із азіатських країн. Потім була проведена Міжнародна опіумна конвенція в Гаазі 1912 року, яка вперше розробила заходи, спрямовані на контроль за виробництвом, імпортом, експортом, торгівлею та розповсюдженням кокаїну, морфію та їхніх похідних.
Але навіть через століття людство не наблизилось до вирішення цієї глобальної проблеми.
■ Міжнародний день боротьби з наркоманією був заснований 7 грудня 1987 року Генеральною Асамблеєю ООН на основі рекомендації Міжнародної конференції з боротьби зі зловживанням наркотичними засобами та їх незаконним обігом і відзначається щороку 26 червня.
■ За оцінками ООН, загальносвітова кількість осіб, які вживають наркотики, в даний час складає не менше 250 млн. осіб (тобто 7 % від всього населення нашої планети, близько 15 % населення – люди віком від 15 до 30 років).
■ Наслідки наркозалежності для демографічних показників стають все більш загрозливими з кожним днем. Збільшується частка неповнолітніх і підлітків серед тих, хто споживають наркотики. Лікарі-наркологи стурбовані тим, що середній вік юних наркоманів знижується до 13-14 років.Зростає також кількість жінок, що мають цю страшну залежність. За останні роки число жінок, що вживають наркотичні препарати збільшилось у 7 разів.
■ Вплив наркотиків на здоров’я людини
■ Наркоманія - тотальне ураження особистості, яке у переважній більшості випадків супроводжується ускладненнями з боку фізичного здоров'я.
● Лікарі називають її «біопсихосоціодуховним» розладом. Це означає, що людина, яка приймає наркотики, поступово втрачає самоповагу; знищує свої кращі моральні якості; втрачає друзів, потім сім'ю; не може здобути професію; втягується в злочинне середовище; приносить безодню нещасть собі та оточуючим і, нарешті, повільно і впевнено руйнує своє тіло.
■ Особливість наркоманії полягає в тому, що вона певною мірою незворотна, і негативні зміни, що відбулися в організмі, залишаються назавжди. Якщо людина, що давно відмовилась від героїну, вирішить «разок покайфувати», їй неминуче знову доведеться пройти через всі кола наркоманського пекла.
■ Психоактивні речовини (ПАР) можна поділити на опіоїди, галюциногени, стимулятори, канабіноїди, снодійно-седативні речовини, інгалянти. Вони можуть вживатися у різний спосіб, зокрема через куріння, ковтання, нюхання, внутрішньовенне та внутрішньом’язове введення.
■ До наркотичних речовин, які можуть викликати фізичну залежність, належать опіати (опій та його похідні), а також депресанти (барбітурати та алкоголь). Психологічна залежність настає тоді, коли споживач вживає наркотик, щоб викликати відчуття благополуччя. Часто залежність виходить з-під контролю, тому споживачу потрібно все більше і більше, щоб задовольнити потяг.
■ Залежність може проявлятися фізично, психологічно або одночасно.
■ Фізична залежність стає очевидною, коли споживання наркотика зменшується або припиняється, і виникає мимовільна хвороба, яка називається абстинентним синдромом.
■ Пов’язаним із залежністю є таке явище, як толерантність до наркотичних речовин — поступове зниження ефекту певної дози в міру повторного прийому препарату; для досягнення бажаного ефекту потрібні все вищі дози.
■ Наркоманія в Україні – це загроза національній безпеці. Статистика взятих на облік наркоманів відображає лише вершину айсбергу під назвою наркоманія в Україні.
■ За даними МОЗ України, тільки важкі наркотики вживають 550 тисяч осіб.
■ Згідно з даними різних незалежних експертів, в Україні вживають наркотики від 1 до 1,5 мільйона осіб, помирають щороку від наркотиків 10-12 тисяч осіб.
■ На обліку в МВС України перебувають близько 150 тисяч наркоманів, а за даними міжнародних організацій ВООЗ і UNAIDS, лише ін'єкційних наркоманів у країні налічується близько 425 тисяч.
■ Крім того, в Україні існує тенденція збільшення наркоманів на 8% в рік – одна з найвищих у світі. Жіноча наркоманія в Україні у відсотковому співвідношенні – найвища в Європі.
■ Наркоманія в Україні з ряду причин стрімко почала набирати обертів в період афганської війни. У військових літаках і вантажівках макова соломка і конопля поринули в Україну. У 90-х роках наркоманія в Україні зростала шаленими темпами за допомогою таких наркотиків як ацетилований опій, що виробляється з макової соломки (ширка), недорогий первітін, ефедрин. Згодом до цього ряду додався трамадол. Трамадол - синтетичний наркотик опійного ряду - 10 років фактично був у вільному продажу і продавався як знеболюючий препарат. Трамадольна наркоманія в Україні тривала роками. Вона принесла смертей та інвалідностей серед молоді не менше ніж 20 000 в рік.
■ Тільки під тиском численних акцій громадських організацій трамадол був офіційно визнаний наркотиком. Квоти виробництва були зменшені, але тонни трамадолу ще довго залишались не знищені.
■ У 2021 році вживання опіодів за рік зросло на 3,8 %, а вживання комбінованих психоактивних речовин ( ПАР) на 3,2 %.
■ За 2020 рік в Україні зафіксовано 536 випадків смертей від ПАР, з них отруєння опіоїдами складали 50,3 %, метадоном - 38,4% випадків.
За один рік кількість смертей зросла на чверть. Частка чоловіків у загальній кількості померлих у 2020 році склала майже 90%.
За віковими групами найбільша кількість смертей - 529 випадків ( 89,8%) припадали на вікову групу від 25 до 49 років, 17 випадків - від 20 до 24 років;
9 випадків - до вікової групи від 15 до 19 років.
■ В Україні найбільші обсяги вилучень ПАР припадають на наркотики рослинного походження. У 2021 році на першому місці- канабіс (64%), на другому - героїн ( 21,5%), на третьому-кокаїн(5,1%) ; далі – макова соломка (1,8%) та амфетаміни ( 1,4%).
■ Боротьба з наркоманією
У багатьох розвинених країнах, де в боротьбу з наркобізнесом вкладаються величезні кошти, вживання наркотиків стабільно росте.
■ Тому єдиний спосіб протистояти наркоманії - сильна і гнучка система профілактики поширення наркоманії та соціальної реабілітації людей, що вживали наркотики.
■ У всьому світі медичні, освітні та інші соціальні працівники як державних установ, так і неурядових організацій, які опікуються здоров'ям нації, об'єднують всі зусилля, щоб іще раз нагадати людству, яким страшним недугом є наркоманія. Проводяться різноманітні навчально-просвітницькі заходи, розповсюджуються засоби особистого захисту та популяризується здоровий спосіб життя.
■ Тільки завдяки зусиллям спільної боротьби небайдужих людей в будь-якій точці земної кулі можна розраховувати на позитивні результати у вирішенні глобальної проблеми сучасності – наркоманії.
Начальник Богородчанського відділу ДУ «Івано-Франківський ОЦКПХМОЗ»
Левицька Валентина
21.06.2024 року
Морозиво: в чому користь і в чому шкода?

■ Морозиво є улюбленими ласощами як для дітей, так і для дорослих. Воно освіжає, «охолоджує», дарує відчуття задоволення. Хтось любить простий пломбір, хтось полюбляє шоколадне чи фісташкове, а хтось надає перевагу фруктовим смакам. Часом так важко дотриматись тієї межі, щоб не з’їсти замість невеличкої порції ціле відерце морозива.
■ Що ж приховується за яскравими упаковками, різноманітними назвами, фруктовими наповнювачами, шоколадною глазур’ю і вафельними стаканчиками? Чи приносить морозиво користь організму або ж, навпаки, шкоду?
■■Чим корисне морозиво?
Якісне, виготовлене з дотриманням усіх норм виробництва, морозиво містить багатий вітамінно-мінеральний склад. Морозиво - це не тільки смачно, але й корисно. Користь морозива полягає в наступному:
►Містить важливі для організму речовини – вітаміни(вітаміни А, Е, С, В1, В2, D,РР), мінерали (кальцій, натрій, фосфор, калій, магній), незамінні кислоти, ферменти.
►При споживанні морозива виробляється серотонін, що відомий як «гормон щастя», який покращує настрій,заспокоїть, знімає стрес, надає заряд енергії, викликає прилив радості, бадьорості та сил.
►Має легкий судинозвужувальний і болезаспокійливий ефект. Тому його корисно їсти при схильності до носових кровотеч або при м’язових болях.
►Позитивно впливає на нервову систему та обмінні процеси організму, зміцнює імунітет.
►Знижує ризик появи каменів у нирках, зменшує біль при менструаціях, знижує ризик безпліддя у жінок.
► Морозиво на йогуртовій основі є відмінною профілактикою захворювань шлунково-кишкового тракту та дисбактеріозів.
►Деякі види морозива, зокрема з темним шоколадом, містять антиоксиданти та флавоноїди, які допомагають знизити рівень шкідливого холестерину і покращити стан здоров'я серця.
►В складі деякого виду морозива містяться ферменти, які допомагають розщеплювати та засвоювати молочні жири.
►Корисно частіше їсти морозиво тим, хто постійно страждає від простудних захворювань: воно загартовує слабке горло.
►Вгамовує голод.
■■ Здавалося б, що в складі стільки корисних властивостей, і його можна їсти кілограмами. Але, як і будь-який інший продукт, морозиво має певні вади.
■ То у чому шкода морозива?
►Може містити велику кількість доданого цукру, а надлишок цукру може стати причиною розвитку серцево-судинних захворювань, діабету і захворювань жовчного міхура.
►Може спричинити коливання рівня глюкози та як наслідок , призводити до проблем із сном та впливати на настрій: перехід від відчуття приливу енергії до пригнічення.
► Натуральне морозиво з молока у людей з непереносимістю лактози здатне призвести до проблем зі шлунком, зокрема до «синдрому подразненого кишківника».
►Може погіршити стан тих, хто страждає на синдром подразненого кишківника.
►Підвищує ймовірність утворення твердого калу, а це призводить до ризику закрепів.
► Вживання великої кількості морозива з високим вмістом жиру може сприяти підвищенню рівня “поганого” холестерину і таким чином підвищити ризик серцевих захворювань.
► Різке і швидке споживання морозива може призвести до появи болючого і неприємного відчуття “холодового головного болю” – головний біль від морозива (реакція на різке зниження температури в ділянці піднебіння).
► Морозиво може викликати напад мігрені.
►Якщо швидко з’їсти морозиво після гарячого напою, то можуть з’явитися тріщини в емалі зубів.
► Постійне споживання цукру може спричинити набір зайвих кілограмів, які відображаються на загальному стані здоров’я і створюють ризик розвитку раку підшлункової та молочної залози, нирок, товстої кишки та печінки.
► Занадто велика кількість цукру може призвести до швидкого старіння та появи зморшок.
► Деякі види морозива містять значну кількість синтетичних ароматизаторів, барвників і домішок (морозиво ароматичних сортів, наприклад, апельсинове, мангове, полуничне, тощо).
■■ Скільки можна з’їсти морозива в день???
Здоровим дорослим людям рекомендується з’їдати не більше 100 г продукту в день. А краще і зовсім обмежитися 2-3 порціями в тиждень, щоб підвищена калорійність точно не відбилась ні на фігурі, ні на рівні холестерину і цукру.
■■Як вибрати якісне морозиво в магазині???
1. Читайте склад. Ідеальні інгредієнти — це цілісне і сухе молоко, масло, вершки, яйця, натуральні смакові наповнювачі. Десертів з довгим списком рослинних жирів, ароматизаторів та консервантів краще уникати.
2. Шукайте позначку стандартизації. Запам'ятайте — під ДСТУ 4733 випускається морозиво з натуральних молокопродуктів. Якщо на пачці стоїть ДСТУ 4735, у виробництві використовуються рослинні замінники тваринних жирів.
3. Оцініть зовнішній вигляд товару. Упаковка повинна бути герметичною, з відмітками про термін придатності. Якщо морозиво втратило форму, на поверхні виступили кристали льоду, значить воно повторно заморожувалося.
4. Вивчіть умови зберігання. Температура в холодильнику повинна відповідати рекомендаціям, вказаним на упаковці.
5.Зверніть увагу на термін придатності.
■ Морозиво – це смачний та улюблений десерт, але його споживання повинно бути у міру.
■ Збалансоване харчування, регулярна фізична активність та свідоме вживання морозива можуть допомогти вам насолоджуватися цим десертом без шкоди для вашого здоров’я.
■ Пам’ятайте: будь-який, навіть найкорисніший продукт, стає отрутою, якщо вживати його занадто багато.
Фахівець з дослідження факторів навколишнього середовища санітарно-гігієнічної лабораторії Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Свистяк Юлія
21.06.2024 року
Вплив високої температури на організм людини

■ Літо – прекрасний час відпочинку, відпусток, подорожей, рибалки, походів у гори, поїздок на дачу, якого з нетерпінням чекають абсолютно всі - від дітей до пенсіонерів. Але спека може і серйозно завадити довгоочікуваному відпочинку.
■ Основне правило, яким варто керуватися не лише під час спеки, а загалом по життю – уважно прислухатися до свого організму. Він собі не ворог, а тому завжди дасть знати, коли йому щось загрожує.
■ Якщо такі умови сприятливі для відпочинку, то вони створюють значні труднощі при виконанні робіт, особливо тяжких фізичних і на відкритих ділянках.
■ Відповідно до Конституції України та ст. 153 Кодексу законів про працю кожен громадянин має право на належні, безпечні й здорові умови праці.
■ Мікрокліматичні умови на робочому місці, у виробничих приміщеннях – найважливіший санітарно-гігієнічний фактор, від якого залежить стан здоров’я та працездатність людини.
■ До показників мікроклімату повітря робочої зони відносяться температура, відносна вологість, швидкість руху повітря.
■ Основним документом, який регламентує вимоги до параметрів виробничого середовища є Санітарні норми виробничого мікроклімату (ДСН 3.3.6.042-99) , які встановлюють оптимальні та допустимі параметри для робочої зони виробничих приміщень з урахуванням важкості роботи та пори року.
■ Спека у літній період негативно впливає на стан здоров’я людини під час виконання трудових і посадових обов’язків.
■ Ознаками перегрівання організму є головний біль, нудота, втома, млявість, сонливість тощо, це збільшує ризик нещасного випадку, знижує працездатність, призводить до травматизму.
■ Саме тому керівникам робіт в умовах підвищеної температури повітря необхідно ретельніше планувати виробничі завдання для кожного працівника, обов’язково забезпечити належний контроль за дотриманням вимог законодавства щодо створення безпечних умов праці під час виконання робіт в умовах дії високої температури навколишнього середовища.
■ Слід пам’ятати, що відпочинок працівників у полі дозволено тільки у спеціально відведених місцях, які обладнуються добре помітними віхами вдень і освітленими ліхтарями в темний період доби.
■ Не дозволено відпочивати під машинами, в кабіні машини під час роботи двигуна, серед поля тощо.
■ Спека призводить до згущення в організмі крові (а це загрожує виникненню тромбів). Навантаження на всі системи організму при цьому збільшується.
■ У спеку знижується кількість кисню в повітрі, у людини настає гіпоксія – кисневе голодування. Навіть молоді та здорові люди в спеку не відчувають себе бадьорими: стає важко дихати, навалюється млявість і сонливість.
■ Якщо ви метеозалежна людина або у вас вегето-судинна дистонія, – спека теж може негативно вплинути на ваше самопочуття.
■ Як же допомогти своєму організму пережити літню спеку?
■ Організм у спеку швидко втрачає воду. Особливо сприйнятливі до зневоднення діти і люди похилого віку. Щоб не допустити зневоднення організму, потрібно пити до 3 літрів рідини щодня.
■ Разом із потом наш організм втрачає і необхідні солі і мінерали – магній, кальцій, цинк. Щоб заповнити їх втрату, найкраще пити мінеральну воду без газу, воду, підкислену лимоном, зелений чай без цукру,фруктові та овочеві соки. Пити краще невеликими порціями, але часто. Тоді водний баланс в організмі буде в нормі, що сприятливо позначається на здоров’ї і красі шкіри.
■ Не пийте крижану воду – ризикуєте застудитися.
■ Тривале перебування на сонці може спричинити подразнення кон’юнктиви, фотокератит – дуже болючий сонячний опік рогівки, симптоми якого проявляються зазвичай через 6-12 годин після опромінення, і втома очей.
■ Багато негативних впливів сонця на очі проявляються тільки через роки. Люди, які не захищають очі від сонця, в літньому віці страждають дегенерацією рогівки.
В полуденний час найсильніше ультрафіолетове випромінювання, і ви можете легко отримати опік шкіри, сонячний чи тепловий удар.
■ Тепловий удар можна отримати при вираженому перегріванні організму, у приміщенні з високою температурою.
■ Симптоми теплового удару – загальна слабкість, головний біль, прискорене серцебиття, блювота. Часто може спостерігатися втрата орієнтації, блідий колір шкіри, підвищена температура тіла. Шкіра буде дуже сухою та гарячою на дотик.
■ В разі отримання теплового удару слід вчасно та правильно надати долікарську допомогу. Головна мета: прибрати з сонця і охолодити тіло.
■ При тепловому ударі необхідно запобігти подальшому перегріванню людини, збільшити доступ повітря.
■ При виникненні задишки, дискомфорту у зоні грудини, головного болю або навіть різкої слабості – припиніть будь-яке фізичне навантаження і приляжте. Покладіть на лоб, вилиці і на груди мокрий рушник. Звільніть грудну клітку від одягу. Якщо це трапилося на вулиці, перенесіть потерпілого в тінь та напоїть великою кількістю рідини. Класти необхідно виключно на спину.
■ Охолодити тіло можна за допомогою пластикових пляшок з холодною водою. Для цього покладіть пляшки на місця великих судин (на шию і пахви).
■ Якщо постраждалому не стає краще – терміново викликайте швидку допомогу!
■ Сонячний удар развивається при прямій дії сонячних променів і більше впливає на центральну нервову систему: з’являється заторможеність, головокружіння, можлива втрата свідомості.
■ Для профілактики сонячного удару необхідно носити головний убір, по можливості знаходитися на вулиці з 7.00 до 10.00 і після 16.00.
■ При хронічних захворюваннях контролюйте рівень цукру, холестерину в крові, артеріальний тиск, зверніться до лікуючого лікаря для корекції дози препаратів з врахуванням спеки.
■ Долікарська допомога: розстібнути одяг, покласти людину в тіні з трохи піднятими ногами, на голову та ділянку серця покласти холодний компрес, дати склянку холодного напою, краще чаю. В разі порушення дихання — зробити штучне дихання.
Лікар з загальної гігієни Богородчанського відділу ДУ “Івано-Франківський ОЦКПХ МОЗ” Левицький Богдан
17.06.2024 року
ПРОФІЛАКТИКА – ЦЕ ЗДОРОВИЙ І БЕЗПЕЧНИЙ РОЗВИТОК ДІТЕЙ
■ Загальна мета профілактики вживання психоактивних речовин - це здоровий і безпечний розвиток дітей і молоді для реалізації їх талантів і потенціалу та їх участі в житті своєї спільноти і суспільства.
■ Цій проблемі приділяють багато уваги фахівці відділення епіднагляду та профілактики неінфекційних захворювань Богородчанського відділу ДУ «Івано-Франківський ОЦКПХМОЗ» під час відвідувань загальноосвітніх навчальних закладів.
■ Незнання речовин і наслідків їх вживання є одним з основних факторів, що підвищують уразливість дітей.
■ Серед найбільш сильних чинників вразливості можна виділити наступні: генетична схильність, особистісні риси (наприклад, імпульсивність, прагнення до відчуттів), наявність психічних і поведінкових розладів, зневага і жорстоке поводження в сім'ї, погана прихильність до школи і товариства, соціальні норми і середовище, що сприяє виникненню вживання психоактивних речовин ( ПАР), включаючи вплив засобів масової інформації.
■ Передбачити, чи стане людина залежною від наркотиків, неможливо. Частина людей може вживати ПАР певний час і не мати залежності. В інших залежність розвивається дуже швидко, буквально після першого вживання. На формування залежності впливає багато чинників, і що більше факторів ризику має людина, то більша ймовірність того, що прийом наркотиків може призвести до залежності.
■ Деякі фактори, які роблять людей уразливими (або, навпаки, стійкими) до початку вживання психоактивних речовин, розрізняються залежно від віку.
■ В середньому дитинстві все більше часу проводиться поза сім'єю, найчастіше в школі та з однолітками.
■ В цьому відношенні такі фактори, як суспільні норми, шкільна культура і якість освіти, стають все більш важливими для безпечного та здорового емоційного і соціального розвитку. Починається формування цілеспрямованої поведінки, а також навичок прийняття рішень і вирішення проблем.
■ Психічні розлади, які починаються в цей період часу (тривожні розлади, синдром дефіциту уваги і гіперактивності, розлади поведінки), також можуть перешкоджати розвитку здорової прихильності до школи, спільній грі з однолітками.
■ Діти з неблагополучних сімей часто в цей час починають об'єднуватися з однолітками, залученими в потенційно небезпечну поведінку, тим самим піддають себе підвищеному ризику. Те ж саме стосується дітей, які знаходяться в атмосфері війни або стихійних лих. Особливо, коли дитина раптово втрачає близьку людину і замикається в собі.
Виховання і прихильність до школи - це ті чинники уразливості та стійкості, які були виявлені в дитинстві та ранньому підлітковому віці.
Важливо підкреслити, що фактори уразливості значною мірою не залежать від людини , пов'язані з багатьма небезпечними формами поведінки і відповідними станами здоров'я, такими як кидання школи, агресивності, правопорушень, насильства, ризикованої сексуальної поведінки, депресії та самогубства.
■ ПРОФІЛАКТИКА ВЖИВАННЯ ПСИХОАКТИВНИХ РЕЧОВИН
Проблема алкогольної та наркотичної залежності.
■ Немає ефективнішого засобу знищити націю, ніж прищепити їй звичку до самознищення. Крім вживання наркотиків, це включає вживання тютюну, алкоголю, інгалянтів і нових психоактивних речовин (так звані «легальні наркотики» або «розумні наркотики»).
■ За даними статистики (ESPAD- 2019) близько 85,7 % опитуваних учнів віком 15-17 років вживали алкогольні напої, 40% - систематично випивали; близько 51 % палили цигарки, 8,7 %- вживали канабіноїди.
■ Фактично, вживання тютюну і алкоголю призводить до не менш високого тягаря хвороб, ніж той, що пов'язаний з вживанням контрольованих наркотиків.
Інгалянти надзвичайно токсичні і мають руйнівні наслідки для психосоціального розвитку.
■ Оскільки вживання наркотиків може призводити до змін у мозку, залежність розглядають як хронічне захворювання, а не брак волі чи прояв поганого характеру. Тому існує гостра необхідність у профілактичних заходах, спрямованих на вирішення проблеми початку вживання психоактивних речовин.
РАННІЙ ПІДЛІТКОВИЙ ВІК
■ Підлітковий вік - це період розвитку, коли молодь знайомиться з новими ідеями і зразками поведінки через більш тісні зв'язки з людьми і організаціями, що виходять за рамки тих, що були в дитинстві. Прийшов час «спробувати» дорослі ролі і обов'язки.
■ Бажання взяти на себе дорослі ролі і більшу незалежність в той час, коли в мозку підлітка відбуваються значні зміни, також створює потенційно сприятливий час для погано продуманих рішень і залучення в потенційно небезпечні форми поведінки, такі як ризикована сексуальна поведінка, куріння тютюну, вживання алкоголю, ризиковане водіння і вживання наркотиків.
■ Вживання психоактивних речовин (або інша потенційно небезпечна поведінка) однолітками, а також неприйняття однолітками є важливими факторами, що впливають на поведінку, хоча вплив батьків залишається значним.
■ Деякі риси особистості, такі як прагнення до відчуттів, імпульсивність, тривожна чутливість або безнадійність, пов'язані з підвищеним ризиком вживання психоактивних речовин.
■ За матеріалами ЦГЗ МОЗ України, характерні прояви залежності від ПАР,
на які слід звернути увагу і якнайшвидше вжити необхідних заходів:
-
безпідставні зникнення з дому на досить тривалий час;
-
різкі несподівані зміни поведінки (необґрунтована агресивність, злобність, замкнутість, брехливість, відчуженість, неохайність);
-
поява боргів, зникнення з дому цінних речей і грошей, крадіжки;
-
втрата інтересу до колишніх захоплень, занять;
-
поява в домі флаконів/пакувань тощо з невідомими речовинами;
-
наявність серед особистих речей шприців, голок, гумових джгутів, таблеток, наркотичних речовин;
-
поява у лексиконі нових жаргонних слів;
-
наявність слідів від ін’єкцій на будь-яких частинах тіла, особливо на передпліччі;
-
розлади сну (безсоння або надзвичайно тривалий сон, сон удень, важке пробудження і засинання, тяжкий сон);
-
розлади апетиту (різке підвищення апетиту або його відсутність, вживання значної кількості солодощів, поява надзвичайної спраги);
-
зміни розміру зіниць (зіниці різко розширені або звужені до розміру булавкової головки) та кольору шкіри (різко бліда, сірувата).
■ Визначити, чи вживає людина ПАР, можна із використанням експрес-тестів, які продаються в аптеці. Для такого тестування потрібен зразок сечі або слини і можна не звертатися до спеціалізованої клініки.
■ Розроблені відповідні профілактичні програми, які допомагають підліткам, що особливо схильні до ризику, конструктивно справлятися з емоціями, замість використання негативних стратегій виживання, включаючи небезпечне і шкідливе вживання алкоголю.
■ Ефективна профілактика в значній мірі сприяє позитивній взаємодії дітей, молоді та дорослих зі своїми сім'ями, школами, робочим місцем та суспільством.
■ Психологічне та емоційне благополуччя, особиста і соціальна компетентність, сильна прихильність до турботливих батьків, прихильність до шкіл і спільнот, які добре забезпечені ресурсами і організовані, - все це фактори, які сприяють тому, що люди стають менш вразливими для вживання психоактивних речовин та інших ризикованих поведінок.
Лікар з загальної гігієни Богородчанського відділу ДУ «Івано-Франківський ОЦКПХМОЗ» Левицький Богдан
14.06.2024 року
Харчування під час довготривалого відключення світла

■ На всій території України дуже часто трапляються довготривалі відключення світла. Але відсутність електрики — це точно не привід голодувати. Незважаючи на довготривалі відключення світла, організму людини варто отримувати їжу, яка буде забезпечувати його енергією.
■ Але до таких умов краще підготувати завчасно. Для цього слід запастися необхідними продуктами. Обирати потрібно ті продукти, які можна приготувати заздалегідь або ті, які довше залишаються придатними до споживання без холодильника, а також ті, які смачні навіть в холодному вигляді.
■ То чим харчуватись, якщо у Вас довготривале відключення світла???
Пам’ятайте! Кожен Ваш основний прийом їжі повинен бути повноцінним, а в тих продуктах, що не потребують термічної обробки повинні міститись корисні речовини , а саме: місце і білки, і вуглеводи, і жири,і клітковина.
Також у Вас можуть виникнути проблеми з отриманням усіх необхідних для організму вітамінів та мікроелементів. Вони, у свою чергу, важливі для нормальної роботи організму.
■■ Продукти, які корисно мати під час довготривалого відключення світла:
►Білки: консерви (рибні або м’ясні у власному соці чи томаті, консервовану квасолю, сочевицю); паштети рибний, печінковий чи м’ясний;
кисломолочні продукти (сир — моцарела, фета, бринза, твердий, витриманий; йогурти); сухе молоко; сушене м’ясо чи сушена риба; хумус; тофу/соєве м’ясо.
►Вуглеводи: хліб (бажано його обирати із цільного зерна, з висівками або насінням), хлібці, лаваш; крупи: як сухі, так і консервовані (гречка, кус-кус, рисова локшина, вівсянка швидкого приготування); сухі сніданки;
сублімовані каші та супи з нуту, сочевиці, грибів.
►Жири: сало, олія, печінка тріски, оливки, маслини, горіхи, насіння(льон, кунжут, гарбузове, соняшникове),кокос шматочками/стружка, арахісова або інші горіхові пасти.
►Клітковина: овочі та фрукти. Вони зберігаються довго, навіть без холодильника і не потребують термічної обробки.
З овочів і зелені: такі свіжі варіанти – зелень, листя, капуста, морква, огірки, помідори, перець, буряк, цибуля, часник, а з фруктів – яблука, груші, виноград, цитрусові, банани.
Не забувайте і про ферментовані (квашена капуста, огірки, помідори), в’ялені та сушені. Також підійде кабачкова ікра в банці, консервовані горошок та кукурудза, пастеризований вакуумований буряк.
►Інше: гірчиця, сухофрукти, мед, варення, згущене молоко, шоколад, батончики протеїнові або з горіхами та сухофруктами, пастилу.
■ Тримайте запас води та їжі, що не псується. Утилізуйте харчові продукти, якщо порушено температурний режим зберігання.
■ Як правильно робити запас їжі???
Не обов’язково купувати всі продукти за один день, а краще під час кожного походу до магазину поступово поповнити запас (особливо продукти нетривалого зберігання).
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Свистяк Юлія
10.06.2024 року
Різнокольорові овочі, фрукти та ягоди

■Овочі, фрукти та ягоди тішать своїм різнобарв'ям і є кориснимидля нашого організму. Включаючи їх в раціон харчування Ви забезпечуєте свій організм необхідними вітамінами, мікро-і макроелементами, мінералами і антиоксидантами.
■Але чи задумувались Ви колись про те, як же впливає колір овочів, фруктів та ягід на наш організм? Саме фітохімічні речовини, які надають фруктам, овочам і ягодам їх натуральний колір, впливають на роботу тих чи інших органів, допомагають підтримувати здоров’я і знижують ризик розвитку багатьох хронічних захворювань.
■■То ж якими корисними властивостями наділений кожен з кольорів:
■ червоний колір свідчить про те, що в овочах, фруктах і ягодах міститься багато пігменту лікопену (помідор, червоний перець, буряк, малина, вишня, гранат, полуниця, кавун). Він є потужним антиоксидантом;покращує роботу серцево-судинної системи, кровообіг, серцевий ритм; стабілізує кров'яний тиск; запобігає серцево-судинним захворюванням; знижує рівеньхолестерину; зміцнює пам’ять, зір та імунну систему; захищає нирки; є ефективною профілактикою ракових захворювань, особливо передміхурової залози і матки; захищає від ультрафіолету; має антибактеріальні і протигрибкові властивості; зміцнює кістки та волосся; має нейропротекторну дію.
!!!Щодо овочів, фруктів, ягід червоного кольору, є застереження: для деяких людей вони можуть виявитися алергенами. Особливо чутливі до них діти. Саме тому не рекомендується давати маленьким дітям овочі, фрукти чи ягоди у великій кількості. Варто переконатися, що алергії немає, і лише потім обережно вводити ці продукти в раціон!!!
■ фіолетовий або синій колір свідчить про те, що в овочах, фруктах і ягодах міститься пігмент антоціан (баклажан, слива,чорниця, лохина, інжир, виноград, червоноголова капуста). Він знижує ризик розвитку хвороб серця і раку шлунку нормалізує кров'яний тиск і рівень холестерину; зменшує запалення; зміцнює стінки судин; захищає судини від утворення тромбів і холестеринових бляшок; захищає сечостатеву систему від інфекційних збудників;зміцнює імунітет; захищає від ультрафіолету; покращує зір та когнітивні функції; має протизапальні та антибактеріальні властивості; зменшує вплив стресу.
!!!За наявності захворювань шлунково-кишкового тракту, особливо запального характеру (гастрит, виразка, коліт), вживання овочів, фруктів і ягід може бути протипоказано. У цьому разі слід обов'язково проконсультуватися з гастроентерологом, визначити безпеку вживання рослинних антоціанів і за рекомендацією лікаря замінити їх харчовими добавками!!!
■ помаранчевий або жовтий колір свідчить про велику кількості бета-каротину (морква, гарбуз, перець, кабачок, кукурудза, персик, абрикос, ананас, лимон, апельсин). Він сприяє зміцненню імунітету, покращення зору і зниження ризику захворювання очей; підтримує здоров’я легень; покращує психічне здоров’я, пам'ять і роботу мозку; допомагає у нормалізації функцій серцево-судинної системи; має антибактеріальні і противірусні властивості; покращує стан шкіри; позитивно впливає на вироблення колагену і сприяє здоров’ю сухожиль, зв’язок і хрящів.
!!!Деякі застереження стосуються цитрусових. Яскраво помаранчеві чи жовті, вони багаті на вітамін С, дуже смачні, але для багатьох (не тільки для дітей, а й для дорослих) виявляються алергенами !!!
■ зелений колір обумовлений пігментом хлорофілом (огірок, броколі, горох, авокадо, аґрус, ківі, яблуко). Він ефективно виводить токсини і важкі метали; очищує кров, печінку та нирки; регулює роботу кишечника і покращує травлення; підтримує обмінні процеси та імунну систему; нормалізує підвищений тиск і знижує рівень холестерину в організмі; має антиоксидантні властивості; знижує ризик серцевих та онкологічних захворювань; активізує клітинне дихання; покращує стан шкіри; допомагає покращити настрій, позбавитись депресії та стресу.
■ білий або коричневий колір овочів, фруктів зумовлений відсутністю пігментів, таких як хлорофіл, антоціани і каротиноїди (цибуля, часник, цвітна капуста, гриби, хрін,імбир, банани, груша). Однак це не означає, що білі овочі і фрукти менш корисні. Навпаки, вони містять унікальні сполуки, які сприяють зміцненню здоров'я. Вони містять флавоноїди та аліцин.
Флавоноїди – органічні хімічні сполуки, які є сильними антиоксидантами, ущільнюють і зміцнюють судини, сприяють засвоєнню цінних речовин. А завдяки наявності аліцину такі овочі та фрукти зміцнюють імунну систему; поліпшують пам'ять;допомагають підтримувати роботу серця та судин, знижувати рівень «поганого» холестерину в крові; знижують ризик хвороб серця і судин; мають антибактеріальні і противірусні властивості; допомагають зміцнити імунітет, ефективний у боротьбі з різними бактеріальними, вірусними та паразитарними інфекціями;підвищують опірність організму деяким видам злоякісних пухлин.
■ чорний колір овочів, фруктів та ягід зумовлений наявністю великої кількості антиоксидантів, які надають інтенсивного забарвлення (шовковиця, чорна смородина, ожина, чорні боби і сочевиця, чорна кіноа).
Антиоксиданти – хороше джерело вітамінів і мікроелементів, які сприяють поліпшенню роботи серцево-судинної системи.
■ПАМ’ЯТАЙТЕ! Різнокольорові фрукти, овочі та ягоди є важливим складником здорового харчування. Якщо у Вашому раціоні “багато сірості”, то саме час додати фарб в свій раціон. Вибирайте яскраві і соковиті овочі, фрукти та ягоди, тому що вони мають багато корисних властивостей. Стежте, щоб на Вашій тарілці щодня (навіть взимку) з'являлися кольори веселки, а половину обсягу складали овочі, фрукти та ягоди (звісно з переважанням овочів).
Фахівець з дослідження факторів навколишнього середовища санітарно-гігієнічної лабораторії Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Свистяк Юлія
14.05.2024 року
Перманганатна окислюваність у питній воді

■Важливою гігієнічною характеристикою води є її перманганатна окислюваність.
►Перманганатна окислюваність – це показник, що характеризує наявність у воді органічних і неорганічних речовин, що легко окислюються розчином перманганату калію за певних умов. Оскільки окислювачем є перманганат калію, то цей вид окислюваності називається перманганатною.
■ Перманганат калію окислює не всі органічні речовини, що є у воді. Тому показник перманганатної окислюваності є комплексним і не дає уявлення про хімічний склад забруднювачів, але при цьому дозволяє оцінити загальне забруднення води органічними речовинами. Органічні речовини, що знаходяться у воді дуже різні за своєю природою та хімічним властивостям. Їх склад формується як під впливом біохімічних процесів, що відбуваються у воді, так і за рахунок потрапляння поверхневих і підземних вод, атмосферних опадів, промислових і господарсько-побутових стічних вод.
■Перманганатна окислюваність може використовуватись для аналізу питної і мінеральної води, мало забруднених поверхневих вод та для порівняння якості води у різний час або в різних місцях водойми.
■Згідно вимог Державних санітарних норм та правил “Гігієнічні вимоги до води питної, призначеної для споживання людиною” (ДСанПіН 2.2.4-171-10) перманганатна окислюваність не повинна перевищувати 5 мгО2/дм3.
■Підвищена перманганатна окислюваність - ознака забруднення питної води. Вода, у якої підвищена перманганатна окислюваність, має неприємний колір від світло жовтого до бурого і є хорошим середовищем для росту та розмноження мікроорганізмів. Високий показник перманганатної окислюваності вказує на присутність серед органічних речовин значної частки бактерій. Така вода не рекомендується до вживання і потребує негайного очищення від органічних забруднень.
■Чим менший показник перманганатної окислюваності, тим більша ймовірність використання води не лише для експлуатаційних потреб.
■Постійне вживання питної води з підвищеною перманганатною окислюваністю може призводити до таких захворювань:
►кишкових інфекцій;
►шкірних захворювань;
►розладів в роботі печінки та нирок;
►захворювань шлунку, розладів травлення;
►порушень у роботі імунної, ендокринної, репродуктивної та нервової систем.
●Все це відбувається тому, що вода з підвищеним вмістом органіки – прекрасне середовище для розмноження хвороботворних мікроорганізмів.
■Яким чином визначити показник перманганатної окислюваності вдома? На жаль, самостійно його визначити у питній воді неможливо. Єдиним способом оцінити якість та безпечність питної води – це провести лабораторні дослідження питної води.
■Як очистити воду від органічних сполук, які спричиняють підвищення перманганатної окислюваності? Є кілька способів очищення питної води:
►застосування фільтрів;
►системи зворотного осмосу.
Слід зазначити, що важливо правильно встановити, підключити фільтри чи системи зворотнього осмосу та в подальшому вчасно змінювати катриджі.
►Якщо Ви хочете дізнатись, чи відповідає питна вода вимогам ДСанПіН 2.2.4-171-10, Ви можете звернутись у лабораторії Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ» чи іншу акредитовану лабораторію. Фахівці лабораторії проведуть необхідні лабораторні дослідження та видадуть Вам результат. Якщо результати досліджень покажуть, що показник перманганатної окислюваності перевищує нормативні значення чи знаходиться в межах норми, то фахівці нададуть відповідні рекомендації, щоб виправити ситуацію та запобігти проблемам із здоров’ям.
Вживайте чисту якісну воду та будьте здоровими!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу
Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Юлія Кос
08.05.2024 року
Водно-нітратна метгемоглобінемія-ризики існують.

Нині вода все більше стає одним із найцінніших природних ресурсів. Однак попри те, що вона є джерелом життя, лікує від багатьох хвороб, вода також може викликати цілий ряд захворювань.
За висновками ВООЗ більше 80% відомих сьогодні хвороб і навіть деякі онкопатології пов’язують з незадовільною якістю питної води.
Проблема якості питної води для України була і залишається вкрай актуальною і надзвичайно гострою, особливо тепер, в час війни.
У відповідності до вимог ДСанПіНу 2.2.4-171-10 «Гігієнічні вимоги до води питної, призначеної для споживання людиною» питна вода повинна відповідати таким гігієнічним вимогам: бути безпечною в епідемічному та радіаційному відношенні, мати сприятливі органолептичні властивості та нешкідливий хімічний склад.
Однією із найбільш вагомих та поширених причин забруднення колодязної води мікроорганізмами, нітратами та іншими хімічними речовинами, є порушення власниками криниць вимог ДСанПіН 2.2.4-171-10 «Гігієнічні вимоги до води питної, призначеної для споживання людиною» при облаштуванні та утриманні джерел водопостачання, а саме: недотримання зон санітарної охорони (в радіусі до 20 метрів від криниці розташовують вигреби, дворові вбиральні, які можуть сприяти, як бактеріологічному забрудненню води, так і її забрудненню нітратами та іншими хімічними речовинами). Окрім того, на забруднення води може впливати неконтрольоване використання на присадибних ділянках біля джерел водопостачання пестицидів, агрохімікатів, засобів захисту рослин тощо, а також близькість до ймовірних джерел забруднення (тваринницькі ферми, гноєсховища,кладовища).
Особливу занепокоєність викликає стан водопостачання сільського населення. Переважна більшість сільського населення споживає воду з колодязів та індивідуальних свердловин, які живляться водами поверхневих горизонтів і мають значно гіршу бактеріальну характеристику в порівнянні з глибинними. Адже мікробне забруднення чи значна кількість певних хімічних речовин, не змінюють суттєво органолептичних властивостей води (смак, запах, колір), а відповідно не викликають підозри щодо її безпечності, особливо, коли цю воду вживають протягом тривалого часу і не скаржаться на здоров'я. А ризик ,можливо, все-таки є?
Вживання питної води, що містить високі концентрації нітратів, небезпечне для здоров’я. Така вода, зокрема ,викликає водно-нітратну метгемоглобінемію як у дорослих, так і дітей.
Водно-нітратна метгемоглобінемія зумовлена токсичною дією нітратів, які викликають кисневе голодування тканин (гіпоксію), що розвивається внаслідок порушення транспортування кисню кров’ю. Групу підвищеного ризику становлять діти до 3-х років, а особливо немовлята віком до 1 року, яких вигодовують сумішами, приготовленими на воді з нецентралізованих джерел водопостачання. Симптоми хвороби у немовлят проявляються у вигляді посиніння ділянок навколо рота, мочок вух, кінчиків пальців рук та ніг, саме тому цю хворобу називають «блакитний синдром немовлят».У дорослих дуже рідко виникають такі стани,бо гемоглобін у них швидко відновлюється.А от у дітей до трьох років у травному каналі перехід нітратів у нітрити відбувається дуже швидко,так само швидко накопичується і метгемоглобін. При його кількості у крові на рівні 10% з’являється діарея,задишка,акроціаноз;при 30% -судоми,зупинка дихання і смерть. Гостре нітратне отруєння у немовлят у 7–8% випадків закінчується летально.
Щоб попередити виникнення водно-нітратної метгемоглобінемії у дітей, спеціалісти нашого відділу проводять постійний моніторинг якості питної води індивідуальних та громадських криниць, де проживають діти до трьох років.
Так, протягом 2023 року досліджено воду з 278 криниць, перевищення вмісту нітратів в індивідуальних криницях громадян не виявлено. Але це не означає, що ми повинні заспокоїтись. Адже вода в наших криницях далеко не найкращої якості – за мікробіологічними показниками 30% проб питної води не відповідали вимогам державного стандарту, за санітарно-хімічними показниками – 13% нестандартних проб води. Проте фіксувалось перевищення вмісту нітратів у воді однієї з громадських криниць,що перебувають на контролі відділу.За пропозицією спеціалістів відділу, експлуатація криниці припинена.
На жаль, централізовані водогони та каналізації в кожному населеному пункті поки що залишаються тільки мріями. Тому необхідно правильно утримувати ті джерела, які маємо. Один раз на рік слід чистити власні криниці, знезеражувати воду в них і час від часу контролювати якість питної води, яку споживаємо.
Якщо ви не впевнені в якості питної води ,то краще її не споживати,а використовувати бутильовану воду,яка має відповідну супровідну документацію,що засвідчує її якість та безпеку для вашого здоров’я.
Перевірити якість питної води ви можете в лабораторіях Богородчанського відділу ,а якщо у ваших оселях проживають діти до трьох років ,то це можна зробити на безоплатній основі.
Бережіть себе і своє здоров’я!Будьте впевненими у якості питної води,яку ви споживаєте.
Завідувач відділення епіднагляду
та профілактики неінфекційних захворювань
Богородчанського відділу
Лілія КОНЦУР
07.05.2024 року
Профілактика правця

Правець - це захворювання, яке передається при контакті зі спорами бактерій Clostridium tetani, які знаходяться у ґрунті та кишковому тракті тварин. Інфекція правцем може відбуватися через:
-
потрапляння бруду у рану або поріз,
-
укуси тварин,
-
травмування гострими предметами або уламками деревини.
Правець не передається від людини до людини. Обробка рани антисептиками не знищує бактерії. Симптоми правця включають:
-
стиснення щелеп,
-
м'язові спазми, часто в шлунку,
-
болісну напругу у всьому тілі,
-
проблеми з ковтанням,
-
"витріщання" очей,
-
головний біль,
-
лихоманка та надмірне потовиділення,
-
зміни артеріального тиску та прискорене серцебиття,
-
неконтрольоване скорочення мускулатури голосових зв'язків (ларингоспазм),
-
ламкість кісток,
-
ускладнення дихання.
Правець може призвести до закупорки легеневої артерії, пневмонії або легеневої інфекції. Симптоми можуть з'явитися протягом 3-21 дня після зараження. У випадку перших симптомів необхідно негайно звернутися до лікаря. Без медичної допомоги ризик смерті майже стовідсотковий, навіть із медичною допомогою ймовірність смерті від правця висока (від 10% до 70%), залежно від лікування, віку та стану здоров'я.
Як захиститися від правця: профілактика
Єдиний надійний спосіб захисту - вакцинація. Навіть якщо ви перехворіли, вакцинуватися все одно потрібно, оскільки імунітет після захворювання швидко зникає, і є ризик повторного зараження. Вакцинація від правця проводиться безкоштовно для дітей і дорослих. Згідно з національним календарем щеплень, діти отримують вакцинацію в певні вікові періоди, а дорослі - кожні 10 років.
Для дітей рекомендовано такий графік вакцинації від правця: 2, 4, 6, 18 місяців, 6 років, 16 років.
Ці інтервали між дозами вакцини розроблені з урахуванням ефективності та тривалості імунної відповіді. Дотримання цього календаря допомагає забезпечити стійкий захист від правця протягом дитячого віку.
Якщо ви чи ваша дитина не вакцинувались від правця раніше або невідомо, вакциновані чи ні, варто негайно отримати необхідний захист від хвороби. Зверніться до свого педіатра, терапевта чи сімейного лікаря і він детально проконсультує і направить у кабінет щеплень, де вам зроблять вакцинацію. Усі щеплення - безоплатні як для дітей, так і для дорослих в комунальних закладах охорони здоров’я
Екстрена профілактика правця
Екстрена профілактика правця важлива у випадках серйозних травм або відсутності вакцинації. Ця процедура передбачає першу допомогу при травмі та введення спеціальних препаратів для запобігання розвитку хвороби.
Ситуації, коли може знадобитися екстрена профілактика правця, включають:
-
травми із порушенням цілісності шкірних покривів і слизових оболонок;
-
відмороження та опіки другого, третього та четвертого ступенів;
-
проникні пошкодження шлунково-кишкового тракту;
-
Гангрени або некроз тканин будь-якого етапу, абсцесів;
-
Укуси тваринами;
-
Пологи поза медичними закладами, де не можливо забезпечити стерильні умови;
-
Позагоспітальні аборти, де немає можливості забезпечити стерильні умови.
Для екстреної імунопрофілактики правця рекомендується використовувати спеціальні препарати, такі як адсорбований дифтерійно-правцевий анатоксин зі зменшеним вмістом антигенів (АДП-М) та протиправцевий людський імуноглобулін (ППЛІ). Для надання екстреної профілактики ці препарати вводяться в м'яз або внутрішньовенно залежно від стану пацієнта та інструкцій виробника.
Вибір щодо екстренної профілактики правця потерпілому від травми робить лікар, враховуючи вакцинальну історію пацієнта. Але не варто ризикувати здоров’ям, а подбати про імунітет завчасу і отримати всі щеплення відповідно до Календаря, в т.ч. проти правця.
Лікар-епідеміолог відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Фафлей Микола
03.05.2024 року
Водопровідна, фільтрована чи бутильована: яка вода найменш шкідлива для вживання?

■■Від якості питної води безпосередньо залежить наше здоров'я, а достатнє пиття в день позитивно позначається на самопочутті та зміцнює імунітет.
Проте вживання забрудненої питної води може спричинити хвороби шлунково-кишкового тракту, діарею, отруєння й інші захворювання.
Яка ж вода є найменш шкідлива для вживання: водопровідна, фільтрована чи бутильована? На перший погляд вся вода здається однакова й чиста на вигляд.
■ВОДОПРОВІДНА ВОДА. В сучасний період багато людей не вживають водопровідну воду з-під крана в сирому вигляді.
■ Чому водопровідна вода не підходить для пиття?
►може містити шкідливі та небезпечні для здоров’я речовини і домішки, у т.ч. віруси і бактерії;
► можливий неприємний запах і смак;
● На якість водопровідної питної води може вплинути технічний стан водогону, а саме старі водопровідні труби (проходячи по них, вода може отримати вторинні забруднення і стане небезпечною).
■Які шкідливі та небезпечні для здоров'я речовини можуть міститися у водопровідній воді:
►бактерії та віруси – вони можуть викликати небезпечні захворювання шлунково-кишкового тракту, такі як холера, гепатит А;
►хлорорганічні речовини– вони можуть бути токсичними і викликати рак;
►мінеральні речовини (кальцій, магній та ін.) – їх надлишок може призвести до проблем із здоров'ям, таких як камені в нирках;
►солі металів – накопичуючись в організмі можуть викликати хронічні захворювання нирок, печінки, кісткової системи;
► підвищена концентрація у воді заліза, солей, аміаку і навіть сірководню – це призводить до багатьох проблем із здоров’ям;
● Саме тому водопровідну воду не рекомендується вживати в сирому вигляді.
Хоч кип'ятіння води вбиває мікроорганізми, але не впорається із залишковими хімічними сполуками.
Якщо ж іншого варіанту немає, то воду можна вживати після попередньої обробки: кип’ятінням не менше 10 хв , фільтруванням або відстоюванням протягом 2 годин і подальшим використанням тільки верхньої половини рідини.
!!!Ні в якому разі не пийте водопровідну воду з крану, якщо вона має неприємний смак або запах, якщо у вас проблеми зі шлунково-кишковим трактом, якщо ви вагітні або годуєте грудьми.
!!!Оптимальним варіантом залишається фільтрація або бутильована вода.
■ФІЛЬТРОВАНА ВОДА. Це вода, що пройшла ретельний процес фільтрації завдяки фільтру для води. Існують різні типи фільтрів для очищення води, які в основному забезпечують однаковий кінцевий результат, але різними способами. Важливо насамперед визначити, з якими забрудненнями доведеться боротися. Тому слід провести лабораторний аналіз води з крана. І тільки після цього правильно підбирати відповідний фільтрдля вирішення конкретної проблеми.
■Переваги фільтрованої води:
►при правильному підборі систем фільтрації вона не міститиме забруднюючих, шкідливих хімічних речовин і домішок;
► відсутність неприємного запаху і смаку;
►питна вода доступна 24/7.
■ Недоліки фільтрованої води:
►висока вартість якісних фільтрів і систем фільтрації;
►токсичні бактерії накопичуються на поверхні фільтра, якщо не своєчасно змінювати фільтри;
► необхідність регулярного обслуговування систем фільтрації, включаючи чистку механізмів і заміну картриджів;
►деякі фільтри очищають воду не тільки від шкідливих, але і від корисних мінералів (магній, кальцій, а також залізо і марганець).
!!! Утім деякі системи зворотного осмосу передбачають так звані постфільтри – мінералізатори та іонізатори, що повертають у питну воду корисні компоненти, втрачені при очищенні.
Отже, фільтр – дорога покупка, яка виправдовує себе при правильному підході до експлуатації. Щоб від очищувача було більше користі, ніж шкоди треба дотримуватись чітких рекомендацій:
●правильно підібрати фільтруючі системи для вирішення конкретної проблеми;
●своєчасно замінювати картриджі;
●періодично досліджувати воду, отриману після фільтрації.
■■ БУТИЛЬОВАНА ВОДА.
Це сира вода, очищена промисловим способом, але відповідає всім вимогам безпеки. Бутильована вода має збалансований склад та високий рівень очищення. Бутильовану воду можна купити в магазині або замовити доставку додому. Її фасують як у великі бутлі, так і в пластикові пляшки, які реалізуються в магазинах. Але чи корисна вона і чим може бути небезпечна?
● Для виготовлення бутильованої води береться вода з будь-якого джерела (водопроводу, річки, артезіанської свердловини) і піддається серйозному очищенню та збагаченню мінералами. Буває вода першої та вищої категорії. Перша – штучно очищена вода (водопровідна, з поверхневого водоймища) методом глибокого очищення. Вища — вода з артезіанської свердловини, очищена спеціальними методами і знезаражена ультрафіолетом.
■ Переваги бутильованої води:
►зручність: вода в пляшках буває в пластиковій або скляній тарі, різного об’єму;
►відсутність неприємногозапаху і смаку;
►є корисною і безпечною при правильному очищенні: вона перевіряється на наявність забруднень, що представляють небезпеку для здоров'я;
►залежно від того, який бренд ви купуєте, вона може містити навіть мінерали, роблячи її кориснішою для вашого здоров'я;
►ви можете самостійно вибрати виробника, знайти інформацію про джерело і мікроелементний склад, терміни придатності на етикетці і ін.
■ Недоліки бутильованої води:
►постійна необхідність підтримки її запасів;
► ► інколи якість води під знаком питання: якщо вода несертифікована або недобросовісні виробники економлять на етапах очищення води;
► призводить до забруднення довкілля: тонни пластикових пляшок викидаються і не утилізуються, це призводить до забруднення повітря, яким ми дихаємо, землі, на якій ми збираємо нашу їжу, і води, яку ми п'ємо.
● Бутильована вода - оптимальний вибір за умови, що ви знайшли свого постачальника, який має документ про якість води. Тільки в такому випадку ви отримаєте чисту і корисну воду за найкращими цінами і можливо навіть з доставкою прямо додому.
■■Для того, щоб вода приносила користь для організму, вибирайте якісну і чисту воду, комбінуйте її в залежності від того, яких мінералів не вистачає вашому організму, вчасно змінюйте фільтри для води, тоді ви будете відчувати себе повними енергії, сил і гарного настрою.
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Свистяк (Кос) Юлія
24.04.2024 року
28 квітня - Всесвітній День охорони праці

Щорічно 28 квітня в Україні відзначають День охорони праці (Указ Президента України № 685/2006, виданий 18.08.2006)., який збігається зі Всесвітнім днем охорони праці.
Гасло Всесвітнього дня охорони праці – 2024: «Вплив зміни клімату на безпеку та гігієну праці».
Міжнародна організація праці ( скорочено МОП) - одна із найстаріших міжнародних міжурядових організацій. У 2024 році їй виповниться 105 років. Своїми першочерговими завданнями МОП визначає: підтримку демократії і соціального діалогу, боротьбу з бідністю і безробіттям, заборону дитячої праці.
День охорони праці в Україні запроваджено з метою привернення уваги суспільства, органів державної влади, місцевого самоврядування, суб’єктів господарювання різних форм власності, до питань охорони праці, запобігання нещасним випадкам на виробництві та професійним захворюванням.
Здорові та безпечні умови праці - це стратегічне завдання, яке стоїть перед державою і бізнесом в Україні. На багатьох виробництвах робітники піддаються впливу шкідливих факторів (хімічні речовини, метеофактори, шум, вібрація, іонізуюче випромінювання тощо). Зважаючи на пріоритетність життя і здоров’я людей, роботодавці не повинні заощаджувати на створенні здорових і безпечних умов праці відповідно до вимог Конституції України та Закону України «Про охорону праці».
В умовах війни цей день набуває особливого значення. У той час, як країна втрачає найкращих громадян, неприпустимо допускати смертельних випадків на виробництві. Важливо підвищити увагу працівників і керівництва підприємства до питань безпеки й гігієни праці, постійно вдосконалювати систему управління охороною праці та впроваджувати найефективніші практики, щоб забезпечити безпеку на виробництві.
Зміна погодних умов значно впливає на сферу праці, особливо на безпеку та здоров’я працівників. Приклади професійних ризиків, які посилюються зі зміною клімату, включають тепловий стрес, ультрафіолетове випромінювання, забруднення повітря, великі промислові аварії, екстремальні погодні явища, збільшення трансмісивних захворювань і підвищений вплив хімічних речовин.
Температурний режим та вологість впливають на працездатність людини. При підвищенні температури працівники, отримують додаткове навантаження на організм, зростає можливість отримання теплового удару, який у свою чергу може привести і до летальних випадків. В умовах повномасштабної війни використання кондиціонерів та витяжних систем може бути унеможливленим відключенням електроенергії в наслідок ворожих атак на об’єкти енергетичної інфраструктури чи плановими відімкненнями з метою зниження навантаження на електромережу.
В холодну пору року значне зниження температур та відімкнення систем теплопостачання через ворожі атаки може призвести до зниження працездатності колективу внаслідок переохолодження чи частіших випадків сезонних захворювань.
Програма заходів до Дня охорони праці має враховувати сучасні реалії та умови воєнного стану. Тому, щоб підвищити ефективність комунікації в умовах економії часу та нестабільного режиму роботи, потрібно підготувати найбільш актуальну й цінну інформацію. Цей матеріал варто подати в такому вигляді:
-
максимально короткий текст;
-
максимум візуалізації;
-
доступна мова;
-
яскраві ілюстрації тощо.
Підсумки проведених заходів бажано обговорити на нарадах в колективах, а також висвітлити в ЗМІ. Так працівники зможуть оцінити необхідність і ефективність Дня охорони праці та в майбутньому братимуть активну участь у відповідних заходах.
Лікар з загальної гігієни Богородчанського відділу Івано-Франківського районного відділу ДУ “Івано-Франківський ОЦКПХ МОЗ” Левицький Богдан
24.04.2024 року
Цікаво про малярію

Малярія завжди була і є однією з найнебезпечніших хвороб людини. Вона приводила до занепаду великі країни, знищувала народи, вирішувала результати війн.
До відомих жертв, які найімовірніше померли від малярії, належать: святий Августин, Христофор Колумб, єгипетський фараон Тутанхамон, Александр Македонський, Чингісхан, принаймні 5 римських пап, італійський поет Данте Аліг'єрі, імператор Священної Римської імперії Карл V, лорд Байрон, український ентомолог Д. В. Знойко.
За даними ВООЗ, малярія продовжує загрожувати 40% населення світу. Щорічно малярією хворіє понад 500 мільйонів людей, а більш одного мільйона помирає від цієї хвороби. 95% всіх випадків реєструється в Африці. 80% дитячої смертності до 5 років припадає на малярію.
З метою поширення знань про малярію та активізації боротьби з цією хворобою у 2007 році на 60-й сесії Всесвітньої асамблеї здоров’я був заснований Всесвітній день боротьби з малярією. Цей день щорічно визначається 25 квітня у всьому світі.
У цілому від малярії загинуло людей більше, ніж за усі війни разом узяті. Тому малярійного комара вважають «наймасовішим вбивцею людей».
У країнах із низькими доходами населення малярія посідає шосте місце у рейтингу з 10 найпоширеніших причин людської смертності, особливо в тих країнах, де понад 75% населення живе менше ніж на 2 долари у день. Ці країни переважно у Африці. Малярія наразі присутня у 106 країнах світу.
Для цього є всі передумови, а саме:
– наявність і стабільна чисельність переносчиків збудників малярії (комарі виду Anopheles maculipennis);
– більше 30% водоймищ є анофелогенними,;
– за останні роки збільшилися терміни епідсезону: сезон ефективного зараження комарів збудником малярії до 110 днів; сезон можливого зараження людей – з 123 до 140 днів (з травня по жовтень);
Небезпечні на малярію країни відвідують щороку близько 120 млн. туристів, близько 10 тис. хворіють після повернення додому, так звана «завізна малярія». Таким чином, епідситуація з малярії залишається нестійкою.
Малярія – загрозливе для життя інфекційне захворювання, збудником якого є плазмодії, які передаються через укуси комарів. Захворювання проявляється, як мінімум, через 7 діб від зараження, максимум – через рік-півтора, в залежності від виду збудника, стану імунної системи організму людини.
Малярію називають «мавпою» різних захворювань і вона може імітувати ГРВІ, грип, тощо. Захворювання часто починається з недужання, слабкості, розбитості, головного болю, болю в м’язах, суглобах і попереку, сухості в роті, потім – приступи гарячки, блювота, розлади травлення (пронос), кашель, потовиділення, збільшення розмірів селезінки та печінки, порушення з боку нервової системи організму. Хвороба характеризується хронічним перебігом з можливістю рецидивів та летальних завершень.
Цікава історія з винайденням ліків від малярії відома з 1600 року.
На територіях населених пунктів в Перу, де масово хворіли люди на цю небезпечну хворобу, безнадійно хворих вивозили помирати в ліс, де росли хінні дерева. Часто такі люди повертались здоровими в села.
Виявилось, що вони вживали воду, де настоювалась кора хінного дерева, яка мала цілющі властивості. Тоді єзуїтські місіонери в Перу віднайшли кору хінного дерева, всередині якої був хінін, що дотепер є ефективним засобом від малярії.
У 1880 році відкрито збудника хвороби - плазмодія малярії (Laveran). В 1897 році сержант британської армії Рональд Рос виявив, що саме комарі переносять малярію, а не «погане повітря», як вважалося раніше.
Паразити, що спричиняють захворювання малярією- одні з найскладніших та найхитріших патогенних організмів, відомих людству. Половину свого життя вони живуть всередині холоднокровних комарів, а іншу половину – всередині теплокровних людей. Ці два середовища абсолютно різні, але попри це, вони обидва вкрай ворожі. Комаха безперестанно намагається позбутися паразита, а людське тіло в свою чергу намагається позбавитися його. Це невелике створіння (плазмодій) виживає, знаходячись під облогою, але воно не тільки виживає, а й розповсюджується. Малярійний плазмодій має більше способів ухилитися від атаки, ніж ми знаємо. Це - перевертень.
Таким же чином, як гусінь перетворюється на метелика, малярійний паразит трансформується ось так сім (7) разів за увесь свій життєвий цикл.
Цей паразит – надзвичайна наукова проблема, яку до кінця не вдалося розв’язати, але таким є й сам комар, який переносить паразита.
Всього 12 видів комарів переносять більшу частину світової малярії. Дотепер ми знаємо зовсім мало про водойми, де вони мешкають і розмножуються. Тому не так просто уникати цих комах.
Проводилися заходи зі знищення носіїв інфекції – комарів роду Анофелес. Проте, розпилення інсектицидів не принесло бажаного результату. Тоді вчені вдалися до генетичної модифікації комах, що призводить до загибелі плазмодія малярії. Цей ген передається у спадок.
В Европі схвалили першу у світі вакцину проти малярії – (британська фармацевтична компанія QlaxaSmithKline) – вакцина «Моспірікс», яка проходить випробування. Науковці посвятили розробці вакцини вже 30 років.
Лауреатами Нобелевської премії в області медицини 2015 року стали У. Кемблл, С. Омура, Ю. Ту. Вчені винайшли засоби від важких недуг, зокрема – малярії. Вони синтезували речовину артемізинін, отримано з полину, яка знищує збудника хвороби.
Боротьба з малярією триває!
Лікар –паразитолог Богородчанського відділу ДУ «Івано-Франківський ОЦКПХМОЗ» Федорів В.І.
22.04.2024 року
Всесвітній тиждень імунізації в Україні

відзначається з 2005 року. Щорічно в останній тиждень квітня плануються заходи, присвячені Всесвітньому тижню імунізації, який започаткувала Всесвітня організація охорони здоров’я (ВООЗ). Вони спрямовані на просування вакцинації як ключового інструменту профілактики захворювань і збереження життів, підвищення обізнаності населення щодо необхідності щеплень.
Тема Всесвітнього тижня імунізації у 2024 році – «50-річчя Розширеної програми імунізації». ЇЇ мета – забезпечити доступ до життєво необхідних вакцин кожній дитині в світі незважаючи на регіон проживання. У ВООЗ наголошують про нагальну потребу досягнути високого рівня охоплення щепленнями в кожній громаді, аби попередити спалахи небезпечних вакцинокерованих хвороб (кір, дифтерія, правець, кашлюк тощо) сьогодні та в майбутньому.
Вакцинопрофілактика – одне з найбільших досягнень людства і найнадійніший спосіб попередження багатьох інфекційних хвороб.
Завдячуючи тривалій масовій імунізації населення проти дифтерії, кашлюку, кору, поліомієліту та інших хвороб, досягнуто суттєве зниження захворюваності на ці інфекції та зменшення кількості летальних випадків.
Імунізація щорічно рятує від 2 до 3 мільйонів людських життів та допомагає у сотні разів знизити інфекційну захворюваність.
Ще кілька фактів про досягнення вакцинації:
-
завдяки вакцинації людство перемогло натуральну віспу;
-
захворюваність на поліомієліт знизилася на 99%, ще трохи й людство назавжди знищить цю страшну хворобу;
-
знизився рівень захворюваності на правець, дифтерію, кашлюк, краснуху, захворюваність менінгітами, раком печінки;
-
глобальна смертність від кору знизилася на 75%;
-
знизилася щорічна смертність від правця новонароджених більш ніж у 13 разів.
В Україні затверджено Національний календар профілактичних щеплень від 10 небезпечних інфекційних хвороб. Ним передбачено обов’язкові щеплення проти туберкульозу, кашлюку, дифтерії, правцю, поліомієліту, кору, епідемічного паротиту, краснухи, гепатиту B та гемофільної інфекції. Вакцинація проти цих хвороб гарантована державою і є безкоштовною для мешканців України.
Важливо знати, що вакцини стимулюють власну імунну систему організму для захисту від відповідної інфекції або хвороби. Завдяки щепленням можна захистити організм від інфекції, запобігти важкому перебігу та появі ускладнень від неї. Дитина, яка не отримала щеплення проти тих чи інших інфекцій, наражається на великий ризик захворіти, особливо якщо кількість таких дітей щороку зростає.
Більше важливої та достовірної інформації про вакцинацію як медичні працівники, так і пересічні громадяни можуть почерпнути на Національному порталі з імунізації https://vaccine.org.ua/.
Національний портал з імунізації — це перший в Україні профільний ресурс, присвячений всім питанням вакцинокерованих інфекцій, щеплень та використання вакцин.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
19.04.2024 року
Як зберегти психоемоційний стан в умовах війни

Незважаючи на продовження інтенсивних військових дій в Україні, одним із пріоритетних державних завдань є збереження психічного здоров’я, особливо психоемоційного стану дітей і підлітків.
В Україні з 2023року діє Всеукраїнська програма ментального здоров’я «Ти як?», ініційована першою леді України Оленою Зеленською.
У складних умовах війни, частих повітряних тривог важливо забезпечити відповідну організацію навчального процесу в школі чи укритті та створити належні умови для дистанційного навчання вдома.
При інтенсивній розумовій праці в дітей та підлітків з’являється втома. Втома - це природна реакція організму на більш-менш напружену роботу. Її біологічне значення подвійне: з одного боку – це захист, охоронна реакція від виснаження організму, з іншого – стимулятор відновлювальних процесів і підвищення його функціональних можливостей.
В силу різних причин: надмірне навантаження, недостатній відпочинок, дія несприятливих подразників (шум, вибухи, вогонь, і т.п.) або хвороба - у дітей часто наступає перевтома, яка є вже патологічним процесом. Тому дорослим обов’язково треба враховувати психоемоційний стан дитини.
Початковими ознаками перевтоми вважаються зміна поведінки учня, зниження успішності, деякі функціональні нервово-психічні порушення.
Фактори, які розладнують дитячу нервову систему, проявляються у вигляді екстремальної ситуації (надмірний об’єм шкільних завдань, страх перед ЗНО, грубе поводження з учнем старших, міжособисті стосунки вчителя і учня, учня і класу, учня і сім’ї).
Безперервна робота з комп'ютером приводить до зниження імунітету, захворювання органів зору, хвороб серцево-судинної системи та шлунково-кишкового тракту. У дорослих надмір негативної інформації може також викликати порушення сну та депресію.
Щоб запобігти перевтомі, слід обмежувати тривалість роботи учня за комп’ютером, час користування гаджетами вдома, робити гімнастику очей, правильно облаштувати робоче місце дитини.
Дані досліджень фахівців з психіатрії доказують вплив комп’ютерної техніки, особливо гаджетів, на розвиток психічних захворювань.
Різні види неврозів і неврозопатій можуть набирати досить вираженого характеру вже у шкільному віці (прояви психопатій - впертість, злопам’ятство, полярні зміни настрою). Школярі з психопатичними особливостями найбільш схильні до вживання алкоголю, наркотиків, токсикоманії, клептоманії (потягу до крадіжок) та комп’ютероманії (залежності від інтернету).
Вона характеризується високим ступенем фізичного виснаження. Часто це супроводжується нервовим напруженням, оскільки вимагає швидкої реакції. Паралельно виникають зміни особистості: самоізоляція, втрата внутрішньої орієнтації, психічна неврівноваженість, розсіяність, неохайність, байдужість до близьких.
Що може викликати неадекватну поведінку?
-
раптові несподівані зміни у житті, зокрема смерть близької людини, розлучення батьків, перехід в іншу школу
-
стрес, повʼязаний з навчанням, відчуттям надмірного навантаження
-
якщо дитина стала свідком або зазнавала насильства у школі, вдома чи у стосунках
-
якщо людина стала свідком чи пережила важкий стрес або травматичні події
-
відчуття ізольованості; підвищена емоційна напруга
-
вираження злості
-
жорстокість між однолітками
Такі психоемоційні реакції можуть в окремих випадках призвести до самопокарання як бажання привернути увагу до своїх переживань.
Як справитися зі стресовою ситуацією?
-
Зберігайте безпеку
Якщо ви почуваєтеся погано (фізично чи психічно), слід негайно звернутися за допомогою: знайдіть дорослого чи друга, якому ви довіряєте, який зможе надати при необхідності медичну допомогу, яка вам потрібна.
-
Поговоріть з кимось
Коли вас переповнюють почуття, з якими ви не можете впоратися, поговоріть з кимось із сім’ї, другом або просто з дорослим, якому довіряєте, або з священиком. Важливо знати, з ким ви можете поговорити під час кризи о 3:00 ночі, у вихідні або під час інших незручних обставин.
-
НЕ вживайте алкоголю та наркотиків
Вживаючи алкоголь або наркотики, люди намагаються змінити свій настрій чи позбутися певних емоцій і почуттів. Деякі люди вживають психоактивні речовини, щоб уникнути страху чи самотності. Утім їхній ефект лише тимчасовий і може призвести до погіршення самопочуття.
Алкоголь є депресантом, тобто уповільнює мозкову діяльність. Його дія змінює те, як ви думаєте та відчуваєте, тому почуття тривоги і депресії може збільшитися.
-
Робіть те, що вам подобається
Згадайте, що приносить вам задоволення. Це може бути спорт або хобі, які вам подобається. Малюйте, слухайте музику, вишивайте, прикрашайте оселю – робіть усе, в чому черпаєте натхнення! У кожного воно своє: спів пташок, прогулянка у парку, цікава книжка тощо.Саме задоволення від процесу допомагає відновитися і наповнитися силами.
-
Не будьте надто суворими до себе
Намагайтеся не бути суворими щодо себе, не намагайтеся робити все ідеально. Якщо ви знесиленні, спробуйте просто відпочити. Дозвольте собі нічого не робити. Це нормально, скажіть собі. Це може бути спорт, приймання ванної, зміни у зовнішньому вигляді, чашка особливої кави тощо.
Пам’ятайте, кожне покоління має свої випробування. Але життя – безцінне.
Подумайте про свій «Переможний день». Перемога України буде обов'язково! Тому вже зараз замисліться: «З якими власними перемогами я зустріну цю омріяну подію»?
Піклуватися про своє здоров’я необхідно за будь-яких обставин.
Лікар з загальної гігієни Богородчанського відділу
ДУ «Івано-Форанківський ОЦКПХМОЗ» Левицький Богдан
12.04.2024 року
Щодо влаштування і експлуатації колодязів

■Вода – основа життєдіяльності людини, і саме від якості спожитої води залежить стан здоров’я та самопочуття людини. Вона забезпечує нормальне функціонування всіх органів і систем, істотно впливає на всі фізіологічні та біохімічні процеси, що відбуваються в організмі людини. Багато бактерій і вірусів у воді призводять до інфекційних захворювань та епідемій, а токсичні речовини – до масових отруєнь.
■ Значна частина населення, особливо в сільських населених пунктах, споживає воду з колодязів, яка легко забруднюється весняними паводками, дощами, таненням снігу, ґрунтовими та стічними водами, агрохімікати тощо.
Тому санітарно-технічний стан колодязя, його влаштування та утримання є одним із факторів, що впливають на якість води та її безпечність. Завдяки дотриманню певних вимог та рекомендацій власниками колодязів та самими користувачами можна запобігти забрудненню води.
■Питна вода повинна відповідати вимогам Державних санітарних норм та правил «Гігієнічні вимоги до води питної, призначеної для споживання людиною» (ДСанПіНу 2.2.4-171-10), а вміст шкідливих речовин у воді не повинен перевищувати гранично допустимі норми. Вживати воду можна тільки будучи абсолютно впевненими в її безпеці. Гарантією чистої води є відповідний стан колодязя, а також висновки лабораторії, яка проводить лабораторний аналіз питної води.
■ При виборі місця влаштування колодязя слід враховувати те, що він має бути розташований на незабрудненій та захищеній місцевості, яка знаходиться вище за течією ґрунтових вод на відстані не менше ніж 50 м від вбиралень, вигрібних ям, мережі каналізації, старих покинутих колодязів тощо. Влаштовувати колодязі у місцях, що затоплюються повінню, зазнають розмивів, зсувів та інших деформацій, на понижених та заболочених, а також на проїзній частині вулиць – забороняється.
■■ Згідно ДСанПіНу 2.2.4-171-10 під час влаштування шахтних колодязів необхідно дотримуватись таких вимог:
1.Ізолювати колодязь від проникнення поверхневих вод (дощових і талих ).
2.Влаштування стінок колодязя проводити монолітним залізобетоном, бетонними або залізобетонними кільцями, а за їх відсутності – каменем, керамікою, цеглою чи деревом. Стінки колодязя повинні бути щільними, без шпарин.
3. Каміння для влаштування стінок колодязя повинно бути з міцних стійких порід та укладатись на цементний розчин.
4.У разі використання дерев'яних зрубів слід застосовувати колоди завтовшки не менше ніж 0,25 м, прямі, без глибоких шпарин і червоточин, не уражені грибком. Вінця надводної частини зрубу можна робити з колод або брусів сосни або ялини.
5.Підводну частину стінок колодязя потрібно заглиблювати у водоносний горизонт не більше ніж на один метр для кращого його розкриття та збільшення шару води. При слабкому водоносному потоці необхідно розширити зруб колодязя у нижній частині.
6. У разі влаштування колодязя у відкритих котлованах на дні колодязя влаштовують гравійні фільтри.
7. Наземна частина колодязя (оголовок), призначена для захисту шахти від забруднення та спостереження за водозабором, влаштовується не менш як на 0,8 м вище поверхні землі. З метою захисту від засмічення оголовок повинен щільно закриватись кришкою з металу чи дерева або мати залізобетонне перекриття з люком, який також закривається кришкою. Зверху оголовка влаштовують дашок, навіс.
8. Для опущення в колодязь людини з метою його чистки та ремонту в стінки колодязя необхідно вставити металеві скоби, розміщені у шахматному порядку на відстані 0,3 м одна від одної.
9. Для підйому води із колодязя слід застосовувати насоси. Зливна труба насоса повинна мати гачок для підвішування відра. У разі неможливості застосування насоса допускається обладнання колодязя коловоротом або міцно прикріпленим "журавлем" з відром для загального користування.
10. Біля колодязя слід влаштовувати підставку для відер, навколо споруди повинні бути огорожа (радіусом не менше 2 м) з воротами (хвірткою) та стежка із твердим покриттям (від воріт до колодязя).
11. Для захисту колодязя від забруднення поверхневими стоками слід влаштовувати перехоплюючі канави, які відводять стоки від колодязя, навколо колодязя необхідно робити "замок" із утрамбованої глини (глибиною 2 м і шириною 1 м) або бетонувати майданчик радіусом не менше ніж 2 м на основі з щебеню товщиною 15-20 см та з ухилом від колодязя.
■■ Перед введенням в експлуатацію рекомендується виконати тривале відкачування води у декілька повних об’ємів, дезінфекцію та повторне відкачування води до зниження залишкових кількостей дезінфектанту до норми.
► Користуючись колодязем, велику увагу необхідно приділяти його захисту від забруднення і періодично ремонтувати, запобігати нагромадженню мулу, що погіршує смак і запах води та є сприятливим середовищем для розмноження патогенних мікроорганізмів.
►Колодязь потрібно очищати – не рідше раз на рік та повністю відкачувати воду.
►Дезінфекцію колодязів необхідно проводити спеціальними деззасобами за епідемічними показаннями, а саме: при встановленні мікробіологічного забруднення води, при виникненні надзвичайних ситуацій (повеней, затопленні територій, в результаті сильних злив), а також з профілактичною метою. Також це рекомендовано робити після кожного ремонту або очищення.
►З метою попередження виникнення захворювань серед користувачів води– весною та восени треба проводити профілактичне знезараження води. Його починають з визначення об'єму води в колодязі. Потім повністю відкачують воду, чистять та ремонтують колодязь, дезінфікують поверхню стінок колодязя методом зрошення, очікують поки колодязь наповниться водою та дезінфікують повторно.
►У випадку, коли вода криниці забруднена, змінився смак, запах, колір чи з інших причин потрібно проводити лабораторні дослідження води по санітарно-хімічних або мікробіологічних показниках.
В разі виявлення невідповідності води вимогам Держстандарту необхідно відкачати воду з колодязя та провести санацію, яка включає попередню дезінфекцію надводної та підводної частини колодязя об’ємним способом, очищення, при потребі - ремонт. Після проведення санації колодязя рекомендовано ще раз провести лабораторний контроль якості питної води на санітарно-хімічні та мікробіологічні показники.
● Дбайте про якість питної води і пам'ятайте, що дотримання вимог та рекомендацій допоможе вам уникнути захворювань, пов'язаних із вживанням питної води!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Свистяк (Кос) Юлія
10.04.2024 року
Амоній у питній воді та його вплив на людський організм

■Амоній – це хімічна сполука, яка складається з атомів азоту та водню. Він добре розчинний у воді з характерним різким запахом, має безбарвний або слабо жовтуватий колір. Амоній є досить стійкою сполукою, але вона може легко розкладатися за високої температури або в присутності кислот або лугів.
■Іони амонію – сполуки-індикатори, які свідчать про свіже забруднення води. Іон амонію з’являється у воді внаслідок розчинення у ній аміаку – продукту розкладу органічних нітрогеновмісних речовин.
■Наявність амонію в питній воді – результат діяльності мікроорганізмів та є продуктом розкладання органічних азотовмісних речовин. Тобто, амоній у питній воді завжди наявний у незначних концентраціях, як обов`язковий компонент.
■ Норма вмісту амонію згідно вимог ДСанПіН 2.2.4-171-10 “Гігієнічні вимоги до води питної, призначеної для споживання людиною”для питної водопровідної води становить 0,5мг/дм3, а для питної води з колодязів і каптажів, джерел -2,6мг/дм3. Тобто, вміст амонію в питній воді не повинен перевищувати дані гранично допустимі норми.
■Підвищений вміст амонію свідчить про погіршення санітарного стану води. Зростання концентрації зумовлене надходженням у ґрунтові води господарсько-побутових стічних вод, азотних і органічних добрив. Іноді, особливо в глибоких підземних водах, можлива присутність амонію, що утворився за рахунок відновлення нітратів при відсутності кисню. В цьому випадку аміак не вказує на недоброякісність води.
■Вплив амонію на організм людини. Токсична дія амонію залежить від його концентрації та тривалості споживання забрудненої питної води.Вміст амонію у високих концентраціях у питній воді негативно впливає на людський організм. При тривалому надмірному потраплянні амонію в організм виникають серйозні порушення.
●Токсичність амонію зростає з підвищенням РН середовища. При тривалій вживанні питної води із високим рівнем амонію знижується вміст кальцію в організмі, відбувається зміна в РН крові та зменшується вага тіла.
●Постійне вживання питної води з підвищеним вмістом амонію призводить до цілого ряду захворювань:
►порушень кислотно-лужного балансу,виникнення хронічного ацидозу і змін у тканинах;
►серйозних порушень в репродуктивній системі;
►порушень нервової системи;
►розладів у роботі печінки, нирок і легень;
►підвищенні артеріального тиску.
■Яким же чином уберегти себе від негативного впливу амонію?
На жаль, самостійно визначити рівень аміаку у воді неможливо, як і позбутися його. Допомогти можуть лише відповідні фахівці. Як тільки у Вас виникнуть перші підозри, що якість води погіршилась, з’явилося помутніння, неприємний запах, або після кип’ятіння виявили осад, якого перед тим не було, то одразу потрібно зробити лабораторний аналіз даної води. До того ж амоній це лише одна з багатьох небезпек, які можуть чекати на Вас при вживанні забрудненої води.
►Якщо Ви хочете дізнатись, чи відповідає питна вода у вашому крані, колодязі, каптажі чи джерелі вимогам ДСанПіН 2.2.4-171-10, Ви можете звернутись у лабораторію Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ» чи іншу акредитовану лабораторію. Фахівці лабораторії проведуть необхідні лабораторні дослідження та нададуть Вам результат. Якщо результати досліджень покажуть, що вміст амонію перевищує нормативні значення чи знаходиться в межах норми, то фахівці нададуть відповідні рекомендації, щоб виправити ситуаціюта запобігти ускладненням зі здоров’ям.
►Отже, оскільки питна вода з підвищеним вмістом амонію впливає на здоров’я людини, необхідно комплексно підходити до вирішення цієї проблеми. А саме:
■провести лабораторний аналіз, щоб знати точний показник вмісту амонію у питній воді;
■якщо показник перевищує нормативні значення, то необхідно підібрати фільтридля води або системи для очищення від амонію;
■правильно встановити, підключити фільтри чи системи для очищення від амонію;
■ вчасно змінювати катриджі.
Бережіть своє здоров’я та будьте впевнені у якості питної води, яку Ви споживаєте.
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Кос Юлія
03.04.2024 року
Весняний авітаміноз

■ Весна - улюблена багатьма людьми пора року. За вікном світить яскраве весняне сонечко, змінюється природа, настають по справжньому теплі дні… Але чомусь ми так швидко втомлюємося, без причини роздратовані, брак енергії, постійно хочеться спати, у нас загострюються хронічні захворювання, а постійна застуда все ніяк не проходить?
Причина цього – весняний авітаміноз.
●●Авітаміноз – це захворювання, спричинене дефіцитом одного вітаміну або групи вітамінів в організмі людини, який найчастіше виникає у весняно-зимовий період.
■Причини весняного авітамінозу:
1) Бідний раціон та незбалансоване харчування. Жорсткі дієти, голодування.
2) Споживання продуктів, у яких недостатньо вітамінів або взагалі відсутні.
3) Неправильне зберігання або занадто довга термічна обробка продуктів .
4) Вживання надмірної кількості цукру та кави.
5) Часті захворювання та погана діяльність імунної системи.
6) Порушення обміну речовин та травних процесів, наявність хвороб шлунково-кишкового тракту.
7) Дефіцит свіжого повітря, сонячного світла (вітаміну D) та фізичної активності.
8) Постійні стреси і хронічна втома.
9) Куріння, зловживання алкогольними напоями, психоактивними речовинами та ліками.
■Ознаки та симптоми весняного авітамінозу
Вони залежать від того, яких саме вітамінів бракує в організмі.
Навіть нестача одного вітаміну може спричинити досить неприємні наслідки: порушується процес утворення необхідних ферментів, обмін речовин, що сприяє загостренню хронічних захворювань.
Ознаками весняного авітамінозу є:
► біль голови;►нудота; ►погіршення зору; ►закладеність носа; ►сонливість;►швидка втомлюваність;►апатія; ►дратливість;►часті застуди та інфекційні захворювання; ►порушення режиму сну; ►м’язова слабкість; ►зниження імунітету; ►відсутність апетиту; ►погана концентрація уваги, неуважність; ►загальний занепад сил.
Зовнішні симптоми весняного авітамінозу:
►шкіра стає сухою, блідою, млявою, чутливою, схильною до висипань, подразнень;
►волосся втрачає блиск, починає випадати, січуться кінчики, може з’явитись лупа;
►поганий стан нігтів – нігтьова пластина може стати ламкою, тьмяною і почати розшаровуватись, а нігті слабкі і ламаються;
►губи тріскають, швидко пересихають, може з’явитись герпес та кровоточивість ясен.
■Тривалий дефіцит вітамінів може обернутися для організму серйозними ускладненнями.
●Відсутність вітаміну А викликає «курячу сліпоту». На дефіцит цього елемента вказує також поява лупи, тьмяність і ламкість волосся, поява білих смуг на нігтях і гнійників на шкірі. Також з’являється сльозотеча, яка загострюється на
сонці, збільшується чутливість організму, особливо до болю.
●Про дефіцит вітаміну В1 свідчить порушення психоемоційного стану (дратівливість, млявість, безпричинне занепокоєння, безсоння вночі та сонливість протягом дня). Людину турбує головний біль і мігрень, спостерігається погіршення пам’яті.
●Нестача вітаміну В2 проявляється слабкістю, відсутністю апетиту.
●Дефіцит вітаміну В3 може викликати проблеми з травленням, м’язову слабкість, запаморочення і безсоння. Також це негативно позначається на стані шкіри, викликаючи появу запалень і пігментних плям.
●Відсутність вітаміну В5 характеризується підвищеною втомою, болем у м’язах, онімінням кінцівок і нудотою.
●Для дефіциту вітаміну В6 характерна поява стоматиту, кон’юнктивіту і нервових розладів – загальмованості, дратівливості і тривожності, навіть судоми.
●А недостатній вміст вітаміну В9 проявляється безсонням, занепокоєнням і проблемами в роботі системи травлення.
●Відсутність вітаміну В12 проявляється швидкою втомлюваністю, підвищеною нервозністю і розвитком запальних процесів в ротовій порожнині.
●При нестачі вітаміну С розвивається схильність до частих вірусних та застудних захворювань, загострення хронічних хвороб і підвищення ламкості кровоносних судин. Порушується синтез білка колагену, що призводить до виникнення хвороби- цинги.
●Дефіцит вітаміну D проявляється порушенням сну, погіршенням зору та стану волосся, нігтів і зубів. У дітей нестача вітаміну D викликає рахіт.
●Низький вміст вітаміну Е проявляється дизбактеріозом, дерматитом, порушенням менструального циклу і запальними захворюваннями шкіри. Найбільше відсутність цієї речовини впливає на репродуктивну систему чоловіків та жінок.
■ Профілактика авітамінозу передбачає:
►Збалансоване харчування та різноманітний раціон. Виключіть зі свого раціону нездорову їжу (цукор, жир, пресовані продукти). Робити це треба послідовно. Важливо включити до свого раціону продукти, які багаті на мінерали та вітаміни, зокрема, овочі, фрукти, горіхи, зелень, рибу, насіння, яйця та молочні продукти.
►Пийте достатню кількість води.Вода допомагає підтримувати водний баланс, виключити зневоднення.Вона виводить із організму токсини, прискорює засвоєння вітамінів, прискорює оновлення шкіри, яка потребує відновлення після холодної пори року. Рекомендовано пити не менше 1,5 літри води у день, крім іншої рідини ( чаю, кави, соків, супів).
►Відмовтесь від надто суворих дієт, оскільки через недостатню кількість поживних речовин авітаміноз може лише посилюватися.
Тому важливо харчуватися помірно, але різноманітно.
►Активний спосіб життя.
Не забувайте про регулярні прогулянки на свіжому повітрі та достатню фізичну активність, адже заняття спортом допоможуть подолати такі симптоми, як втома та відсутність енергії. Почніть ранок із щоденної зарядки і поступово додавайте навантаження.
► Повноцінний відпочинок. Якщо ваш день побудований на постійних справах та переживаннях, то навіть найдорожчі таблетки не допоможуть вам повністю відновити здоров'я. Нічний сон має тривати не менше 7-8 годин.
►Уникайте стресу і перевтоми, відмовтесь від шкідливих звичок.
► Регулярно відвідуйте лікаря, який надасть консультацію та при потребі призначить курс відповідних препаратів.
Проте, не займайтесь самолікуванням!
■Залежно від того, яких вітамінів не вистачає, слід збагатити свій раціон відповідними продуктами:
■А – морква, якісне вершкове масло, квасоля, буряк, гарбуз і теляча печінка. ■В1 – гречка, свинина, картопля (відварена або запечена), вівсянка, горіхи і рис. ■В2 – молоко, мигдаль і нежирна свинина. ■В3 – яйця, риба, куряче м’ясо, арахіс, чорнослив, сир. ■В5 – цільнозерновий хліб, риба та м’ясо. ■В6 - печінка, висівки, пророщені зерна пшениці. ■В9 – буряк, квасоля, морква, салат і зелені овочі. ■В12 – яйця і кисломолочні продукти. ■С – цитрусові фрукти, капуста, яблука, ківі і шипшина. ■D – сир, риб’ячий жир, гриби і масло. ■Р – печінка яловича, молоко і горіхи.
Для того щоб зберегти максимальний вміст вітамінів в продуктах, необхідно їх правильно зберігати, готувати і вживати.
Зберігати овочі варто в темному прохолодному місці. Зелень, свіжі овочі і фрукти не підлягають тривалому зберіганню. Їх не потрібно піддавати довгій термічній обробці. М’ясо і рибу краще запікати в духовці або готувати на парі. Готову страву необхідно вживати відразу.
Бережіть себе та ваше здоров’я!
Дотримуйтесь простих рекомендацій, щоб ваше самопочуття завжди було на висоті!
Фахівець з дослідження факторів навколишнього середовища санітарно-гігієнічної лабораторії Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Кос Юлія
02.04.2024 року
Нітрати у ранніх овочах і фруктах

Весняної пори на полицях магазинів та на ринках з’являється все більше апетитних овочів, якими так хочеться поласувати. Ми вже скучили за цими свіжими продуктами з великим вмістом вітамінів, яких часто бракує нашому організму, але тут нас чекає небезпека.
Полягає вона у тому, що разом з вітамінами ми можемо споживати небезпечні нітрати. Вони містяться майже у всіх овочах, але в ранніх та особливо в тепличних, їх у 1,5-2 рази більше.
Найбільше нітратів міститься в шпинаті, селері, листовій капусті та столових буряках, найменше - в цибулі, перці, баклажанах, зеленому горошку.
Нітрати – солі азотної кислоти, які застосовуються в якості добрив, - так звана селітра. Вони забезпечують ріст рослин, але надмірна їх кількість шкодить здоров’ю людини.
Нітрати можуть призвести до отруєння токсинами, йододефіциту, пониження кров’яного тиску, навіть спровокувати появу злоякісних пухлин.
Як же розпізнати цього таємного «ворога» і знешкодити його до того моменту, поки він не здійснив свій нищівний удар по здоров’ю?
Запам’ятайте наступні правила:
- купувати овочі тільки там, де можна подивитися сертифікат якості;
- обмежити споживання тепличних овочів, краще дочекатися сезонних;
- не вибирати великі плоди овочів, в них зазвичай вищий вміст нітратів;
- звертати увагу на властивий даному овочу запах, він повинен бути і не слабким, і не яскраво вираженим. Якщо запах помідорів або огірків ви відчуваєте за версту, краще пройти мимо.
- придивлятися до зовнішнього вигляду овочів, особливо до їх кольорів.
Якщо м’якоть огірка яскраво-зеленого кольору, він явно містить нітрати. Морква повинна бути помаранчевою, без зелених і жовтих вкраплень, а не яскраво-жовтою;
- краще вибирати свіжі овочі, не лакомитися на знижки в’ялих продуктів.
Варто в будь-якому разі перестрахуватися.
Під час приготування їжі вміст нітратів в овочах може знизитися.
Наприклад, перед приготуванням овочі варто вимочити у воді протягом години, після цього воду злити. Таким чином вимивається приблизно 15-20% нітратів. Моркву і огірки потрібно правильно почистити від шкірки, зрізати з двох сторін по одному сантиметру.
У редиски та помідорів обрізати основу. У салатів і зелені використовувати тільки листя, так як в стеблах накопичуються велика кількість нітратів.
В капусті потрібно зрізати 2-3 верхніх листочки. Процес варіння прибере ще приблизно 25-50% нітратів.
Особливо ці поради актуальні для дитячого харчування.
Фахівцями санітарно-гігієнічної лабораторії Богородчанського відділу проводяться дослідження на вміст нітратів в овочах.
Визначити достовірно кількість нітратів у продукції можна тільки в лабораторних умовах.
І пам’ятайте, овочі - це невід’ємна частина здорового харчування.
Боятися нітратів і тому знижувати кількість овочів у раціоні - абсолютно не потрібно.
Сподіваємось, що наші поради допоможуть вам насолоджуватись смаком ранніх овочів без шкоди для здоров’я.
Смачного!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу ДУ «ІФОЦКПХМОЗ» Остапишин Ольга
29.03.2024 року
Кашлюк: знати, щоб попередити

За даними Центру громадського здоров’я: « За перші два місяці 2024 року зафіксовано 515 випадків захворювання, за аналогічний період минулого року було зареєстровано тільки 27 випадків. 95,9% усіх захворілих — діти, 4,1% — дорослі. Найчастіше хворіють діти у віковій групі від 1 до 9 років, рідше 10-14 років.
Найбільша кількість випадків захворювання на кашлюк у 2023 році зареєстрована у Волинській області (182), в той же час за два місяці 2024 року по кількості випадків лідирує Рівненська область (111 випадків).
Рівень охоплення щепленнями від кашлюку в цілому по Україні є вкрай недостатнім і складає 55,9% для дітей віком 1 рік і старше (АКДП-3). Протикашлюковий компонент входить до комінованої вакицини АКДП, яка містить також протидифтерійний та протиправцевий компоненти».
В Івано-Франківській області за 2 місяці зареєстровано 28 випадків захворювання, в 10 громадах, що на території обслуговування Богородчанського відділу – 5 випадків.
Кашлюк - інфекційне захворювання бактеріальної природи, яке вражає дихальну систему і проявляється сильними нападами кашлю.
Захворювання легко поширюється від людини до людини повітряно-крапельним шляхом при кашлі чи чиханні. Хворіють переважно діти і підлітки, але захворіти можуть також і дорослі.
Недуга є особливо небезпечною для немовлят віком до одного року, у яких може викликати апное — тимчасову зупинку дихання. Є високий ризик ускладнень та смерті. У 2023 році в Україні був зареєстрований летальний випадок від кашлюку у дитини віком до 1 року.
Тяжкі ускладнення кашлюку (бактеріальні пневмонії, енцефалопатії) найчастіше виникають у нещеплених малюків.
Інші ускладнення: асфіксія у немовлят; середній отит; бронхопневмонія; судомні напади; крововилив у головний мозок, очі, шкіру та слизові оболонки. Церебральний крововилив, набряк головного мозку та токсичний енцефаліт можуть призвести до спастичного паралічу, порушення інтелектуального розвитку або інших неврологічних розладів.
Зростання рівня захворюваності відбувається, в першу чергу, за рахунок таких факторів:
- зниження імунітету в раніше вакцинованих підлітків та дорослих;
- відмова батьків від вакцинації своїх дітей.
Перенесене захворювання не дає пожиттєвого природного імунітету, але повторні захворювання у раніше вакцинованих підлітків та дорослих, імунітет яких зменшився, зазвичай мають легкий перебіг та часто залишаються нерозпізнаними.
Хвороба починається через 3-14 днів після інфікування (у середньому 5-8 днів) і протікає як ГРВІ. У цей час хворий дуже заразний.
Більшість симптомів цих хвороб схожі, але для кашлюка характерний сильний спазматичний кашель зі свистом, який триває понад 2 тижні. У немовлят можуть виникати періоди «без дихання».
Кашель може супроводжуватись гарячкою, нежитю, та іншими ознаками ГРВІ. Особливої уваги потребують новонароджені до періоду вакцинації — до 2 місячного віку, а також деякий період після першої вакцинації для формування імунної відповіді.
Єдиний надійний захист від кашлюка забезпечує вакцинація.
Відповідно до Національного календаря щеплень для профілактики кашлюка необхідно вакцинувати дітей у віці 2, 4, 6 і 18 місяців.
Щеплення роблять вакциною АКДП, що захищає одразу проти кашлюка, дифтерії та правця.
Усім вагітним жінкам варто робити щеплення від кашлюку, дифтерії та правця в термін від 16 до 32 тижнів під час кожної вагітності незалежно від того, чи вакцинували їх у дитинстві. Це необхідно, щоб захистити дитину від кашлюку в перші місяці життя до отримання нею щеплення.
Для вакцинації вагітних застосовується вакцина АаКДП-М.
За перших ознак сильного кашлю у немовлят та симптомів апное (без дихання) — негайно потрібно звернутись до лікаря!
Вакцинуйте дітей своєчасно, щоб запобігти захворюванню на кашлюк !
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
27.03.2024 року
Чим небезпечне сухе повітря в житловому приміщенні?

Багато з нас досить часто любить посидіти під час холоду в теплі чи під час жари під кондиціонером. Нам здається, що нарешті нам стало затишно і комфортно. Але тут криється і потенційна небезпека. Це призводить до сухості повітря.Сухе повітря може призвести до дискомфорту, загострення хронічних захворювань і, як наслідок, погіршення стану здоров’я. Саме тому дуже важливо слідкувати за рівнем вологості регулярно і дбати про його нормалізацію.
■Найчастіше надмірну сухість повітря в кімнаті провокують такі фактори:
►Системи опалення. Опалювальні прилади, які активно працюють, суттєво знижують вологість повітря.
►Кондиціонери. Під час охолодження приміщення вони видаляють вологу з повітря.
►Погодні умови. Сухе та холодне повітря за вікном може знизити вологість в кімнаті, особливо за умови частих природних провітрювань.
►Використання певної побутової техніки. Деякі прилади, такі як електричні обігрівачі або кухонні витяжки, можуть сприяти сухості повітря.
● Причини сухого повітря в приміщенні різноманітні.
На рівень вологості впливає географічне розташування. Якщо ви мешкаєте у регіоні з низькою вологістю (наприклад, в гірських або пустельних районах), це також може бути однією з причин надмірно сухого повітря.
■ Норма вологості повітря. Оптимальний рівень вологості для житлових приміщень складає 40-60%. У цьому діапазоні людина не відчуває дискомфорту. Проте, якщо у квартирі є маленькі діти, вологість повинна бути вищою. Так, показник для дитячої кімнати варіюється в межах 60-70%.
Якщо вологість повітря дуже низька або, навпаки, занадто висока, можуть з’явитися різні проблеми зі здоров’ям.
■Як виміряти вологість повітря вдома?
Щоб оцінити, наскільки сухим є повітря в приміщенні, можна використовувати два вимірювальні пристрої — гігрометр і термометр.
Найкраще встановлювати ці пристрої на рівні очей у центрі кімнати.
Гігрометр — це спеціальний прилад оцінки якості повітря, що показує вологість у відсотках. Він найбільш точно допомагає визначити вологість повітря.
З термометром знайомий практично кожен. Цей прилад призначений для вимірювання температури. Сучасні електронні термометри часто показують не лише температуру, але й вологість.
■Чим небезпечне сухе повітря в приміщенні?
Коли людина потрапляє до приміщення із сухим повітрям, то за законами фізики починає “віддавати” свою вологу у навколишнє середовище через шкіру, слизові та навіть дихальні шляхи.
■ Як це може позначитися на зовнішності та нашому здоров'ї?
►Сухе повітря в житловому приміщенні спричиняє:
■ проблеми зі шкірою: вона стає сухою, чутливою, схильною до подразнень і лущення, втрачає пружність і рівний колір, зморшки стають помітнішими, а олії та креми вбираються гірше; сухе повітря може викликати почервоніння, свербіж, висипання або тріщини — новоутворені рани стають "воротами" для небезпечних збудників;
■проблеми із дихальною системою: сохне слизова оболонки носа, що може спричинити дискомфорт, призвести до виділення слизу, закладеності носа, нежиті, частих кровотеч з носа, свербіння та чхання, посилити симптоми алергії та захворювань дихальних шляхів; сухе повітря дратує також слизову оболонку горла - виникає першіння, хрипота, біль при ковтанні, кашель від сухого повітря; найбільший дискомфорт через сухе повітря відчувають люди із захворюваннями дихальної системи (астмою, хронічним бронхітом тощо);
■зменшення зволоженості очних яблук: в результаті ви можете відчути, що у вас болять очі від сухого повітря, виникає свербіж, печіння, подразнення та почервоніння очей; також може підвищуватися чутливість до світла та випадання вій;
■виникнення інфекцій: знижується імунітет, і людині значно важче справлятися з різними вірусами; збільшується ризик зараження грипом, застудою, гострими респіраторними вірусними захворюваннями (ГРВІ) або навіть пневмонією, тощо;
■зневоднення організму: тривале перебування у квартирі із сухим повітрям може призвести до виснаження запасів рідини в організмі, в результаті виникає зневоднення (потрібно пити багато рідини: води, чаю, соку);
■зниження працездатності: як наслідок це може призвести до втоми, апатії, стресу, погіршення сну чи його розладів.
!!!Особливо шкідливе сухе повітря для дітей та немовлят.
Діти частіше хворіють на респіраторні захворювання, мають кашель. Тому батькам варто слідкувати за рівнем вологості повітря не лише в дитячій кімнаті, а й в усій квартирі (особливо, якщо дитина страждає на алергію, часто хворіє на ГРВІ).
► Вплив сухого повітря в житловому приміщенні на якість життя:
■ Статична електрика:сухе повітря сприяє накопиченню статичної електрики, що може викликати неприємні поколювання при дотику до предметів або людей, а також до того, що ковдри та одяг склеюватимуться. Накопичена електрика на моніторі комп'ютера здатна викликати помутніння кришталика і призвести до катаракти.
Вплив на людину проявляється: порушенням сну, головними болями; зниженням апетиту, появою пригніченості, дратівливості та втратою працездатності.
■Вплив на рослини: кімнатні рослини (деякі виняток) в умовах сухого повітря відчувають стрес; про те, що повітря в приміщенні занадто сухе, свідчать симптоми: пожовтіння, засихання листя; в'янення квіткових бутонів; повне скидання листя; активізація шкідників в результаті зниження імунітету рослин.
■Дія на домашніх тварин: від сухого повітря страждає шерсть у собак, кішок, а також пір'я у птахів; шкіра тварин пересихає, розтріскується, волосяний покрив стає ламким, тьмяним, рідшає; кількість шерсті, лупи збільшується, погіршуючи стан здоров'я членів сім'ї, які страждають астмою, алергією, шкірними захворюваннями.
■Пошкодження оселі та меблів: повітря, коли в ньому недостатньо води, може витягати вологу з будівлі Вашого будинку скрізь, що призведе до того, що підлога розсихається, почне більше скрипіти, утворяться зазори між стелями та стінами; дерев'яні меблі можуть почати деформуватись, тріскатися; музичні інструменти можуть втратити форму та правильне звучання (Ви не зможете їх налаштувати); паперові предмети, такі як книги та ілюстрації, можуть стати крихкими та зморшкуватими.
■Під час сезонних змін температурного режиму люди намагаються споживати більше води, аби таким чином нівелювати вплив сухого повітря. Але, це не може дати стовідсотковий результат. Тому краще відкоригувати вологість повітря.
►Способи усунення сухості:
■ провітрювання: застояне повітря може містити пил, мікроби, багато вуглекислого газу, які негативно впливають на здоров'я, а свіже повітря дозволяє усунути ці шкідливі речовини та підтримує оптимальний рівень вологості; кілька разів на день протягом 5-10 хвилин провітрюйте приміщення;
■ регулярне вологе прибирання: це призведе до того, що вологість у будинку підвищиться, а заразом повітря стане чистіше;
■ температурний режим : підтримуйте температуру в межах 19-21°C в холодний період року і 22-25°C, в теплий період року, бо занадто висока температура знижує вологість повітря;
■завести кімнатні рослини, такі як: алое, фікус, драцену та ін.: вони очищають повітря від вуглекислого газу, вбирають пил, а через випаровування з листя незначної кількості водяної пари відбувається зволоження повітря;
■придбати спеціальний зволожувач повітря для будинку, який допоможе підтримати оптимальний рівень вологості в приміщенні, розпилюючи воду в повітрі, а також допоможе уникнути сухості слизових оболонок і поширенню респіраторних інфекцій.
●Підтримка оптимального рівня вологості в кімнаті – це не лише важливий аспект створення комфортного простору для життя, а й ключовий фактор для збереження краси та здоров'я.
● Дбайте про себе!!! Не дозволяйте сухому повітрю викликати дискомфорт.
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Кос Юлія
21.03.2024 року
●Магній: його значення для нашого організму●

■Магній – це мінерал, який відіграє важливу роль у правильному функціонуванні нашого організму, а його дефіцит може викликати серйозні порушення стану здоров’я.
■В організмі здорової людини є три основні фізіологічні процеси, які регулюють вміст магнію: перший - всмоктування через кишечник, другий - ниркова екскреція (виділення) після фільтрації та реабсорбції (зворотнє всмоктування) і третій - обмін з великого пулу кісткового магнію.
■■Де міститься магній???
Він міститься в організмі людини, у продуктах харчування, є додатковим складником деяких ліків, а також доступний в якості добавки.
Для того, щоб забезпечити організм достатньою кількістю магнію, важливо включати до раціону продукти, що є його джерелом.
До таких продуктів відносяться:
-
горіхи та насіння: мигдаль, арахіс, кедровий горіх; соняшникове насіння, гарбузове, кунжутне, насіння льону;
-
бобові та зернові продукти: горох, квасоля, сочевиця, соя, пшениця, гречка, овес;
-
зелень та овочі: шпинат, кріп, петрушка, коріандр, шавлія, базилік,буряк, капуста калі;
-
риба та морепродукти: тунець, лосось, креветки, скумбрія;
-
фрукти та ягоди: банани, авокадо, вишня, ожина;
-
молочні та м’ясні продукти: молоко, йогурт, сир;
-
яйця та гриби;
-
чорний шоколад, органічний какао-порошок.
Важливе джерело магнію, яке досить часто недооцінюють – вода.
Усі вищезазначені продукти варто додати до щоденного раціону. Для того, щоб забезпечити правильну кількість магнію, важливо, щоб харчування було різноманітним і багатим. Однак, продукти слід вживати невеликими порціями декілька разів на день, бо магній гірше засвоюється при одночасному прийомі великої кількості продуктів. Засвоєнню сприяє їжа, що містить білки тваринного походження, ненасичені жири, а також вітаміни B6 і D.
►Дефіцит магнію в організмі ще називають гіпомагніємія.
Основними причинами дефіциту магнію є:
-
надмірне вживання алкоголю, куріння;
-
збільшення споживання частки продуктів харчування з низьким вмістом магнію;
-
хронічні стреси, надмірні фізичні та розумові навантаження;
-
прийом протягом тривалого часу антибіотиків, діуретиків , гормональних препаратів;
-
побічні дії від певних ліків;
-
нестача у організмі вітамінів групи В;
-
зловживання кавою, фаст-фудом, солодощами та газованими напоями;
-
вагітність, грудне вигодовування чи захворювання.
Дефіцит магнію посилюється на тлі хронічних захворювань (діабету, серцевої патології, захворювань шлунково-кишкового тракту).
►Симптоми дефіциту магнію в організмі:
■зниження апетиту, нудота чи блювота;■ слабкість, швидка стомлюваність;
■ дратівливість, перепади настрою, депресія; ■ зниження пам'яті і концентрації уваги; ■порушення сну чибезсоння; ■головні болі та запаморочення; ■м'язові болі, не пов'язані з фізичними навантаженнями;■спазми в м'язах, судоми в литкових м'язах або стопах;■посмикування повік;■тремор, оніміння чи поколювання шкіри на руках і ногах; ■закрепи, можливий спастичний біль у кишечнику;■підвищення тиску, виникнення аритмії, перебої в роботі серця, можливі болі в зоні серця.
►Надлишок магнію в організмі називають гіпермагніємія. Цьому сприють такі фактори: незбалансований раціон харчування (перенасичення магнієм), проблеми зі здоров'ям, а точніше з роботою окремих органів (особливо нирок). Але слід зазначити, що надлишок магнію – явище вкрай рідкісне і часто зустрічається у людей з хронічною нирковою недостатністю.
►Симптоми надлишку магнію в організмі:
■діарея, нудота та блювота; ■спазми в шлунку; ■млявість;■поява м'язової слабкості;■низький кров'яний тиск; ■затримка сечі;■порушення дихання; ■зниження рефлексів.
Що потрібно зробити у разі підозри на дефіцит чи надлишок магнію???
►Важливо звернутися до лікаря, разом з ним виявити взаємозв'язок скарг, що турбують Вас.
► Визначити рівень магнію в організмі.
► Прийняти рішення про необхідність лікування чи способи корекції рівня магнію: зміна системи харчування, корекція раціону чи дієта, та/або медикаментозна терапія.
■ Магній в організмі людини без перебільшення відіграє життєво важливу роль. Він виконує важливі функції, тому найменша його нестача швидко позначається на зовнішньому вигляді, самопочутті та здоров’ї.
■ Функції магнію та його значення для організму:
■ бере участь у вироблені енергії (зокрема синтезі АТФ), необхідної для нормального функціонування всіх клітин організму;
■ знижує ризик розвитку серцево-судинних захворювань:допомагає регулювати артеріальний тиск, впливає на міцність судин,захищає серце від гіпоксії та аритмії, перешкоджає утворенню тромбів, знижує ризик розвитку атеросклерозу;
■забезпечує нормальну роботу опорно-рухового апарату: впливає на ріст кісток та підтримує їх міцність, допомагає регулювати переміщення кальцію в організмі та стимулює секрецію кальцитоніну, забезпечує правильну мінералізацію кісток, зменшує ризик розвитку остеопорозу, переломів і втрати кісткової маси, зменшує болі в суглобах;
■забезпечує здорову функціональність гладких і скелетних м’язів, їх правильне розслаблення та покращення скорочувальної здатності мускулатури, у тому числі забезпечення здорової роботи серцевого м’яза та регуляція серцевих ритмів; взаємодіючи з кальцієм, регулює тонус м'язів, усуває судоми;
■підтримує нормальне функціонування нервової системи: бере участь у провідності нервових імпульсів від мозку до м’язів та органів, запобігає виникненню депресій, знижує рівень тривожності, перепадів настрою через стрес, покращує якість сну, запобігає головному болю та мігреням; впливає на пам’ять та концентрацію уваги, надає заспокійливу дію та покращує настрій.
■ без нього неможливий метаболізм вітамінів групи В, а також вітаміну С;
■ бере активну участь у регенерації тканин;
■ зміцнює імунітет та має антиоксидатну дію;
■знижує ризик розвитку діабету 2 типу, астми, рахіту;
■сприяє здоровому стану зубів;
■входить до складу травних ферментів, покращуєроботу травної системи;
■стимулює викид жовчі, нормалізує кислотність шлункового соку.
►Добова норма магнію. Кількість магнію, яка потрібна, залежить від віку та статі. Новонародженим потрібно близько 30 мг магнію на день, дітям до 3-х р. – 80 мг, дітям віку 4-8 р. - 130мг, віку 9-13 – 240 мг, підліткам - 360-410 мг. Дорослим потрібно від 310 до 420 мг магнію на день (чоловікам 400-420 мг, а жінкам – 310-320 мг).
■Для більшості людей недостатньо збалансованого раціону харчування, щоб отримувати необхідну норму магнію на день, що пов’язане з біодоступністю у продуктах, віком людини, різними захворюваннями та іншими факторами. У таких випадках нестачу магнію можна заповнити харчовими добавками.
Існує безліч форм магнію, і кожна з них розроблялася з урахуванням різних індивідуальних особливостей людей таких, як вік, особливості раціону, стан здоров’я, наявність хронічних хвороб.
Магній – важливий мінерал для підтримки здоров’я людини. Нехай його дефіцит ніколи не стане причиною Ваших нездужань та хвороб.
Будьте здорові!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Кос Юлія
18.03.2024 року
Щорічно 20 березня відзначається Всесвітній день здоров’я ротової порожнини (World Oral Health Day).
Метою цього дня є підвищення обізнаності населення, щодо методів профілактики захворювань порожнини рота, стимулювання пацієнтів, соціальних спільнот та урядових організацій об’єднувати зусилля для зниження стоматологічної захворюваності.
Зокрема йдеться і про профілактичні огляди, і про лікування, і про гігієну, і про вживання достатньої кількості кальцію, вітаміну D, і про обмеження споживання солодощів.
Нині пересічний українець вживає 50% добової потреби кальцію, а 30% населення має дефіцит вітаміну D (який сприяє засвоєнню кальцію).
Існує ціла група захворювань ротової порожнини, що становлять серйозну загрозу для здоров’я.
Найбільш поширеними захворюваннями ротової порожнини є: зубний карієс, хвороби пародонту (ясен), онкологічні захворювання порожнини рота, внутріротові прояви ВІЛ-інфекції. Більшість з цих захворювань можна або значною мірою попередити, або вилікувати на ранніх стадіях.
Карієс - патологічний процес, що характеризується прогресуючою деструкцією твердих тканин зуба (емалі й дентину) з утворенням дефекту у вигляді порожнини. Він зумовлений взаємодією між поверхнею зуба біоплівковими бактеріями в роті й цукрами з їжі. Біоплівкові бактерії метаболізують цукор і виробляють кислоти, які з часом розщеплюють емаль зуба.
Захворювання пародонту (ясен) є основною причиною втрати зубів у дорослих. Починається це як гінгівіт (хронічне запалення ясен, спричинене зубним нальотом), котрий можна легко вилікувати, якщо вчасно вжити заходів.
Без лікування гінгівіт може прогресувати до пародонтозу, більш серйозної хвороби, що руйнує тканини і кістки, які підтримують зуби.
На відміну від гінгівіту, пошкодження внаслідок пародонтозу є незворотними. Захворювання пародонту можуть призвести до серйозних наслідків, таких як проблеми із жуванням, мовленням і втратою зубів.
Порушення функції слинних залоз є не менш важливою проблемою в порожнині рота.
Підвищене слиновиділення (гіперсалівація) виникає внаслідок запалення слизової оболонки порожнини рота (стоматит, гінгівіт). На процес слиноутворення рефлекторно можуть впливати зуби, уражені патологічним процесом.
Зниження секреції слини (гіпосалівація) виникає під час інфекційних захворювань і гарячкових станів, при зневодненні, під впливом атропіну, а також у зв'язку із запальним процесом у слинних залозах. Гіпосалівація утруднює акт жування і ковтання, сприяє виникненню запальних процесів у слизовій оболонці порожнини рота і проникненню інфекції у слинні залози, а також розвитку карієсу зубів.
Є ряд захворювань слизової оболонки порожнини рота (лейкоплакія, гіперкератоз губ, ерозивні хейліти, хронічні тріщини губ тощо), що протікають поволі і не завдають болю або інших неприємностей, але мають схильність перероджуватися у злоякісні пухлини.
Рак порожнини рота є одним із десяти найбільш поширених видів раку.
Він може локалізуватися в будь-якій частині рота, як-от: губи, ясна, язик, горло, внутрішня оболонка щік, верхнє і нижнє піднебіння. Рак ротової порожнини може бути небезпечним для життя, якщо його не діагностувати і не лікувати на ранніх стадіях.
Найбільш розповсюдженим та раннім проявом ВІЛ-інфекції у ротовій порожнині є кандидоз. Пов’язані з ВІЛ ураження ротової порожнини заподіюють біль і дискомфорт, призводять до сухості в роті та обмежень у їжі й часто є постійним джерелом інфекцій.
Захворювання ротової порожнини мають багато факторів ризику, серед яких - вік, спадковість і, звичайно ж, спосіб життя людини, поведінка, звички.
Основними факторами ризику виникнення захворювань ротової порожнини є нездорова їжа - із високим вмістом цукру, тютюнопаління і вживання алкоголю, а також недостатні гігієна порожнини рота і догляд.
- Куріння підвищує ризик захворювання ясен і раку ротової порожнини, а також змінює колір зубів, зумовлює неприємний запах із рота, передчасну втрату зубів, утрату смаку та нюху.
- Вживання алкоголю є головним фактором ризику появи раку ротової порожнини, гортані, глотки та стравоходу. Крім того, в алкогольних напоях часто підвищені кислотність і вміст цукру, що збільшує ризик карієсу.
Профілактика
Необхідно з дитинства приділяти увагу гігієні порожнини рота, грамотно харчуватися, давати зубам жувальне навантаження, регулярно відвідувати стоматолога і Ви збережете свої зуби, а значить, забезпечите здоров’я всьому організму.
Поганий догляд за зубами призводить до накопичення в роті бактерій, утворення бактеріальної плівки на зубах, унаслідок чого виникають карієс, гінгівіт, пародонтоз. Здоров’я порожнини рота є невід’ємною частиною загального здоров’я людини. Невилікувана інфекція ясен може призвести до втрати зубів, підвищити ризик діабету або захворювань серця.
Чищення зубів двічі на день зубною пастою із фтором допомагає зменшити кількість бактерій і запобігти утворенню нальоту. Тоді зуби стійкіші до кислот. Раннє виявлення є ключовим фактором для запобігання або регулювання захворювань ротової порожнини.
Тому навіть здоровій людині треба бувати у стоматолога не рідше 1 разу на рік.
І потрібно негайно звернутися до стоматолога, якщо наявні такі ознаки:
- червоні та набряклі ясна, що легко кровоточуть, особливо коли чистите зуби;
- ясна відійшли від зубів;
- постійний неприємний запах із рота;
- гній між зубами і яснами;
- зуби хитаються або віддаляються один від одного;
- зміни у приляганні зубів, коли ви кусаєте;
- поява шорстких білих або червоних плям у роті, вузликів;
- незрозуміле оніміння чи біль/болючість обличчя, рота або шиї;
- стійкі виразки на обличчі, шиї або в роті
- утруднене жування, ковтання;
- хрипота, хронічна ангіна чи зміна голосу;
- труднощі під час кусання певних продуктів;
- чутливість до гарячої, холодної або навіть солодкої їжі;
- темні плями на зубах.
Тож, яким би досконалим не було лікування, хвороби краще попереджувати.
Бактеріолог мікробіологічної лабораторії Богородчанського відділу
ДУ Івано-Франківський ОЦКПХ МОЗ» Скрипник-Петрунишин Леся
15.03.2024 року
ПОДОЛАТИ ТУБЕРКУЛЬОЗ МОЖЛИВО!
Сьогодні в Україні багато факторів ризику, які призводять до зниження імунітету людей. Тому кожен з нас став ще більш вразливим перед невидимим світом мікобактерій, що викликають захворювання на туберкульоз.
Туберкульоз - це інфекційне захворювання людини та тварин, яке викликається бактерією туберкульозу ( паличкою Коха ) та вражає всі органи та системи. Збудник стійкий в зовнішньому середовищі, стійкий до висушування, до високих температур, чутливий до ультрафіолетового опромінення.
Сонце ефективніше знищує збудник туберкульозу, ніж мороз.
Зараження туберкульозом відбувається повітряним шляхом. Близько однієї третини населення світу інфіковане паличкою туберкульозу, але найбільшу вірогідність захворіти має людина, у якої знижений, слабкий імунітет і збудник поширюється в організмі. Розрізняють легеневу та позалегеневі форми (туберкульоз шлунку та кишечника, нирок, мозкових оболонок та речовини мозку, кісток та ін.).
Два фактори визначають ризик проникнення МБТ в легені здорової людини: концентрація інфекційних частинок в повітрі та тривалість експозиції (вдихання зараженого повітря).
Основними симптомами захворювання є: кашель понад 2 тижні; підвищена температура тіла; утруднене дихання; більу грудях; поганий апетит; постійна слабкість; безпричинна втрата ваги;підвищена пітливість, особливо вночі; кровохаркання.
Повністю захиститись від туберкульозної інфекції неможливо, але можна запобігти розвитку хвороби та виявити її на ранній стадії.
Сьогодні в арсеналі медицини є вакцина БЦЖ від важких, генералізованих форм туберкульозу, таких як туберкульозний менінгіт і міліарний туберкульоз. Генералізовані форми особливо небезпечні для дітей першого року життя.
Науковці з усього світу довели, що вакцинація проти туберкульозу є одним з найбільш дієвих превентивних методів у захисті від хвороби. Саме тому вона являється найбільш широко застосованою вакциною в світі.
На початку 2023 року в Україні оновили стандарти медичної допомоги при туберкульозі, щоб вони відповідали останнім рекомендаціям ВООЗ.
Пріоритетним та першочерговим методом діагностики є мікробіологічний тест , для якого пацієнт здає мокротиння, оскільки він дозволяє правильно встановити діагноз та якнайшвидше призначити ефективну схему лікування. Застосовують молекулярно-генетичний метод дослідження Xpert MTB/Rif, який дає змогу за декілька годин не лише підтвердити наявність цього захворювання, а й визначити чутливість до рифампіцину — препарату, який часто застосовують для лікування туберкульозу.
Для діагностики туберкульозу також застосовують такі обстеження, як рентгенографія або комп’ютерна томографія органів грудної клітки.
До використання штучного інтелекту в аналізі рентгенограм долучилися в Україні три перші області: Львівська, Сумська й Івано-Франківська.
На сьогодні в Україні доступні всі методи діагностики туберкульозу, що рекомендовані ВООЗ.
Що стосується людей, які підозрюють в себе туберкульоз і бажають пройти відповідні обстеження, вони можуть звернутися до сімейного лікаря, заповнити відповідну Анкету або до профільних закладів.
Сьогодні фтизіатри, клініцисти, медичні сестри, лаборанти, боронять свій фронт. Своє плече підставляють і на міжнародному рівні, і всередині країни- ВООЗ, Глобальний фонд по боротьбі зіСНІДом, туберкульозом та малярією, міжнародні фонди та неурядові організації.
Але бути здоровому-це відповідальність кожної людини. Раннє виявлення захворювання- запорука ефективного лікування, бо туберкульоз-виліковний!
Лікар-епідеміолог Богородчанського відділу Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Гаврилко Світлана
14.03.2024 року
Випалювання трави – небезпека для здоров´я людини
 З настанням теплих весняних днів, коли починає оновлюватися природа, громадяни часто намагаються навести лад на своїх подвір´ях та присадибних ділянках. Перше, за що вони беруться – спалювання сухостою і опалого листя, не задумуючись над тим, яку небезпеку несе таке "прибирання".
З настанням теплих весняних днів, коли починає оновлюватися природа, громадяни часто намагаються навести лад на своїх подвір´ях та присадибних ділянках. Перше, за що вони беруться – спалювання сухостою і опалого листя, не задумуючись над тим, яку небезпеку несе таке "прибирання".
Спалювання сухої трави і опалого листя завдає величезної шкоди довкіллю і здоров´ю людей, також призводить до некерованих надзвичайних ситуацій, адже полум’я може перекинутися на ліси та населені пункти, що в свою чергу завдасть неймовірних збитків: матеріальних, екологічних та гуманітарних. На превеликий жаль, ми рідко надаємо цьому ваги.
Потрібно пам’ятати, що під час спалювання сухостою у повітря вивільняються такі небезпечні і канцерогенні речовини, як: сполуки свинцю, ртуті, що викликають подразнення та опіки дихальних шляхів, підвищення рівня цукру в крові, діють на вуглеводневий обмін, спричинюють головний біль, втомлюваність, знижують імунітет, посилюють негативний перебіг хронічних захворювань, нерідко стають причиною виникнення онкологічних захворювань.
З димом вивільняється діоксин – темна, густа і дуже їдка речовина, яка подразнює очі, має неприємний запах і викликає алергію. При тлінні трави і листя виділяється бензпірен, який спричинює висипання на шкірі, бронхіт.
У сільській місцевості ситуація погіршується ще й тим, що при горінні в повітря вивільняються токсичні гербіциди, пестициди та інші сполуки, які вносилися на присадибні ділянки для захисту рослин та знищення шкідників. Постійно подразнювальний димом епітелій слизової оболонки дихальних шляхів не здатний протистояти мікробам. Особливо погано тим, хто страждає на бронхіти, бронхіальну астму, риніти чи тонзиліти.
Дим від вогнищ може утворювати смог і надовго зависати у повітрі на великих територіях. У цьому випадку погіршується видимість на дорогах, що призводить до збільшення частоти ДТП, аварій і травматизму людей.
Окрім безпосередньої загрози людському здоров´ю, спалювання сухостою призводить до екологічної катастрофи. Руйнується грунтовий покрив, знищується коріння і насіння трав´янистих рослин, гинуть тварини та ґрунтоутворюючі мікроорганізми. На місці підпалу нормальне життя живих організмів відновлюється через 5-6 років, але дуже часто не відновлюється ніколи.
За офіційними даними Головного управління ДСНС України в Івано – Франківській області з початку року на території Прикарпаття виникло близько 400 пожеж сухої трави, і це в той час, коли допомоги рятувальників населення може потребувати в будь – яку хвилину.
Отже, наступного разу, коли надумаєте спалити сухостій, подумайте про те, скільки шкоди ви завдаєте собі і своєму оточенню, перетворюючи повітря навколо себе в отруту, родючі грунти - на попелище, додаючи при цьому роботи пожежникам.
Підпал сухої трави – це диверсія, що відволікає рятувальників та працює на користь ворога!
Фахівець з дослідження факторів навколишнього середовища
Богородчанського відділу
ДУ "Івано-Франківський ОЦКПХ МОЗ" Остапишин Ольга
13.03.2024 року
Опіки. Порядок дій з допомоги при хімічних опіках
Однією з поширених травм, які трапляються як у побуті, так і на підприємствах, установах чи організаціях, в навчальних закладах, є опіки.
►Опік – це ушкодження шкіри та підшкірних тканин, спричинене тривалим перебуванням на сонці, контактом з вогнем чи гарячими предметами, потраплянням на шкіру окропу чи агресивних хімічних речовин, а також впливом електричного струму чи радіоактивного випромінювання.
З легкими опіками (поверхневими) стикається дуже часто майже кожна людина. Вони швидко проходять завдяки регенеративним властивостям шкіри та рідко викликають ускладнення. Натомість глибокі або великі пошкодження, навпаки, небезпечні для здоров’я та навіть життя потерпілого. У таких випадках важлива правильно надана перша допомога та швидке звернення за медичною допомогою.
Види опіків залежно від походження: термічні, хімічні,
електричні, променеві.
■Що таке хімічний опік та які причини його отримання?
►Хімічний опік – це пошкодження шкіри, очей, рота, слизових оболонок органів дихання, травлення або інших внутрішніх органів через вплив агресивних хімічних речовин. Він може трапитись вдома, у школі чи на роботі.
Основними причинами отримання хімічних опіків можуть бути випадковий або навмисний контакт із хімічними речовинами, недотримання техніки безпеки на виробництві, помилки під час вибору засобів індивідуального захисту або нехтування їхнім використанням, внаслідок нещасного випадку, а також застосування миючих речовин, що містять хлор. Також хімічний опік виникає випадково через неправильне використання засобів для догляду за волосся, шкірою та нігтями.
■■Особливістю хімічних опіків є тривалість їхньої дії, якщо вчасно не видалити їх із шкіри. Хімічні речовини продовжуватимуть руйнувати тканини доти, доки їх не нейтралізовано і не зменшено їх концентрацію.
Тяжкість хімічного опіку визначається такими чинниками:
►природою хімічної речовини; ►концентрацією хімічної речовини; ►тривалістю впливу; ►ступенем проникнення в тканини; ►механізмом дії.
Хімічні опіки поділяють на 4 ступені тяжкості:
■ І ступінь – пошкоджується тільки верхній шар шкірних покривів; опік супроводжується почервонінням шкіри, набряком і помірним болем; може бути підвищення температури тіла;
■ ІІ ступінь – руйнуються глибші шари епідермісу; опік супроводжується сильним болем з інтенсивним почервонінням, появою пухирів, наповнених прозорою або каламутною рідиною;
■ ІІІ ступінь – шкірні покриви пошкоджуються глибоко; опік супроводжується появою пухирів, наповнених мутнуватою рідиною або з домішкою крові, порушення чутливості (зона опіку безболісна);
■ ІV ступінь – ушкодження шкіри, м’язів, сухожиль, кісток.
Спровокувати хімічний опік можуть різні речовини:
■луги: їдкий натрій, калій, каустична сода, аміак;
■концентровані кислоти: сірчана, соляна, азотна, оцтова;
■інші хімічні речовини: солі важких металів, фосфор, нашатирний спирт, ацетон, фенол;
■побутові засоби для чищення;
■акумуляторна кислота;
■очищувачі металів та засоби для видалення іржі;
■хлоратори для басейнів;
■відбілюючі засоби;
■сурогат алкоголю;
■інші.
Ознаки та симптоми хімічних опіків:
■почервоніння, подразнення або печіння в пошкодженому місці; ■біль чи оніміння в пошкодженому місці; ■утворення пухирів або почорніння в пошкодженому місці; ■зміна зору, якщо хімічна речовина потрапила в очі; ■кашель або задишка.
‼У серйозних випадках може бути: ■низький кров’яний тиск; ■слабкість, запаморочення, непритомність; ■задишка; ■сильний кашель; ■головний біль; ■судоми; ■аритмія; ■зупинка серця.
Смерть від хімічних опіків, хоч і рідко, але може статися.
■Перша допомога при опіках є дуже важливою. Від неї буде залежати стан потерпілого. Є декілька правил домедичної допомоги при хімічних опіках, знання яких допоможе правильно надати адекватну першу допомогу собі чи своїм близьким.
■Порядок дій з допомоги при хімічних опіках:
1. Переконайтесь у відсутності особистої небезпеки.
2. Огляньте постраждалого, визначте наявність у нього свідомості та дихання.
3. Якщо у постраждалого відсутнє дихання, розпочніть проведення серцево-легеневої реанімації.
4. Швидко зніміть одяг, взуття або прикраси, на які потратили хімічні речовини (аби вони не прилипли). Якщо ж так сталось, що вони прилипли, то не чіпайте, лиш акуратно зріжте залишки.
5. Уражене місце інтенсивно промийте прохолодною проточною воду (щонайменше 15-20 хв). Якщо ж речовина, що викликала опік, має порошкоподібну структуру (суха), слід спочатку видалити її залишки.
Заборонено промивати водою шкіру при опіку алюмінієм, адже при контакті з нею алюміній запалюється, також це стосується опіків вапном і сірчаною кислотою. У всіх цих випадках необхідно спочатку сухою щільною тканиною видалити залишки хімічної речовини із зони ураження й тільки після цього розпочинати промивання.
6. Після змивання за можливості нейтралізуйте дію хімічних речовин. При опіках кислотою накладіть стерильні серветки, змочені мильною водою або 4% розчином питної соди, при опіках лугом змочіть серветки слабким 2% розчином лимонної чи оцтової кислоти, а ціанистими сполуками – розчином перманганату калію. Якщо хімічна речовина не відома, необхідно зберегти її зразок або детальний опис для ідентифікації.
7. Викличте швидку медичну допомогу або максимально швидко зверніться до лікаря.
8. Забезпечте постійний догляд за постраждалим та постійно промивайте місце ураження водою кімнатної температури до приїзду бригади швидкої медичної допомоги.
Важливо! Постраждалі з великою площею опіків особливо схильні до переохолодження чи зневоднення. У такому випадку необхідно зігріти постраждалого, накрити ковдрою, теплим одягом, відпоювати його теплою водою.
При потраплянні хімічної речовини в очі у жодному разі не слід терти їх, а негайно промити великою кількістю води протягом 20-30 хв. Повіки при промиванні акуратно підтримувати у відкритому стані для того, щоб повністю вимити шкідливу речовину з кон’юктивальної порожнини. Для розкриття повік можете скористатись сухою носовою хусткою або рушничком. Агресивні речовини не можна видаляти вологим тампоном, адже ви будете лише глибше втирати їх у зону ураження. У разі опіку порошковим хімікатом потрібно акуратно ватною паличкою видалити порошок і далі почати промивати.
■Чого робити не можна при хімічних опіках:
■не використовуйте для охолодження лід, бо це може призвести до гіпотермії;
■не використовуйте ватні тампони, щоб позбутися хімічної речовини;
■не використовуйте мазі, креми, спреї та інші засоби до прибуття швидкої медичної допомоги;
■не плоколюйте пухирі в разі їх появи; якщо пухирі розірвались, накладіть чисту стерильну пов’язку;
■не відривайте прилиплий до рани одяг;
■не використовуйте препарати, що містять спирт, бо опік може посилитись.
■Профілактика опіків:
●Зберігайте всі хімічні речовини в оригінальній упаковці у замкнених шафах або в недоступному для дітей місці.
●Намагайтеся використовувати хімікати якнайменше і зробіть так, аби вони не торкалися шкіри.
●Під час використання хімічних речовин завжди дотримуйтесь вказівок та запобіжних заходів, зазначених на етикетці виробника.
●Переконайтеся, що місце де ви використовуєте хімічні речовини добре провітрюється.
●Носіть захисний одяг та спеціальні окуляри!
Бережіть себе і своє здоров’я!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Кос Юлія
13.03.2024 року
14 березня ( другий четвер місяця) - Всесвітній день нирки

Починаючи з 2006 року у 2-й четвер березня відзначається Всесвітній день нирки за Глобальною ініціативою World Kidney Day.
За даними ВООЗ, кількість хворих на хронічні захворювання нирок складає 850 млн. За прогнозами вчених до 2040 року летальність від цих захворювань може увійти до першої п’ятірки причин смертності населення планети.
Головне завдання цього дня - донести до широкої громадськості важливість профілактичних лікарських оглядів для запобігання та прогресування нефрологічних захворювань.
ХТО В ГРУПІ РИЗИКУ
Ви належите до групи ризику розвитку хвороб нирок, якщо у вас підвищений артеріальний тиск, діабет чи зайва вага.
Ви також у групі ризику, якщо вам більше 50 років, хтось із членів вашої сім’ї страждав від хвороб нирок. В такому разі рекомендуємо проконсультуватися із сімейним лікарем щодо ризику розвитку хвороб нирок та пройти відповідне обстеження.
Часто хвороби нирок розвиваються в людей, які:
-
п’ють жорстку воду або споживають недостатньо рідини;
-
неправильно харчуються – їдять забагато солоного, гострого, кислого;
-
часто переохолоджуються, особливо в ділянці малого тазу;
-
курять, зловживають алкоголем;
-
мають хронічні патології травної системи (гастрит, виразку тощо);
-
мало рухаються та мають зайву вагу;
-
зловживають медичними препаратами, що дають побічні ефекти на нирки.
Хвороби нирок є дуже підступними: вони розвиваються непомітно аж до важкої форми. Нирки відповідають за очищення крові та виведення рідини з організму. Цей життєво важливий орган постійно стикається з високими навантаженнями. Численні дослідження доводять, що нирки можуть втратити до 90% функцій без будь-яких зовнішніх проявів чи симптомів.
Раннє виявлення ниркової недостатності дає змогу розпочати лікування до того, як почнуть розвиватися незворотні наслідки та ускладнення.
Ознаки болю в нирках
Тупий біль, зазвичай постійний; біль під грудною кліткою або в животі; біль у боці: зазвичай одна сторона, іноді болять обидві; різкий або сильний біль, який може виникати хвилеподібно; біль, який може поширюватися на область паху або живота.
У профілактиці захворювань сечовивідної системи велике значення відводиться своєчасній санації різних осередків інфекції (каріозні зуби, хронічний тонзиліт, гайморит) та ін.
Дуже шкідливим є «перетримування» сечі у сечовому міхурі, що сприяє застійним явищам, провокує міхуровосечовідний рефлюкс – зворотнє «закидання» сечі з міхура у сечоводи.
Пацієнтам із хворобами нирок слід уникати перевтоми.
Не можна зловживати перебуванням на сонці, також не слід допускати переохолодження поперекової ділянки, органів тазу, ніг.
Як зберегти здорові нирки?
1. ДОТРИМУЙТЕСЯ ПРАВИЛ ЗДОРОВОГО ХАРЧУВАННЯ
Збалансоване харчування і підтримка ваги у нормі – це одна із головних умов профілактики діабету, серцево-судинних захворювань та хронічних хвороб нирок. Щоб нирки довго зберігали працездатність, їх не можна перевантажувати, змушувати працювати в “аварійному” режимі.
Профілактика хвороб нирок полягає в тому, що їжа повинна рівномірно надходити в організм, не перевантажуючи травну систему і нирки, не містити критичної кількості подразнюючих речовин - солі, прянощів. Рекомендується споживати не більше чайної ложки солі в день.
2. ПИЙТЕ ДОСТАТНЬО ВОДИ
Добова норма споживання рідини для кожної людини залежить від багатьох факторів: статі, фізичного навантаження, клімату, загального стану здоров'я тощо.
Профілактика ниркових захворювань у дорослих і дітей обов'язково повинна включати в себе надходження в організм достатньої кількості чистої питної води. (Зауважте - не мінеральної або солодкої газованої води!)
Рідина використовується нирками як розчинник для накопичених в тканинах продуктів розпаду і формування сечі. Пити треба регулярно, рівними порціями впродовж всього дня. Доросла людина з вагою 70-75 кг у середньому потребує 2800 – 3000 мл рідини (включаючи усі рідкі страви, напої тощо), однак орієнтуватись варто на відчуття спраги.
3. НЕ ЗЛОВЖИВАЙТЕ АЛКОГОЛЕМ
Пам’ятайте, що безпечної для здоров’я дози алкоголю не існує.
4. ВІДМОВТЕСЬ ВІД КУРІННЯ!
Куріння є однією із причин зменшення кров'яного потоку до деяких частин нирки. Коли менша кількість крові постачається до нирок, цей орган починає гірше функціонувати. Крім того, куріння підвищує ризик раку нирок. Небезпечні не тільки сигарети, а й сигари та люльки. Пасивні курці також потрапляють в зону ризику.
5. ПРОХОДЬТЕ ПРОФІЛАКТИЧНІ ОГЛЯДИ І НЕ ЗАЙМАЙТЕСЬ САМОЛІКУВАННЯМ
Основні симптоми хронічної хвороби нирок - набряк гомілок, постійна втома, порушення концентрації уваги, втрата апетиту, поява крові та піни у сечі - найчастіше проявляються, коли хвороба переходить у важку форму.
Тому не ігноруйте профілактичні огляди, особливо, коли належите до групи ризику хвороб нирок, важливо проводити лабораторні дослідження (загальний аналіз сечі, креатинін крові), УЗД – 1 раз на рік.
Водночас, не займайтесь самолікуванням. Це стосується не лише лікування хвороби нирок. Більшість безрецептурних лікарських засобів, зокрема, протизапальні препарати (наприклад, ібупрофен), часто викликають порушення функції нирок та відповідні захворювання.
Любителі час від часу «прокапатися» також ризикують додати до своїх хвороб ще одну - недугу нирок.
6. КОНТРОЛЮЙТЕ АРТЕРІАЛЬНИЙ ТИСК
Високий артеріальний тиск є однією із найпоширеніших причин розвитку захворювань нирок. Ще небезпечніше, коли високий тиск виникає на фоні діабету, серцево-судинних захворювань, високого рівня холестерину. У комплексі ці чинники можуть викликати серйозні порушення функцій нирок.
Якщо ви належите до групи ризику, регулярно проходьте обстеження для перевірки функцій нирок.
7. БУДЬТЕ АКТИВНИМИ
Фізична активність необхідна людині для підтримки тонусу і нормального функціонування всіх внутрішніх органів. Фізичні навантаження допомагають нормалізувати артеріальний тиск, покращити мікроциркуляцію крові в нирках і таким чином зменшити ризик розвитку хронічних хвороб нирок.
Так, регулярні вправи допоможуть уникнути застою крові в органах малого тазу, затримки сечі в організмі, запалень сечовидільної системи.
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Левицька Валентина
12.03.2024 року
Чому потрібно дбати про психічне здоров’я
Здоров’я людини – найцінніша річ у житті. Цю істину ми ще раз пізнаємо в стані війни, яка забирає в людей життя і здоров’я, розлучає їх, змушує полишати домівки і робочі місця. Усе це впливає на їхній психічний стан.
Питання психічного здоров’я населення є одним із пріоритетних державних завдань України. Урядом країни було створено Координаційний центр з психічного здоров’я Кабінету Міністрів України, який об’єднує всі ключові відомства країни, проєкти міжнародної технічної підтримки, неурядові організації тощо.
Робоче місце та психічне здоров’я тісно повʼязані між собою. Безпечне і здорове робоче середовище підтримує психічне здоров’я, що дає людям змогу працювати продуктивно. Натомість небезпечне або шкідливе робоче середовище може виснажувати психічне здоров’я.
Останні роки людство піддається несприятливим викликам - пандемія COVID-19, військова агресія, часті повітряні тривоги, які не проходять безслідно для здоров’я людини.
Для всіх працівників безпечні та здорові робочі середовища є не лише одним з основних прав - вони з більшою імовірністю підвищують якість і продуктивність праці, дають змогу ефективніше зберігати кадри й зводять до мінімуму напруженість і конфлікти.
Робота може бути захисним фактором для психічного здоров’я, але й може сприяти потенційній шкоді. Безробіття або нестабільна чи ненадійна зайнятість, дискримінація на робочому місці або несприятливі робочі середовища можуть бути джерелом стресу і становити небезпеку для психічного здоров’я.
Право на працю – одне з найчастіше порушуваних прав людей із психічними розладами. Надто високі вимоги до людей із нестійкою психікою, зловживання, іноді цькування, пов'язані з роботою, можуть загострити стрес, підвищити ризик емоційного вигорання, тривоги і депресії. Часто такі люди підпадають під ризик травмування. Коли «мені» погано всередині, зовні це може бути непомітно, а слід порізу чи опіку підтверджують існування душевного болю.
Коли нам фізично боляче, організм, щоб знизити чутливість, виробляє ендорфіни та інші нейромедіатори, які відповідають за знеболювання та заспокоєння. Їхній побічний ефект – відчуття, що після болю нам емоційно стає краще й легше. Деякі люди, що знаходяться під дією тривалих страждань, стають залежними від відчуття короткочасного полегшення.
Люди, які схильні до такої поведінки, часто мають високий рівень емоційної реактивності: вони реагують на негативні емоції (страх, гнів, сором чи провину) сильніше, ніж оточення.
Особливо чутливими до негативного впливу навколишньої ситуації є підлітки. Майже кожен життєвий виклик є для підлітка першим у його житті, і він ще не знає, як це пережити. У дорослої людини вже є відпрацьовані методи (різного ступеня ефективності), як упоратися з втратами, розчаруваннями, горем, проблемами, конфліктами.
Проблеми, пов'язані з психічним здоров'ям можуть спричинити втрату інтересу до речей, які приносили задоволення раніше. В такому випадку пригніченість може стати такою сильною, що людина втрачає здатність виконувати навіть найпростіші завдання. Тому щойно ви відчуваєте безнадію, смуток, тривогу, страх, мучитеся почуттям провини, зверніться за допомогою до кваліфікованого спеціаліста з психічного здоров’я.
Чому важливо приділяти увагу психічному здоров’ю? Бо воно впливає на кожну зі сфер нашого життя.
Все, що ми робимо, думаємо чи говоримо, кожна з наших дій та емоцій напряму залежить від того, в якому стані перебуває наша психіка. Своєчасне коригування розладів має вирішальне значення у налагодженні поведінки, стабілізації емоцій і думок.
Якщо піклуватися про психічне здоров’я, можна підвищити продуктивність та самооцінку, покращити відносини з людьми та запобігти розвитку психічних розладів.
Важливо пам’ятати: чим раніше людина отримає кваліфіковану допомогу – то більшою є ймовірність того, що вона зможе впоратися зі своїм станом.
Пам’ятайте: збереження фізичного та психічного здоров’я – це збереження життя особистості, роду, родини, народу на землі.
Лікар з загальної гігієни Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Левицький Богдан
08.03.2024 року
10 Березня - День поширення інформації серед жінок і дівчаток щодо ВІЛ / СНІД
 ВІЛ-інфекція – це соціально небезпечне інфекційне захворювання, що розвивається внаслідок інфікування вірусом імунодефіциту людини (ВІЛ), довготривалого перебування ВІЛ в лімфоцитах, макрофагах та клітинах нервової тканини. Хвороба характеризується прогресуючою дисфункцією імунної, нервової, лімфатичної та інших систем організму. Відповідно до сучасних уявлень ВІЛ-інфекція відноситься до невиліковних хвороб, має тривалий хронічний перебіг і, в разі відсутності ефективної терапії, закінчується смертю хворого.
ВІЛ-інфекція – це соціально небезпечне інфекційне захворювання, що розвивається внаслідок інфікування вірусом імунодефіциту людини (ВІЛ), довготривалого перебування ВІЛ в лімфоцитах, макрофагах та клітинах нервової тканини. Хвороба характеризується прогресуючою дисфункцією імунної, нервової, лімфатичної та інших систем організму. Відповідно до сучасних уявлень ВІЛ-інфекція відноситься до невиліковних хвороб, має тривалий хронічний перебіг і, в разі відсутності ефективної терапії, закінчується смертю хворого.
З початком повномасштабної війни на території України у лютому 2022 року постали проблеми щодо забезпечення епіднагляду за ВІЛ-інфекцією.
Найвищий рівень поширеності ВІЛ-інфекції на 100 000 населення зареєстровано в Одеській (1 110,1), Дніпропетровській (957,9), Миколаївській (745,8) областях та у м. Київ (645,2).
У структурі шляхів інфікування ВІЛ переважна більшість випадків припадає на статевий (74,5%); частка парентерального шляху інфікування внаслідок ін’єкційного вживання наркотичних препаратів становить 25,0%.
Ви повинні знати ці факти:
1. ВІЛ-інфекція є загрозою для здоров’я жінок будь-якої раси, етнічної та релігійної приналежності, віку або сексуальної орієнтації. Захистіть себе, використовуючи презерватив правильно під час сексу та уникайте контактів з біологічними рідинами та кров’ю вашого партнера;
2. Жінки мають більше шансів заразитися ВІЛ під час вагінального сексу через гендерну особливість;
3. Єдиний спосіб дізнатися напевно, чи є у вас ВІЛ, це своєчасно пройти тестування;
4. Основні заходи дотримання безпечної сексуальної поведінки є достатньо простими:
- обов’язкове використання чоловічого або жіночого презервативу при будь-якому сексуальному контакті;
- дотримання моногамних стосунків для обох партнерів;
- відмова від зловживання алкоголем або наркотичними речовинами, що може бути пов’язано з ризикованою сексуальною поведінкою;
- регулярне тестування на ЗПСШ та ВІЛ.
5. Якщо Ви є ВІЛ-негативною та мали або маєте партнера з ВІЛ-позитивним статусом, то тестування на ВІЛ бажано здійснювати щонайменше 1 раз на півроку. У випадку, якщо Ви мали незахищений сексуальний контакт з ВІЛ-позитивним партнером, то бажано звернутися до лікаря-інфекціоніста за консультацією.
6. Якщо Ви вагітні та у Вас виявили ВІЛ-інфекцію, обов’язково приймайте необхідну антиретровірусну терапію (АРТ. Це знижує ризик передачі ВІЛ дитині на 99%.
7. Ніколи не використовуйте вживані шприци або голки. Спільне використання шприців або голок з ВІЛ-інфікованим партнером - найбільший ризик інфікування ВІЛ.
8. ВІЛ-інфікована жінка потребує розуміння та поважного ставлення. Вона, як будь хто інший, має бути в колі родинного тепла та дружньої підтримки.
Антиретровірусна терапія (АРТ) є одним з вирішальних факторів впливу на зменшення ризику передачі вірусу та зниження захворюваності й смертності, пов’язаних з ВІЛ-інфекцією серед людей, які живуть з ВІЛ.
Доконтактна профілактика ВІЛ (ДКП)- це прийом антиретровірусних препаратів для зниження ризику інфікування ВІЛ. ДКП є додатковим, до бар’єрної контрацепції, методом профілактики для людей, які мають високий ризик інфікування ВІЛ.
Постконтактна профілактика ВІЛ націлена на попередження розвитку ВІЛ-інфекції після імовірного контакту. Зазвичай це стосується медичних працівників та працівників екстрених служб. Професійним контактом з ВІЛ вважається контакт з кров’ю або рідинами, що містять кров, потрапляння крові під шкіру, на ушкоджену шкіру або на слизові.
Важливо пам’ятати, що постконтактну профілактику ВІЛ необхідно розпочати якомога швидше протягом перших годин та не пізніше 72 годин після контакту.
Варто зазначити, що під час активних бойових дій зростають ризики інфікування ВІЛ-інфекцією. Крім загально визначених способів (статевий шлях та спільне використання голок і шприців), під ризиком - незахищений контакт з великою кількістю крові, зокрема і екстрене пряме переливання крові.
Пам’ятайте, завжди легше попередити захворювання, ніж його потім лікувати!
Де можна отримати інформацію та допомогу
В умовах війни для зручності пацієнтів із ВІЛ працюють спеціальні сервіси:
-
Цілодобова, безоплатна Гаряча лінія з питань ВІЛ/СНІДу: 0 800 500 451
-
Сервіси для отримання допомоги з доступом до лікування ВІЛ, ТБ гепатиту по всьому світу: https://bit.ly/3uiZKSc
-
Контакти лікарів, до яких можна звернутися по телефону та онлайн: https://bit.ly/342LYZC
-
Отримати безкоштовну правову допомогу: 0 800 213 103
-
Отримати соціальну підтримку за кордоном: https://bit.ly/3sDtzff
-
Перелік медичних установ за кордоном, які надають медичну допомогу ВІЛ-інфікованим пацієнтам з України: https://www.eceenetwork.com/patients
-
Національна програма доконтактної профілактики (PrEP) для людей, які мають високий ризик інфікування ВІЛ: https://bit.ly/3IPQQ2k
-
Постконтактна профілактика (ПКП) для профілактики ВІЛ-інфекції після контакту або при високій імовірності контакту з даним збудником https://bit.ly/3wMTynd
Лікар-епідеміолог Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Гаврилко Світлана
29.02.2024 року
Всесвітній день рідкісних хвороб

В останній день лютого у всьому світі відзначають Міжнародний день рідкісних (орфанних) захворювань за ініціативи європейської організації з вивчення рідкісних хвороб «EURORDIS». Метою цього дня є привернення уваги до проблем хворих рідкісними захворюваннями, підвищення обізнаності про них та їх вплив на життя людей.
Згідно Міжнародної класифікації Orphanet у світі нараховується 7000 рідкісних захворювань, в тому числі 50% - серед дітей. 350 млн людей мають такі захворювання.
В Україні затверджено Перелік рідкісних захворювань, який нараховує 310 нозологій. За даними МОЗ України більше як 4500 осіб мають орфанні хвороби, 80% хворих - діти.
В Україні діагностуються і лікуються такі орфанні захворювання, як фенілкетонурія, гемофілія, муковісцидоз, хвороба Гоше, хвороба Фабрі, мукополісахарідоз та інші.
З метою раннього виявлення, своєчасного лікування, профілактики інвалідності та розвитку важких клінічних наслідків, а також зниження дитячої летальності від спадкових захворювань проводиться неонатальний скрінінг.
В Україні обов’язковим є скринінг наступних захворювань: фенілкетонурія, муковісцидоз, вроджений гіпотиреоз, адреногенітальний синдром.
Фенілкетонурія – спадкове захворювання групи ферментопатій, пов’язане з порушенням метаболізму амінокислот, головним чином фенілаланіну. Якщо захворювання вчасно не діагностувати і не призначити дитині спеціальну дієту, то кетонові тіла, які утворюються в результаті розпаду цієї амінокислоти, будуть викликати судоми, розумову відсталість та інші ураження ЦНС. Процес лікування полягає в зменшенні вмісту фенілаланіну в їжі, яку отримує дитина. Також необхідно постійно контролювати вміст фенілаланіну в крові дитини з метою коригування складу продуктів та забезпечення нормального розвитку дитини.
Муковісцидоз – спадкове захворювання, що характеризується порушенням роботи органів, які виробляють екзокринний секрет: бронхів, підшлункової залози, кишечника і потових залоз. При даній патології утворюється дуже густий та в’язкий слиз, що призводить до порушень функцій органів. В таких випадках до слизу приєднується інфекція, і дитина практично постійно страждає від важких бронхітів, запалення легенів і порушень роботи шлунково-кишкового тракту. Якщо муковісцидоз виявляється у новонародженого і його починають лікувати з 2-го місяця життя, то клінічні прояви захворювання проявляються в меншому ступені і дитина нормально розвивається фізично і розумово.
Вроджений гіпотиреоз проявляється серйозними порушеннями росту і розвитку дитини з народження і обумовлений повним або частковим порушенням функції щитовидної залози, що виробляє йодовмісні гормони. Хвороба прогресує і може привести до довічної інвалідності. Однак, якщо лікування розпочато в 1-й місяць після народження, то в абсолютній більшості випадків дитина розвивається нормально. У дівчаток з нез’ясованих причин його виявляють вдвічі частіше, ніж у хлопчиків.
Адреногенітальний синдром – спадкове захворювання, при якому наднирники не здатні виробляти необхідну кількість кортизолу. В результаті, дитина страждає раннім статевим дозріванням, безпліддям, нирковими захворюваннями. Таким діткам необхідна адекватна замісна гормональна терапія.
Крім того, рідкісними хворобами у світі вважають такі інфекційні захворювання, як натуральна віспа, чума, холера, спастичний псевдосклероз та інші. Остання людина, що стала жертвою віспи, померла в 1978 р. Після цього не було зареєстровано жодного випадку захворювання.
Чума і холера. Вважаються не тільки найрідкіснішими, але і найдавнішими хворобами. Першу згадку про ці хвороби історики знаходять у Старому Завіті.
Спастичний псевдосклероз- більше відомий як «коров’ячий сказ». Зараження відбувається через м’ясо тварини, веде до смертельного результату.
Прогерія - передчасне старіння організму, яке призводить до ранньої смерті людини. Всі внутрішні і зовнішні зміни не відповідають календарному віку хворого, 7-8-річна дитина виглядає як 80-річний старий.
Синдром перевертня (гіпертрихоз). Хвороба характеризується підвищеним зростанням волосся, причому на всіх ділянках тіла. Спровокувати її може онкологічне захворювання, нервове захворювання, ендокринний розлад.
Лікувати орфанні захворювання дуже складно.
Повністю побороти недугу практично неможливо, терапія носить підтримуючий характер, спрямована на зменшення симптомів і адаптацію людини. Люди з орфанними захворюваннями, особливо діти, варті повноцінного, здорового життя та потребують підтримки.
80% хвороб - генетичні. 30% дітей не доживають 5 років. 35 %- помирають в перший рік життя.
Важлива рання діагностика, результати якої дозволяють своєчасно починати ефективне лікування. Розробки орфанних препаратів сприяють науковому прогресу в цілому.
Рідкісні хвороби наразі є рушійною силою для інновацій в медицині, адже чверть всіх інноваційних препаратів призначені для лікування саме цих недуг. Дослідження орфанних хвороб часто призводять до відкриттів, корисних для значно ширшого кола людей.
Всесвітній день рідкісних захворювань дарує надію тисячам хворих на позитивні зміни, що зрештою мають відбутися в нашій країні - на увагу, підтримку та доступне й ефективне лікування.
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
29.02.2024 року
Освітлення робочого місця та його вплив на стан здоров’я людини

■На продуктивність роботи людини впливає дуже багато факторів, одним із них є освітлення робочого місця. Правильне освітлення робочого місця – запорука здоров’я, гарного самопочуття та успішної діяльності. Саме тому дуже важливо знайти оптимальний рівень освітленості.
■Залежно від джерела світла, освітлення робочого місця може бути природним, штучним і суміщеним (змішаним).
►Природне освітлення зумовлюють прямі сонячні промені й дифузне світло небосхилу. Таке освітлення повинні мати приміщення з постійним перебуванням людей. Природнє освітлення поділяється на: бокове, верхнє і комбіноване (верхнє і бокове), транспортоване та акумульоване.
►Штучне освітлення створюється за допомогою освітлювальних приладів: світильників, ламп, прожекторів та інших. Воно передбачається у всіх виробничих та побутових приміщеннях, де недостатньо природного світла, а також для освітлення приміщень в темний період доби. Штучне освітлення поділяється на робоче, аварійне, охоронне і чергове.
Існують дві системи штучного освітлення – загальне та комбіноване.
►Суміщене або змішане, створюється одночасно природним та штучним освітленням.
Порівнюючи ці види освітлення за впливом на працездатність, можна впевнено сказати, що природні джерела світла переважають над штучними. Але все ж таки в темний час доби або в похмуру погоду без освітлювальних приладів на робочому місці просто не обійтись.
■У процесі роботи очі відчувають відчутне навантаження, яке посилюється при неправильному освітленні. Тому основним фактором продуктивної роботи є правильно підібране світло: помилки в цій області можуть привести до ряду проблем. Нерідко за кілька років спостерігається суттєве погіршення зору окремих робітників. Ця проблема безпосередньо пов’язана з недостатнім або надмірним освітленням чи неправильним монтажем освітлювального приладу. У більшості випадків самі робітники не звертають на це належної уваги.
Для досягнення максимального зорового комфорту потрібно взяти до відома наступні фактори: ●рівень освітленості; ●однорідний розподіл світла; ●відсутність віддзеркалень і відблисків; ●відсутність мерехтіння; ●адекватна яскравість і температура світла для кожного освітлювального приладу; ●комфортна колірна гамма; ●форма плафона (для настільної лампи).
‼! Пам’ятайте, що деякі освітлювальні прилади (наприклад, люмінесцентні лампи) з часом втрачають ефективність та яскравість, що знижує комфорт для очей під час роботи. Щоб уникнути цього, своєчасно обслуговуйте освітлювальні прилади – перевіряйте їх не рідше разу на рік.
■ Вимоги, яким повинно відповідати освітлення робочого місця:
– освітленість на робочій поверхні повинна відповідати характеру зорової роботи і не бути нижчою за встановлені норми;
– не створювати засліплюючої дії як від самих джерел освітлення, так і від інших предметів, що знаходяться в полі зору;
– рівномірність та постійність рівня освітленості на робочих місцях;
– не створювати на робочій поверхні різких та глибоких тіней (особливо рухомих);
– повинен бути достатній для розрізнення деталей контраст поверхонь, що освітлюються;
– Джерела світла не повинні створювати небезпечних та шкідливих виробничих факторів (шум, теплові випромінювання, небезпечне ураження струмом, пожежо- та вибухонебезпека світильників);
– вони повинні бути справними, надійними і простими в експлуатації, економічними та естетичними.
■На території України діють Державні будівельні норми освітлення ДБН В.2.5-28:2018 «Природне i штучне освітлення». В цьому документі визначені нормативні величини освітленості робочих місць для різних видів робіт і відповідних зорових навантажень, та носять міжгалузевий характер.
Наприклад, для офісних працівників, людей, робота яких пов’язана з персональними комп’ютерами та іншими гаджетами (це стосується і медичних працівників), освітленість робочого місця не повинна бути менш ніж 400 лк.
■ Вплив освітлення на стан здоров’я та життєдіяльність людини!
Воно впливає не лише на функцію зору, а й на діяльність організму в цілому: посилюється обмін речовин, збільшується поглинання кисню і виділення вуглекислого газу.
►Природне освітлення має важливе фізіолого-гігієнічне значення для працівників. Воно сприятливо впливає на органи зору, стимулює фізіологічні процеси, підвищує обмін речовин та покращує розвиток організму загалом. Сонячне випромінювання зігріває та знезаражує повітря, очищуючи його від збудників багатьох хвороб (наприклад, вірусу грипу). Окрім того, природне світло має і психологічну дію, створюючи в приміщенні для працівників відчуття безпосереднього зв’язку з довкіллям.
Проте природному освітленню властиві і недоліки: воно непостійне в різні періоди доби та року, в різну погоду; нерівномірно розподіляється по площі виробничого приміщення; при неналежній організації робочого місця може викликати засліплення органів зору.
►А от який вплив чинить штучне чи змішане освітлення?
Нерідко на робочому місці, в цілях невиправданої економії, має місце зменшення яскравості світла.
Якщо людина виконує роботу при недостатньому освітленні, то вона може відчувати ряд негативних впливів на весь організм, зокрема: на зоровий апарат (напруження м’язового апарату при фокусуванні ока на предмет), можлива перевтома, дискомфорт, біль голови, мігрені, сонливість, депресивні прояви та зниження працездатності.
Разом з тим, надмірна яскравість джерел світла теж негативно впливає на здоров’я людини: може спричинити головний біль, різь в очах, порушення гостроти зору; світлові відблиски – тимчасове засліплення.
Отже, недостатнє або надмірне освітлення, нерівномірність освітлення в полі зору призводить до швидкої втомлюваності очей, зниження продуктивності праці; при цьому зростає потенційна небезпека помилкових дій і нещасних випадків, виникнення професійних захворювань. Людина може нечітко бачити обриси предмета, сплутати окремі елементи або зменшити візуально ступінь ризику.
Тільки правильно підібравши освітлення ви зможете убезпечити себе від безлічі проблем, пов’язаних зі здоров’ям, поганим настроєм і нездатністю зосередитися.
Якісне освітлення принесе вам позитивний настрій, оптимізм, допоможе підвищити працездатність і дозволить створити комфортну атмосферу, адже у добре освітленому приміщенні у людей концентрується увага та покращуються когнітивні процеси.
При потребі Ви можете звернутись у лабораторію Богородчанського відділу ДУ “Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ України» ( селище Богородчани, вул. Петраша 8) чи в іншу акредитовану лабораторію щодо проведення інструментальних досліджень освітленості на робочих місцях та в приміщеннях виробничих та громадських будівель.
Фахівці лабораторії нададуть кваліфіковану консультативну допомогу щодо проведення інструментальних досліджень. Також Ви матимете змогу проконсультуватись та укласти договори щодо проведення вимірювань шуму, вібрації, параметрів мікроклімату та інших фізичних факторів.
Контактний телефон Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» ( 03471) 2-17-30.
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Кос Юлія
19.02.2024 року

Всесвітній день енцефаліту (World Encephalitis Day) проводиться щорічно 22 лютого. Такий день відзначається у світі з 2013 року.
Енцефаліт – запалення головного мозку, яке характеризується клінічними ознаками порушення роботи центральної нервової системи. Поширеність захворювання складає 0,7-13,8 випадків на 100 тисяч населення. У дітей ці показники є вищими – від 10,5 до 13,8 на 100 тисяч населення щорічно.
Енцефаліти бувають первинні та вторинні, вірусні та мікробні, інфекційно-алергічні, алергічні та токсичні. Згідно з даними останніх досліджень, серед усіх вірусних енцефалітів у дітей перше місце за частотою посідає герпетичний енцефаліт (20-40%) друге – енцефаліт, спричинений вірусом вітряної віспи (10-20%).
Причиною захворювання можуть бути:
-
Віруси простого герпесу, вітряної віспи, цитомегаловірус, вірус Епштейна-Барра, ВІЛ, аденовіруси, грип А, ентеровіруси, віруси кору, паротиту та краснухи, сказ та інші.
-
Бактерії (Мycobacteria tuberculosis, Mycoplasma pneumoniae, Listeria monocytogenes, Borrelia burgdorferi, лептоспіри, бруцели, легіонелла).
-
Грибки (криптокок, аспергільоз, кандидоз, кокцидіомікоз, гістоплазмоз, північноамериканський бластомікоз).
-
Паразити (африканський трипаносомоз людини, церебральна малярія, Toxoplasma gondii, Echinococcus granulosus).
-
Рикетсії (Rickettsia rickettsiae, Rickettsia typhi, Rickettsia prowazeki та інші).
Розрізняють первинний енцефаліт (самостійне захворювання, яке спричинили нейротропні збудники) та вторинний (патологія, що розвинулась на фоні основного захворювання).
У багатьох випадках першими симптоми є грипоподібний стан, діарея, лихоманка, лімфаденопатія або симптоми основного захворювання (до прикладу, кору, епідемічного паротиту, вітряної віспи). Спостерігаються підвищення температури тіла, нудота, блювота, після якої не настає покращення, зниження працездатності, млявість, сонливість, блідість шкірних покривів, порушення свідомості, судоми, порушення координації, мови, зору.
Іноді енцефаліт можна сплутати з менінгітом. Діти до року залишаються однією з основних груп ризику. І енцефаліт, і менінгіт викликані вірусами або бактеріями. Зазвичай інфекція стримується і перемагається імунною системою організму. Але якщо вона потрапляє в кров і ліквор, що оточує мозок і спинний мозок, може виникнути запалення головного та спинного мозку. У важких випадках може розвинутися інсульт, судоми або смерть.
Важливим у встановленні діагнозу є анамнез, що передує розвитку захворювання. Завжди аналізуйте: які інфекційні захворювання нещодавно перенесла ваша дитина, чи був незадовго до появи симптомів контакт з хворою особою, тваринами, чи не було укусів комах, нещодавні поїздки (особливо закордонні), чи не почала ваша дитина приймати нові ліки.
На порозі весна. Тому мусимо зайвий раз нагади про ще одну небезпечну хворобу - кліщовий енцефаліт. Найпоширенішим носієм енцефаліту є кліщ. Відомо, що близько 13% цих тварин заражені інфекціями, здатними викликати запалення головного мозку.
Гостре вірусне захворювання, яке переносить цей вид павукоподібних, називається кліщовий енцефаліт або весняно-літній менінгоенцефаліт. Це захворювання, при якому уражається центральна нервова система, що супроводжується лихоманкою і загальною інтоксикацією організму. Захворювання настільки небезпечне, що може привести до інвалідизації або смерті пацієнта.
ВІРУС ПОТРАПЛЯЄ В ОРГАНІЗМ в результаті укусу кліща, через його слинні залози; аліментарний спосіб — при вживанні молока хворих тварин; трансплацентарний - передача вірусу може статися від матері плоду. Інкубаційний період дорівнює від одного до двох тижнів після укусу комахи.
Для типового розвитку захворювання характерно проходження двох стадій. На першій стадії характерні симптоми грипу різке підвищення температури; сильний головний біль; біль у суглобах; м'язовий біль; диспепсія - розлад шлунку (пронос або запор).
Специфічного лікування від вірусу енцефалітного кліща не існує. Тому, якщо організм людини не впорався з вірусною інфекцією на першому етапі, захворювання продовжує розвиватися.
І на другій стадії відбувається ураження центральної нервової системи. Спочатку відбувається запалення оболонок мозку — менінгіт. При цьому температура продовжує залишатися високою, головні болі посилюються. З'являється характерний симптом, при якому пацієнтові складно повернути голову. При негативному сценарії процес поширюється на весь головний і спинний мозок. До основних симптомів приєднуються порушення, утруднення мови; тремтіння кінцівок (тремор); порушується координація; паралічі; підвищується м'язовий тонус обличчя та шиї; порушується функція ковтання.
На цьому етапі проводиться симптоматичне лікування. Пацієнт отримує препарати, що зменшують симптоми захворювання. Тому так важливо потерпілому від укусу комахи обов'язково звернутися до лікувального закладу.
Якщо кліщ вилучений, то його необхідно обов'язково віддати на дослідження. Це бажано зробити протягом 96 годин від моменту укусу.
Виходячи з очевидної небезпеки захворювання, важливо вживати всіх можливих профілактичних заходів для захисту свого здоров'я.
Вони бувають специфічними (профілактична вакцинація, серопрофілактика) і неспецифічними.
До неспецифічних заходів відносяться:
-
обробка відкритих ділянок тіла спеціальними засобами від комах перед прогулянками на природі;
-
обробка одягу спеціальними засобами ( через те, що комаха може приблизно годину знаходитися на одязі в пошуках місця укусу;
-
правильно одягнутися перед походом в паркову або лісову зону, а саме: надіти високі шкарпетки, заправивши в них штани. Штани мають бути заправлені у взуття. Сорочка повинна бути з довгими рукавами.
-
Не нехтуйте головним убором.
Після завершення прогулянки необхідно уважно оглянути все тіло на предмет укусу або для виявлення комах, які присмокталися.
Потрібно пам'ятати, що при укусі з залоз кліща виділяється спеціальна речовина, яка знеболює дане місце.
Будьте пильні. Бережіть себе і своїх рідних.
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Левицька Валентина
15.02.2024 року
Переїдання: чому воно з’являється і як воно шкодить здоров’ю?

■■Переїдання – актуальна проблема для багатьох людей.
Це розлад харчової поведінки, який характеризується частими та періодичними епізодами неконтрольованого вживання їжі. Бажання їсти з’являється у людини навіть у ті моменти, коли вона щойно поїла.
Переїдання — це не тільки причина зайвої ваги. Воно також може призвести до значних проблем зі здоров’ям.
Переїдання може бути викликане різними причинами. Серед них можна назвати:
■емоційний стан; ■суворі дієти і неправильне харчування; ■деякі захворювання та гормональні порушення; ■розлад харчової поведінки; ■постійне недосипання; ■гаджети чи телевізор; ■улюблена їжа; ■інші причини.
Ознаки та симптоми переїдання:
■здуття живота; ■відчуття важкості в животі, можуть бути навіть болі; ■ газоутворення;
■відрижка і печія; ■нудота, іноді блювота; ■рідкий стілець; ■слабкість; ■підвищується пульс – понад 80 ударів за хвилину; ■можливе відчуття жару, запаморочення, виділення поту; ■можливе підвищення артеріального тиску; ■поганий сон чи безсоння; ■задишка і пригнічений стан; ■стає важко пересуватися.
Всі ці прояви є результатом інтоксикації через збій в роботі органів, які відповідають за перетравлювання їжі.
Ферментативна система не встигає виробити необхідну кількість речовин для належного розщеплення білків, жирів та вуглеводів (для кожної з цих речовин існує свій фермент), тому продукти починають гнити та розкладатися.
ПЕРЕЇДАННЯ: ЯК ВОНО ШКОДИТЬ ЗДОРОВ’Ю?
■ Через постійне переїдання шлунок розширюється, щоби пристосуватися до великої кількості їжі та починає тиснути на інші органи, що зумовлює відчуття дискомфорту. Як наслідок ви можете відчувати сонливість та втому. Велика кількість їжі в шлунку змушує внутрішні органи працювати у посиленому режимі. Виділяються додаткові гормони та ферменти. Все це призводить до того, що погіршується також робота печінки, підшлункової залози, серця, жовчного міхура.
■ Прискорюється метаболізм, адже організм намагається спалити більше калорій, тому ви можете відчувати тимчасову пітливість або навіть запаморочення.
■Зростає рівень "поганого" холестерину (ліпопротеїнів високої щільності). Це призводить до розвитку інфарктів, інсультів, атеросклерозу та інших проблем з серцево-судинною системою.
■ Підвищується артеріальний тиск.
■ В результаті переїдання набирається вага, підвищується ризик розвитку діабету 2 типу.
■ Погіршується зовнішній вигляд шкіри. Зокрема, шкіра втрачає свою еластичність і пружність, з’являються дефекти у вигляді розтяжок. Також відбувається зміна гормонального фону, що може спричинити появу вугрів, подразнень і висипань на шкірних та слизових покривах.
А ще надмірне споживання їжі призводить до появи ранніх зморшок.
■Страждають суглоби і хребет. Чим вище вага, тим важче доводиться опорно-руховому апарату. Через порушення правил здорового харчування, постійні переїдання, нестачу мікро- і макроелементів відбуваються збої в роботі організму. Ожиріння позбавляє рухливості.
■Збільшення ваги та ожиріння. Часто люди із збільшеною вагою чи з ожирінням в результаті переїдання стають «заручниками свого тіла», не маючи можливості вести повноцінне і активне життя.
■Депресія. В результаті переїдання збільшується вага, через це деякі люди відчувають тривогу або депресію через свій зовнішній вигляд.
ЯК ЇСТИ, ЩОБ НЕ ПЕРЕЇДАТИ?
1. Правильно харчуйтесь. Потрібно їсти 3 рази на день з 1-2 перекусами між основними прийомами їжі. Найбільш поживним має бути сніданок (варто включити вуглеводи), обід також має бути ситним, а вечеря - легкою.
2. Ретельно пережовуйте їжу, не поспішайте. Коли ви їсте занадто швидко, мозок не встигає розпізнати настання ситості. Уповільнення і ретельне пережовування дозволяє кишківнику посилати у мозок серію сигналів, що вказують на насичення.
3. Зменшіть в раціоні кількість солоної, гострої та жирної їжі. Також скоротіть кількість цукру, фаст-фуд та солодощів.
4. Пийте воду перед їжею. Спрагу часто помилково приймають за голод, тому важливо дотримуватися водного балансу. У холодний період року краще пити теплу воду, вона краще засвоюється.
5. Слідкуйте за розміром порції на тарілці. Привчайте себе до меншого об’єму їжі. Дуже хороша звичка – до сніданку, обіду і вечері додавати овочі та зелень, а також нежирні білки.
6. Харчуйтесь регулярно, але невеликими порціями. Це покращує обмін речовин.
7. Не пропускайте прийоми їжі. Важливо розподілити прийоми їжі так, щоби мати повноцінний сніданок, обід і вечерю. Не варто заміняти обід перекусами, це тільки розганяє апетит.
8. Зробіть собі розвантажувальні дні. Наприклад 1 раз на тиждень зробити сирно-овочевий або фруктовий день.
9. Відмовтесь від жорстких низькокалорійних дієт. Довгострокові низькокалорійні дієти небезпечні тим, що можуть сповільнювати роботу щитоподібної залози – у результаті в людини просто перестає знижуватися вага.
10. Піклуйтесь про здоровий сон. Під час повноцінного сну тіло перезавантажується і наповнюється енергією. Невиспана людина має сильніше відчуття голоду, вона більше з’їсть.
11. Вимкніть гаджети чи телевізор під час їжі. Відволікаючі чинники можуть призвести до бездумного поглинання їжі та переїдання.
12.Знайдіть для себе механізми розслаблення. Це може бути йога, дихальні практики, улюблений фільм, смачний чай (бажано без меду й цукру), прийом ванни – те, що допоможе розслабитися без їжі.
13. Робіть зарядку чи інші фізичні вправи. Це допоможе вам використати надмірну енергію, пришвидшити обмін речовин чи схуднути, а також забезпечує покращення нашого настрою і самопочуття загалом.
ЯКЩО ВИ ПЕРЕЇЛИ, скористайтеся порадами, які допоможуть полегшити ваш стан!
■Прогуляйтеся на свіжому повітрі – це допоможе покращити травлення і вирівняти рівень цукру в крові.
■Випийте води, можна додати до неї сік лимона.
■Відмовтеся від газованої води.
■Сплануйте наступний прийом їжі (обов’язково додайте в раціон овочі та зелень для того, щоб допомогти кишківнику швидше відновитись).
■Випийте кілька таблеток ферментів (проте ними не варто зловживати).
■Якщо симптоми не проходять, то зверніться за кваліфікованою медичною допомогою.
►Шкідливою є звичка наїдатися на ніч. Травна система вночі менш активна, травних соків (ферментів) у нормі виділяється менше. Вживання їжі перед сном – справжній виклик для травної системи. Це призведе до поганого, поверхневого сну.
ВАЖЛИВО! Досить часто ми бачимо рекламу ферментних препаратів, основна думка якої : якщо переїв, випий пігулку – і все буде добре. Людина, маючи під рукою ферменти, вважає, що можна переїдати регулярно. Через деякий час її знадобиться препарат сильніший, а потім ще сильніший. І все це призводить до того, що організм без ферментного препарату навіть кашу перетравити не може. Таке явище має назву «синдром ледачої підшлункової залози» (зниження активності підшлункової залози, яке відбувається в результаті звикання до ферментних препаратів). Зловживання ферментними препаратами може призвести до порушення роботи шлунково-кишкового тракту.
!!!Звичайно, найкраще постійно слідкувати за кількістю спожитої їжі, але якщо трапилось так, що ви не розрахували, скільки можете з’їсти, то відразу беріть ситуацію під контроль!
Переїдання шкідливе і небезпечне для вашого організму!
Фахівець з дослідження факторів навколишнього середовища санітарно-гігієнічної лабораторії Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Кос Юлія
12.02.2024 року
12 лютого – Всесвітній день обізнаності про епілепсію.

Епілепсія – це неінфекційне хронічне захворювання мозку, яке супроводжується судомними нападами. Патологія може бути вродженою.
Також причинами розвитку хвороби можуть стати черепно-мозкові травми, пошкодження головного мозку в перед пологовий і післяпологовий період внаслідок гіпоксії або травм, захворювання головного мозку та мозкових оболонок ( менінгіт, енцефаліт), генетичні синдроми, кісти.
У 60% випадків епілепсії неможливо встановити причину виникнення.
У всьому світі приблизно 50 млн людей страждають на неї. В Україні на цю недугу хворіють понад 100 тисяч людей. У той же час про епілепсію існує чимало міфів , тому важливо про них знати, щоб уміти надати допомогу.
Розповсюджені міфи про епілепсію
1. Тільки діти хворіють на епілепсію – МІФ.
Реальність - Епілепсія може виникнути у будь-кого, незалежно від віку та статі. Однак, судоми у людей літнього віку можуть бути проявом різних станів, а не тільки епілепсії, що потребує ретельного дообстеження.
2. Епілепсією можна заразитися - МІФ.
Реальність – Однозначно ні. Це захворювання не є «заразним».
3. Пацієнт може проковтнути язик під час нападу (судом) - МІФ.
Реальність – Ні. Фізично це неможливо.
4. Як тільки розпочався напад, треба негайно дістати людині язик
із ротової порожнини - МІФ.
Реальність – Ні, ні та ще раз ні. Правильна перша допомога абсолютно легка. Просто повертаємо людину набік та підкладаємо щось м’яке під голову, щоб уникнути травмування.
5. Людину із нападом судом треба міцно тримати – МІФ.
Реальність – Не потрібно. Адже напад все одно триватиме, а Ви матимете ризик травмування.
6. Епілепсію можна завжди вилікувати,
приймаючи певний препарат – МІФ.
Реальність – Діагноз «Епілепсія» піддається лікуванню, при цьому часто потребує комплексної терапії. На жаль, є випадки епілепсії, яка є резистентною (стійкою) до лікування медикаментозними препаратами, у цьому разі тактикою вибору буде хірургічне лікування.
7. Люди з епілепсією не можуть відвідувати роботу - МІФ.
Реальність – Люди із діагнозом «Епілепсія» мають такі ж можливості, як і інші.
Іноді є окремі випадки, коли захворювання обмежує працездатність (часто повторювані та неконтрольовані судоми).
8. Під час нападу можна просити людину повернутися на бік
чи бути обережнішою – МІФ.
Реальність – Під час нападу людина недоступна до продуктивного контакту, тож даремно розмовляти з нею, вона Вас не чує.
Як розпізнати напад епілепсії?
Як правило, напади схожі: втрата свідомості, крик, посиніння, судоми в руках і ногах, слиновиділення у вигляді піни. Після цього людина відчуває сонливість, загальмованість.
Напад ніби випадає з пам’яті – людина не пам’ятає, що з нею сталося, не може описати свій стан. У деяких випадках у пацієнта можуть спостерігатися нетипові симптоми.
Напад епілепсії може бути без втрати свідомості і судом, а проявлятися в епізодах безпричинної агресії. Іноді людина завмирає на півслові, на хвилину-дві «застигає», а потім так само раптово включається в розмову.
Як допомогти під час нападу епілепсії?
Головне завдання людини, яка стала свідком нападу – захистити пацієнта від травми.
-
Приберіть подалі предмети, які можуть травмувати постраждалого, зніміть гострі прикраси з одягу, ослабте краватку.
-
Переверніть голову на бік і підкладіть під неї щось м’яке.
-
Не намагайтеся щось покласти між зубами. Таким чином можна тільки нашкодити. Під час нападу виникає спазм м’язів, і, застосовуючи силу, дуже легко пошкодити людині зуби.
-
Не тримайте пацієнта, намагаючись зупинити судоми – це марно. Не чіпайте і не рухайте його, якщо немає необхідності.
-
Викличте швидку і пам’ятайте, що напад зазвичай закінчується сам по собі через хвилину, максимум дві.
Хворобу можна взяти під контроль
Якщо у людини був напад епілепсії – їй необхідно обов’язково звернутися до невропатолога і пройти діагностику (електроенцефалографію).
Головне завдання фахівця полягає в тому, щоб підібрати максимально ефективні препарати і взяти хворобу під контроль. Пацієнту також необхідно працювати над модифікацією способу життя і виключення провокуючих чинників. Це може бути недосипання, стреси, яскраві спалахи світла або гучна музика.
Бережіть здоров’я своє та своїх близьких, адже це найцінніший дар у житті!
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина ЛЕВИЦЬКА

08.02.2024 року
Умова успішного лікування – рання діагностика
Четвертого лютого відзначався Всесвітній день боротьби з раком. З цієї нагоди лікарі з загальної гігієни Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Орест Глушко та Богдан Левицький зустрілися з працівниками комунальних та освітніх установ селищної ради, щоб привернути увагу людей до запобігання, виявлення та лікування цієї недуги. Адже в Україні нею хворіють близько мільйона людей.
Лікарі розповіли про характерні симптоми появи раку, необхідність якомога швидше звернутися до медиків, аби пройти обстеження, бо головною умовою успішного лікування злоякісних пухлин є рання діагностика.
Профілактична акція проводилася спільно з медичними працівниками КНП «Лисецька лікарня», які організували комплекс лікарських оглядів та лабораторних обстежень жителів селища . Оглянуто хірургом - 31 пацієнт, гінекологом- 27, дерматологом- 16. За результатами оглядів направлено на додаткове обстеження 29 осіб. Проведена лабораторна діагностика - 29 осіб, дерматоскопія - 9, цитологічне дослідження - 23, УЗД- 18.
Найбільш ефективними заходами профілактики онкологічних захворювань є відмова від надмірного вживання алкоголю та тютюнопаління, повноцінне харчування й нормалізація ваги тіла, фізична активність.
А щорічний медичний огляд є обов’язковим профілактичним заходом для кожного громадянина!
01.02.2024 року
Вплив солодощів на організм дітей та дорослих.

■В дитинстві ми часто чули фразу: «Їсти багато солодкого – шкідливо». Проте побалувати себе солодким люблять усі – і дорослі, і діти. Вони викликають бурю емоцій. Цукерки, тістечка, торти – все це асоціюється зі святом. Але найчастіше дорослі купують солодощі на радість дітям.
■■Чим корисні солодощі для дітей та дорослих? Солодощі за рахунок вуглеводів дозволяють відчувати прилив сил і енергії, а також значно покращують настрій та дають швидкоплинний сплеск задоволення.
Мармелад має властивість зміцнювати кістки, а солодощі у вигляді фруктів і ягід багаті вітамінами і мікроелементами, які необхідні для зміцнення імунітету. Однак це триває недовго.
■■Яка шкода солодощів для організму дорослих? «Все добре вміру» – це відомо кожному. Якщо кілька разів на тиждень балувати себе чимось солоденьким, нічого поганого не трапиться. Але солодощі, на жаль, не є найкориснішими, а скоріше "важкими" продуктами. Тому надмірне їх вживання може стати причиною різних захворювань.
Це можуть бути: ■проблеми із зубами і виникнення карієсу; ■цукровий діабет; ■проблеми зі шкірою і передчасне її старіння; ■набір зайвої ваги чи ожиріння; ■серцево-судинні захворювання; ■захворювання шлунково-кишкового тракту; ■інтоксикація організму; ■стрибки артеріального тиску; ■алергічні реакції; ■зниження імунітету; ■молочниця; ■безпліддя; ■погіршення роботи мозку, в тому числі пам’яті; ■збільшення ризику остеопорозу; ■збільшення вільних радикалів, які здатні спровокувати запалення, хронічні хвороби і рак.
►Не рекомендується їсти солодке на голодний шлунок. Воно викликає різкий викид, а потім і різке зменшення кількості інсуліну. Як наслідок – апатія, слабкість, непрацездатність. До солодощів швидко звикають.
■■ Яка шкода солодощів для організму дітей?
Організм дітей ще недостатньо зміцнів, щоб протистояти патогенним факторам. Вживання великох кількості солодощів призводить до:
■зайвої ваги, нерідко до ожиріння; ■проблем із зубами, карієсу; ■гіперактивності; ■порушення роботи травлення; ■алергічних реакцій; ■погіршення роботи мозку, в тому числі пам’яті.
Очевидно - солодке завдає набагато більше шкоди, ніж користі.
Щоб дитина була здоровою фізично та емоційно, важливо обмежувати її у вживанні шкідливих солодощів. Прибрати солодощі з раціону дитини повністю практично неможливо. Однак завжди можна знайти альтернативу - менш калорійні і більш корисні солодощі.
Чим можна замінити шкідливі солодощі?
■мармелад; ■пастила; ■зефір; ■сухофрукти; ■безе; ■джем; ■желе; ■мед, ■вівсяне печиво; ■халва.
Ці солодощі дозволяють насолоджуватися смачненьким без шкоди для здоров’я. Ключовою відмінністю їх від шкідливих солодощів є натуральний склад. Вони виготовляються з використанням рослинних інгредієнтів: фруктів, овочів, горіхів, вівсяних пластівців, насіння, кокосу та інших корисних складових. Але навіть ці солодощі не можна давати дитині в необмежених кількостях.
Рекомендації батькам:
►Виключіть повністю всі солодощі з раціону дітей до трьох років.
►Льодяники і карамельки не становлять жодної користі, крім цукру вони можуть містити барвники, консерванти та ароматизатори, що дуже шкідливо.
►Ви можете замінити шоколадні цукерки на пастилу, приготовану без додавання цукру, а льодяники — на сухофрукти.
►Не варто застосовувати практику заохочення цукерками. Так можна сформувати у дитини шкідливу звичку.
►Важливо контролювати якість і кількість споживаних дитиною солодощів.
►Для уникнення спокуси важливо не тримати цукерки щодня на столі та уникати їх закупівлі про запас.
► Їсти солодке краще після сніданку чи обіду, а ось під час вечері краще утриматись від солодкого.
■Яка шкода солодкого при вживанні на ніч?
В цей час організм повинен відпочивати. А поївши солодке ввечері, ви змушуєте свою підшлункову працювати і виробляти інсулін. Це може привести до розвитку цукрового діабету. Крім того, страждають стінки кровоносних судин. Також на тлі споживання солодкого на ніч може виникнути безсоння.
■Чи є залежність від солодкого?
Солодощі часто роблять людей залежними. Вони мають на мозок аналогічний вплив як наркотики. Через різкі стрибки глюкози людина відчуває потребу в новій порції солодкого. У цей момент мозок не розуміє, що справа не в голоді, а в бажанні отримати задоволення. Тому, коли людина отримує солодке, вона, подібно до дії наркотиків - кайфує і насолоджується.
Якщо часто вживати солодке, це провокує викиди гормонів. Тому організм перестає виробляти їх самостійно. У момент, коли нічого солодкого під рукою нема, у людини може початися справжнісінька ломка. Це як правило, супроводжується злістю, дратівливістю і низькою продуктивністю. Єдиний спосіб позбутися залежності – самоконтроль. У пікові моменти потрібно просто перечекати. Тоді організм почне виробляти ендорфін і стане набагато легше.
■■ Існують нескладні правила, які допоможуть насолодитися смаколиками та не нашкодити організму:
■ Уникайте суворих обмежень. Спробуйте інколи дозволити собі улюблені солодощі, а не категорично відмовлятися від них. Жорстка відмова від солодкого може призвести до переїдання іншими продуктами харчування. Як наслідок, може відбутися зрив на заборонені солодощі. Тому варто вживати солодощі у помірній кількості.
■ Застосовуйте зважені підходи. Один з універсальних підходів – їсти «заборонені» солодощі один раз на тиждень. Можна також встановити певні правила: о котрій годині та яку кількість ви собі дозволяєте.
■ Дотримуйтеся балансу здорового харчування.
Здорове харчування має стати вашим способом життя, тому подбайте про створення власної моделі харчування.
Дотримуйтесь таких рекомендацій: зменшіть розмір порції; споживайте більше рослинної їжі; їжте повільніше; не забувайте про фізичну активність.
■■ВАЖЛИВО!!!
Яку кількість солодощів можна вживати на день без шкоди для здоров’я?
Відповідно до рекомендацій Всесвітньої організації охорони здоров’я, малюкам до трьох років рекомендується зовсім не давати солодощі, а після трьох – не перевищувати 25 г на добу (приблизно дві цукерки на день). Старшим дітям можна трохи більше – до трьох цукерок на добу за умови, що дитина абсолютно здорова.
Норми споживання солодкого для дорослих, звичайно, вищі, ніж у дітей. Доросла людина в середньому має споживати не більше ніж 50 г солодкого на день, а ще краще – менше ніж 25 г на добу.
►Пам’ятайте, будь-яку хворобу легше попередити, ніж лікувати.
Бережіть здоров’я!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія Кос
31.01.2024 року
До Всесвітнього дня боротьби проти раку

Всесвітній день боротьби проти раку відзначається 4 лютого.
Онкологічні хвороби входять до переліку тих неінфекційних захворювань, які є основною причиною смертності в світі.
За рівнем захворюваності та смертності від раку Україна посідає одне з провідних місць у світі - близько мільйона українців хворіють на рак. Дедалі частіше такий діагноз ставиться 30-40-річним.
У структурі смертності населення Івано-Франківської області (2021р.) за причиною смерті найвищі показники займали злоякісні новоутворення - 98,9%.
По Богородчанському регіону (4 територіальні громади) виявленість раку серед візуальних локалізацій за 2021-2022 рр зросла по раку молочної залози від 5,8 до 15,9 та раку шийки матки - від 5,8 до 7,2.
По Тисменицькому регіону загалом за аналогічний період спостерігалося зростання раку прямої кишки від 21,9 до 25,6; молочної залози - від 28,3 до 32,9.
Окремо слід звернути увагу на занедбані форми онкозахворювань.
За 2021-2022 роки питома вага випадків IV стадії раку серед вперше виявлених збільшилась по Тисменицькому регіону від 24,8 до 28,5%, в т.ч. в сільській місцевості-до 30,9%. Загальний середній показник по області -25%.
Серед окремих візуальних форм раку спостерігались високі показники занедбаних форм раку порожнини рота: Богородчанський регіон - 100% (2 випадки і 2 занедбані), раку шийки матки - 80% ( 5 випадків, з них 4 занедбані).
По Тисменицькому регіону рак порожнини рота IV стадії склав 60% (з 5 виявлених випадків 3 занедбані); рак прямої кишки - 52,3 % (21 випадок, з них 11 занедбаних).
Статистика свідчить, що злоякісні новоутворення шкіри на сьогодні є одним із найбільш поширених видів онкологічних захворювань в Україні.
Меланома - найсерйозніший тип раку шкіри.
Щорічно у світі меланома забирає життя близько 48 тисяч осіб.
В Україні смертність від меланоми сягає 95 відсотків.
Меланома може розвиватися в будь-якому місці тіла. Найчастіше вона розвивається на ділянках, які були під впливом сонця, таких як спина, ноги, руки та обличчя. Меланома також може розвинутися в тих ділянках тіла, які майже не піддаються впливу сонця, наприклад, між пальцями ніг і на долонях, підошвах, шкірі голови або геніталіях. Їх іноді називають прихованими меланомами, оскільки вони виникають у місцях, де більшість людей не подумає перевірити.
Меланома довший час не завдає людині жодного дискомфорту, не болить, не набрякає, тому хворий упродовж тривалого часу навіть і гадки не має, що темна цятка на його шкірі є джерелом украй агресивних ракових клітин, які метастазують по всьому тілу.
Першими ознаками та симптомами меланоми часто є зміна наявної родимки; поява нового пігментованого або незвичного на вигляд новоутворення на шкірі.
Меланома не завжди починається як родимка. Вона може виникнути на шкірі, яка виглядає нормально.
Звичайні родимки
Звичайні родимки, як правило, мають однаковий колір - наприклад, коричневий, від світло до темно-коричневого або чорний - з чіткою межею, що відокремлює родимку від шкіри навколо. Вони овальні або круглі і зазвичай розміром близько 6 міліметрів у діаметрі .
Більшість родимок починають з’являтися в дитинстві, а нові родимки можуть з’являтися протягом життя. Більшість людей мають від 10 до 40 родимок. З часом родимки можуть змінюватися, а деякі навіть зникнути з віком.
Незвичайні родимки, які можуть свідчити про меланому
Щоб не проґавити процес переродження родимки у злоякісну пухлину, треба знати тривожні сигнали організму, вчасно їх помічати і в разі чогось "підозрілого" не зволікати з візитом до лікаря.
Існує так звана “абетка меланоми”, яка описує певний ряд ознак перетворення доброякісної родимки на злоякісну. Ця абетка позначається першими п'ятьма літерами латинського алфавіту ABCDE:
A (asymmetry)- асиметрія. Родимка асиметрична?
B (border irregularity) - край. Край родимки нерівний, нечіткий, рваний?
C (color) - колір. Помітили зміни в кольорі, або взагалі знебарвлення?
D (diameter) - діаметр. Родимка понад 6 мм?
E (evolving) - еволюція, поява будь-яких зовнішніх змін родимки. Вона росте, кровоточить чи може потріскалась?
Якщо Ви відповіли “ТАК” хоч на одне питання — це істотний привід звернутися до лікаря.
Ще одна «абетка меланоми» українською мовою - AКОРД, яка розшифровується наступним чином:
Буква "А"- асиметрія;
Буква "К" - край. Нерівні краї – одна з ознак меланоми.
"О" - окрас. Він може змінюватися: ставати світлішим, темнішим, можуть додаватися відтінки.
"Р" - це розмір. "Д" - динаміка, будь-які динамічні зміни в родимці.
Будь–яка трансформація родимок може свідчити про переродження тканини в меланому. Поява кірочок, тріщинок, зміна кольору, обрисів, товщини родимки, збільшення її розмірів, кровоточивість тощо – будь-який із цих симптомів може свідчити про початок патологічного процесу.
!!! До речі, меланома і рак шкіри - це не тотожні поняття, а різні захворювання, зі своїми особливостями, причинами виникнення, клінічною картиною, методами лікування і прогнозом для пацієнта.
Рак шкіри – це злоякісна пухлина, що вражає в літньому віці (після 60 років) однаково часто як чоловіків, так і жінок. Виникає пухлина з епітелію шкіри, локалізується звичайно на відкритих ділянках тіла.
Розрізняють плоскоклітинний і базальноклітинний рак. Іноді зустрічається рак із волосяних фолікулів, сальних і потових залоз. Розвинутися рак шкіри може в будь-якому місці, але частіше пухлина з'являється на обличчі: уражаються кут ока, крила і спинка носа, лоб. Нерідко пухлину виявляють в пахвовій області, на стопі, кисті, гомілці.
Базальноклітинний рак (базаліома), виникає з клітин базального шару шкіри. Пухлина, як правило, не поширюється, зростає повільно. Базаліома становить 70-75% ракових новоутворень шкіри, практично не дає метастазів.
Характерні симптоми раку шкіри
На шкірі можна помітити невелике узвишшя, яке схоже на гладкий або зернистий, інколи восковий, наріст. Нерідко утворюється струп, наріст кровоточить. Характерними є для ракової виразки підняті валикоподібні краї. Іноді на шкірі виникає червоне щільне здуття, яке, як правило, зростає повільно і без болю.
Така пухлина може з'явитися на тілі в будь-якому місці, але частіше вона вражає відкриті ділянки – особливо шию та обличчя. На нижній частині ніг, кистях рук, передпліччях виявляють плоскоклітинні карциноми, які схожі на бородавки.
Фактори ризику раку шкіри
1. Сонячне опромінення. Більшому ризику піддаються люди, що знаходяться під впливом ультрафіолетового випромінювання тривалий час. Найчастіше саме на відкритих ділянках шкіри (область голови та шиї) локалізується пухлина.
2. Професійна діяльність (регулярний контакт із дьогтем, смолами, сажею, миш'яком також може привести до розвитку раку шкіри).
3. Тривалий термічний вплив або іонізуюче випромінювання.
4. Після механічних пошкоджень шкіри.
5. Рідко, але існують спадкові стани, що призводять до раку шкіри.
Профілактика
-
Захищайте шию та обличчя від сонячних променів. Особливо за цим необхідно стежити людям зі світлою шкірою та літнім людям.
-
Уникайте соляріїв.
-
Уникайте сухості шкіри, регулярно застосовуйте живильні креми. Використовуйте сонцезахисний крем широкого спектру дії з SPF не менше 50 цілий рік. Щедро наносіть сонцезахисний крем і повторюйте його кожні дві години - або й частіше, якщо ви плаваєте чи пітнієте.
-
Не забудьте про сонцезахисні окуляри.
-
Одягайте захисний одяг. Покривайте шкіру темним щільним одягом, який закриває ваші руки і ноги, не забувайте про капелюхи.
-
Дотримуйтесь заходів особистої гігієни при застосуванні продуктів побутової хімії.
-
Своєчасно лікуйте виразки, хронічні передракові дискератози.
-
Захищайте рубці та шрами від механічних пошкоджень.
-
Часто оглядайте свою шкіру на предмет нових новоутворень або змін наявних родимок, веснянок, горбків і родимок. За допомогою дзеркал перевірте своє обличчя, шию, вуха і шкіру голови.
-
Оглядайте свою грудну клітку і тулуб, а також верхню і нижню сторони рук і кистей.
Особливо важливими для населення є проведення скринінгових досліджень на різні види онкологічних захворювань: рак кишківника (чоловіки і жінки), рак простати (чоловіки), рак грудної залози (жінки), рак шийки матки (жінки).
Зверніться до лікаря якомога швидше, якщо Ви помітили зміни шкіри, які здаються незвичайними.
Зволікання може коштувати Вам життя. Бережіть себе!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина Левицька
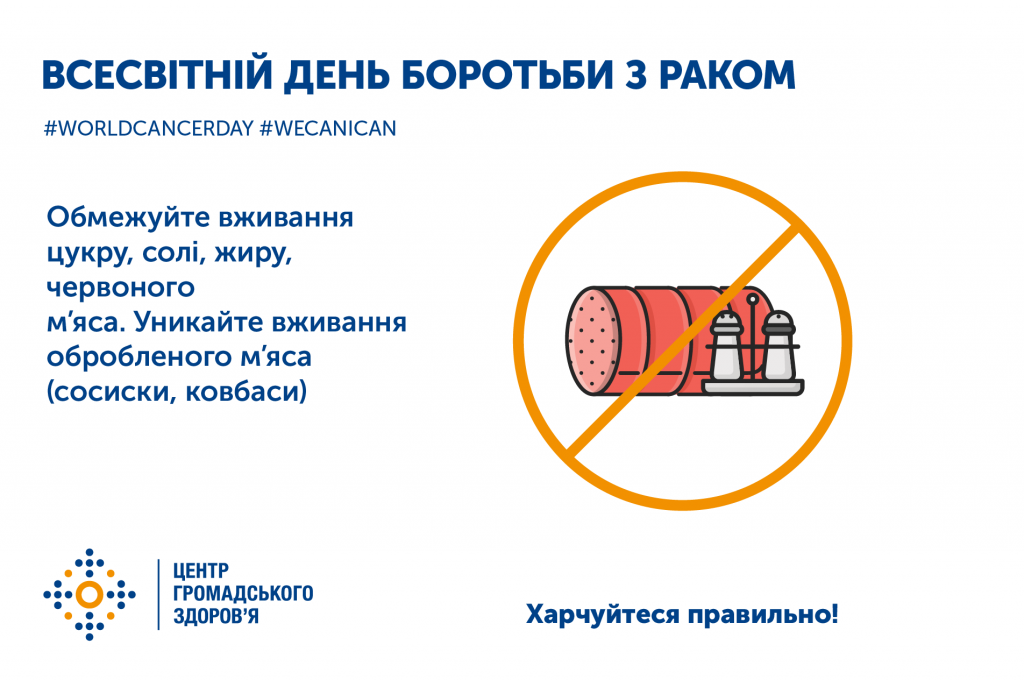

30.01.2024 року
Що потрібно знати про масаж
Масаж – це механічний та рефлекторний вплив на тканини та органи людини шляхом розтирання, тиску або вібрації. Масаж проводиться на поверхні тіла людини ручним або апаратним шляхом. При масажі можуть додатково використовуватися ароматні масла, мазі, гелі та інші препарати.
У ході масажу відбувається стимулювання центральної нервової системи людини, підвищується її тонус, що надалі позитивно впливає на функціонування всього організму в цілому.
Масаж стимулює кровообіг, обмін речовин, забезпечує живлення органів та тканин киснем, тонізує м'язи. За рахунок цього він активізує роботу внутрішніх органів та лімфатичної системи, прискорює обмінні процеси, допомагає у відновленні організму, сприяє психологічному розслабленню. І що дуже важливо – зміцнює імунну систему організму, стимулює або заспокоює роботу ЦНС.
Під впливом масажу підвищується еластичність м'язових волокон, покращується скорочувальна функція, попереджається та зменшується м'язова атрофія, покращуються обмін та засвоєння м'язовими клітинами різних речовин, лімфо- та кровообіг у м'язах, їх харчування та регенерація.
Виникнення масажу має давнє коріння. Спочатку його застосовували у вигляді простого розтирання і погладжування з метою лікування і зменшення болю.
На сьогоднішній день масаж застосовується як засіб лікування багатьох хвороб. Масаж проводять практично у всіх лікувальних установах і широко використовують у спортивній практиці.
Медики виділяють чотири основні види масажу – лікувальний, спортивний, косметичний і гігієнічний.
Найпопулярнішим є лікувальний масаж, який використовують як допоміжний метод лікування хвороб нервової, серцево – судинної систем, опорно-рухового апарату, захворювань шлунка, гінекологічних та урологічних хвороб і порушень обміну речовин.
Залежно від методу проведення масаж може бути ручний і апаратний, а за застосуванням – загальний і місцевий.
Які існують показання та протипоказання для масажу?
Показання для масажу:
профілактика хвороб у здорових людей, головні болі, болі в спині, шиї, попереку, розтягнення м’язів і зв’язок, переломи на стадії загоєння, хронічні артрити, виразкова хвороба, паралічі, стенокардія, гіпертонічна хвороба, реабілітація після інфаркту, інсульту, порушення функцій кишечника, пневмонія, бронхіальна астма та ін.
Протипоказання для масажу: висока температура тіла, кровотечі, гнійні процеси, хвороби шкіри, нігтів, волосся, запалення судин, атеросклероз, алергія з шкірними висипаннями, хвороби органів черевної порожнини, пухлини, психічні хвороби, ГРВІ, грип, гангрена, туберкульоз, сифіліс, наркотичне сп’яніння та ін.
Як правильно вибрати масажиста?
У грамотного фахівця за плечима має бути як мінімум середня медична освіта. Він повинен знати як влаштований організм і за якими законами він працює, розбиратися в будові тіла, шкіри та типах тканин.
Якщо ви звертаєтесь до масажиста в медичну установу, то з цим питанням простіше - вищеназвані кваліфікаційні характеристики є необхідною умовою роботи в медичному центрі. Якщо ж ви йдете на масаж в масажний салон або іншу немедичну установу, то не соромтеся попросити показати документи про освіту оскільки мова йде про ваше здоров’я.
Слід зауважити, що процедура діагностування перед першим сеансом масажу є обов'язковою процедурою.
Мета її проведення – не нашкодити пацієнтові та надати максимально адекватну допомогу. Професіонал, не зважаючи на направлення лікаря, завжди розпочинає роботу з діагностики.
Що включає діагностика перед масажем:
-
Збір анамнезу. Масажист уважно вислуховує скарги клієнта, ставить запитання. Розпитує про спадкові та набуті захворювання, травми, отримані протягом життя, починаючи з моменту народження.
-
Оцінка стану шкіри. Стан шкіри із високим ступенем ймовірності допомагає встановити наявність захворювань внутрішніх органів та систем.
-
Огляд. Масажист проводить візуальну діагностику: оцінює симетричність фігури, положення плечей, шийний та поперековий лордози, грудний кіфоз. Укладає пацієнта на кушетку, проводить комплекс пасивних тестових вправ.
-
Пальпація. Масажист, проводячи пальпацію (обмацування), оцінює стан м'язів.
Якщо фахівець виконає вищеописані маніпуляції – Ви можете бути спокійні, вам повезло, Ви потрапили в надійні руки. Якщо ж Вам відразу пропонують лягти на масажний стіл і розпочинають масаж – на жаль, Ви потрапили до любителя і в цій ситуації краще з таким спеціалістом розпрощатися.
Що не потрібно робити після масажу?
Після масажу не можна різко вставати, важливо полежати та відпочити. В іншому випадку може виникнути дисбаланс в організмі. Це загрожує м'язовою слабкістю, непритомністю та поганим самопочуттям.
Перед тим,як проходити лікування масажем, не забудьте порадитись зі своїм лікарем! Будьте здорові!
Завідувач відділення епіднагляду
та профілактики неінфекційних захворювань
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Лілія КОНЦУР
29.01.2024 року
Невидима шкода: вплив діоксиду азоту на навколишнє середовище та здоров’я людини

■Діоксид азоту – один з найпоширеніших і найважливіших забруднювачів у повітрі, який небезпечний для навколишнього середовища і здоров’я людини.
Це – надзвичайно отруйний газ червоно-бурого кольору. Дана речовина характеризується специфічним різким, гострим запахом, який в значних концентраціях стає задушливим.
■Діоксид азоту має високу хімічну активність. Взаємодіє з неметалами, в реакціях з якими виступає окислювачем. При контакті з водою перетворюється в азотну кислоту, з лужним середовищем – утворює нітрити та нітрати. Діоксид азоту важчий за повітря, тому осідає та стелиться по землі, хоча був викинутий з високих труб заводів.
■Згідно Гігієнічного регламенту «Гранично допустимі концентрації хімічних і біологічних речовин в атмосферному повітрі населених місць» гранично допустима максимально-разова концентрація (ГДК) діоксиду азоту дорівнює 0,2 мг/м3. Згідно Гігієнічного регламенту хімічних речовин у повітрі робочої зони ГДК діоксиду азоту дорівнює 2,0 мг/м3. Клас небезпеки – третій.
Основні джерела забруднення повітря діоксидом азоту:
■ природні ■антропогенні
■Основним природним джерелом діоксиду азоту є денітрифікуюча активність мікроорганізмів. Не менш важливими природними джерелами діоксиду азоту в атмосфері є блискавки, лісові пожежі та пожежі на торфовищах.
■Найважливішим антропогенним джерелом викидів діоксиду азоту є процеси спалювання викопного палива. Не менш важливі джерела надходження діоксиду азоту в атмосферне повітря – це підприємства з виробництва та розподілу електроенергії, газу та води, підприємства харчової, машинобудівної, деревообробної промисловості, промисловості будматеріалів, металургія та оброблення металу, викиди автотранспорту та ін.
!!! За обсягами викидів антропогенні джерела оксидів азоту дещо поступаються природним чинникам. Проте в останні десятиліття спостерігається збільшення викидів цих забруднювачів, що пов’язано з інтенсифікацією сільського господарства, збільшенням числа автомобілів та споживанням викопного палива.
■■Діоксид азоту може впливати на навколишнє середовище трьома шляхами:
1. прямим контактом з рослинами;
2. через кислотні опади, що утворюються в повітрі;
3. опосередковано – шляхом фотохімічного утворення озону.
1.Пряма дія діоксиду азоту на рослини визначається візуально пожовтінням листя і голок, що відбувається в результаті окислення хлорофілу. Крім того, цей процес призводить до руйнування мембран і некрозу. Негативна біологічна дія NO2 на рослини проявляється у знебарвленні листя, в’яненні квіток, припиненні росту рослин і плодоношення.
2.Діоксид азоту у повітрі окислюється до нітритів та нітратів з подальшим зв’язуванням атмосферною вологою та випадає у вигляді кислотних дощів. Ці опади згубно впливають на рослинність, водні екосистеми та ґрунти. Основним негативним наслідком кислотних опадів є порушення захисного покриву листя, що робить рослину більш вразливою до хвороб та шкідників. Підвищення кислотності ґрунту в першу чергу негативно впливає на азотфіксуючі бактерії та
грибниці. Зниження pH ґрунту призводить до підвищення міграційної здатності токсичних металів: алюмінію, свинцю та ртуті.
3. Надзвичайно небезпечним є опосередкований негативний вплив діоксиду азоту на утворення озону у тропосфері. Озон є забруднювачем, який ушкоджує рослини. Симптоми пошкодження: некрози країв верхньої поверхні листя, хлорози, укорочення росту, пригнічення утворення бруньок, зниження цвітіння, раннє опадання листків. Все це може призвести до загибелі рослин.
■■ДІОКСИД АЗОТУ: ВПЛИВ НА ЛЮДИНУ
Діоксид азоту має прямі та опосередковані наслідки для здоров’я людини.
Під час вдихання ця речовина дуже легко проникає в легені та кров, таким чином може потенційно впливати на усі функціональні системи організму.
Основна токсична дія діоксиду азоту – подразнення слизової. Перші ознаки отруєння – печуть очі, падає артеріальний тиск, головні болі та важке дихання.
■Вплив на нюх. Навіть якщо концентрація діоксиду азоту буде невисокою, люди здатні відчувати його специфічний запах. Спостерігаються неприємна сухість в горлі та подразнення слизової оболонки, які проходять при тривалій дії газу в більшій концентрації. Однак на зміну приходять інші, більш серйозні симптоми.
■Вплив на зір. Одним з наслідків комплексного впливу на слизові оболонки є погіршення здатності людини бачити в сутінках.
■Вплив на органи дихання. Залежно від концентрацій спостерігаються різні наслідки – від слабкого подразнення слизових оболонок носа до набряку легенів, особливо у людей, які страждають хронічними захворюваннями дихальної системи. Погіршується опірність легень до бактерій, розширюються альвеоли, частіше спостерігаються бронхіти, запалення легенів тощо.
■Інші наслідки. Вплив високих концентрацій діоксиду азоту може призвести до пригнічення центральної нервової системи, утворення метгемоглобіну, гемолізу, білірубінемії, розширення кровоносних судин, зниження артеріального тиск. Діоксид азоту знижує опірність організму до захворювань, призводить до кисневого голодування тканин, сприяє підвищенню дії канцерогенних речовин і виникненню злоякісних новоутворень. Особливо вразливий дитячий організм.
■Хронічне отруєння діоксидом азоту.
Найбільш поширеними ознаками хронічного впливу діоксину азоту є:
запальні зміни слизової оболонки ясен, кон’юнктивіт, хронічні бронхіти, трахеїти, емфізема легенів, пневмосклероз, гіпотонія, збільшення вмісту еритроцитів, прискорення згортання та інші.
!!! ВАРТО ЗАЗНАЧИТИ, що ІСТОТНО діоксид азоту може впливати на здоров’я людини лише у тих випадках, якщо період перебування в такому середовищі буде досить тривалий – тижні, місяці.
Перша допомога у разі ОТРУЄННЯ ДІОКСИДОМ АЗОТУ:
■Постраждалого слід негайно винести на свіже повітря, йому потрібен спокій. Забезпечити напівсидяче положення. Він може потребувати подачі кисню. Негайно звернутись за медичною допомогою.
■Промити очі постраждалого великою кількістю води протягом декількох хвилин (якщо наявні контактні лінзи, то за можливості зняти їх).
■Змити з постраждалого можливе забруднення щонайменше протягом 15 хвилин великою кількістю води та змінити одяг.
■Дати постраждалому випити якомога більше води. Не викликати блювоту.
Як бачимо, діоксид азоту в атмосферному повітрі може вкрай негативно позначитися на стані навколишнього середовища та здоров’ї людини.
На жаль, перевищення допустимих концентрацій цієї речовини в повітрі – не рідкість, тому з метою контролю викидів діоксиду азоту в повітря необхідно періодично вимірювати концентрацію цієї речовини та проводити аналіз результатів.
Досить актуальними є питання, що стосуються розробки заходів, спрямованих на зниження викидів діоксиду азоту в атмосферу, які мають як екологічне, так і санітарно-гігієнічне значення.
Будьте обережні !!!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія Кос
24.01.2024 року
Що таке жорстка вода та який її вплив?

■“Жорстка вода”,- напевно кожен хоч раз за своє життя чув цей вираз.
Що це означає? Жорстка або тверда вода – це вода з високим вмістом солей, зокрема, кальцію та магнію. Це так звані «солі жорсткості». Для нормального функціонування організму необхідно, щоб їх вміст був у нормі. Якщо ж цей показник перевищений, то така вода вважається жорсткою.
■Різна кількість солей жорсткості у різних регіонах пов’язана з тим, що вода є розчинником. Проходячи через різні шари ґрунту, вона насичується мінералами.
Відповідно, чим більше кальцію, магнію та інших солей жорсткості в землі – тим більший буде їх рівень у воді. Більш жорсткою є вода з підземних джерел, особливо, якщо дана місцевість багата солями кальцію і магнію.
Жорсткість води з поверхневих джерел відносно невисока.
■Розрізняють кілька видів жорсткості води:
■постійна жорсткість (безкарбонатна) – це жорсткість, що зумовлена присутністю кальцієвих та магнієвих солей сильних кислот (сірчаної, азотної, соляної); жорсткість такого типу вважається постійною та при нагріванні чи кип’ятінні води не усувається;
■тимчасова (карбонатна) – це жорсткість, що викликана присутністю у воді гідрокарбонатів і карбонатів магнію і кальцію; цей вид жорсткості вважається тимчасовим і його легко можна усунути шляхом нагрівання чи кип'ятіння води;
■загальна – це жорсткість, що визначається сумарною концентрацією іонів кальцію та магнію. Вона є сумою постійної (безкарбонатної) і тимчасової (карбонатної) жорсткості. Найчастіше зустрічається тимчасова жорсткість води, вкрай рідко-постійна.
■Норма жорсткості питної води
Згідно Державних санітарних норм (ДСанПіН 2.2.4-171-10) «Гігієнічні вимоги до води питної, призначеної для споживання людиною», максимально допустима жорсткість для водопровідної води не повинна перевищувати 7,0 ммоль/дм3 (в окремих випадках до 10 ммоль/дм3), для води з колодязів і каптажів, джерел – до 10 ммоль/дм3, для води фасованої з пунктів розливу та бюветів – 7 ммоль/дм3.
■Ознаки жорсткої води:
▬ білий наліт у чайнику, каструлях, іншому посуді та побутових приладах, які використовуються для нагрівання і кип’ятіння води;
▬ наліт на скляному посуді після миття;
▬ білі розводи і плями на сантехніці;
▬ чай і кава здаються несмачними, а на поверхні утворюється плівка;
▬ мийні засоби погано піняться: пральні порошки гірше справляються з плямами на одязі, а для миття посуду треба більше засобів;
▬ випраний одяг в жорсткій воді часто виглядає неяскравим і грубим на дотик, з’являється жовтизна на тканині, затхлий запах;
▬ використання мила при купанні в жорсткій воді залишає на шкірі легку липку мильну плівку, яка може перешкоджати якісному видаленню бруду і бактерій;
▬ потік води може бути зменшений через відкладення в трубах або взагалі труби забиваються кам’яним шлаком;
▬ барахлить чи виводиться з ладу обладнання.
■Варто зазначити, що наліт на чайнику ви побачите одразу, а ось проблеми з побутовою технікою (наприклад, пральною чи посудомийною машиною) стануть помітні лише з часом, коли вже буде необхідний серйозний ремонт, адже накип утворюється на внутрішніх поверхнях (деталях барабана, нагрівальних елементах і т.п.). Утворення накипу може збільшувати рахунки за електроенергію до 25%, так як час для нагрівання води теж збільшується.
■Чи шкідлива жорстка вода для людини?
Звичайно що так. Для людського організму поганий будь-який надлишок — а отже, вода з підвищеним вмістом солей кальцію і магнію з часом матиме негативний вплив на здоров'я людини, а саме:
■сухість і лущення шкіри;
■шкіра вкривається гнійниками, в занедбаних випадках — навіть кровоточить;
■висипи та комедони на обличчі;
■тьмяне, ламке, жорстке, неслухняне в укладанні волосся, інколи виглядає жирним, може з’явитися лупа;
■набряки кінцівок.
І це тільки зовнішні прояви. Набагато більш серйозні захворювання виникають через відкладення солей в організмі, а саме:
■камені в нирках і жовчному міхурі, проблеми із сечовидільною системою;
■захворювання серцево-судинної системи;
■проблеми з суглобами (артрит), захворювання кістково-м’язової системи;
■захворювання органів травлення.
Отже, жорстка вода не така безпечна, якою може здатися на перший погляд. Але шкода жорсткої води для дітей набагато відчутніша, ніж для дорослого організму. Адже дитина набагато чутливіша до зовнішніх подразників.
1.Жорстка вода дуже негативно впливає на стан шкіри малюка. Вона може призвести до розвитку дерматитів та інших шкірних захворювань (наприклад, екземи).
2.Жорстку воду з-під крана дітям краще не давати. Частково зменшити концентрацію солей жорсткості можна шляхом кип’ятіння. Але все-таки для дитини краще купувати спеціальну дитячу бутильовану воду.
Оскільки тверда вода негативно впливає абсолютно на все: прилади, сантехніку, систему опалення, посуд, одяг, а особливо – на здоров’я людини, необхідно комплексно підходити до вирішення цієї потреби. А саме:
■провести лабораторний аналіз води, щоб знати точний показник жорсткості води та вміст домішок;
■якщо вода жорстка, то необхідно підібрати фільтруюче обладнання, яке зможе очистити воду від домішок;
■правильно встановити та підключити фільтри;
■вчасно змінювати картриджі.
►Якщо Ви хочете дізнатися, чи відповідає вода у вашому крані, в криниці, каптажі чи джерелі вимогам ДСанПіН 2.2.4-171-10, Ви можете звернутись у лабораторію Богородчанського відділу Івано-Франківського районного відділу ДУ “Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ України» чи в іншу акредитовану лабораторію.
Фахівці лабораторії проведуть необхідні лабораторні дослідження та нададуть Вам результат. Якщо результати досліджень покажуть, що вода надто жорстка або знаходиться на межі норми, то фахівці нададуть відповідні рекомендації.
Бережіть своє здоров’я!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія Кос
23.01.2024 року
Чи загрожує нам епідемія неінфекційних захворювань?
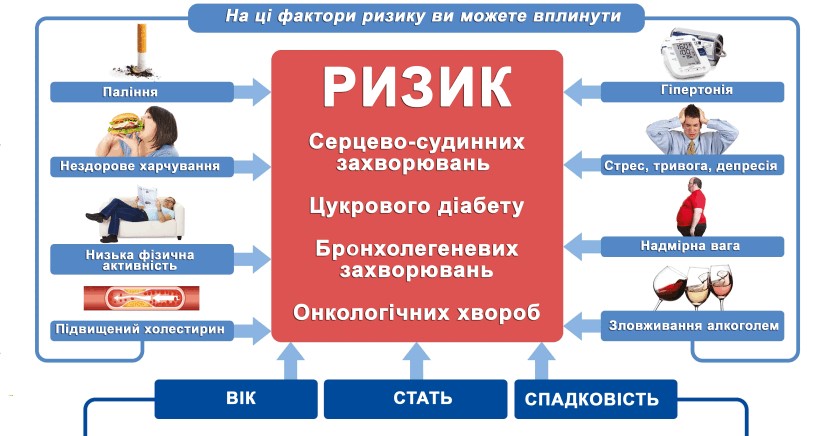

На сьогодні неінфекційні захворювання (серцево-судинні, онкологічні захворювання, хронічні респіраторні хвороби, діабет) є основною причиною смерті в світі.
Вони забирають життя більш ніж 36 млн людей щорічно (63 % смертей в світі). 14 млн смертей – це передчасна смерть до віку 70 років.
Більш як 80% передчасних смертей в Україні стаються через неінфекційні захворювання.
Статистика - нецікава на перший погляд наука. Однак, окремі показники, як наприклад: народжуваність, смертність та природний приріст допоможуть іншими очима глянути на важливі, навіть глобальні для людства речі.
Війна додала Україні проблему вимирання нації, особливо найкращої і найперспективнішої частини - молодих людей, майбутнього країни.
В часи функціонування державної санепідслужби України аналіз основних демографічних показників і захворюваності був головним елементом розробки профілактичних заходів для забезпечення санепідблагополуччя та збереження здоров’я населення.
На період 2002-2011 рр (допоки команда януковича не посягнула на діяльність санепідстанцій) діяла комплексна програма «Здоров’я нації», в основу якої були закладені принципи ВООЗ, а саме: «Політика досягнення здоров’я для всіх у XXI столітті».
За 2015 рік загальний національний коефіцієнт смертності в Україні становив 14,46. «Обігнати» Україну в цьому антирейтингу вдалося лише африканській країні з коефіцієнтом 14,89.
Аналізуючи природний рух населення районів і міст Івано-Франківської області за 2019-2020 роки (за даними КНП «Обласний Інформаційно-аналітичний центр медичної статистики) у порівнянні з аналогічними показниками по області та Україні, ми дійшли висновку, що показники смертності по всіх колишніх районах області становили в межах 12,9 - 21,1 (середній показник по області - 14,1 за 2020 рік).
Оскільки ми проводимо аналіз на території обслуговування Богородчанського відділу Івано-Франківського районного відділу, тому подаємо дані окремо за 2019-2020 рр ( по двох районах: Богородчанському та Тисменицькому) до адмінреформи.
Показник смертності по Богородчанському району у 2015 році становив 12,1 на 1000 населення. За 2019-2020 рр цей показник зріс від 13,1 до 13,3; природний приріст населення набув мінусового значення (смертність перевищила народжуваність) і становив -3,4 (2019 р.) і - 3,6 (2020 р).
Тисменицький район - відповідно: показник смертності зріс від 13,4 у 2019 році до 15,1 у 2020 р. Природний приріст населення становив: - 4,5 у 2019 р. і -7,1 у 2020 році.
По Івано-Франківській області показник смертності за 2019-2020 рр становив відповідно 12,8 і 14,1; за 2021 рік зріс до 15,2. Природний приріст населення зріс відповідно від -5,5 до -7,4.
В Україні показник смертності становив 14,7 у 2019 р. і 14,8 в 2020 році, а за 2021 рік зріс до 17,3.
У структурі смертності населення Івано-Франківської області (2021 рік) за причиною смерті найвищі показники займали злоякісні новоутворення - 98,9%, цукровий діабет - 91,18%, ішемічна хвороба серця - 87,41%. Також високий показник смертності внаслідок ускладнень COVID-19 (99,9).
Виявленість раку серед візуальних локалізацій по Богородчанському регіону (4 територіальні громади) за 2021-2022 рр зросла по раку молочної залози від 5,8 до 15,9 та раку шийки матки - від 5,8 до 7,2.
По Тисменицькому регіону загалом за аналогічний період спостерігалося зростання раку прямої кишки від 21,9 до 25,6; молочної залози - від 28,3 до 32,9; відмічається зниження раку шийки матки від 17,2 до 13,4.
Окремо слід звернути увагу на занедбані форми онкозахворювань.
За 2021-2022 роки питома вага випадків IV стадії раку серед вперше виявлених збільшилась по Тисменицькому регіону від 24,8 до 28,5%, в т.ч. в сільській місцевості-до 30,9%. Загальний середній показник по області -25%.
Серед окремих візуальних форм раку спостерігались високі показники по раку порожнини рота: Богородчанський регіон - 100% (2 випадки і 2 занедбані), раку шийки матки - 80% ( 5 випадків, з них 4 занедбані).
По Тисменицькому регіону рак порожнини рота IVст. - 60% (5 випадків, з них 3 занедбані); рак прямої кишки - 52,3 % (21 випадок, з них 11 занедбаних).
Тому особливо важливими для населення є проведення скринінгових досліджень на різні види онкологічних захворювань: рак кишківника (чоловіки і жінки), рак простати (чоловіки), рак грудної залози (жінки), рак шийки матки (жінки).
Аналіз показників наркологічної служби показує зростання поширеності алкоголізму ( 1677,3 на 100 тис. населення), наркоманії - від 82,5 до 93,1.
Особливо зріс показник захворюваності на наркоманії по Івано-Франківському району від 3,2 до 16,5 ( абсолютні числа - 18 і 92 у 2022 році).
До 2030 року ВООЗ прогнозує збільшення смертей від неінфекційних хвороб до 52 млн. на рік.
Для України ця проблема має першочергове значення у зв’язку з великою поширеністю неінфекційних захворювань і високою частотою інвалідизації та смертності внаслідок цих захворювань.
Важливим засобом боротьби з неінфекційними захворюваннями є цілеспрямована діяльність по скороченню впливу факторів ризику розвитку цих хвороб: нездорового харчування, тютюнопаління, вживання алкоголю, низького рівня фізичної активності.
За даними ВООЗ, щороку в світі в результаті вживання алкоголю помирають 3,3 мільйони чоловік, що складає 5,9% всіх випадків смерті. Серед людей у віці 20-39 років приблизно 25% всіх випадків смерті пов'язані з алкоголем.
3,2 млн смертей щорічно виникають через брак фізичної активності. Малорухомий спосіб життя на 20-30 відсотків підвищує ризик виникнення будь-якого хронічного захворювання.
За словами міністра охорони здоров’я України Віктора Ляшка, поширеність вказаних факторів ризиків призводить до того, що в Україні один із найнижчих показників тривалості життя в Європі.
Серцево-судинні захворювання є головною причиною всіх смертей в Україні (67%). Велику загрозу здоров’ю становить артеріальна гіпертензія.
До 40% хворих на артеріальну гіпертензію не підозрюють у себе недугу, бо часто ця хвороба має безсимптомний перебіг. Зате вона сприяє розвитку аритмій, інфаркту міокарда, серцевої і ниркової недостатності, хвороби Альцгеймера. Підвищений артеріальний тиск без належного лікування – головна причина розвитку мозкового інсульту.
Підвищений рівень глюкози крові – ризик розвитку цукрового діабету.
За результатами лікування хворих на цукровий діабет в стаціонарах області відмічається значний ріст за 2021-2022 рр. По Івано-Франківському району відмічено зростання діабету в абсолютних числах - від 636 до 962 ; загалом по області – від 3262 до 4572.
Будьте свідомі того, що особливо важливо проводити аналіз крові на цукор для людей з ожирінням, при наявності близьких родичів, що страждають на цукровий діабет.
Здоровий спосіб життя може допомогти запобігти низці хвороб, яких можна уникнути. Варто не забувати про це під час війни, адже здоров’я допоможе нам не лише спокійно та комфортно жити, але й ефективно допомагати нашим громадянам, воїнам та волонтерам.
Пам’ятайте, що профілактичні заходи, спрямовані на попередження захворювань та дотримання здорового способу життя, гарантують зниження ризику виникнення захворювань.
Неінфекційні захворювання загрожують життю та здоров’ю людей, тому ставитися до їхньої профілактики варто дуже відповідально.
Важливо кожному розуміти, що профілактика захворювань – це не відкладати на потім, діяти потрібно зараз!
Відмінною рисою неінфекційних захворювань є потреба в безперервному лікуванні, включно з постійним моніторингом стану пацієнта, попередження та лікування ускладнень. Часто пацієнти з хронічними захворюваннями потребують паліативної допомоги, психологічної підтримки та допомоги в зміні способу життя на більш здоровий.
Розуміння проблематики НІЗ дає можливість ефективніше допомагати жителям громад, в т.ч. внутрішньо переміщеним особам, які потрапили у складні життєві обставини, а також військовим, що потребують підтримки.
Нагадаємо, що з 1 жовтня 2023 року введено в дію Закон України від 06.09.2022 №2573-IX "Про систему громадського здоров'я".
Профілактика інфекційних та неінфекційних хвороб є одним із пріоритетних напрямів діяльності органів державної влади та органів місцевого самоврядування.
Завдання кожного українця – зберегти здорову націю для майбутніх поколінь!
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина Левицька
23.01.2024 року
Знати, щоб перемогти

Всесвітній день боротьби проти раку відзначається щорічно 4 лютого за ініціативою «Міжнародного союзу проти раку» (UICC). Його метою є підвищення обізнаності людей про рак, як одного з найбільш важких захворювань сучасності, а також привернення уваги громадськості до його запобігання, виявлення та лікування. Звернувши увагу на запобігання, виявлення та лікування онкологічних захворювань, можна домогтися добрих результатів, а в деяких випадках і повного одужання.
Кожного року, у світі виявляється більше 10 млн. людей, хворих на рак і приблизно 8 млн. помирають від нього. Нині за рівнем захворюваності і смертності Україна посідає одне з провідних місць у світі - близько мільйона українців хворіють на рак. Дедалі частіше такий діагноз ставиться 30-40-річним.
За даними Національного канцер-реєстру України (НКРУ), аналіз онкоепідеміологічної ситуації в регіонах України показав, що найбільше зростання захворюваності осіб обох статей на всі нозологічні форми злоякісних новоутворень в 2021 році у порівнянні з 2020 роком зареєстровано у Житомирській (на 13,6%), Закарпатській (на 22,4%), Івано-Франківській (13,8%), Тернопільській (на 12,1%) та Черкаській (на 15,6%) областях. У 2022 році на роботу як закладів охорони здоров’я, так і системи реєстрації раку вплинули широкомасштабні воєнні дії на території України. Впродовж 2022 року в Україні було зареєстровано на 26,8 тисяч (22,3%) менше виявлених захворювань на ЗН, ніж у 2021 році.
Рак – це загальне визначення великої групи хвороб, які можуть уражати будь-яку частину тіла. Використовуються також такі терміни, як злоякісні пухлини або новоутворення. Характерною ознакою раку є швидке розмноження аномальних клітин, що проростають за межі своїх звичайних меж та здатних поширюватися в інші органи.
Рак розвивається з однієї єдиної клітини. Перетворення нормальної клітини в пухлинну відбувається багатоетапно- від передракового стану в злоякісні пухлини. В силу того, що особливістю ракових захворювань є їх малосимптомність і відсутність болю на ранніх стадіях розвитку, необхідно звертати увагу на симптоми, які повинні насторожити при їх появі:
- Втрата ваги (без спеціальних заходів для схуднення) більше 5 кг за відносно короткий проміжок часу.
- Хрипота і кашель. Характерні для цього кашлю риси – тривалість і інтенсивність, а також те, що кашель проявляється в усі пори року.
- Подовгу не зникають гематоми (більше 3-х тижнів).
- Порушення травлення (безпричинні зміни роботи кишківника, зміна смаків в їжі).
- Зміни кількості та якості сечовипускання (присутність крові в сечі, поява частого та утрудненого сечовипускання, біль і різі при сечовипусканні).
- Проблема з ковтанням навіть слини, відчуття «грудки в горлі».
- Кров, яку людина раптово виявляє в сечі, в калі, блювотних масах, в слизу, яку людина викашлює – це серйозні симптоми.
- Шкіра. Якщо родимка або родима пляма стали набагато яскравішими, почали збільшуватися в розмірі, тверднуть, на шкірі з’явилися нарости, плями.
- Виразка в порожнині рота, що не загоюється протягом 3-х тижнів.
- Біль, що не проходить, незалежно від її локалізації.
- Підвищена температура тіла 37-37,2°С тривалий час.
Всі перераховані симптоми, особливо якщо вони спостерігаються в комплексі – це привід якомога швидше звернутися до лікаря і пройти обстеження.
Головною умовою успішного лікування злоякісних пухлин
є рання діагностика!
Головна проблема раку полягає в пізній діагностиці та несвоєчасному лікуванні захворювання. Щорічний медичний огляд кожного громадянина в Україні є обов’язковим заходом профілактики розвитку онкологічних захворювань. Так, жінки до 40 років щорічно мають проходити УЗД молочних залоз, після 40 – мамографію. Кожна жінка має проходити щорічно консультацію у лікаря-гінеколога. Флюорографія також обов’язкова щороку.
Окрім того, головний акцент лікарі ставлять на важливості руйнування міфів навколо онкологічних захворювань, а особливо на тому, що рак є невиліковною хворобою, що рак – це вирок.
Насправді, потрібно вчасно діагностувати хворобу, тоді лікування буде ефективним та менш затратним. Більшість онкозахворювань можна попередити, вчасно діагностувавши початкові стадії хвороби.
В Україні наразі є все необхідне для успішного лікування раку: і устаткування, і ліки, і спеціалісти. Якщо хвороба виявлена на ранніх стадіях, лікування проходить швидше та ефективніше.
Головними заходами профілактики онкозахворювань є відмова від тютюнопаління, вживання алкоголю, активний спосіб життя. В той же час, забруднене оточуюче середовище, надмірна вага людини та шкідливі звички є переважаючими ініціаторами розвитку раку.
«Європейський кодекс боротьби проти раку», розроблений ВООЗ, містить 12 способів уберегти себе від раку. Міжнародні експерти заявляють, що майже половини смертей від раку можна було б уникнути, якби громадяни дотримувались рекомендацій:
- Не паліть. Не вживайте жодних видів тютюнової продукції.
- Зробіть свій дім вільним від тютюнового диму.
- Зробіть так, аби середовище на роботі теж було бездимним.
- Підтримуйте здорову масу тіла.
- Будьте фізично активними в повсякденному житті. Обмежте кількість часу, який ви проводите в сидячому положенні.
- Дотримуйтесь здорового раціону харчування: вживайте в їжу велику кількість цільних злаків, зернобобових, овочів і фруктів; обмежте вживання в їжу висококалорійних продуктів (з високим вмістом цукру або жиру) і уникайте вживання підсолоджених напоїв, уникайте вживання м'ясної продукції, підданої технологічній обробці, і продуктів з високим вмістом солі.
- Обмежте споживання алкогольних напоїв. Повна відмова від вживання алкоголю може запобігти розвитку раку.
- Уникайте надмірного впливу сонячних променів, особливо на дітей. Використовуйте сонцезахисні засоби. Не користуйтеся соляріями.
- На робочому місці захищайте себе від впливу речовин, які провокують рак. Дотримуйтесь правил з охорони та гігієни праці.
- З'ясуйте, чи ви не піддаєтеся впливу радіації внаслідок високого рівня природнього опромінення радоном в житловому приміщенні.
- Для жінок: якщо у вас є така можливість, годуйте свою дитину грудьми. Грудне вигодовування знижує ризик розвитку раку в матері.
- Подбайте про те, щоб ваші діти пройшли вакцинацію від гепатиту В (для новонароджених), вірусу папіломи людини (для дівчаток).
- Пройдіть скринінг на такі види раку: рак кишківника (чоловіки і жінки), рак простати (чоловіки), рак грудної залози (жінки), рак шийки матки (жінки).
Лікар з загальної гігієни
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Орест Глушко
19.01.2024 року
Увага: вірусний гепатит А !
Щоб зрозуміти, як можна запобігти тому чи іншому інфекційному захворюванню, важливо мати просту доступну інформацію про нього. Про вірусний гепатит А багато говорилося у ЗМІ впродовж жовтня-листопада, коли у Вінниці виник його спалах.
Отже, нагадуємо: вірусний гепатит А відноситься до інфекцій з фекально-оральним механізмом передачі. Протікає гостро, з короткочасними симптомами інтоксикації та порушеннями функції печінки.
Можливі симптоми: підвищення температури, головний біль, одночасно знижується апетит, з’являються нудота, блювота і біль в правому підребер’ї, пізніше - темна сеча і знебарвлений кал, жовте забарвлення склер і шкіри. Може бути і безжовтянична форма. В деяких випадках хвороба має важкий перебіг та становить загрозу для життя.
Імунітет після перенесеного захворювання пожиттєвий.
Інкубаційний період від 10 до 45 днів, переважно 14-28 днів.
Збудником є вірус гепатиту А, який виділяється від хворого з випорожненнями (кал, сеча). Людина заражається через недотримання правил гігієни рук, вживання забруднених продуктів, води, які містять збудник хвороби.
Заразитися вірусом гепатиту А може кожен, хто не був вакцинований або не перехворів на цю хворобу в минулому. До факторів ризику належать:
-
незадовільні санітарні умови;
-
відсутність безпечного водопостачання;
-
наявність інфікованої людини серед членів сім'ї.
Щоб не захворіти на гепатит А необхідно:
- Дотримуватись правил особистої гігієни, таких як регулярне миття рук перед їдою та після відвідування туалету.
- Використовувати для пиття та приготування їжі питну воду гарантованої якості (бутильовану чи кип'ячену), мити фрукти і овочі чистою водою.
Серед заходів профілактики ВГА - вакцинація. Вона не входить до обов’язкових щеплень згідно з Національним календарем вакцинації. Вакцина рекомендована певним категоріям населення (персоналу з обслуговування водопровідних мереж, каналізаційних очисних споруд, працівникам підприємств харчової промисловості, військовослужбовцям) та контактним особам з осередку вірусного гепатиту А. Вводиться двічі у віці від 1 року, і через 6-12 місяців після введеної першої дози. На жаль, в даний час в області відсутня вакцина проти гепатиту А.
Довідка: впродовж 2023 року в Івано-Франківській області зареєстровано 54 випадки захворювання на вірусний гепатит А, з них 13 випадків – серед дітей до 17 років. Випадки реєструвались на території Івано-Франківського, Калуського, Надвірнянського та Коломийського районів. На території обслуговування Богородчанського відділу у 2023році зареєстровано 15 випадків вірусного гепатиту А у 5 територіальних громадах: Загвіздянська, Ямницька ТГ – по одному випадку, Ямницька – 2 випадки, Тисменицька – 3, Дзвиняцька – 7 випадків. При епідобстеженні випадків проведено дослідження питної води, обстеження контактних, дезінфекція житлових приміщень, води.
Стан захворюваності на вірусний гепатит А розглянуто на засіданні комісії з техногенно-екологічної безпеки та надзвичайних ситуацій Дзвиняцької ТГ і вжито заходів щодо облаштування джерел водопостачання в населених пунктах громади відповідно до вимог діючого законодавства.
Застерігаємо наших громадян: подбайте про своє здоров'я! Виконуйте рекомендації медиків!
При перших ознаках захворювання звертайтесь за медичною допомогою!
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
19.01.2024 року
■ КАВА: КОРИСТЬ ЧИ ШКОДА???

● Багато людей, що дотримуються здорового харчування, відмовляється від шкідливих звичок: зменшують кількість цукру, відмовляються від глютену і вживання алкогольних напоїв. Кава часто залишається останньою із задоволень, від якої так важко відмовитися. Та чи дійсно це потрібно?
● Думки щодо вживання кави різні – хтось вважає її корисною, а інші впевнені, що вона не тільки викликає залежність, а й призводить до значних проблем зі здоров’ям. То хто правий? А може від кави більше користі, ніж шкоди?
▼▼▼КОРИСТЬ КАВИ▼▼▼
►Кава — джерело антиоксидантів. Вміст антиоксидантів у каві в декілька разів більший, ніж у зеленому чаї. Саме тому вона вважається профілактичним засобом проти раку. Дослідження показали, що кава може знизити ризик розвитку раку передміхурової залози, раку молочної залози та ендометрію, раку шкіри, кишківника, цирозу печінки.
►Кава підвищує розумову активність. Помірне споживання кофеїну (1-3 чашки в день) допоможе вам зосередитися і підвищити вашу розумову активність.
►Кава підвищує фізичну результативність. Кофеїн підвищує рівень адреналіну в крові (цей гормон відповідає за готовність організму до важких фізичних навантажень).
►Кава полегшує болі в м’язах після тренування. Згідно з дослідженнями, дві чашки кави після тренування полегшують біль у м’язах (кава з кофеїном значно знижує чутливість до болю).
►Кава може запобігти утворенню жовчних каменів. Дослідження підтверджують, що кофеїн має властивість попередити утворення жовчних каменів.
►Кава захищає від ураження сітківки ока. Один з найсильніших антиоксидантів – хлорогенова кислота. Дослідники виявили, що цей компонент, який міститься в каві, скорочує смерть клітин сітківки, викликаної гіпоксією або окислювальним стресом.
►Кава захищає від карієсу. Зерна кави мають антибактеріальні властивості. А ось підсолоджувачі, вершки і молоко, навпаки - позбавляють каву цих властивостей.
►Кава знижує ризик виникнення подагри. В результаті досліджень виявилося, що збільшення вживання кави з кофеїном знижувало ризик розвитку подагри.
►Кава багата поживними речовинами. Користь кави для здоров’я очевидна – вона містить не тільки кофеїн і антиоксиданти. Велика частина поживних речовин і вітамінів, якими багаті кавові зерна, залишається в напої і засвоюється організмом. В одній чашці кави міститься: вітаміни B2, В3, B5, марганець і калій, магній. Крім того, кавові зерна багаті клітковиною – корисними харчовими волокнами.
Кава має чимало інших корисних властивостей:
-
знижує ризик розвитку цукрового діабету 2 типу при регулярному вживанні, нормалізує рівень цукру в крові;
-
на короткий час покращує пам'ять і уважність;
Кофеїн стимулює центральну нервову систему, а саме - вироблення нейротрансмітерів, таких як серотонін (гормону щастя), дофамін і норадреналін, які підвищують настрій.
-
знижує ризик розвитку хвороб Альцгеймера і Паркінсона, деменції ;
-
полегшує головний біль, ефективна при мігрені;
-
кава допомагає боротися з депресією та робить людину щасливішою.
Кому краще пити каву без кофеїну?
Кава без кофеїну може бути хорошою альтернативою звичайній каві для людей, чутливих до кофеїну. Вагітні жінки, підлітки і люди, які вживають певні ліки, також мають віддавати перевагу каві без кофеїну.
Однак, деякі з корисних ефектів звичайної кави безпосередньо пов'язані з кофеїном, тому кава без кофеїну тут поступається. Серед них такі:
-
Поліпшення настрою, реакції, пам'яті та розумових функцій.
-
Підвищена швидкість обміну речовин.
-
Зниження ризику легкої депресії у жінок.
!!! Попри на всі свої плюси, кава – не найкорисніший для здоров’я напій
Чому кава може бути шкідлива?
Більшість властивостей кави стосуються індивідуальних особливостей здоров’я конкретної людини.▼▼▼
►Кава може призвести до безсоння. Кава заряджає нас енергією, але ця властивість шкодить, коли ми намагаємося заснути. Тонізуючий ефект кофеїну починає відчуватися через 15 хвилин після вживання, але триває він набагато довше. Якщо хочете виспатися, постарайтеся не пити каву хоча б за 2-3 години до сну.
►Кава впливає на дію лікарських засобів. Якщо ви приймаєте якісь ліки, обов’язково дізнайтеся в лікаря, чи можна пити їх разом з кавою. Цей напій може посилити, послабити або взагалі змінити дію таблеток.
►Кава може посилити кислотний рефлюкс. Вона збільшує рівень кислотності в шлунку, стимулюючи вироблення шлункового гормону гастрина. А це викликає виділення шлункового соку. Якщо печія турбує вас двічі в тиждень або частіше, вам варто відмовитися від кави.
►Кава може погіршити травлення. Чашка кави на порожній шлунок стимулює вироблення соляної кислоти, а це може привести до серйозних проблем з травленням (здуття живота, дискомфорт в шлунку, а у важких випадках- до синдрому роздратованого кишківника).
►Кава може працювати як проносне. Кава стимулює скорочення м’язів кишківника. Але ця властивість кави також викликає ряд проблем, наприклад часте випорожнення кишківника.
►Кава знижує засвоюваність заліза.
►Кава ускладнює роботу тромбоцитів.
Здатність тромбоцитів склеюватися зменшується. Тому кава не рекомендується тим, хто страждає анемією та іншими захворюваннями, пов’язаними із згортанням крові.
►Кава підвищує рівень холестерину. Якщо холестерину виділяється занадто багато, він відкладається в артеріях. А це призводить до різних проблем з серцем і тиском. А у каві міститься речовина, що підвищує вироблення холестерину – кафестол.
►Кава може спричинити розвиток остеопорозу. Для здоров’я кісток необхідний кальцій, а кофеїн знижує його засвоюваність. За даними вчених, кофеїн призводить до прискореної втрати мінеральної щільності кісткової тканини серед літніх жінок.
►Кава змушує нас хотіти солодкого. Дослідження вченими показало, що кофеїн підсилює тягу до фруктових соків, газованих та інших солодких напоїв (які викликають залежність самі по собі).
►Кава дратує шлунково-кишковий тракт. Якщо страждаєте на гастрит, виразку або у вас проблеми з кишківником, лікарі радять зовсім відмовитися від кави. Одна з причин виразки – бактерія Helicobacter pylori. Кава через свою кислотність роз’їдає слизову оболонку шлунка, а це створює сприятливе середовище для бактерій. Кава може завдати серйозної шкоди і оболонці тонкої кишки. Можна отримати спазми, кольки, запор або діарею.
►Кава підвищує кров’яний тиск. Краще радитись з лікарем стосовно споживання кави тим, хто має хвороби серця або порушення серцевого ритму. Це обґрунтовано тим, як кава впливає на організм: вона пришвидшує серцебиття, трохи підвищує тиск, і може навіть посилити панічні атаки.
►Кава може викликати нетримання. Дослідники виявили, що кава розслабляє сечовий міхур. Вживання понад 200 мг кофеїну в день призводить до нетримання сечі.
►Негативний вплив кави на здоров’я зубів. Якщо присутня чутливість зубів, пошкодження емалі, то варто або відмовитись від кави, або пити її хоча б через трубочку, щоб мінімізувати вплив на зубну емаль.
►Кава підсилює тривогу і стрес. Кава стимулює вироблення адреналіну, норадреналіну та кортизолу. Ці гормони включають в організмі реакцію «бий або біжи». Так відбувається тому, що кофеїн блокує вироблення нейромедіатора, який бере участь в процесах гальмування в центральній нервовій системі. Коли він не виділяється, ми відчуваємо стрес.
►Кава викликає звикання. Коли ви систематично споживаєте кофеїн, ви звикаєте до нього – він або перестає працювати так, як раніше, або потрібна більша доза для отримання бажаного ефекту. Як тільки ви обмежуєте вживання кофеїну, у вас можуть з'явитись так звані симптоми «відмови», такі як головний біль, втома, м’язові болі, апатія, розумова пасивність і дратівливість. Це може тривати кілька днів.
● Вчені рекомендують випивати не більше 300 мл кофеїну в день (3-4 порції, а краще споживати 1-2). Корисно вживати саме заварну каву завдяки високому вмісту антиоксидантів (розчинна містить менше корисних компонентів).●
Кава має кілька суворих протипоказів.
Не можна пити напій при:
-
виразці шлунка;
-
захворюваннях нирок і дванадцятипалої кишки;
-
аритмії;
-
діареї;
-
циститі.
!!! Пам’ятайте, щоб кава приносила користь і залишалася елементом здорового раціону — споживайте її помірно та керуйтеся відчуттями свого організму !!!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія КОС
17.01.2024 року
Залізо у воді: користь чи шкода?

■Як відомо, у воді містяться різні мінеральні речовини. Одним із металів, присутніх у воді, є залізо. Залізо у воді зі свердловини та криниці має найчастіше двовалентну форму. При цьому вода спочатку буде прозорою на вигляд. Характерного жовто-бурого кольору вода може набути згодом через її контакт із киснем повітря, внаслідок якого залізо окиснюється та надає її забарвлення.
■З одного боку, залізо – життєво необхідний для розвитку і функціонування людського організму елемент. Чого вартий лише гемоглобін – складний білок, що містить залізо, основний структурний елемент еритроцитів. Значною мірою завдяки залізу ми дихаємо, а значить живемо.
■З іншого боку, надмірний вміст заліза може зашкодити. Перевищення норми вмісту заліза у воді може стати причиною виникнення цілого ряду захворювань.
Про надмірний вміст даного елементу у воді можуть свідчити такі ознаки:
■вода має характерний іржавий колір;
■неприємний металевий присмак у роті;
■кип’ятіння води залишає жовтуватий наліт на посуді;
■іржавий наліт на сантехніці;
■плями на одязі після прання;
■колір напоїв, фруктів чи інших продуктів приготовлених у воді стає темніший, ніж був спочатку.
Норма вмісту заліза у воді (згідно ДСанПіН 2.2.4-171.10) – не більше 0,2 мг/дм3. Наскільки небезпечне перевищення норми, і що буде, якщо спостерігатиметься його нестача?
Нестача заліза у воді стає причиною:
■поганого апетиту;
■занепаду сил, запаморочень або непритомності ;
■сухості шкіри;
■проблем з волоссям;
■ламкості нігтів;
■проблем з пам’яттю, дратівливості і сонливості;
■зниження імунітету;
■простудних і кишкових захворювань.
Як правило організм створює резервні запаси заліза в селезінці і печінці. Потім залізо в разі потреби організму надходить до відповідного органа. Однак підвищений вміст заліза у воді спричиняє додаткове навантаження на органи, в яких накопичується залізо.
Перевищення норми вмісту заліза у воді також може стати причиною виникнення порушення функцій та розвитку цілого ряду захворювань:
■порушень метаболізму;
■проблем з шлунково-кишковим трактом (печія, нудота, блювота, запор, діарея і метеоризм);
■проблем з селезінкою, печінкою, підшлунковою залозою, серцем, нирками;
■погіршення стану шкіри і різних шкірних проблем, таких як екзема або прищі;
■слабкості і запаморочення;
■алергічних реакцій;
■ діабету та артриту;
На думку багатьох вчених і лікарів, надлишок заліза у воді навіть може стати причиною розвитку онкологічних захворювань.
!!! Однак не варто хвилюватися завчасно. Відомо, що залізо дуже погано засвоюється організмом, часто не більше 10%. Найкраще воно засвоюється із продуктів тваринного походження – до 30%, а найгірше з рослинних продуктів – 1-6%. Тому, враховуючи незначну засвоюваність заліза, а також наявність у рідині речовин, які додатково зменшують його показник, можна сказати, що вода, що містить залізо, впливає швидше на органолептичні властивості ( смак, колір), ніж на здоров’я людини.
■ Вода з великим вмістом заліза - шкода в побуті
Вода з підвищеним вмістом заліза залишає осад на трубах, сантехніці. Крім того, вона залишає іржаві плями на одязі після прання. Залізо з часом виводить з придатності водогіни та всі побутові прилади, що пов’язані з водою.
■Для чого потрібен аналіз води на вміст заліза?
Перша причина - це дізнатися, чи присутнє залізо взагалі.
Друга причина - дізнатися, в якій кількості присутнє залізо у воді.
Для того, щоб остаточно переконатися, наскільки безпечна вода, яку ви споживаєте, можна звернутися в лабораторію Богородчанського відділу Івано-Франківського районного відділу ДУ “Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ України» чи іншу акредитовану лабораторію.
Забір проби можна зробити самостійно в чистий посуд і принести в лабораторію в кількості не менше 1 л. Фахівці проведуть відповідні лабораторні дослідження, нададуть Вам результат, а також рекомендації при невідповідності показників гігієнічним вимогам.
!!! Пам’ятайте, навіть якщо вода здається прозорою та чистою, зовсім не означає, що вона придатна та безпечна для споживання.
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія Кос
15.01.2024 року
Якість питної води та її вплив на здоров’я людини

■Питна вода – основа життєдіяльності людини. Вона забезпечує нормальне функціонування всіх органів і систем, істотно впливає на всі фізіологічні та біохімічні процеси, що відбуваються в організмі людини. Багато бактерій і вірусів у воді призводять до інфекційних захворювань та епідемій, а токсичні речовини – до масових отруєнь.
■Війна проти України призвела до значного забруднення водних ресурсів. Це особливо помітно в районах, де активно ведуться бойові дії. Таке забруднення може мати довгострокові наслідки для здоров’я людей. Тому потрібно своєчасно контролювати якість питної води та реагувати на невідповідність показників гігієнічним вимогам, бо це може призвести до серйозних проблем зі здоров’ям населення.
■Питна вода повинна відповідати вимогам ДСанПіН 2.2.4-171-10 «Гігієнічні вимоги до води питної, призначеної для споживання людиною», а вміст шкідливих речовин у воді не повинен перевищувати гранично допустимі норми. Згідно зазначеного нормативного документу питна вода, призначена для споживання людиною, повинна відповідати таким гігієнічним вимогам: бути безпечною в епідемічному та радіаційному відношенні, мати сприятливі органолептичні властивості та нешкідливий хімічний склад.
Параметри якості питної води поділяються на три загальні категорії:
■фізичні, ■хімічні, ■мікробіологічні.
Фізичні властивості питної води визначаються такими органолептичними показниками: присмак, забарвленість, запах і каламутність. Безумовно, якісна вода насамперед повинна бути «смачною», тобто не містити будь-якого запаху чи присмаку, бути абсолютно прозорою, безбарвною та не містити осаду.
Саме за оцінкою смакових якостей води ми складаємо перше враження про її безпечність та чистоту.
Хімічні властивості включають у себе концентрації шкідливих речовин у цілому і важких металів зокрема, сліди органічних сполук, загальну мінералізацію води. Питна вода повинна бути оптимально збалансованою за своїм хімічним складом – надлишок або нестача тих чи інших елементів може мати наслідки для здоров’я.
Крім збалансованості хімічного складу, питна вода не може містити жодних патогенних мікроорганізмів, а також продуктів людської діяльності.
Мікробіологічні показники епідемічної безпеки стосуються коліформних бактерій, кишкової палички, а також конкретних видів патогенних бактерій (таких, як холерний вібріон), вірусів (гепатиту А) і найпростіших паразитів. Перевищення таких показників може призвести до виникнення інфекційних хвороб у людини.
■Вплив води на наше здоров’я!!!
Питна вода є необхідною для нашого здоров’я. Вона допомагає підтримувати нормальну температуру тіла, забезпечує живлення клітин, допомагає у виведенні токсинів та залишків обробки відходів з організму.
Добра гідратація також покращує роботу серця, нирок та кишечника, а також сприяє підтримці здорової шкіри та гарного фізичного стану.
Проте, як відомо, у воді є мікроорганізми, бактерії, віруси, токсичні речовини, які викликають різні захворювання, такі як:
►Інфекційні хвороби: вірусний гепатит А, черевний тиф, дизентерію, холеру, ротавірусні інфекції, лептоспіроз, ботулізм та ін.
►Паразитарні захворювання: аскаридоз, лямбліоз та ін.
►Неінфекційний характер носять: дерматози, екземи, цироз печінки, анемія, серцево-судинні, сечокам’яні хвороби, розлади нервової, травної систем та ін..
►Хвороби, пов’язані з хімічним забрудненням води: водно-нітратна метгемоглобінемія, флюорози, отруєння пестицидами та інші.
Розберемо конкретніше, як якість води може впливати на організм.
Висока жорсткість води (підвищений вміст у ній солей кальцію і магнію) спричиняє сечокам’яну, нирковокам’яну, жовчнокам’яну хвороби, а також подагру.
Вживання води, яка забруднена нітратами, призводить до виникнення водно-нітратної метгемоглобінемії.
При вживанні занадто високо мінералізованої води можливі зміни електролітного обміну, порушення функцій серцево-судинної системи, нирок, а також органів травлення і опорно-рухового апарату. Слабомінералізована вода провокує гіпертонічну хворобу, виразки дванадцятипалої кишки і шлунку, холецистит, хронічний гастрит, нефрит і так далі. Недостатня кількість кальцію у вживаній воді порушує функціональний стан серцевого м'яза, що в подальшому призводить до тяжкості перебігу кардіоваскулярних захворювань.
І навпаки, при надлишку кальцію ймовірне виникнення сечокам'яної хвороби, порушення водно-сольового обміну і раннє звапніння кісток у дітей.
Зважаючи на те, що запорукою нашого здоров’я є питна вода, а оцінка якості питної води не завжди задовільна, виникає питання що саме ми п’ємо?
Слід зазначити, що єдиним способом оцінити якість та безпечність питної води – це проводити лабораторні дослідження в лабораторії. Адже мікробіологічне забруднення чи значна кількість певних хімічних домішок інколи не змінюють суттєво органолептичних властивостей води, а тому і не викликають підозри щодо її небезпечності.
У зв’язку з цим, якщо Вам цікаво дізнатись про показники якості питної води, яку споживаєте, Ви можете звернутись в лабораторію Богородчанського відділу Івано-Франківського районного відділу ДУ “Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ України».
Фахівці проведуть відповідні лабораторні дослідження, нададуть Вам результат, а також рекомендації при невідповідності показників гігієнічним вимогам.
Підсумовуючи, рекомендуємо звертати увагу на те, яку питну воду Ви споживаєте та дотримуватись таких правил, щоб попередити її можливий негативний вплив на організм:
■ для питних потреб та приготування їжі використовуйте лише питну воду з перевірених джерел, кип’ячену чи бутильовану воду;
■ користуйтеся фільтрами та водоочисними системами;
■ не вживайте лід, якщо не впевнені, що він зроблений з безпечної води;
■ при використанні бутильованої води звертайте увагу на маркування – наявність інформації про виробника та його адресу, склад води, наявність документів, що засвідчують її якість, дату виготовлення, умови зберігання та їх дотримання при реалізації;
■воду з відкритих водойм використовуйте тільки для технічних цілей;
■створюйте достатній запас питної води при організації прогулянок, відпочинку на природі тощо;
■дотримуйтеся правил особистої гігієни;
■купайтеся тільки в спеціально відведених місцях.
Бережіть своє здоров’я та будьте впевнені у якості питної води, яку ви споживаєте.
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія КОС
12.01.2024 року
Всесвітній день боротьби з депресією- 13 січня

Війна в Україні, крім важких фізичних ушкоджень, може спричинити складні травми, пов’язані з психологічним здоров’ям, включаючи стрес, депресію та тривожність.
Найскладнішою серед психологічних травм є депресія. Чимало фахівців розцінюють депресію як епідемію світового масштабу. Якщо аналізувати чотири останні покоління людства, то з кожним наступним кількість тих, хто страждає на депресію, зростає на 25%. За даними ВООЗ, депресія – найпоширеніший психічний розлад, від якого у світі потерпають майже 300 мільйонів людей.
Депресія - це не спосіб описати свій теперішній настрій, це хвороба.
Сум - це нормально, депресія - це небезпечно. У найгіршому випадку депресія може призвести до самогубства, від якого щорічно помирає близько 800 000 осіб. Це друга за частотою причина смерті серед молоді віком від 15 до 29 років.
Депресія характеризується постійним пригніченням або втратою інтересу до діяльності, що зазвичай приносить задоволення, чи втратою такого задоволення, і триває мінімум 2 тижні.
Гостра реакція психіки на стрес є токсичною для організму. Гормональний фон приходить у стан дисбалансу, що збільшує кількість захворювань, які раніше зустрічалися набагато рідше. Заміна реального спілкування на спілкування у соцмережах і безперервний доступ до інформації значно підвищує ризик виникнення депресії.
Симптоми депресії проявляються на багатьох рівнях.
Настрій:
• Постійне відчуття смутку, тривоги або порожнечі
• Відчуття безнадії або надмірної провини, песимізм, дратівливість
• Втрата інтересу до хобі та занять
Мислення:
• Проблеми з концентрацією уваги, пам'яттю або прийняттям рішень
• Постійні негативні думки
• Упевненість у своїй безпорадності
• Думки про смерть або самогубство, спроби самогубства
Поведінка:
• Помітне збудження, замкнутість або фізичний неспокій
• Уповільнення говоріння або рухи
Фізичний стан:
• Значна зміна апетиту або ваги (зниження або збільшення)
• Проблеми зі сном чи ранковим пробудженням або надмірний сон
• Кілька постійних фізичних симптомів, які не мають чіткої причини, наприклад: головні болі, спазми чи проблеми з травленням
• Втома або втрата енергії
Залежно від кількості симптомів і тривалості таких епізодів депресивний розлад можна кваліфікувати як легкий, середній і важкий.
Коли симптоми є одиничними, проявляються рідко і упродовж нетривалого періоду часу, то з цим ще можна боротися шляхом зміни способу життя і соціального середовища.
Що можна зробити для того, щоб зменшити ці прояви та покращити якість свого життя навіть у найскладніші часи?
Як допомогти? Знайти "правильні слова" у розмові з такою людиною не завжди легко. Найголовніше – показати, що ви поруч і хочете допомогти людині вийти з депресії.
• Дайте людині можливість виговоритись, бажано в приватному місці, вислухайте та підтримайте її.
Проявіть ініціативу та розпочніть з загальних пропозицій:
-
Допомогти тобі навести порядок в домі або сходити за продуктами?
-
Хочеш провести час разом або запросити друзів?
-
Спробуємо разом знайти психолога . Записати тебе на прийом?
• Допоможіть людині вирішити проблеми за допомогою громадських та духовних служб.
• Якщо ви помітили, що людина може зазнавати будь-якого насильства (зокрема, домашнього) або її ігнорують (наприклад, опікуни не задовольняють базові потреби дітей або людей похилого віку), допоможіть їй за потреби звернутися до юридичних, захисних та соціальних ресурсів.
• Зверніться до членів сім'ї та громади, які можуть надати допомогу.
Рекомендації для людини , яка перебуває в депресії, та її сім'ї
• Почати знову займатися тим, що раніше приносило задоволення.
• Підтримувати регулярний режим сну та неспання.
• Бути якомога більш фізично активними (наприклад, спорт, фізичні вправи або навіть просто ходьба).
• Регулярно їсти, незважаючи на зміни апетиту.
• Проводити час із надійними друзями та родиною.
• Якомога більше брати участь у різних соціальних заходах.
• Не відкладати звернення за допомогою, якщо виникають думки про самогубство або заподіяння собі шкоди.
Центр громадського здоров’я нагадує, що гармонійні стосунки з оточенням важливі для вашого психічного здоров’я, вони дають можливість поділитися позитивним досвідом з іншими та відчути емоційну підтримку. Спілкуйтеся з друзями, сім’єю, колегами, однодумцями. Обмінюйтеся думками, підтримуйте одне одного –– усе це допомагає відчувати себе в тонусі та зберігати життєві сили.
Пам’ятайте! Виникненню депресії можна запобігти, її можна зупинити і вилікувати. Але з сучасною депресією необхідно боротися сучасними методами. Головна проблема боротьби з депресією полягає в тому, що це унікальна хвороба. Хворіють одночасно і душа, і тіло.
У цій боротьбі можна перемогти лише завдяки співпраці між освіченим пацієнтом, професійними лікарями і спеціалістами у сфері психічного здоров'я.
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ України» Валентина Левицька
11.01.2024 року
СТАН АТМОСФЕРНОГО ПОВІТРЯ І НАСЛІДКИ ЙОГО ЗАБРУДНЕННЯ

Атмосферне повітря є одним з основних компонентів довкілля, від якого залежить стан здоров’я людини, а його забруднення призводить до збільшення захворюваності та смертності.
Джерела забруднення повітря.
Забруднення повітря відбувається за рахунок природних та антропогенних джерел. До природних джерел відносяться пилові бурі, пожежі в лісах та степах, руйнування гір, виверження вулканів, космічний пил та інше.
Разом з тим, значно більше забруднення відбувається за рахунок діяльності людини. Насамперед, це промислові підприємства, виробничі і побутові відходи, активне використання всіх видів транспорту, хімічних засобів у сільському господарстві, побутове забруднення – опалювання будинків, приготування їжі.
Серед забруднювачів – тисячі хімічних сполук, особливо важкі метали та оксиди, токсичні речовини та аерозолі. Так вуглеводні надходять у атмосферу і при спалюванні палива, від нафтопереробної та газовидобувної промисловості.
Масове застосування мінеральних добрив і хімічних засобів захисту рослин призвело до появи отрутохімікатів в атмосфері, ґрунтах і природних водах, забрудненню водойм, водогонів і сільськогосподарської продукції (нітрати, пестициди і т.п.). Зростає забруднення атмосфери важкими металами і токсичними вуглеводнями.
Атмосферу забруднюють практично всі види сучасного транспорту, кількість якого у світі постійно збільшується. Токсичність відпрацьованих газів бензинових двигунів обумовлюється головним чином вмістом оксиду вуглецю та діоксиду азоту, а дизельних двигунів – діоксидом азоту та сажі.
Також повномасштабна війна на території України, яку розпочала російська федерація, активні воєнні дії, бомбардування та горіння об’єктів промисловості, енергетики, нафтобаз та лісів спричиняють утворення великих обсягів забруднюючих речовин в атмосферне повітря.
Наслідки забруднення атмосферного повітря.
Атмосфера має здатність до самоочищення. Проте від величезної кількості забруднюючих речовин, що надходять в атмосферу сьогодні, вона не встигає самоочищуватись. А це призводить до збільшення захворюваності.
Залежно від компонента та індивідуальних особливостей організму під впливом різноманітних домішок у повітрі можуть виникати алергічні та подразливі реакції, а також розвиватися хронічні хвороби дихальної системи, новоутворення тощо. Особливо небезпечні для здоров’я людини сполуки: сірчистий ангідрид – діоксид азоту, сірчистий ангідрид – фенол, діоксид азоту – формальдегід.
До забруднення найбільш уразливою є дихальна система, оскільки в процесі дихання легені пропускають крізь себе повітря. Якщо в повітрі, яке потрапляє до організму людини, присутні домішки (зокрема, пил різного генезису), то такі частинки можуть осідати на поверхні альвеол та провокувати розвиток низки хвороб: ларингіту, ларинготрахеїту, фарингіту, хронічного бронхіту, бронхіальної астми, емфіземи або раку легень.
Розвиток гіпоксії або асфіксії може спровокувати завищений вміст азоту. Сполуки азоту зумовлюють розвиток емфіземи легень, звуження дихальних шляхів, набряк легень; діоксид сірки – розвиток хронічного й астматичного бронхіту, бронхіальної астми, емфіземи легень.
Присутність у повітрі домішок призводить до виникнення хвороб інших систем організму людини. Зокрема, свинець – порушення у роботі нервової та серцево-судинної систем; оксид вуглецю провокує безпліддя; шумове та електромагнітне забруднення викликають розлади слуху, порушення роботи мозку, швидку стомлюваність, захворювання серцево-судинної системи, знижують розумову працездатність тощо.
Найбільш негативним наслідком забруднення атмосфери є виникнення в організмі людини злоякісних новоутворень, канцерогенів та мутагенів, що може бути спричинено радіоактивним забрудненням або присутністю в повітрі інших хімічних речовин.
Здоров’я людини на 60% і більше залежить від способу життя (їжа, режим харчування, фізична активність, рівень стресу, шкідливі звички). Тому кожна людина може самостійно зменшувати вплив забруднення атмосферного повітря на здоров’я, дотримуючись наступних рекомендацій:
►не гуляти з дітьми на дитячих майданчиках, які розташовані поблизу автомагістралей;
►варто частіше відвідувати парки, сквери чи інші озеленені зони, виїжджати на природу за межі міста – краще в ліс;
►не здійснювати пішохідні та велосипедні прогулянки вздовж автомагістралей;
►частіше проводити вологе прибирання вдома, провітрювати житлові приміщення, своєчасно очищати фільтри кондиціонерів.
Вирішення проблеми забруднення атмосферного повітря.
Фахівці вважають: щоб виправити ситуацію Україні, потрібно якнайшвидше ввести нові стандарти для промисловості, модернізувати застаріле обладнання і повністю перейти на нові екологічні енергозберігаючі технології. Також необхідно запровадити жорсткий контроль за якістю пального, що постачається і реалізується в Україні.
Значно змінити ситуацію можна шляхом поетапного переходу від використання викопних видів палива (кам'яного вугілля, нафти та природного газу) до відновлюваної енергетики та нових технологій.
Лише спільними зусиллями, за участі усіх гілок влади, підприємств, установ різних форм власності, громадських організацій і громадськості можна зменшити забруднення атмосферного повітря і зберегти чисте повітря для майбутніх поколінь.
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія Кос
10.01.2024 року
ВОДНО-НІТРАТНА МЕТГЕМОГЛОБІНЕМІЯ У ДІТЕЙ

● Питна вода – основа життя. Вона є однією з головних складових здоров’я, тому не повинна містити патогенних бактерій, вірусів, а концентрація хімічних сполук у воді - не перевищувати гранично допустимі норми.
Невідповідність питної води санітарно-епідеміологічним вимогам є основною причиною підвищення захворюваності на інфекційні захворювання, а також хвороби, пов’язані з хімічним забрудненням води.
Вживання води, яка забруднена нітратами, є небезпечним для здоров’я. Це призводить до виникнення водно-нітратної метгемоглобінемії.
■■Водно-нітратна метгемоглобінемія – захворювання, яке викликає значне підвищення вмісту метгемоглобіну в крові, який утворюється внаслідок токсичної дії нітратів на гемоглобін. Це призводить до кисневого голодування тканин (гіпоксії), що розвивається внаслідок порушення транспортування кисню кров’ю. Водно-нітратну метгемоглобінемію спричиняють нітрати, які містяться у природних водах.
●Чим небезпечні нітрати у воді ?
Небезпека надлишку нітратів обумовлена їх токсичним впливом на організм людини. При одноразовому потраплянні в організм великої дози нітратів, вони можуть викликати серйозне отруєння. Але навіть, якщо наслідки отруєння нітратами у воді ви помітили не відразу, накопичуючись в організмі, вони можуть призвести до розвитку серйозних захворювань, а іноді і смерті.
Нітрати небезпечні тим, що вони:
- сприяють розвитку в кишечнику шкідливої мікрофлори, що призводить до отруєння організму;
-знижують в організмі концентрацію йоду, що впливає на функціонування щитовидної залози;
- проникаючи в організм, зменшують кількість вітамінів, що призводить до авітамінозу і погіршення обміну речовин;
- нітрати розширюють судини та істотно знижують тиск.
Найстрашніше, що тривалий вплив нітратів на епітелій шлунка може призвести до розвитку злоякісних пухлин.
●Особливу небезпеку становлять нітрати для новонароджених і дітей.
Ризик розвитку водно-нітратної метгемоглобінемії у дітей, особливо перших трьох років життя, пов’язаний, насамперед, із недосконалістю ферментних систем організму, біохімічних процесів, що відбуваються в ньому. Саме тому, чим менша дитина, то тяжче перебігає хвороба.
Групою підвищеного ризику є діти до 3-х років, а особливо немовлята віком до 1 року, яких вигодовують сумішами, приготовленими на воді з концентрацією нітратів понад 50 мг/дм³.
►Симптоми хвороби у немовлят проявляються у вигляді посиніння ділянок навколо рота, мочок вух, кінчиків пальців рук і ніг. Тому цю хворобу ще називають «блакитний синдром немовлят». У дітей, що вражені цією хворобою, може бути нудота, блювота і діарея, болі у животі, збільшення слиноутворення, пожовтіння очей. Коли кількість метгемоглобіну досягає 10%, з’являються клінічні ознаки метгемоглобінемії: ціаноз, задишка, тахікардія. За тяжких форм хвороби розвиваються судоми, чейн-стоксове дихання і наступає смерть.
!!! З метою попередження виникнення випадків захворювання дітей на метгемоглобінемію фахівці Богородчанського відділу Івано-Франківського районного відділу ДУ “Івано-Франківський ОЦКПХМОЗ» та інших відділів обласного центру БЕЗКОШТОВНО проводять дослідження проб води з індивідуальних колодязів на вміст нітратів, яка використовується для споживання дітьми віком до 3-х років (згідно Постанови Головного державного санітарного лікаря України від 17.05.2010р. № 16 “Про попередження виникнення водно-нітратної метгемоглобінемії у дітей”).
Для профілактики водно-нітратної метгемоглобінемії, рекомендуємо:▼▼▼
►не вживати та не використовувати для приготування дитячого харчування питну воду із колодязів та інших джерел децентралізованого водопостачання, якщо не впевнені в її якості або вміст нітратів у якій перевищує нормативні показники (50 мг/дм³);
►за можливості якнайдовше годувати немовлят першого року життя грудним молоком;
►стежити за якістю води, яка призначена для пиття та харчування дітей до 3-ох років;
►дотримуватися гігієнічних вимог при облаштуванні та експлуатації колодязів чи інших джерел;
►територію поблизу колодязя чи іншого джерела утримувати в чистоті та організовувати відведення поверхневого стоку;
►у радіусі 50 м від колодязів та інших джерел не дозволяється мити машини, влаштовувати водопій тварин, влаштовувати водоймища для водоплавної птиці, розміщувати пристрої для приготування отрутохімікатів та іншу діяльність, що може призвести до забруднення ґрунту та води;
► колодязі не менше 1 разу на рік необхідно чистити: відкачувати воду, чистити стінки від нальоту, дно від осаду та інших зайвих речей, з подальшою дезінфекцією;
►не садити город та використовувати добрива поблизу джерела водопостачання;
►з обережністю застосовувати в сільському господарстві та приватному секторі мінеральні чи органічні добрива, не допускаючи їх «передозування»;
►при перших клінічних ознаках отруєння у дітей (проносах, розладах серцево-судинної системи, синюшності шкіряних покровів) негайно звернутись за кваліфікованою медичною допомогою;
►проводити лабораторний контроль води та періодично- промивку і дезінфекцію.
Пам’ятайте, що забруднена нітратами вода навіть у смертельних дозах — чиста, прозора, без запаху і видимих домішок, звичайна за смаком.
Кип’ятіння забрудненої нітратами води не зменшує, а збільшує її токсичність!
Будьте здорові, пийте воду належної якості та бережіть власне здоров’я та здоров’я своїх дітей!
Фахівець з дослідження факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Юлія Кос
09.01.2024 року
Вплив низьких температур на організм працюючих
Відповідно до Конституції України та ст. 153 Кодексу законів про працю кожен громадянин має право на належні, безпечні й здорові умови праці.
Мікрокліматичні умови на робочому місці, у виробничих приміщеннях – найважливіший санітарно-гігієнічний фактор, від якого залежить стан здоров’я та працездатність людини. До показників мікроклімату повітря робочої зони відносяться температура, відносна вологість, швидкість руху повітря.
Основним документом, який регламентує вимоги до параметрів виробничого середовища є Санітарні норми виробничого мікроклімату (ДСН 3.3.6.042-99») , які встановлюють оптимальні та допустимі параметри для робочої зони виробничих приміщень з урахуванням важкості роботи та пори року.
Оптимальні параметри метеорологічних умов поширюються на всю робочу зону виробничих приміщень без розмежування на робочі місця. Такі параметри забезпечують відчуття теплового комфорту та створюють умови для високого рівня працездатності.
Допустимі нормативи макроклімату встановлюються тоді, коли з технологічних чи техніко-економічних причин забезпечити оптимальні умови неможливо.
Згідно санітарних норм температура приміщень, де працівники виконують свої обов’язки сидячи і не потребують фізичного напруження повинна становити 22-24 С. В приміщеннях, де робота виконується сидячи, стоячи та супроводжується деяким фізичним напруженням, температура має бути 21-23 С.
Слід зауважити, що стан людини залежить від фізичної активності, якості одягу, тривалості впливу несприятливих метеорологічних факторів, а також адаптації до умов праці і теплової стійкості.
Необхідно пам’ятати, що тривала дія на організм людини низької температури, високої відносної вологості погіршує самопочуття, знижує продуктивність праці і часто призводить до різних захворювань і порушень стану здоров’я.
Унаслідок переохолодження та зниження загальної опірності організму можуть розвиватися, насамперед, судинні порушення, що характеризуються ознобом, ураженням відкритих ділянок шкіри (припухлістю із синюшним відтінком) зі зменшенням її чутливості. Тривала дія холоду часто спричиняє ураження периферичної нервової системи (проявляються невралгією, невритами, радикулітами), захворювання на суглобову і м’язову форми ревматизму, міалгію, міозит, ендартеріїт, асептичне та інфекційне запалення слизової оболонки дихальних шляхів, ангіну.
Охолоджувальний мікроклімат – поєднання параметрів мікроклімату, за якого відбувається зміна теплообміну організму, що призводить до появи загального або локального дефіциту тепла в організмі.
Відчуття та вплив температури на організм залежить від показників швидкості руху повітря та відносної вологості.
Для оцінки мікрокліматичних умов праці при роботі на відкритих територіях, у неопалювальних та холодних приміщеннях у холодний період року, слід враховувати показники швидкості руху повітря. При швидкості руху повітря понад 1м/с (вітер, протяги) нормативні рівні температури повітря, повинні бути збільшені на 2,2 С на кожний 1м/с підвищення швидкості.
Температурний чинник впливає як на працездатність людини, так і на функціонування засобів виробництва. Низькі температури повітря у робочій зоні належать до фізичних шкідливих і небезпечних факторів.
Роботу за температури повітря – 10 С і нижче слід визнати такою, що проводиться у шкідливих умовах праці. За температури повітря, нижчої від – 30С, клас умов праці визначається як «небезпечний». У таких умовах не допускається проведення робіт, крім невідкладних. Відповідно, люди, виконуючи роботу за таких умов, мають отримати належний спеціальний одяг і взуття.
Окремо встановлені норми, які визначають порядок безоплатного забезпечення робітників спецодягом, спеціальним взуттям та іншими засобами індивідуального захисту (ст. 163 КЗпП).
Відповідно до ДСН 3.3.6.042-99 для попередження можливого переохолодження працюючих в холодний період в приміщеннях, де на робочих місцях мікрокліматичні умови нижче допустимих величин, влаштовують повітряні або повітряно-теплові завіси біля воріт, технологічних та ін. отворів у зовнішніх стінах, а також тамбури-шлюзи:
виділяють спеціальні місця для обігріву, встановлюють засоби для швидкого та ефективного обігрівання верхніх і нижніх кінцівок;
встановлюють внутрішньозмінний режим праці та відпочинку, що передбачає можливість перерв для обігріву;
забезпечують працюючих засобами індивідуального захисту (одяг, взуття, рукавиці) відповідно до вимог ДСТУ (ГОСТ 12.4.084-80, ГОСТ 12.4.088-80).
Увага! Роботодавець зобов’язаний обладнати помешкання для обігріву й відпочинку працівників. Перерви для обігріву застосовуються залежно від температури повітря й сили вітру на місці роботи і включаються в робочий час.
Порядок надання перерв для обігріву і відпочинку регламентується колективним договором або правилами внутрішнього трудового розпорядку. При низьких температурних умовах повинен застосовуватись одяг з відповідною теплоізоляцією.
Крім того, важливим чинником роботи в зимовий період є перша допомога при обмороженні полягає в тому, що потерпілого потрібно перенести в тепле приміщення, зняти з нього одяг, взуття та укрити його ковдрою, напоїти гарячим чаєм та терміново звернутися до лікаря.
Ні в якому разі при обмороженні не можна розтирати снігом потерпілого.
Не рекомендовано також тримати відморожені кінцівки в гарячій воді, біля відкритого вогню, батареї: чутливість таких уражених тканин знижена і можливий випадок додаткового ураження шкіри. Обморожені ділянки тіла не можна змазувати спиртовими розчинами, маслами та жирами.
Важливо знати правила, щоб попередити обмороження:
-
не допускати намокання ніг; одяг та взуття повинні бути цілими та сухими;
-
час від часу потрібно активно рухатися( ходити, бігати); вживати гарячий чай, їжу.
Дотримуйтеся усіх правил роботи на відкритому повітрі та будьте здорові!
Лікар з загальної гігієни
Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Богдан Левицький
05.01.2024 року
Що таке ієрсиніоз?

На перший погляд викликає подив рекомендація мити овочі та фрукти перед тим, як покласти їх на зберігання в холодильник. Однак саме зараз, з метою профілактики авітамінозу батьки намагаються частіше годувати дітей корисними салатами з моркви, капусти та яблук.
А звідки з'являються овочі та фрукти на прилавках наших магазинів? - З підвалів та овочесховищ, де за зиму встигають досхочу побігати миші. Вони власне і забруднюють овочі збудниками тієї чи іншої хвороби.
Крім того, фактором передачі цілого ряду захворювань також можуть стати цукор, печиво, пряники, сухарі, молоко, сир, інші продукти, якщо вони зберігалися на складах у відкритому вигляді. Де що? Правильно! Де власник ігнорує правилами проведення дератизації ( боротьби з гризунами).
Наразі мова про таке захворювання як ієрсиніоз. Ця підступна хвороба з'являється у дітей і дорослих внаслідок вживання в їжу немитих продуктів і неочищеної води.
Ієрсинії можуть «проживати» в харчових продуктах (молоко, хліб), на свіжих овочах (капуста, морква, яблука) в умовах овочесховища та холодильника.
Збудник хвороби належить до одного «родового клану» з чумою і названий на честь французького вченого Олександра Іерсена. Він відкрив першим не тільки ієрсинії, але і чумну бактерію. На щастя, силу своєї страшної родички ієрсинії не успадкували, проте набралися від неї підступності: є труднощі в розпізнаванні цієї інфекції та можливі важкі ускладнення після перенесеного захворювання. Можливий розвиток таких захворювань як гепатит, пієлонефрит, міокардит.
Ієрсинії не виносять тепла: нагрівання до 60 0 C вбиває їх вже через півхвилини. Проте бактерія витримує холод і багаторазове заморожування та розмерзання. Температура 4-8 0 C є сприятливою для розмноження бактерії іерсинії, у воді при температурі 18-20 градусів виживає більше 40 днів, у фекаліях при кімнатній температурі - 7 днів.
За останніми дослідженнями ієрсинію класифікують як інфекцію, для якої основний резервуар - це грунт, вторинний резервуар – мишовидні гризуни. Джерелом інфекції можуть бути корови, кози, вівці і особливо свині, хвора людина та здоровий бактеріоносій. Існують три шляхи передачі інфекції людині: харчовий, водний, контактно-побутовий.
Ієрсиніоз - гостре інфекційне захворювання, що проявляється симптомами загальної інтоксикації за рахунок виділення великої кількості токсину і ознаками ураження шлунково-кишкового тракту, розвитком ревматичних захворювань.
Інкубаційний період ієрсиніозу триває в основному 6-10 днів (максимально 18 днів) після інфікування. Хід по травному тракту мікроби починають з проникнення в епітелій спершу мигдалин, далі в тонкий кишечник, де розмножуються і максимально концентруються, викликаючи ерозії, виразки, а часом і гострий апендицит.
Сприятливість людей до кишкового ієрсиніозу залежить від віку, стану організму. Доведено, що більш інтенсивно залучаються в епідемічний процес діти віком до 14 років.
Симптоми хвороби можуть нагадувати скарлатину, ГРВІ, різноманітні кишкові інфекції, апендицит, ревматизм, мононуклеоз, гепатит та інші.
Найбільш типово захворювання починається раптово з лихоманки, що може тривати 1-2 тижні, слабкості, головного або м'язового болю. Ці прояви супроводжуються почервонінням шкіри обличчя, шиї, кистей, висипом на тілі - так звані симптоми «рукавичок», «шкарпеток», малиновий язик. Хворі скаржаться на біль у суглобах, нудоту, блювоту, біль у животі розлитого характеру, частіше в нижній частині живота, закреп або пронос.
Ієрсиніоз є дуже небезпечним захворюванням, оскільки велика ймовірність розвитку патологій і запальних вогнищ в інших органах.
Низька температура, висока вологість - ідеальні умови для розмноження мікроорганізмів. На думку науковців, вже до березня в овочесховищах збудник ієрсиніозу виявляється практично у всіх пробах моркви, капусти, цибулі і в половині проб інших овочів і фруктів. Зберігаючи погано очищені, забруднені овочі в холодильнику, господині створюють максимально сприятливі умови для розмноження ієрсиній.
Майте на увазі: безпечніше купувати всі без винятку продукти не розсипом на вагу, а у фабричних упаковках.
З метою профілактики спалахів ієрсиніозу в овочесховищах та теплицях, на харчових об'єктах та інших об'єктах епідризику, необхідно проводити контроль за чисельністю гризунів, за регулярним проведенням дератизаційних заходів, гризунонепроникністю приміщень.
Крім того, потрібно регулярно проводити бактеріологічний контроль за обсіменінням ієрсиніями овочів, фруктів, інвентарю, тари, обладнання, особливо в овочесховищах та теплицях. У разі виявлення збудників на таких об’єктах проводиться позапланова дератизація.
Памятайте, що багатьох захворювань можна уникнути, якщо дотримувалися елементарних правил гігієни - ретельно мити овочі, фрукти та холодильник.
Отож, бережіть себе, виконуйте настанови фахівців і будьте здорові!
Бактеріолог Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Форапнківський ОЦКПХМОЗ» Оксана Пилипів
04.01.2024 року
Обережно! Дифтерія!
За повідомленням Центру громадського здоров’я МОЗ України в Київській області 73-річна жінка померла від дифтерії. 29 грудня 2023 року хвора була госпіталізована до лікарні, проте її життя не вдалось врятувати через довготривале самолікування та ускладнення, що виникли внаслідок хвороби. Також з'ясовано, що у померлої відсутні щеплення. Це перший летальний випадок від дифтерії за 2023 рік.
Дифтерія — це гостре інфекційне захворювання з повітряно-крапельним
механізмом передавання, що характеризується місцевим фібринозним
запаленням (переважно слизових оболонок ротоглотки) та явищами загальної
інтоксикації з переважним ураженням серцево-судинної та нервової систем,
нирок.
Джерелом інфекції є хвора людина чи носій дифтерійної палички Corynebacterium diphtheriae, які виділяють токсигенні штами збудника. Дифтерійна паличка стійка до дії різних чинників, у зовнішньому середовищі може зберігатися до 15 діб. Токсин, який виділяє бактерія, в зовнішньому середовищі нестійкий, швидко гине під час нагрівання (+60 °С та вище), а також внаслідок дії прямих сонячних променів.
Інкубаційний період захворювання — від 3 до 10 днів. Перебіг хвороби залежить від локалізації патологічного процесу, його поширеності, обтурації дихальних шляхів, наявності та характеру ускладнень, супутніх захворювань та приєднання вторинних інфекцій.
Бактеріоносійство дифтерії є окремим типом інфекційного процесу і буває:
-
Реконвалесцентне (в осіб, що перехворіли на дифтерію);
- У здорових осіб (в яких на момент огляду були
відсутні клінічні симптоми).
За тривалістю бактеріоносійство дифтерії поділяють на:
-
Короткочасне — збудник виділяється до 2 тижнів;
-
Середньої тривалості — від 2 тижнів до 1 місяця;
-
Затяжне — більше 1 місяця;
-
Хронічне — від 6 місяців до кількох років.
Шляхи передачі інфекції
Дифтерія передається найчастіше повітряно-крапельним шляхом,
факторами передавання також можуть бути предмети побуту (посуд, іграшки).
Коли дифтерійна бактерія потрапляє у дихальну систему, вона виробляє токсин,
який блокує синтез білка в клітинах, у результаті чого виникають тяжкі
функціональні та структурні зміни, інколи несумісні з життям. Захворювання
проявляється у вигляді ангіни, коли у горлі утворюються плівки, що можуть
ускладнювати дихання та ковтання.
Симптоми дифтерії
Клінічна картина захворювання залежить від локалізації патологічного
процесу, його поширеності, наявності та характеру ускладнень, супутніх
захворювань та приєднання вторинних інфекцій. Захворювання на дифтерію
може мати такі прояви:
-
Біль у горлі;
-
Підвищена температура, лихоманка;
-
Набряк слизової оболонки ротоглотки;
-
Наліт на мигдалинах сірого кольору, осиплість голосу;
-
Набряк шиї;
-
Збільшення шийних, підщелепних лімфатичних вузлів.
Захворювання також може викликати ускладнення, а саме:
-
блокування дихальних шляхів;
-
інфекційно-токсичний шок;
-
пошкодження серцевого м’яза (міокардит);
-
ураження нервової системи;
-
нефрозонефрит;
-
легеневу інфекцію (дихальну недостатність або пневмонію).
Профілактика дифтерії
Попередити розвиток небезпечних ускладнень можна завдяки вакцинації
дітей, згідно з Національним календарем профілактичних щеплень, і ревакцинації дорослих кожні 10 років.
Діти мають отримати 6 щеплень від дифтерії: у перші 2,4,6, 18 місяців життя та у 6 й 16 років.
Щоб запобігти розповсюдженню хвороби, потрібні раннє
виявлення хворого, його ізоляція та лікування, а також виявлення та санація
бактеріоносіїв.
Щеплення вакциною АДП-м є безкоштовними. Зверніться до вашого сімейного лікаря, перевірте свій вакцинальний статус та в разі необхідності вакцинуйтесь.
Завідувач мікробіологічної лабораторії
Богородчанського відділу
Івано-Франківського районного відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Лілія Лапко
02.01.2024 року
КОРИСТЬ МОРКВИ

Про користь моркви, мабуть, кожен чув із самого дитинства. Направду, цей яскравий і хрусткий овоч - справжнє джерело вітамінів і мінералів, найвідомішим з яких є бета-каротин. Вона містить також багато вітаміну А, В6, С, К, фолієву кислоту, калій, залізо, мідь, марганець та клітковину. Але чим ще вона корисна?
КОРИСНІ ВЛАСТИВОСТІ МОРКВИ
ДЛЯ ЗДОРОВ'Я ОЧЕЙ
Люди, які отримують вітамін А і каротин в недостатніх кількостях, частіше за інших мають проблеми із зором. Вони хворіють курячою сліпотою, у них спостерігається вікова дегенерація жовтої плями ока та інші захворювання, пов’язані з очима. Тому, якщо людина погано бачить слід включити в раціон більше моркви.
ЗАХИЩАЄ ШКІРУ ВІД СОНЯЧНИХ ПРОМЕНІВ
Антиоксиданти та каротиноїди у складі моркви захищають шкіру від шкідливих сонячних променів і в разі опіків сприяють її швидкому загоєнню.
ПОКРАЩУЄ РОБОТУ ШЛУНКОВО-КИШКОВОГО ТРАКТУ
Морква регулює обмін вуглеводів і нормалізує травлення в цілому. У ній міститься клітковина необхідна для нормальної роботи шлунково-кишкового тракту та для мікрофлори. Вона корисна при запорах і геморої, допомагає випорожненню кишечника, відмінно виводить шлаки, токсини і солі важких металів.А в комплексі з вітаміном А морква має бути регулярно в раціоні тих, хто має хронічні захворювання органів шлунково-кишкового тракту.
ЗМІЦНЮЄ ІМУННУ СИСТЕМУ
Вітамін С, що міститься у моркві стимулює вироблення організмом антитіл, які знищують чужорідні тіла. Цей елемент також допомагає організму засвоювати й використовувати залізо та запобігає поширенню інфекції.Вживайте моркву в сирому й приготованому вигляді для підвищення імунітету.
ЗАПОБІГАЄ РОЗВИТКУ СЕРЦЕВО-СУДИННИХ ЗАХВОРЮВАНЬ
Калій, що міститься в моркві, допомагає контролювати артеріальний тиск, а щоденне вживання мінімізує можливість виникнення його стрибків. А високий вміст клітковини в моркві також покращує роботу серця, видаляючи надлишок холестерину зі стінок артерій та кровоносних судин.
КОРИСНА ДЛЯ ПЕЧІНКИ І НИРОК
Морква має здатність оновлювати клітини нирок і печінки, очищаючи їх. Овоч володіє жовчогінною та сечогінною дією. Вона може виводити пісок із сечового міхура і нирок, що робить її відмінним профілактичним засобом проти жовчнокам’яної хвороби. Свіжий морквяний сік сприяє нормалізації відтоку жовчі та мінімізації навантаження на печінку. Бета-каротин активує природний процес регенерації пошкоджених клітин печінки.
ДОПОМАГАЄ СХУДНЕННЮ
Оскільки морква є низькокалорійним продуктом, вона допомагає відчути насичення. Поєднуйте її з іншими овочами, тоді відчуття ситості буде довшим. В результаті людина з'їдає менше їжі. А солодкість моркви ще й допоможе призупинити бажання терміново з’їсти шматок тортика чи шоколадку. З цієї причини розглянутий овоч може бути корисним доповненням до ефективної дієти для схуднення.
Позитивно впливає на шкіру
Споживання достатньої кількості вітаміну А є профілактикою лущення шкіри та загострення шкірних захворювань, в тому числі тих, що неможливо повністю вилікувати і які проявляються періодично (зокрема, поширені атопічний і себорейний дерматит). Також корисна морква для волосся та шкіри голови, адже є профілактикою появи лупи та надмірної жирності волосся, яке з цим часто пов’язане. А ще моркві міститься від 5 до 13% денної потреби у вітамінів групи В, які теж важливі для здоров’я шкіри. ЇЇ частенько застосовують в косметології. На основі коренеплоду можна створити чимало домашніх масок для обличчя, що запобігає утворенню зморшок, навіть найглибших. Крім того, такі маски додадуть шкірі еластичність і свіжий вигляд.
КОРИСНА ДЛЯ ОНКОХВОРИХ
Каротиноїди, які містить морква, є потужними антиоксидантами, що зменшують кількість вільних радикалів в організмі. Дослідження підтвердили, що вживання моркви знижує ризик розвитку раку легенів, простати, молочних залоз і товстої кишки. Коренеплід можна споживати не тільки в якості профілактичного засобу, але і для поліпшення стану ракових хворих. Завдяки споживанню моркви ріст ракових клітин істотно скорочується.
ДЛЯ ЗДОРОВ’Я ЗУБІВ ТА ПРОФІЛАКТИКИ КАРІЄСУ
Сира морква тверда, тому вона є дієвим механічним засобом для очищення зубів, бо допомагає видаляти наліт та часточки їжі. А ще вона провокує організм виділяти велику кількість слини, яка має лужне середовище. Це допомагає контролювати кислотоутворювальні мікроорганізми в ротовій порожнині. Тому можна говорити про те, що морквинка в день може бути профілактичним засобом проти карієсу, звісно, у разі дотримання інших гігієнічних процедур.
ПІДВИЩУЄ МІЦНІСТЬ КІСТОК
У коренеплоді міститься вітамін K2. Він відповідає за обмін речовин в кістковій тканині і запобігає вимиванню кальцію. В результаті знижується ризик появи остеопорозу.
ЗМІЦНЮЄ НІГТІ Й ВОЛОССЯ
Бета-каротин, на який багата морква, зміцнює волосся й нігті.
ЗНИЖУЄ РІВЕНЬ СТРЕСУ
Одна з корисних властивостей моркви - здатність заспокоювати нервову систему, запобігаючи її виснаженню. Регулярне вживання в їжу коренеплоду знижує нервову напругу і підвищує стійкість до стресів.
А ще морква і морквяний сік використовуються для профілактики та лікування простудних захворювань, стоматиту, лікування опіків, обморожень шкіри, ран.
ЧИ ВСІМ МОЖНА ЇСТИ МОРКВУ
Для більшості людей морква є лише корисною, але треба зважати на сигнали свого організм. У декого з’їдена морква може стати причиною метеоризму чи посилювати його прояви. Вагітним треба бути обережним з морквою, так як надлишок вітаміну А може викликати вроджені аномалії розвитку плоду. Варто обмежити споживання моркви і морквяного соку при загостренні виразки шлунка та дванадцятипалої кишки, при запаленні тонкої кишки, гастритах з підвищеною кислотністю, при наявності каменів у нирках.
Занадто багато моркви і соку в раціоні – теж шкідливо. Це може привести до пожовтіння шкіри. Жовтувато-помаранчевий відтінок – результат того, що організм не може переробити надлишки каротину в вітамін А, особливо в дитячому віці.
В ЦІЛОМУ, МОРКВА – ЦЕ ОВОЧ, ЯКИЙ МАЄ ВЕЛИЧЕЗНУ КОРИСТЬ ДЛЯ ОРГАНІЗМУ. ВОНА НЕ ТІЛЬКИ ЗАБЕЗПЕЧУЄ НАС ПОЖИВНИМИ РЕЧОВИНАМИ, АЛЕ ТАКОЖ ДОПОМАГАЄ ЗАПОБІГТИ РІЗНОМАНІТНИМ ЗАХВОРЮВАННЯМ І ПІДТРИМУЄ ЗДОРОВ’Я ЗАГАЛОМ.
Проте це не ліки.
ПАМ'ЯТАЙТЕ, якщо у вас виникли проблеми зі здоров’ям, то Вам необхідно звернутися до лікаря.
Фахівець з дослідження факторів навколишнього
середовища санітарно-гігієнічної лабораторії
Богородчанського відділу
Івано - Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Юлія Кос
28.12.2023 року
КІР В УКРАЇНІ. ВАКЦИНУЙТЕ ДІТЕЙ!
За повідомленням Центру громадського здоров’я, впродовж 11 місяців 2023 року в Україні зареєстровано 55 випадків захворювання на кір. Серед хворих у 13 регіонах країни — 31 дитина. Летальних випадків не зафіксовано. Найбільше захворіло жителів Тернопільської (12), Львівської (7) та в м.Київ (10). В Івано-Франківській області зареєстровано 1 випадок захворювання.
Встановлено вакцинальний статус захворілих: 7 осіб (12,7%) не були вакциновані проти кору, 11 (20,06%) - не мали даних про вакцинацію, 16 (30,9%) - мали 1 щеплення проти кору.
За даними офіційних сайтів Міністерства охорони здоров’я Румунії та Національного інституту громадського здоров’я Румунії з 5 грудня 2023 року оголошено національну епідемію кору в цій країні. Враховуючи масштаби нинішнього спалаху в Румунії існує високий ризик експорту випадків кору до інших країн, особливо там де охоплення вакцинацією є недостатнім.
Нагадуємо: кір – дуже заразне та небезпечне захворювання, яке легко передається і поширюється , може спричинити ускладнення або навіть смерть. Специфічного лікування кору немає.
Щоб уникнути інфікування, рекомендуємо вакцинувати дитину. Згідно з Національним календарем профілактичних щеплень, дитина має отримати дві дози вакцини - у 12 місяців та у 6 років. Ці дві дози вакцини забезпечують захист організму від хвороби.
Вакцина проти кору входить до складу комбінованої трикомпонентної вакцини КПК (для профілактики кору, епідемічного паротиту, краснухи). Вакцина КПК містить живі атенуйовані (штучно ослаблені) віруси кору, паротиту і краснухи.
Чи безпечні вакцини проти кору: щеплення від кору проводять уже понад 50 років, і за пів століття вакцини зарекомендували себе як безпечний та ефективний спосіб профілактики захворювання.
Саме завдяки вакцинації вдалося знизити захворюваність на кір у десятки разів. Тільки з 2000 по 2016 роки вакцина зберегли 20,3 мільйона дитячих життів у всьому світі.
Чи можна вакцинувати проти кору дітей, які мають хронічні захворювання: діти, що мають бронхіальну астму, цукровий діабет, муковісцидоз, онкологію чи інші хронічні захворювання, насамперед потребують щеплення. Ризик зараження кором і розвитку серйозних ускладнень після хвороби у них значно вищий.
У межах кампанії "наздоганяючої" вакцинації проти кору, епідемічного паротиту і краснухи станом на 28 жовтня 2023 року серед дітей в Україні зроблено 153 493 щеплень. Зокрема, першу дозу отримали 68 488 дітей віком від 2 до 17 років, другу дозу отримали 85 005 дітей від 7 до 17 років. В Івано-Франківській області проведено за час кампанії 16895 щеплень проти кору.
Нагадаємо, "наздоганяюча" вакцинація дітей проти кору тривала з 17 липня 2023 року з метою вакцинації дітей, які з будь-яких причин пропустили щеплення КПК згідно з Національним календарем профілактичних щеплень.
Вакцинальна кампанія була спрямована на запобігання ймовірного спалаху кору в Україні, який має циклічний характер і повторюється раз на 4-5 років. Востаннє спалах кору був зафіксований у країні у 2017-2019 роках, тоді захворіло близько 115 000 людей, 41 з яких померла. Його причиною стало низьке охоплення щепленнями у громадян.
Єдиний спосіб вберегтися від захворювання — це вакцинуватись. Щеплення можна зробити безкоштовно у кожному закладі охорони здоров'я, який уклав договір з Національною службою здоров'я України (НСЗУ) за Програмою медичних гарантій.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
15.12.2023 року
ШАНУЙСЯ! ПІКЛУЙСЯ! ВАКЦИНУЙСЯ!
Міграційні процеси зумовили високу щільність населення у західних областях України, що не притаманно для цих регіонів і спричиняє середню та високу епідемічну активність респіраторної групи інфекцій. Крім того, згідно повідомлення ДУ «Центр громадського здоров’я Міністерства охорони здоров’я України» на території Румунії з 5 грудня 2023 року оголошено національну епідемію кору через триваючий спалах цього захворювання в країні.
Триває 50 тиждень епідемічного сезону 2023-2024 рр. гострих респіраторних вірусних захворювань…..
Поширенню ГРВІ сприяє перебування хворих в організованих колективах та на підприємствах.
На території Івано-Франківської області продовжує циркулювати вірус грипу В та вірус SARS-CoV–2.
В рамках загальнонаціональної інформаційної кампанії “Шануйся, піклуйся, вакцинуйся”, з огляду на реалії сьогодення, епідемію кору в сусідній Румунії, фахівці Центру контролю та профілактики хвороб закликають населення робити щеплення проти COVID-19 та грипу, а також обов’язкові профілактичні щеплення згідно з Календарем профілактичних щеплень.
Вакцини від грипу є достатньо в аптеках за доступною ціною, а вакцинами для рутинної вакцинації та від COVID-19 заклади охорони здоров’я забезпечені в достатній кількості.
Своєчасний запис до сімейного лікаря, своєчасна рутинна чи рекомендована вакцинація кожного зокрема, створить надійний захист та колективний імунітет.
Пильнуйте власне здоров’я! Подбайте за ближнього! Вакцинуйтесь!
Лікар-епідеміолог відділення епіднагляду (спостереження)
та профілактики інфекційних захворювань
Богородчанського відділу
Івано-Франківського районного відділу
15.12.2023 року
Чому взимку люди хворіють частіше
Деякі хвороби взимку виникають і загострюються набагато частіше, ніж влітку. Сезон грипу завжди приходить в один і той самий час. Щорічно вірусом грипу заражаються майже 5 мільйонів людей в усьому світі, і близько чверті мільйона - помирають від нього.
Чому холодна погода сприяє поширенню вірусів?
Одна думка стосується нашої фізіології: холодна погода послаблює захисні сили організму, а брак сонячного світла знижує рівень вітаміну D, що робить нашу імунну систему більш уразливою.
Взимку ми проводимо більше часу в приміщенні, контактуючи з носіями вірусу. Ми частіше користуємось громадським транспортом, де, вдихаємо бактерії з повітря. Здавалося б, усе це пояснює, чому саме взимку починається період респіраторних захворювань і грипу.
Окрім того, коли ми вдихаємо холодне повітря, кровоносні судини в носі звужуються, припиняючи втрату тепла. Це заважає білим кров'яним клітинам (лейкоцитам) досягати слизової оболонки носа і вбивати віруси, які потрапляють у наш організм. Лейкоцити, як відомо, забезпечують захисну функцію крові.
Так само ми швидко застуджуємося, якщо вийдемо на вулицю з мокрим волоссям.
Завдяки законам термодинаміки, холодне повітря містить менше водяної пари, яка могла би перетворитися на дощ. Отже, хоча холодна погода і здається більш вологою, повітря насправді сухіше, тому є ідеальним середовищем для вірусу грипу.
Щоразу коли ми чхаємо, з нашого рота і носа вилітає хмара часток. У вологому повітрі вони залишаються відносно великими і опускаються на підлогу. А в сухому - розпадаються на дрібні частки, які можуть залишатися в повітрі години чи навіть дні. Тому взимку ви вдихаєте коктейль із мертвих клітин, слизу і вірусів від кожного, хто перебував у приміщенні до вас.
Тому сімейні лікарі, особливо педіатри, просять не кутати хвору дитину, а часто провітрювати приміщення, проводити вологе прибирання, і, навіть гуляти з дитиною на вулиці (попередньо проконсультувавшись з лікарем).
Як виявилось, водяні краплі в повітрі самі собою є токсичними для вірусу.
Звичайний зволожувач повітря за годину роботи знищує близько 30% вірусів у повітрі. За допомогою зволоження повітря можна було би ліквідувати будь-які "гарячі точки" хвороби – зали очікування в лікарнях або громадський транспорт. Це ефективний спосіб приборкати великі спалахи епідемій, які відбуваються періодично.
Як можна зупинити хвилю інфекції?
Нагадуємо, що профілактичні щеплення і правила особистої гігієни залишаються найкращим способом захиститися, тоді як зволоження повітря – додатковий захід. Але коли ви маєте справу з таким небезпечним ворогом, як вірус грипу, – будь-яка зброя у вашому арсеналі є важливою.
В холодний зимовий період загострюються також інші хвороби.
Цистит і пієлонефрит - одні з найбільш частих урологічних хвороб, загострення яких припадає на зиму. Фактором ризику, крім порушення особистої гігієни та перенесених раніше урологічних, гінекологічних та венеричних хвороб, є також переохолодження.
Пієлонефрит - це запалення нирок, яке може виникнути як ускладнення після ГРВІ або грипу. Також хвороба може виникнути через ослаблення імунітету і хронічний стрес. Причиною пієлонефриту може стати хронічний або гострий цистит, хронічне запалення в кишечнику і жіночих репродуктивних органах.
Перші ознаки циститу: різкий біль внизу, часті позиви в туалет з мінімальним сечовипусканням. Змінюється колір сечі - вона стає темною, а іноді - з кров'ю.
Пієлонефрит проявляє себе "тягнучим" болем в попереку і підвищенням температури, іноді до критичного рівня.
Якщо людина коли-небудь перенесла пієлонефрит, їй слід уникати переохолодження, одяг не повинен бути тісним і обмежувати кровообіг в органах малого тазу.
Проблеми з носом
Гострий гайморит найчастіше виникає після перенесення вірусного нежитю, як правило, розвивається на 4-5-й день хвороби. Тим, у кого ніс і горло - слабке місце, медики рекомендують в холодну пору року ховати ніс в шарф і не дихати довго морозним повітрям.
Основними причинами та факторами ризику гаймориту є недавня або недолікована ГРВІ, грип. Крім того, в зоні ризику люди з анатомічними особливостями - викривлення перегородки, поліпи, аденоїди. Часті застуди, ослаблений взимку імунітет - можуть спровокувати гайморит.
Як правило, катар верхніх дихальних шляхів (КВДШ) триває 7 днів . Якщо нежить триває довше семи днів, постійно закладений ніс, виділення стають гнійними і виникають головні болі, НЕГАЙНО треба звернутися за допомогою.
З вухами краще не жартувати
Отити провокує не народне "продуло", а інфекція. Перенесені гострі вірусні респіраторні інфекції можуть викликати запалення середнього вуха.
Причинами і факторами ризику отиту є недавні ГРВІ, грип, часті застуди, гайморити.
Стріляючий біль у вусі та відчуття закладеності - перші ознаки отиту. Хвороба може не проявляти себе довго, але прогулянка по морозу або з недосушеними після душу/басейну вухами може активізувати її.
З приходом зими багато людей мусять боротися не тільки з грипом, але і з відродженням коронавірусу. Вчені вивчали зв'язок між грипом, серцевими нападами та інсультами, які частіше трапляються в зимові місяці. Дослідження показало, що ризик серцевого нападу швидко збільшується після грипоподібного захворювання, а ризик інсульту - повільніше.
Ускладнюється взимку і стан хворих цукровим діабетом: організм перерозподіляє кровопостачання на користь життєво важливих органів (серця, печінки, нирок), і кінцівки отримують менше крові, а оскільки при діабеті кровообіг в кінцівках і так порушений, у холодну пору можуть виникати сильні болі в ногах.
Як зберегти здоров’я взимку
Частіше бувайте на свіжому повітрі. Надайте перевагу пішим прогулянкам на роботу чи навчання. Це набагато корисніше проїзду в переповнених маршрутках чи навіть власним авто. Свіже повітря та фізичне навантаження додасть вам бадьорості та гарного настрою.
Вживайте більше продуктів, які багаті вітамінами та мікроелементами, наприклад, фрукти, яйця, горіхи, риба, картопля, квасоля, рис, молоко, сир тощо.
Тривалість сну повинна бути більшою на 1 годину, лягати спати постарайтеся раніше, ніж зазвичай.
Намагайтеся щодня вранці або ввечері приймати контрастний душ, чергуючи теплу воду із злегка прохолодною. Загартовування - це чудова процедура.
Приділіть особливу увагу зміцненню імунітету. Намагайтеся не змінювати різко температурні режими, якщо у вас проблеми з серцем або судинами. Наприклад, виходячи з квартири, затримайтеся на кілька хвилин у під'їзді.
Якщо дуже холодно, то перед виходом на вулицю змащуйте неприкриті ділянки тіла поживним кремом.
Не забувайте, що посмішка і гарний настрій може врятувати вас від багатьох стресів, які здатні знизити ваш імунний захист і призвести до захворювань.
Бережіть себе та будьте здорові!
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина Левицька
08.12.2023 року
Корисні поради для населення
Профілактика зимового травматизму

Зима – період підвищеного травматизму. Причиною цього стає ожеледиця, ранній початок темноти, слизьке взуття. Ожеледиця в холодну пору року явище часте. Вона змушує бути уважними абсолютно всіх громадян, адже ризик травмування коли під ногами слизько, є надто високим.
Головні причини цих травм — падіння на слизькій дорозі, тротуарі, сходах, їзда на велосипеді під час ожеледиці.
Головною причиною травматизму взимку є банальний поспіх. Багато хто просто не помічає льоду, припорошеного снігом, внаслідок чого падають і отримують різні травми. У поспіху людина схильна не помічати навіть відкритого льоду. Крім того, значна частина травм пов’язана з громадським транспортом. Люди сковзаються і падають як при вході в автобус або тролейбус, так і при виході з нього. Діти і молодь люблять прокотитися з розгону на слизькій доріжці, гірці. При цьому - юрбою і збиваючи один одного. У такому разі, зазвичай, відбуваються забиттями.
З настанням зими та появою першого снігу частота звернень за допомогою до медичних закладів з приводу травм збільшується у 2- 3 рази.
За даними хірургів – травматологів взимку переважають забиття і переломи кісток (біля 15%), вивихи (10%). Потерпілі переважно знаходяться в працездатному віці (біля 80%). Діти до 18 років складають до 2%, а особи старше 60 років - біля 18%.
Статистика травм свідчать про те, що саме взимку на травматизм припадає до 15% захворювань з тимчасовою втратою працездатності.
Як запобігти можливим травмам?
В разі падіння:
– Якщо відчуваєте що падаєте, постарайтеся присісти — так зменшиться висота, з якою ви падаєте. Окрім того, у момент падіння треба групуватися — притягніть підборіддя до грудей, притисніть кисті рук до живота, а лікті до боків.
– Посковзнувшись, ви втрачаєте рівновагу, тому ні в якому разі не приземляйтеся на випрямлені руки!
– При падінні зі слизьких сходів, дуже важливо захистити голову: постарайтеся прикрити її руками.
-
Не намагайтеся загальмувати падіння, розводити руки та ноги в сторони - це тільки збільшить кількість переломів.
Якщо ви впали і відчуваєте біль, у вас з’явилися симптоми перелому, відразу ж зверніться до найближчого травмпункту. При можливості візьміть із собою супроводжуючого, зателефонуйте рідним чи попросіть перехожих допомогти вам дістатися до лікарні. Не займайтеся самолікуванням і не пускайте хворобу на самоплив. Щоб уникнути гірких наслідків від перелому, перед походом в травмпункт вам потрібно зафіксувати травмовану частину і прикласти холод до пошкодженої зони.
Для попередження зимового травматизму необхідно дотримуватися наступних простих правил:
1. Носити взуття бажано на плоскій підошві або на низькому квадратному каблуці. Краще, якщо підошва буде з великою ребристістю, яка не ковзає.
2. В ожеледицю ходити треба по-особливому – як би трохи ковзаючи, немов на маленьких лижах. Йти бажано як можна повільніше. Ковзати по льоду спеціально не варто – це збільшує обмерзання підошви. Пам’ятайте, чим швидше крок, тим більше ризик впасти.
3. Особам літнього віку, найбільш схильним до травматизму, рекомендується прикріплювати на підошву звичного взуття спеціальні накладки “проти ожеледиці”.
4. Слід дотримуватися техніки безпеки під час занять екстремальними видами спорту, використати усі необхідні захисні аксесуари (налокітники, наколінники, шоломи і т. д.).
5. Важливо навчити дитину дотриманню техніки безпеки при катанні на лижах, ковзанах, санчатах. Не забудьте забезпечити дітей усіма необхідними засобами захисту.
Увага і обережність є найкращими засобами для профілактики травматизму, і не лише зимового. А тому, виходячи на вулицю, особливо, коли плюсова температура різко змінюється на мінусову або навпаки, варто оцінювати кожен свій крок!
Бережіть себе та своїх близьких! Пам’ятайте народну мудрість: «Береженого Бог береже».
Завідувач відділення епіднагляду (спостереження)
та профілактики неінфекційних захворювань
Богородчанського відділу
Івано-Франківського районного відділу Лілія Концур
08.12.2023 року
ШАНУЙСЯ! ПІКЛУЙСЯ! ВАКЦИНУЙСЯ!

Триває 49 тиждень епідемічного сезону 2023-2024 рр. гострих респіраторних вірусних захворювань…..
По Україні на 47 тижні інтенсивний показник захворюваності на ГРВІ, включно із COVID-19, становив 442,6 на 100 000 населення, що на 8,4% менше епідемічного порога, розрахованого для України. На жаль, зафіксовано 56 летальних випадків серед осіб із позитивними результатами тестування на визначення антигена SARS-CoV-2. У системі рутинного епіднагляду в Івано-Франківській області триває циркуляція вірусів грипу типу A(H3).
В період з 40 по 49 тиждень (з жовтня місяця і по даний час) кількість захворілих на ГРВІ, які звертались в заклади охорони здоров’я в територіальних громадах на підконтрольній території наступна:
Богородчанська ТГ-всього захворіло 1537 осіб, з них 875 дітей до 17 р. (56,9 %), Дзвиняцька ТГ-355 /144 (40,6 %), Солотвинська ТГ - 1267/890 (70,2 %), Старобогородчанська ТГ - 109 /74 (67,9 %), Тисменицька ТГ - 509/334 (65,6 %), Лисецька ТГ – 953/ 689 (72,3 %), Єзупільська ТГ- 356/ 203 (57,0 %), Загвіздянська ТГ- 374 /195 (52,1 %), Угринівська -163/ 88 (54,0 %), Ямницька ТГ- 402/ 267 (66,4 %). Поширенню ГРВІ серед дітей сприяє перебування хворих в організованих колективах. Хоча, діти з ознаками ГРВІ не повинні відвідувати заклади освіти.
На жаль, жодні заходи не дають 100% захисту від застудних захворювань. Якщо ви захворіли, просто дайте організмові час і відпочинок, – і все минеться.
Зовсім інша справа з грипом та Ковід-19. Вони не просто позбавляють працездатності, а можуть вкласти нас у ліжко, а то й у лікарню на декілька тижнів, призвести до бронхіту, пневмонії, проблем із серцем.
Знизити ризик захворіти на грип та Ковід-19, а у випадку хвороби, захиститися від важкого перебігу та наслідків допоможе вакцинація. Щеплення від грипу є рекомендованим. Вакцинуватися потрібно щорічно. Вакцина, актуальна для цього епідсезону, доступна в аптеках.
Вірус SARS-CoV–2 циркулюватиме й надалі, що представляє загрозу для осіб із груп ризику тяжкого перебігу COVID-19. Саме вони потребують пріоритетної вакцинації та отримання бустерних доз вакцини, як і люди із супутніми серйозними захворюваннями. В закладах охорони здоров’я є достатньо вакцини від COVID-19, варто лише звернутись до свого сімейного лікаря і записатись на прийом.
В рамках загальнонаціональної інформаційної кампанії “Шануйся, піклуйся, вакцинуйся”, яка реалізується за підтримки проєкту USAID «Розбудова стійкої системи громадського здоров’я», фахівці Центру контролю та профілактики хвороб закликають населення робити щеплення проти COVID-19 та грипу, особливо населення із групи ризику (медичні працівники, вагітні жінки, літні люди, пацієнти з хронічними захворюваннями, діти до 5 років.)
Пильнуйте власне здоров’я! Вакцинуйтесь, щоб пройти цей епідемічний сезон без хвороб!
Лікар-епідеміолог
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Світлана ГАВРИЛКО
06.12.2023 року
Профілактика переохолодження

Зима не забарилась. Снігопади, морози, ожеледиця.
У зв'язку зі зниженням добової температури громадяни повинні дотримуватися порад медиків та фахівців служби з питань надзвичайних ситуацій, щоб уникнути шкідливого впливу низьких температур на організм та вберегтися від травм.
Холод згубно впливає в першу чергу на дрібні кровоносні судини людини. Першими замерзають пальці рук та ніг, а також вуха та ніс – вони найменше захищені через те, що в них тонкий жировий прошарок. Спочатку замерзає шкіра, а вже потім підшкірний шар, судини, м'язи, нерви та навіть кістки. І для цього не потрібна наднизька температура. Температура, при якій можна зазнати переохолодження, може бути навіть плюсовою. При переохолодженні температура тіла знижується до 35 °С і нижче.
Ознаки та симптоми гіпотермії (переохолодження) :
-
озноб;
-
нечітка мова або бурмотіння;
-
повільне, поверхневе дихання;
-
слабкий пульс;
-
незграбність або відсутність координації;
-
сонливість;
-
сплутаність або втрата свідомості;
-
яскраво-червона, холодна шкіра.
Перша допомога
Не слід думати, що переохолодження мине саме по собі. Як тільки з'являться його симптоми – воскові плями та оніміння шкіри, негайно перейдіть у тепле приміщення.
Перша допомога при переохолодженні нескладна – зігрійтеся, посидьте у теплому приміщенні кілька годин, поїжте.
У разі обмороження слід негайно звернутися до лікаря. При необхідності треба перевдягнутися: зняти мокрий одяг і загорнутися в теплі простирадла та ковдри. Не можна чіпати обморожені ділянки тіла.
При відмороженні слід дотримуватися принципу «внутрішнього зігрівання» уражених тканин – накладати термоізолюючі пов'язки (ватно-марлеві, бавовняні тощо), вживати теплі напої.
Ні в якому разі не можна зігрівати уражені тканини тіла гарячою водою, або біля гарячих батарей, оскільки це може призвести до значного поглиблення ураження. Обов'язково пийте якомога більше рідини – будь-які теплі напої, крім алкоголю. Вони відновлять нормальну температуру тіла та покращать циркуляцію крові.
Прийміть знеболювальні та негайно зверніться по кваліфіковану допомогу!
Корисні поради
Одягайтеся багатошарово: одягніть на себе кілька легких кофт замість однієї теплої. Бажано починати з одягу, створеного з легкої шерсті, поліестеру або поліпропілену. Наступний шар одягу може бути з флісу, шерсті або мікрофібри. Останній шар- наприклад, куртка, повинна бути з тканини, що водночас пропускає повітря і не пропускає дощ і вітер.
Одяг має бути цілком вільним.
Не носіть бавовну в холодну погоду, адже вона вбирає вологу і утримує її біля тіла, від чого стає ще холодніше.
Вiзьмiть запасний одяг, якщо плануєте провести цілий день на морозі. Іноді достатньо змінити мокрий одяг на сухий, щоб уникнути переохолодження.
Захищайте відкриті ділянки шкіри. Не забувайте вдягати рукавички, а ніс та вуха захищати шапкою, шарфом, піднятим коміром.
Не виходьте на мороз голодними. Обов'язково добре поїжте, краще щось висококалорійне. Замерзли – також варто перекусити. За можливості візьміть із собою термос із гарячою кавою, чаєм чи супом.
Заходьте кожні півгодини-годину у тепле приміщення, якщо ви проводите цілий день на вулиці.
Працюйте руками, рухайте ними, аби посилити кровообіг у замерзаючих судинах. Так само рухайте пальцями ніг. Можна пострибати з ноги на ногу – тільки не дуже енергійно, це може зашкодити замерзлим тканинам.
Не розтирайте інтенсивно руки і ноги, намагаючись їх зігріти. Нагрівання або масаж кінцівок у стані переохолодження може спричинити навантаження на серце і легені.
Не намагайтесь зігрітися занадто швидко, наприклад, за допомогою обігрівача чи гарячої ванни.
Не перевтомлюйтеся. Втомлена людина швидше піддається переохолодженню. Як правило, люди, відчувши, що починають замерзати, рухаються дуже активно. Проте цього робити не варто, тому що енергія використовується дуже швидко, а сили треба поновлювати.
Категорично не можна:
-
торкатися металу, як голими руками, так і язиком. Метал дуже добре проводить тепло, а отже, миттєво забирає його у вас, і у місці зіткнення може виникнути обмороження. Те саме стосується бензину. Він може дуже швидко обморозити шкіру при зіткненні, а отже, під час роботи з подібними матеріалами на морозі неодмінно використовуйте водонепроникні рукавички.
-
не можна вживати спиртне, тому що алкоголь розширює судини на поверхні тіла, що призводить до швидших втрат тепла. Крім того, алкоголь просто послаблює ваш власний контроль за ситуацією. Нікотин також не допоможе у боротьбі з холодом через свій згубний вплив на стінки судин.
Ми всі добре знаємо, що краще запобігти виникненню проблеми, ніж потім її вирішувати.
Якщо ви знаєте про погіршення погодних умов, не забувайте про шапку, рукавички, шарф, можливо, спеціальну захисну маску для обличчя, теплі шкарпетки та водонепроникне взуття.
Будьте уважні до себе та своїх близьких, подбайте про своє здоров’я!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ України»
Валентина Левицька
30.11.2023 року
1 грудня-Всесвітній день боротьби з ВІЛ/СНІДом

ВІЛ-інфекція – це соціально небезпечне інфекційне захворювання, що розвивається внаслідок інфікування вірусом імунодефіциту людини (ВІЛ). Хвороба характеризується прогресуючою дисфункцією імунної, нервової, лімфатичної та інших систем організму. Відповідно до сучасних уявлень ВІЛ-інфекція відноситься до невиліковних хвороб, має тривалий хронічний перебіг і, в разі відсутності ефективної терапії, закінчується смертю хворого.
На сьогодні ВІЛ-інфекція поширена на усіх континентах і її поширення в світі носить назву пандемії ВІЛ/СНІДу, а в Україні розвивається епідемія ВІЛ/СНІДу. Символом боротьби зі СНІДом є червона стрічка, яка була задумана весною 1991 року. Її ідея належить художнику Франку Муру. Проект «Червона стрічка» (перевернуте «V») символ співчуття, підтримки і надії на майбутнє без СНІДу.
Після інфікування вірус починає швидко розмножуватись, вражає різні клітини, органи та системи організму. Через 6-8 тижнів у третини інфікованих розвивається гостра ВІЛ-інфекція, яка протікає у формі лихоманки зі слабкістю, підвищенням температури, болях в суглобах, як це часто спостерігається при ГРЗ, у інших - цей період проходить непомітно. Через 1,5-3 місяці після інфікування в крові інфікованої людини з’являються антитіла до ВІЛ, на виявленні яких ґрунтується діагностика ВІЛ-інфекції.
Після закінчення гострої стадії ВІЛ-інфекції розвивається безсимптомний період, який триває 8-10-12 років: здебільшого людина відчуває себе здоровою, веде звичайний спосіб життя, хоча періодично збільшуються лімфовузли, часто з’являються простудні захворювання. Такі люди є носіями ВІЛ і являють найбільшу загрозу для своїх сексуальних партнерів та партнерів по голці, не можуть бути донорами крові і органів. Вірус, що знаходиться весь цей час в організмі, постійно вражає клітини імунної системи, так звані СД4+ лімфоцити, які захищають організм від вторгнення мікроорганізмів (бактерій, вірусів, грибків і т.ін.). У здоровому організмі їх кількість становить 1000 в 1 мл крові.
Кожного року кількість СД4+ в крові ВІЛ-інфікованого зменшується в середньому на 50 клітин, і коли їх кількість падає до 300-200 і нижче, порушується система імунного захисту і розвиваються захворювання, спричинені збудниками різних інфекцій, які в практиці ВІЛ-інфекції/СНІДу мають назву опортуністичних інфекцій. Людина погано себе почуває, відзначає схуднення, слабкість, стомлюваність. Ця стадія хвороби називається СНІД і проявами його можуть бути герпетична інфекція, грибкові ураження шкіри і слизових оболонок, активується або первинно розвивається туберкульоз.
Починаючи з 1996 року, у світі впроваджується так звана комбінована антиретровірусна терапія (АРТ), яка впливає безпосередньо на ВІЛ, пригнічує розмноження вірусних частинок і сприяє зміцненню імунітету.
Через високу мінливість ВІЛ створити вакцину поки що питання майбутнього, незважаючи на те, що збудник був відкритий ще в 1983 р.
ВІЛ передається:
-
Через кров - при потраплянні крові чи інших біологічних рідин, що містять кров від ВІЛ-інфікованої особи до здорової людини;
-
Статевим шляхом – під час незахищених статевих стосунків;
-
Внаслідок передачі вірусу від інфікованої матері до її дитини під час вагітності, пологів та годуванні груддю.
ВІЛ не передається:
-
При спільному користуванні побутовими речами, посудом, роботі в одному приміщенні;
-
У лазні та сауні;
-
Під час поцілунків;
-
Обіймах та рукостисканні;
-
При чханні та кашлі;
-
Через поручні, дверні ручки, столи, стільці;
-
При укусах комарів чи інших комах.
Тестування на ВІЛ можна пройти у сімейного лікаря, терапевта або педіатра на безоплатній основі.
Для надання медичної допомоги хворим на ВІЛ-інфекцію створена мережа спеціалізованих лікувально-профілактичних закладів – центрів профілактики і боротьби зі СНІДом, які здійснюють диспансерний нагляд за ВІЛ-інфікованими і хворими на ВІЛ-інфекцію та СНІД, діагностують стадію хвороби, визначають тактику лікування. Людина, яка приймає ліки, продовжує жити повноцінним життям. Тому навіть при позитивному статусі варто не опускати руки і лікуватися.
Головним важелем у попередженні поширення ВІЛ-інфекції в країні є дотримання здорового способу життя, відмова від ризикованої щодо інфікування ВІЛ поведінки, насамперед вживання наркотиків, обов’язкове використання при статевих контактах засобів індивідуального захисту – презервативів. Свідоме ставлення до свого здоров’я забезпечить захист від цієї інфекції.
Лікар-епідеміолог Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Світлана ГАВРИЛКО
23.11.2023 року
26 листопада у різних частинах світу відзначається Міжнародний день боротьби з ожирінням.

За даними ВООЗ, надмірною вагою в сучасному світі страждають приблизно 1,5 мільярда дорослих людей і приблизно 20 млн. дітей до 8 років мають проблеми із зайвою вагою. Понад 400 мільйонів дорослого населення має ожиріння - ІМТ (індекс маси тіла) ˃30. Кількість людей, які не доїдають, зрівнялась із кількістю хворих на ожиріння.
Щороку внаслідок надмірної ваги помирають щонайменше 28 млн людей.
В Україні на ожиріння страждає більше 22% населення. У 2025 році, передбачають науковці, українці досягнуть рівня 25,9% ожиріння населення.
Ожиріння – головний фактор ризику причин поганого самопочуття та ранньої смерті, розвитку серцево – судинних захворювань, а саме, ішемічної хвороби серця, порушень опорно – рухового апарату, астми, цукрового діабету II типу, гормональних розладів, а також підвищує ризик виникнення деяких видів раку. Крім того, синдром апное уві сні, дисліпідемія, гіперурикемія, енурез, депресія, безпліддя також пов'язані з надмірною вагою та ожирінням.
Клінічно ожиріння оцінюється за індексом маси тіла (ІМТ). Індекс маси тіла розраховується шляхом ділення маси тіла (у кілограмах) на квадрат зросту (у квадратних метрах). Наприклад, індекс маси тіла для людини, яка важить 65 кг при зрості 170 см визначається так: ІМТ = 65 / 1,7×1,7 = 22,5 кг/м2
Класифікація ожиріння за ІМТ:
16 і менше кг/м2 – дефіцит маси тіла;
16 – 18.5 кг/м2 – недостатня маса тіла;
18.5 – 24.9 кг/м2 – нормальна маса тіла;
25 – 29.9 кг/м2 – надлишкова маса тіла ( передожиріння);
30 – 34.9 кг/м2 – ожиріння І ступеня;
35 – 39.9 кг/м2 – ІІ ступінь ожиріння;
більше 40 – ІІІ ступінь ожиріння.
Люди з ІІІ ступенем ожиріння потребують медичної допомоги. Кожна третя людина з ожирінням ІІІ ступеня помирає протягом 10 років.
Дитяче ожиріння – проблема, яка з кожним роком стає дедалі гострішою. Кількість дітей, які страждають від надлишкової маси тіла, неухильно зростає і сьогодні становить майже 157 мільйонів у різних країнах. Кожна третя дитина у світі захворює на діабет саме через сучасні тенденції в харчуванні.
Основним сприятливим фактором є спадковість. Якщо мама малюка схильна до повноти, ризик виникнення ожиріння в дітей становить 50%. Коли обоє батьків мають надмірну вагу, з імовірністю понад 80% проблема спостерігатиметься і в дитини.
Усі фактори ризику щодо появи надлишкової маси тіла можна розділити на кілька груп.
У дітей від народження до 3 років це:
-
перегодовування; неправильний вибір штучної суміші та прикорму;
-
порушення режиму; низька фізична активність.
Серед дітей від 5 до 7 років (дошкільнята):
-
переважання в раціоні жирної, солодкої, калорійної їжі та напоїв;
-
порушення режиму дня; недостатня фізична активність.
Іноді вага починає зростати у зв’язку з раннім статевим дозріванням, що потребує уваги батьків і, можливо, спостереження з боку фахівців-медиків.
Для школярів і підлітків до 17 років факторами ризику є:
-
дисбаланс гормонів;
-
порушення роботи щитоподібної залози, статевих залоз;
-
звичка «заїдати» стрес;
-
нерегулярне, неповноцінне харчування з надлишком вуглеводів;
-
сидячий спосіб життя;
-
порушення сну.
Ожиріння в дитячому віці створює ризики для здоров’я у майбутньому.
Жирна, смажена, копчена і солодка їжа негативно впливає на гіпокамп головного мозку, який відповідає за формування пам'яті.
«Харчування з високим вмістом насичених жирів і сахарози («західна» дієта) буквально «змушує» мозок знову і знову піддаватися спокусі, вчергове підштовхуючи нас пообідати фаст-фудом», - вважає психолог Террі Девідсон, директор Центру поведінкової неврології Вашингтонського університету.
Експерти ВООЗ визначають погане харчування та нестачу фізичної активності головним глобальним ризиком для здоров’я.
Тому відповідальні за здоров’я дитини дорослі: батьки, опікуни, лікарі та вчителі повинні допомогти дітям підтримувати здорову вагу.
Для цього необхідні здорові харчові звички, достатня фізична активність, повноцінний сон і скорочення «екранного часу».
Які звички допоможуть дитині схуднути?
Головне правило – не слід вводити суворе обмеження в їжі, особливо одномоментно. Перехід до здорового способу життя і правильного харчування має бути м’яким і поступовим. При цьому вся сім’я повинна змінити звичний уклад, а батькам щодня слід подавати дитині позитивний приклад.
Намагайтесь споживати корисні продукти з усіх груп щодня:
-
– Овочі та бобові;
-
– Фрукти та ягоди;
-
– Цільні злаки та горіхи;
-
– Молочні та кисломолочні продукти;
-
– Риба, м’ясо, яйця;
-
– Корисні олії та жири.
Можна також зацікавити дитину і ввести «Правило 5-2-1-0».
Це чотири головні пункти програми схуднення, яких потрібно дотримуватися щодня:
-
5 різних фруктів або свіжих овочів на столі;
-
2 години або менше за гаджетами та переглядом телевізора;
-
1 година і більше для спорту та активного руху;
-
0 газованої води та солодких калорійних напоїв.
Повноцінний сон
Мала кількість сну підвищує ризики розвитку ожиріння. Чим менше ми спимо, тим більше їмо і стаємо менш фізично активними. Діти потребують спати більше за дорослих.
Потрібно дотримуватися гігієни сну: жодних гаджетів в ліжку та щонайменше за 30 хв. до сну, темне приміщення із оптимальною температурою (18-20 градусів та вологістю ( 40-60%).
Достатня кількість фізичної активності
ВООЗ рекомендує від 150 до 300 хвилин помірної та інтенсивної аеробної активності на тиждень для дорослих і 60 хвилин на день – для дітей і підлітків.
Здорова вага важлива для підтримки здоров’я. Вживання заходів для запобігання ожирінню у повсякденному житті є хорошим першим кроком.
Навіть невеликі зміни, такі як вживання більше овочів і відвідування спортзалу кілька разів на тиждень, можуть допомогти запобігти ожирінню.
Пам’ятайте ці правила і будьте здорові!
Богородчанський відділ
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ»
17.11.2023 року
Що таке імунітет? Як посилити та зміцнити його, щоб не хворіти.
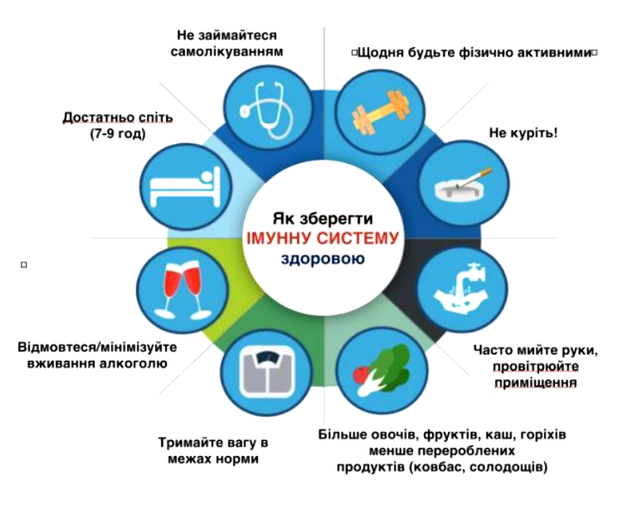
Імунітет — це здатність організму чинити опір інфекції, тобто захищати від тієї чи іншої хвороби, знешкоджуючи її збудника (вірус, бактерію або грибок).
Імунітет може бути вроджений (він дозволяє нам боротися з хворобами загалом) і набутий, тобто формується вже після народження — внаслідок зустрічі з конкретною інфекцією (і захищає лише від неї).
Вперше зустрівшись зі збудником будь-якої хвороби, наш організм формує стратегію боротьби з нею — і під час наступної зустрічі відразу чинить ефективний опір. Фактично це означає, що наше тіло може запам’ятати і за якийсь час впізнати перенесені хвороби.
Нерідко імунна пам’ять зберігає спогади про події, які давно стерлися з пам’яті звичайної. Скажімо, часто ми не пам’ятаємо, як у ранньому дитинстві хворіли на вітрянку чи робили щеплення БЦЖ, а ось наш імунітет про це пам’ятає - і не дає захворіти вдруге, знешкоджуючи частки вірусу вітряної віспи (або палички Коха), що потрапили у ваш організм.
Що відбувається після одужання?
Антитіла залишаються в крові й продовжують патрулювати організм на випадок повторного зараження. Саме тому їх можна знайти у пацієнтів, що одужали, через тижні, місяці і навіть роки. Частина B-лімфоцитів перетворюється на так звані клітини пам’яті. Під час повторної зустрічі з інфекцією вони активізуються і знову запускають вже налагоджений конвеєр, забезпечуючи швидку імунну відповідь.
Однак це не означає, що людина захищена від повторного зараження. Сила імунної відповіді залежить від багатьох факторів, найперше — від важкості перенесеної хвороби та часу, що минув від моменту одужання.
Зазвичай, чим важче протікає захворювання, тим сильнішим буде захист від повторної інфекції. А чим більше часу минуло після одужання, тим менш ефективною буде імунна відповідь.
Складові елементи вродженого імунітету:
-
Шкіра. Шкіра здорової людини має кислу реакцію (рН 5,5). Тому для догляду за шкірою, особливо обличчя, варто використовувати відповідні очищаючі косметичні засоби, що мають нейтральне рН.
-
Слина. В слині міститься лізоцим, речовина, що руйнує багато мікробів. Власне тому до складу деяких смоктальних таблеток від болю в горлі входить діюча речовина лізоцим.
-
Сльози. Сльози захищають очі від пилу та інфекції. При пересиханні очей офтальмологи можуть призначити спеціальні краплі.
-
Шлунковий сік. Шлунковий сік містить соляну кислоту, має сильно кислу реакцію (рН 2), що руйнує патогени, практично перетравлює їх.
-
Здоровий кишківник. Здорова мікрофлора кишківника є наступним потужним бар’єром проти патогенів. Своєю чергою, стан дисбактеріозу – порушення співвідношення «дружніх» та патогенних мікроорганізмів, що має бути приблизно 80 до 20% відповідно –веде до проблем із його захистом. Із метою відновлення природного балансу корисних мікроорганізмів у кишківнику лікарі призначають пробіотики (лакто- чи біфідобактерії) та пребіотики (поживні речовини, що сприяють росту «корисних» бактерій), зокрема, дітям.
-
Клітини та спеціальні захисні білки крові. Якщо інфекційний патоген все ж долає перший бар’єр, то наступним місцем «боротьби» із інфекцією будуть лімфатичні вузли, де клітини та захисні білки намагатимуться «локалізувати» інфекцію. Цей процес можна відчути, наприклад, під щелепою – збільшені болючі лімфатичні вузли при ангіні.
Упродовж двох тижнів від потрапляння патогена (віруса, бактерії) наша імунна система вчиться відповідати специфічно, тобто конкретно на дію цього мікроорганізму. Складові елементи набутого (специфічного) імунітету: антитіла, що виробляються В-лімфоцитами; Т-лімфоцити проти конкретних патогенів.
Імунна система безупинно захищає нас від шкідливих мікроорганізмів, але, коли захист не справляється, ми хворіємо.
Ось декілька порад, як посилити та зміцнити імунітет дорослим і дітям та уникнути хвороб у холодну пору:
-
Дотримуйтесь здорового збалансованого харчування.
Обов’язково снідайте, оскільки їжа, переварюючись, виділяє тепло, що зігріває організм зсередини. В щоденному раціоні варто на 10% збільшити кількість білків і жирів (за рахунок риби, м’яса курки, індички, яловичини, свинини, яєць), віддавати перевагу складним вуглеводам (кашам з цільнозерного зерна, стравам з овочів) компотам, узварам з фруктів та сухофруктів, на десерт вживати свіжі фрукти, овочі та ягоди.
В холодний період організм витрачає значно більше енергії для того, щоб підтримувати температуру тіла та нормальний обмін речовин, ніж у теплу пору року, тому невелике збільшення калорійності щоденного меню просто необхідне.
2. Перед виходом на вулицю перевіряйте показники термометра і одягайтеся відповідно до погоди. Не допускайте переохолоджень організму, особливо це стосується горла й ніг. Одягайтеся так, щоб між шарами одягу залишався прошарок повітря, який утримує тепло. Адже гріє не товщина, а кількість шарів одягу, головне, щоб він був просторий та із натуральних матеріалів (бавовна, вовна, хутро).
3. У транспорті та інших громадських місцях намагайтеся триматися подалі від тих, хто чхає або кашляє. Часто та ретельно мийте руки.На руках людини з симптомами застуди віруси зберігаються близько двох годин, тому так важливо часто мити руки.
4. Не куріть і не вживайте алкогольних напоїв. Паління зменшує периферійну циркуляцію крові і робить кінцівки більш уразливими до холоду, алкогольне сп’яніння сприяє утраті тепла, викликаючи оманливу ілюзію тепла та знижуючи самоконтроль.
5. Висипайтеся, намагайтеся засинати до 22-23.00 год.
6. Уникайте тривалого стресу.
7. Регулярно виконуйте фізичні вправи.
8. Підтримуйте вагу тіла в межах норми.
Не перевантажуйте свій організм: якщо відчуваєте слабкість, усі нетермінові справи краще відкласти й провести день вдома під ковдрою. Саме в цей час імунна система завзято бореться з захворюванням.
А ще не забувайте взяти зранку п’ять речей (рукавички, шапку, шалик, парасольку і термос з гарячим чаєм), які зроблять ваш день теплішим і комфортнішим. Бажаємо міцного імунітету!
Підготовлено для розповсюдження за рекомендаціями
ДУ «Івано-Франківський ОЦКПХ МОЗ»
17.11.2023 року
Стань на варті свого серця - кинь курити раз і назавжди!

Тютюнопаління — це найбільш поширена звичка, що завдає великої шкоди здоров’ю людини.
Як свідчить статистика, у світі налічується понад 1 млрд курців, серед них майже 200 млн жінок. Від вживання тютюну щороку помирає понад 6 мільйонів людей. Це не тільки курці або колишні курці, а й люди, які є пасивними курцями. Таких налічується більше 900 тисяч, з них 130 тис. українців. Очікується, що до 2030 року ця цифра зросте до 8 мільйонів смертей.
Україна – одна з перших за кількістю викурених цигарок на людину. В Україні палять 40% громадян старших за 15 років і близько 17% школярів.
Чому потрібно кинути курити?
Паління тютюну призводить до розвитку серцево-судинних захворювань, а саме: закупорює артерії і викликає серцеві напади та інсульт.
Паління - основний фактор ризику захворювань органів дихання: хронічного обструктивного захворювання легень (хронічний бронхіт та емфізема), пневмонія.
Тютюн і тютюновий дим містять до 4000 хімічних сполук, більше 60 з яких є канцерогенними, тобто здатними пошкодити генетичний матеріал клітин і викликати ріст ракової пухлини. Давно доведено, що тютюн є причиною смертності від раку легенів у 90% всіх випадків.
Вчені багато років говорили про шкоду паління для очей, але тільки сучасні дослідження змогли підтвердити гірку для курців правду: речовини, що містяться в сигареті, порушують кровопостачання судинної оболонки та сітківки ока. Кожному затятому курцеві в будь-який момент загрожує закупорка судин, а від цього можна повністю позбутися зору.
У чоловіків, що палять, у 3 рази частіше зустрічаються випадки імпотенції в порівнянні з некурцями. Це викликано тим, що нікотин сприяє звуженню судин статевих органів.
Тютюнопаління завдає шкоди не лише фізичному, але і психічному здоров’ю. Курці нервово виснажені більше, ніж інші. Вони розхитують свою нервову систему, живучи від сигарети до сигарети, і спалахують з незначного приводу.
Паління тютюну уповільнює реакції, робить їх менш чіткими. Слабшають увага, пам’ять, знижується інтелект. Людям, чиї професії вимагають пам’яті та уваги, швидкої реакції, треба пам’ятати, що паління знижує їх професійну працездатність і заважає зосередитися на роботі.
Основним стимулом, який допоможе побороти психологічну залежність від нікотину, є усвідомлення завданої собі шкоди, прагнення раз і назавжди позбутися наслідків цієї залежності.
Уже з першого дня відмови від сигарет ваш організм почне відновлюватися, а ризики виникнення хвороб, асоційованих з курінням, зменшуватися. Протягом двох років у вас значно зменшиться ризик ішемічної хвороби серця. Тому що раніше ви відмовитесь від куріння, то краще.
Якщо вам потрібна допомога, вона є!
Зазирни на сайт stopsmoking.org.ua- там можна отримати рекомендації, як скласти план відмови від куріння.
Стань на варті свого серця - кинь курити раз і назавжди!
Лікар з загальної гігієни Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Богдан Левицький
13.11.2023 року
Поради з профілактики діабету.
Цукровий діабет - серйозне захворювання, від якого щороку помирає понад мільйон людей, і захворіти на нього може кожен.
Діабет виникає, коли наш організм не може впоратися з рівнем цукру (глюкози) у крові. Кров стає густою, і згодом це може призвести до інфаркту, інсульту, сліпоти, ниркової недостатності та гангрени нижніх кінцівок.
Поширеність цукрового діабету в світі, як і в Україні, невпинно зростає. За даними ВООЗ, на сьогодні у світі близько 422 мільйонів хворих на діабет. Це майже вчетверо більше, ніж 40 років тому.
Однак, попри серйозну загрозу, яку діабет становить для здоров'я, половина діабетиків навіть не підозрюють про свою хворобу.
При цьому часто, щоб уникнути цукрового діабету, достатньо просто змінити свої звички та відкоригувати стиль життя.
Причини діабету
Коли ми їмо, наш організм переробляє вуглеводи, що містяться в їжі, на цукор (глюкозу). За його засвоєння відповідає інсулін - гормон підшлункової залози, який дає клітинам сигнал поглинати розчинену в крові глюкозу та використовувати її як джерело енергії.
Діабет виникає тоді, коли виробництво інсуліну припиняється або гормон не може нормально виконувати свою функцію, внаслідок чого цукор починає накопичуватися в крові.
Типи діабету
Цукровий діабет буває кількох типів:
При діабеті 1 типу підшлункова залоза припиняє виробляти інсулін і цукор починає накопичуватися в крові.
Найчастіше це трапляється досить рано - у дитячому чи підлітковому віці.
Вчені досі не знають, з якої саме причини це відбувається, однак, вважають, що тут свою роль може відігравати генетична схильність або вірусна інфекція, що пошкоджує клітини підшлункової, відповідальні за виробництво інсуліну.
Приблизно 10% діабетиків страждають саме на діабет 1 типу.
При діабеті 2 типу виробництво інсуліну не припиняється повністю, однак його недостатньо, або щось заважає йому ефективно працювати. Це зазвичай відбувається в середньому віці або ближче до старості, однак діабет другого типу зустрічається і в молодих, якщо вони страждають на ожиріння чи ведуть малорухливий спосіб життя.
Розрізняють і так званий предіабет - підвищений рівень глюкози у крові, що також може призвести до розвитку повноцінного захворювання.
Симптоми діабету
-
постійна спрага та відчуття голоду
-
часте сечовипускання, особливо в нічний час
-
підвищена втомлюваність
-
втрата ваги без причини
-
погіршення зору,затуманений зір
-
порізи і подряпини, які довго загоюються
-
оніміння кінцівок,поколювання в руках та ногах
Ці симптоми є узагальненими. Якщо ви довгий час спостерігаєте такі зміни в організмі, звертайтеся до сімейного лікаря для подальшої діагностики.
Часто симптоми є прихованими,особливо це стосується діабету 2 типу і людина може не здогадуватися про свій діагноз. Тому важливо контролювати рівень глюкози в крові регулярно.
Поради з профілактики діабету:
1. Збільшіть фізичну активність
Регулярні фізичні навантаження допоможуть вам позбавитися зайвої ваги, знизити рівень цукру в крові, підвищити чутливість до інсуліну. Це можуть бути вправи на свіжому повітрі, фітнес-програма тощо.
2. Дотримуйтеся здорового харчування
Дієти, що ґрунтуються на відмові від конкретних продуктів, допомагають схуднути, проте вони можуть позбавити вас від необхідних нутрієнтів. При виборі типу харчування для профілактики або при діабеті потрібно проконсультуватися зі спеціалістом та враховувати ваші індивідуальні особливості, щоби не зашкодити організму.
3. Споживайте більше клітковини та цільнозернових продуктів
Клітковина допомагає: зменшити ризик діабету, покращити контроль рівня цукру в крові, знизити ризик серцевих захворювань. У цьому також допомагають цільнозернові. Їжте більше овочів, фруктів, горіхів, крупи.
4. Стежте за вагою
Якщо у вас ожиріння чи надмірна вага, ризик захворіти на діабет зростає. Доведено, що втрата надмірної ваги сприяє поліпшенню здоров’я. Завдяки заняттям спортом та втраті зайвої ваги, ризик діабету зменшується на понад 50%.
5. Утримуйтеся від куріння та зловживання алкоголем
Куріння може призвести до підвищення цукру та резистентності до інсуліну. Чим більше ви курите, тим більший ризик діабету. Надмірна кількість алкоголю також впливає на ризик розвитку хвороби.
Які ускладнення дає діабет?
Високий рівень цукру в крові може дуже пошкодити судини. Коли кров густішає, їй стає важче рухатися тілом - до деяких клітин вона може не доходити зовсім, що підвищує ризик ушкодження нервів (це призводить до втрати чутливості й больових відчуттів), втрати зору та розвитку інфекційних захворювань ступнів. Зниження кровотоку через уражені судини в поєднанні з ураженням нервових закінчень значно підвищує ризик виникнення виразок на ногах, їх інфікування та в кінцевому результаті – ампутації.
За даними ВООЗ, цукровий діабет є однією з основних причин розвитку сліпоти, ниркової недостатності, інфаркту, інсульту та гангрени нижніх кінцівок, що призводить до ампутації ніг.
Не потрібно боятися. Пам’ятайте, ви можете керувати своїм станом здоров’я! Здоровий спосіб життя, фізичні вправи, правильне харчування дозволить вам жити повноцінно.
Завідувач відділення епіднагляду (спостереження)
та профілактики неінфекційних захворювань
Богородчанського відділу
Івано-Франківського районного відділу Лілія Концур
09.11.2023 року
Всесвітній день боротьби з пневмонією
Всесвітній день боротьби з пневмонією (World Pneumonia Day), який щороку відзначається 12 листопада, з’явився в календарі завдяки Глобальній коаліції проти дитячої пневмонії, в яку об’єдналися більше ніж 100 організацій. У 2009 році Всесвітня організація охорони здоров’я спільно з ЮНІСЕФ оголосили «Глобальний план дій по профілактиці пневмонії і боротьбі з нею». Мета цього плану - активізація боротьби з пневмонією за допомогою комбінованих заходів щодо захисту дітей, профілактики та лікування хвороби.
Пневмонія - це хвороба з характерними симптомами (кашель, часто з відкашлюванням гнійного мокротиння, гарячка, озноб, пітливість, біль у грудній клітці та ін.), яка давно відома медицині. Відповідну до сучасних спостережень клінічну картину пневмонії наводили у своїх працях лікарі стародавніх часів, наприклад, Гіппократ. Однак довго причина хвороби залишалася нерозгадана.
Завдяки розвитку бактеріології в ХІХ столітті було виявлено багато патогенних мікроорганізмів. Винахідником у цій галузі був Луї Пастер, яким у 1880 році культивована з мокротиння бактерія, що викликала пневмонію.
Проте, в ХІХ столітті запалення легень часто закінчувалось летально, оскільки ефективних ліків від нього не було. Проривом у лікуванні захворювань, спричинених бактеріями, включаючи пневмонії, стало відкриття у 1938 році пеніциліну групою з трьох вчених, серед яких був Александер Флемінг. Назва лікарського засобу походить від назви плісняви роду Penicillium. Під час Другої світової війни цей антибіотик врятував життя багатьом солдатам, а його відкривачі в 1945 році були удостоєні Нобелівської премії.
За даними ВООЗ, пневмонія щороку забирає життя близько 1,4 мільйонів дітей віком до 5 років – це більше, ніж СНІД, малярія та кір разом узяті. В Україні щорічно реєструється близько 90 тисяч випадків пневмонії серед дітей віком від 0 до 17 років.
Пневмонія – це інфекційно-запальне захворювання легень, яке може бути спричинене різними патогенами, включаючи віруси, бактерії та грибки. Один з найпоширеніших бактеріальних агентів, що спричиняють пневмонію, є стрептокок (Streptococcuspneumoniae).
У розвитку запалення легень значну роль відіграють вірусні інфекції. Пневмонія розвивається на тлі відсутності належного лікування при зараженні парагрипом, грипом А, В, С, аденовірусами, коронавірусами та ін.
Пневмонія, що виникає внаслідок зараження вірусом COVID-19, може бути особливо небезпечною і супроводжуватися серйозними порушеннями функції легень. За даними науковців, COVID-19 вражає судинну систему та може спричинити мікротромбування в різних органах, включаючи легені, нирки, селезінку, печінку та кишківник.
Якщо у вас або вашої дитини виникли симптоми пневмонії:
-
підвищення температури тіла (38–39 °C, рідше - 37,2–37,4 °C), лихоманка;
-
кашель із виділенням слизово-гнійного (зеленкуватого) мокротиння, інколи може бути «сухе» покашлювання;
-
відчуття браку повітря, зниження апетиту;
-
втома, сонливість, пітливість;
-
задишка після фізичного навантаження, інколи біль за грудиною;
-
втягнення грудної клітки — під час вдихання западає її нижня частина (у здорової людини грудна клітка розширюється під час вдихання);
-
свистячі хрипи під час дихання (частіше за вірусних інфекцій)
В такому випадку негайно звертайтеся до лікаря, адже можливий розвиток ускладнень та погіршення стану.
Фактори ризику розвитку пневмонії серед дорослого населення:
-
захворювання серця і кровоносної системи;
-
порушення функції травного тракту;
-
зловживання снодійними;
-
епілепсія; травми мозку;
-
алкогольна інтоксикація; куріння;
У всіх перерахованих випадках може статися аспірація вмісту ротоглотки й травного тракту, в якому міститься велика кількість різної мікрофлори.
Підвищують ймовірність розвитку захворювання різке похолодання в теплу пору, холодні сезони року, похилий вік, післяопераційний період. Часто запалення легень розвивається у пацієнтів, які перебувають на штучній вентиляції легень більше 24 годин.
Профілактика пневмонії є одним із основних елементів стратегії зниження рівня дитячої смертності у всьому світі. Планова вакцинація проти Hib-інфекції (гемофільної палички типу Б), пневмококової інфекції, кору та кашлюку визнана найбільш ефективним методом профілактики пневмонії.
Згідно календаря профілактичних щеплень проводиться вона тричі: у віці 2, 4 місяці та в 1 рік.
Важливо вчасно вакцинувати дітей та дорослих від грипу та інших інфекцій, які можуть призвести до пневмонії. Щеплення від пневмококової інфекції бажане людям із хронічними хворобами легень та курцям.
Здоровий спосіб життя, збалансована дієта, адекватне лікування вірусних захворювань і бактеріальних інфекцій, фізична активність сприяють зміцненню імунітету та зменшують ризик захворювання.
Дотримання респіраторної гігієни, якісне прибирання житла, миття рук та фізичне дистанціювання допомагають запобігти зараженню.
Пам’ятайте! Хворобу легше попередити, ніж лікувати.
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Орест ГЛУШКО
07.11.2023 року
Всесвітній тиждень правильного використання антибіотиків.

Кожного року в другій декаді листопада проводиться Всесвітній тиждень правильного використання антибіотиків (World Antidiotic Awareness Week), метою якого є підвищення обізнаності громадян щодо проблеми стійкості до протимікробних препаратів.
Антибіотики – це ліки, що використовуються для профілактики та лікування бактеріальних інфекцій, проти вірусних захворювань вони не діють.
Стійкість до антибіотиків (резистентність) виникає внаслідок змін бактерій у відповідь на використання цих ліків. Важливо пам’ятати, що саме бактерії, а не людина стають стійкими до антибіотиків.
Резистентність до антибіотиків є однією з найбільших загроз у сфері охорони здоров’я в усьому світі, оскільки призводить до збільшення медичних витрат, тривалої госпіталізації та збільшення смертності.
Вживаючи антибіотики без вагомих причин (тобто, без призначення лікаря), ви наближаєте ймовірну ситуацію, коли ліки від таких небезпечних захворювань, як туберкульоз, холера, сифіліс та інших, будуть неефективні. Вже сьогодні велику загрозу для людства становлять мультирезистентні форми туберкульозу.
За даними ВООЗ, у світі щорічно від резистентних до антибіотиків інфекцій помирає близько 700 тисяч людей. А вже до 2050 року це число може збільшитися до 10 мільйонів смертей щороку.
ПРИЧИНИ СТІЙКОСТІ ДО АНТИБІОТИКІВ:
• Неконтрольоване використання антибіотиків.
• Порушення курсу лікування захворювань.
• Надмірне використання антибіотиків у тваринництві і рибництві.
• Недотримання стандартних операційних процедур (СОП) щодо інфекційного контролю в лікарнях .
• Неналежна гігієна і санітарія.
ПРОФІЛАКТИКА АНТИБІОТИКОРЕЗИСТЕНТНОСТІ:
ЩО МОЖЕ ЗРОБИТИ КОЖЕН
• Не займайтесь самолікуванням.
• Приймайте лише ті антибіотики, які призначив лікар.
• Не переривайте лікування. Завжди завершуйте курс антибіотиків, навіть якщо вам стало краще.
• Не продовжуйте курс лікування без відома лікаря.
• Ніколи не використовуйте антибіотики, які залишилися після курсу прийому
• Не консультуйте друзів, родичів, знайомих та не призначайте їм лікування
• Ніколи не діліться антибіотиками з іншими.
• Регулярно мийте руки, уникайте контакту із хворими людьми і вчасно робіть щеплення.
Пам’ятайте, найкраща профілактика хвороб – це збалансоване харчування, заняття спортом, повноцінний сон, вакцинація та регулярні візити до вашого сімейного лікаря.
Дбайте про власне здоров’я!
Мікробіологічна лабораторія Богородчанського відділу ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб» проводить комплекс досліджень, серед яких визначення чутливості до антибіотиків:
Бакпосів виділень з зіву, носа, вух, очей на мікрофлору, гриби + антибіотикограма;
Дослідження слизу із зіва та носа на носійство патогенного стафілокока з профілактичною метою + антибіотикограма;
Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
Бакпосів грудного молока на мікрофлору + антибіотикограма;
Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
*антибіотикограма – визначення чутливості виділених збудників до антибіотиків;
Дослідження бажано проводити до початку лікування антимікробними, протигрибковими, імунобіологічними препаратами або не раніше ніж через 7 днів після закінчення прийому препаратів.
Якщо пацієнт вже приймає антибіотики або антимікотики і припинити прийом препаратів неможливо, то матеріал відбирається безпосередньо перед черговим введенням або прийомом лікарського засобу.
Біоматеріал слід доставити в лабораторію не пізніше 2 годин після забору.
Вартість дослідження залежить від виділеного збудника (від 200 до 350 грн.).
За консультацією можна звернутися за адресою:
смт.Богородчани вул.Петраша,8 кон.тел. (067)7082601
Завідувач мікробіологічної лабораторії
Богородчанського відділу
Іванео-Франківського районного відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Лілія ЛАПКО
02.11.2023 року
3 листопада - Всесвітній день єдиного здоров’я
Офіційно відзначається у всьому світі з 2016 року.
Єдине здоров’я (One Health) – це підхід, який визнає, що здоров’я людей тісно пов’язане зі здоров’ям тварин та навколишнім середовищем.
Функціонує велика європейська програма One Health EJP , яка об’єднує 44 партнери: науково-дослідні установи, університети та лабораторії, які виконують дослідження у сфері «Єдиного здоров’я» з метою впливу на формування політики ЄС в цій сфері.
Відповідно до завдань Стратегії забезпечення біологічної безпеки та біологічного захисту за принципом “єдине здоров’я” на період до 2025 року, яка схвалена розпорядженням Кабінету Міністрів України від 27 листопада 2019 р. № 1416-р, Україна взяла на себе зобов’язання щодо охорони життя і здоров’я людей та тварин, запобігання поширенню на територію держави небезпечних інфекційних захворювань, вчасного реагування на спалахи небезпечних інфекційних хвороб.
Такі стратегії повинні координуватися між системами контролю за здоров’ям людей і системами контролю за здоров’ям тварин та застосовуватися на національному, регіональному та глобальному рівнях.
16 листопада 2022 р. відбулася Міжнародна конференція «Єдине здоров’я: соціальний вимір» в рамках реалізації проекту ЄС Еразмус і модуля Жана Море «Інтеграція політики та засад Єдиного здоров’я ЄС в Україні», яка мала на меті надати актуальну інформацію про міжнародну та Європейську політику щодо Єдиного здоров’я, в т.ч. визначити проблеми та завдання, які постають перед науковою спільнотою України.
Цікавим є досвід FAO (Food und Agriculture Organization), якою розроблений План швидкого реагування для України ( березень-грудень 2022) для дотримання критично чутливих до часу термінів в сільському господарстві при виробництві та зборі врожаю, а також для забезпечення функціонування ринку та доступу для вразливих груп населення.
Українською лабораторією якості і безпеки АПК розроблено «Спільний план дій з Єдиного здоров’я (2022-2026).
Серед нагальних проблем охорони здоров’я в контексті «людина- тварина-довкілля» є вивчення європейського досвіду управління ризиками поширення зоонозів (бруцельоз, туберкульоз, сибірська виразка та інші), грибкових панзоонозів, а також особливості дикої фауни, яка є невід’ємним компонентом Єдиного здоров’я.
Отже, рух One Health — це спільні зусилля фахівців різних напрямів охорони здоров’я та їхніх установ, що працюють на місцевому, національному та глобальному рівнях, для поліпшення здоров’я людей, домашніх тварин, дикої природи, рослин як складових навколишнього середовища, які можуть допомогти впоратися з багатьма загрозами для громадського здоров’я, зокрема:
- зоонозні та трансмісивні інфекції;
- неінфекційні захворювання;
- безпека харчових продуктів;
- проблема антимікробної резистентності.
Основні проблеми в різних сферах діяльності людини, які призводять до появи мікроорганізмів, стійких до дії антимікробних препаратів:
-
Використання антибіотиків для стимуляції росту тварин.
-
Неналежні умови утримування тварин, що призводить до підвищення ризиків їх захворювання, і відповідно використання антимікробних препаратів.
-
Нераціональне використання антимікробних препаратів в медицині та ветеринарії.
-
Використання пестицидів та інших антимікробних препаратів у рослинництві.
-
Безконтрольне потрапляння антимікробних препаратів до навколишнього середовища з відходами, каналізаційними водами тощо.
Якщо не змінити принципи споживання антимікробних препаратів - їх надмірного та нераціонального використання як у медицині, так і у ветеринарії та сільському господарстві, смертність від захворювань, спричинених мікроорганізмами з антимікробною резистентністю вже до 2050 року може досягти 10 млн на рік.
День єдиного здоров’я проводиться з метою допомогти сформувати суспільну думку та підвищити обізнаність населення щодо проблем глобального здоров’я.
Богородчанський відділ
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ»
30.10.2023 року
Небезпечний вірусний гепатит
За даними Всесвітньої організації охорони здоров’я, 25% населення постійно ризикує захворіти хворобами, пов'язаними із споживанням недоброякісної питної води.До таких хвороб належать інфекційні захворювання (вірусний гепатит А, черевний тиф, дизентерія, холера, ротавірусні інфекції, лептоспіроз тощо) і хвороби, що пов’язані з хімічним забрудненням води (водно-нітратна метгемоглобінемія, флюорози тощо). На жаль, всі перелічені хвороби трапляються і в Україні.
Найчастіше «водні» спалахи пов'язані з незадовільним санітарно-технічним станом водопровідно-каналізаційних мереж та надходженням до споживача питної води, забрудненої збудниками, при споживанні продуктів, помитих неякісною водою, недотриманні правил особистої гігієни.
Нещодавно Міністерство охорони здоров’я повідомило про спалах вірусного гепатиту у Вінницькій області: 24 жовтня госпіталізували 60 людей, а вже 26 жовтня кількість хворих зросла до 122.
За останніми офіційними даними від ДУ «Вінницький обласний центр контролю та профілактики хвороб МОЗ України», госпіталізовано 151 пацієнт. На підставі проведених епідрозслідувань, встановлено щонайменше чотири можливих фактори, які вказують на джерело інфекції. Обстежено більш як 100 людей, робота яких пов'язана зі сферою послуг, водопостачанням та продуктами харчування, які могли стати джерелом інфекції.
Які симптоми захворювання? Як воно передається?
Гепатит А — це вірусна хвороба. Механізм передачі — так званий фекально-оральний, шлях передачі, в основному, водний, але може передаватися і через харчові продукти.
Характерно для цієї хвороби те, що вона поширена тільки серед людей, і джерелом інфекції є хвора людина. Небезпека в тому, що людина є заразна, коли в неї ще немає перших проявів. Тобто інкубаційний період - час, від зараження до проявівхвороби, триває в середньому 30 днів, від 14 до 50. Але виділяти збудника, навіть без симптомів, людина починає через 14 днів від зараження. Тому людина начебто ходить повністю здорова, але вона вже може виділяти збудник та інфікувати інших людей.
Така специфічність вірусного гепатиту: хвороба має в'ялий початок, але коли вже досягає свого піку в інкубаційному періоді, через 30-50 днів, тоді вже кількість людей, яка хворіє одночасно, значно збільшується.
Які характерні симптоми захворювання?
-
виражена загальна слабкість та підвищена втомлюваність;
-
підвищення температури тіла;
-
втрата апетиту;
-
діарея;блювота;
-
неприємні відчуття в животі;
-
важкість у правому підребер’ї;
-
потемніння сечі;
-
жовтяниця (пожовтіння склер та шкіри) – буває у 70% дорослих людей.
Чим небезпечнийвірусний гепатит А?
У разі пізнього звернення та невідповідного лікування хвороба призводить до тяжких ускладнень(атрофія печінки, цироз, печінкова кома).
Тому потрібні профілактичні заходи. Які саме заходи? Чи існують вакцини?
- Вакцинапроти гепатиту А є і будь хто може вакцинуватися зараз. На жаль, щеплення не відносяться до обов'язкових в календарі щеплень, а до рекомендованих. І є визначена група людей, яким рекомендується робити ці щеплення. Це персонал установ громадського харчування, працівники каналізаційних очисних споруд, водоканалів, військовослужбовці.
Що може стати причиною забруднення води,
в т.ч. і збудниками інфекційних захворювань?
Це - порушення вимог технічної експлуатації водопроводів, забруднення джерел водопостачання стічними водами, відсутність відповідної очистки та знезараження води, проблема якості дезинфікуючих засобів, які використовуються власниками. Ці фактори неодноразово ставали причиною спалахів інфекційних захворювань. У військовий час проблема ще більше актуальна.
Вода, якою ми користуємося, повинна бути безпечна в епідемічному відношенні. Гарантію якості води може дати тільки лабораторне дослідження акредитованою лабораторією.
За статистикою в Івано-Франківській області щороку в середньому реєструється 80-120 випадків гострих гепатитів. В останні роки реєструються спорадичні випадки захворювання вірусного гепатиту А, в інфекційних осередках проводяться протиепідемічні заходи, щоб запобігти поширенню захворювання.
У 2023 р. на території обслуговування Богородчанського відділу (10 ТГ) виявлено 2 випадки захворювання на вірусний гепатит А: у Дзвиняцькій та Загвіздянській громадах. Джерело інфекції не встановлено.
Як уникнути зараження вірусом гепатиту А :
- для пиття використовувати лише перекип`ячену воду (воду кип’ятити не менше 10 хв.);
- перед споживанням овочів, фруктів та ягід їх необхідно добре промити питною водою, для споживання дітьми – обдати окропом;
- не використовувати для пиття, приготування їжі та миття посуду воду з незнайомих джерел водопостачання;
- при неорганізованому відпочинку для пиття та приготування їжі мати з собою запас питної води (краще бутильовану);
- суворо дотримуватись правил особистої гігієни – обов`язково мити руки з милом перед приготуванням та вживанням їжі, після кожного відвідування туалету;
- не займатись самолікуванням. При появі перших ознак захворювання терміново звернутись до лікаря.
Богородчанський відділ Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ»
26.10.2023 року
Профілактика ІНСУЛЬТу- здорове харчування!

29 жовтня відзначаємо Всесвітній день боротьби з інсультом.
На жаль, інсульти стали не просто часто зустрічатися і знайомі майже кожному з нас через друзів чи близьких, які зіткнулися з цією проблемою. Проблема боротьби з інсультом набула світового значення, адже є однією з головних причин смертності.
Інсульт – захворювання 21 століття. І, якщо раніше вважалося, що до захворювання більше схильні люди похилого віку, сьогоднішня статистика переконує у протилежному. Молоде покоління також страждає на інсульт.
Малорухливий спосіб життя, неправильне харчування, стресові ситуації, нестача сну та відпочинку, надмірне вживання алкоголю, куріння стають основними причинами захворювання.
Інсульт недаремно називають ударом. Він відбувається різко і зовсім несподівано. При цьому в зону ризику потрапляють практично всі. Особливо якщо є гіпертонія, аритмія, серцева недостатність, апное уві сні, підвищений холестерин, цукровий діабет. Тому якщо ви розумієте, що потрапляєте в зону ризику, почніть піклуватися про себе вже сьогодні.
Профілактика інсульту, насамперед, має на увазі корекцію свого способу життя для виключення факторів, що негативно впливають на організм. Результати численних досліджень підтверджують - за дотримання простих правил ризик інсульту знижується в рази.
Що входить у профілактику інсульту?
-контроль за артеріальним тиском;
-контроль холестерину ;
-контроль цукру в крові;
-конроль ваги;
-виключення шкідливих звичок;
-регулярні фізичні навантаження,прогулянки на свіжому повітрі;
Хочу детальніше зупинитись на збалансованому харчуванні як важливому моменті для запобігання інсультів та інших серцево-судинних захворювань.
Що можна зробити, щоб їжа була більш здоровою, а харчування – повноцінним?
Їжте більше фруктів та овочів
-
Фрукти та овочі є важливими джерелами вітамінів та мінералів. Необхідно прагнути їсти п'ять порцій фруктів та овочів кожного дня (400-600 г).
Їжте більше клітковини
-
Продукти з високим вмістом клітковини допомагають знизити рівень холестерину в крові, тому при виборі крохмалистих продуктів віддавайте перевагу цільнозерновим пластівцям та макаронам, коричневому рису або обирайте гречку, просо, вівсянку, кускус із цільної пшениці тощо.
Їжте здоровий білок
-
Вживання жирного м’яса може підвищити рівень холестерину. Щоб зменшити кількість насичених жирів, що споживаються, намагайтеся їсти нежирні шматки м'яса. Ви можете використовувати боби або сочевицю, щоб замінити частину м'яса у своїх стравах.
-
Скоротіть споживання червоного м’яса (яловичина, свинина, баранина), надавайте перевагу білому м’ясу (птиця). Дослідження показали, що регулярне споживання червоного м’яса може підвищити ризики ішемічної хвороби серця та інсульту.
-
Рекомендується з'їдати дві порції риби щотижня, особливо жирної риби: скумбрія, сардини, оселедець або лосось, оскільки вони містять омега-3 жирні кислоти, які можуть запобігти утворенню тромбів і знизити кров'яний тиск.
Скоротіть споживання жиру та цукру
-
Оброблене м'ясо, ковбасні вироби, жирний сир, торти та печиво промислового виробництва містять багато насичених жирів, тому спробуйте обмежити їх кількість у своєму раціоні.
-
Високий рівень цукру в багатьох безалкогольних напоях, готових стравах та фаст-фуді може призвести до збільшення ваги. Вживання домашніх страв та закусок може допомогти скоротити кількість цукру у вашому раціоні.
Скоротіть споживання солі
-
Доросла людина має протягом дня з’їдати не більш як 5 г солі (1 чайна ложка без верху). Надмірне споживання солі призвести до підвищення кров'яного тиску.
-
Більшість солі, яку ми їмо, «захована» в оброблених харчових продуктах: готових стравах, чіпсах, солоних горіхах, переробленому м'ясі.
-
Приберіть сільничку зі столу. Натомість спробуйте використовувати свіжий імбир, лимонний сік і чилі або інші спеції, щоб підкреслити смак їжі.
-
Намагайтеся обирати готові продукти з низьким вмістом солі, щоб скоротити споживання цього продукту.
Питний режим
-
Пийте достатньо чистої води. Важливо на протязі дня випивати до двох літрів рідини, з яких чиста вода повинна складати дві третіх.
-
Якщо не маєте протипоказів, можете споживати натуральну каву та чай, їх пов'язують зі зниженням ризику інсульту.
Спробуйте нові способи приготування
-
Готуйте їжу на пару, тушкуйте та варіть її. Готування на грилі корисніше, ніж смаження, яке передбачає додавання жиру.
Пам’ятайте, що смажена їжа, хлібобулочні вироби, крекери, чіпси містять транс-жири, які надзвичайно шкідливі для ващого організму!
Знаючи про профілактичні заходи та виконуючи їх, ви знижуєте ризик захворювання на інсульт у рази.
Подбайте про себе і будьте здорові!
Завідувач відділення епідеміологічного
нагляду (спостереження) та профілактики
неінфекційних захворювань
Богородчанського відділу Лілія КОНЦУР
4.10.2023 року
Стань на варті свого серця.
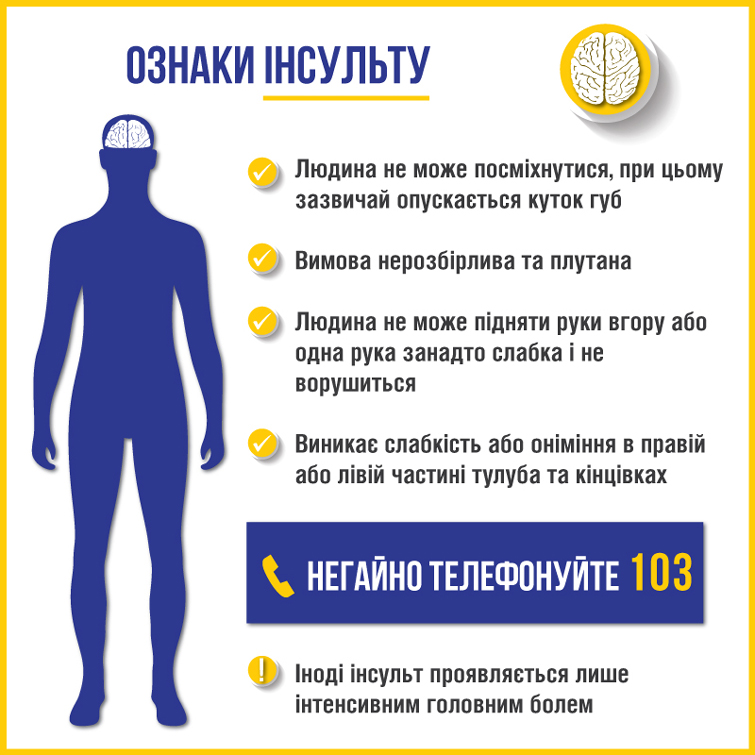
Вплив алкоголю, нікотину, нездоровий спосіб життя низька фізична активність, незбалансований режим харчування призводять до серйозних захворювань серцево-судинної системи - артеріальної гіпертензії, ішемічної хвороби серця, інфаркту, інсульту тощо.
Серцево-судинні захворювання - причина №1 передчасної смертності в Україні. Саме вони є причиною 64% усіх летальних випадків, а це близько 450 тисяч втрачених життів щороку.
40% хворих на артеріальну гіпертензію не підозрюють у себе недугу, бо часто ця хвороба має безсимптомний перебіг, а підвищення тиску неможливо відчути фізично.
Що таке артеріальна гіпертензія? У народі її ще звуть гіпертонією - це хронічне захворювання, при якому кров надмірно тисне на стінки артерій зсередини. Без належного лікування може розвинутися інфаркт, інсульт, серцева недостатність, погіршення зору та інші ускладнення.
На ранніх стадіях захворювання може проявлятись головним болем, запамороченням, болем у ділянці серця. Також можливі носові кровотечі, відчуття оніміння лівої руки.
Найбільш дієвий спосіб профілактики гіпертонічної хвороби регулярно вимірювати артеріальний тиск!
Рівні артеріального тиску:
- оптимальний тиск, при якому верхній тиск становить не більше 120 мм рт. ст., а діастолічний — менше 80 мм рт. ст.;
- нормальний артеріальний тиск - це тиск в діапазоні 120-129 мм рт. ст. (систолічний) і 80-84 мм рт. ст. (діастолічний);
- високий нормальний тиск - систолічний тиск становить 130-139 мм рт. ст., а діастолічний — 85-89 мм рт. ст.
Артеріальну гіпертензію можуть спричинити такі фактори, як стать, вік, генетична схильність. Та все ж значна частка залежить від способу життя.
46% смертей серед українців є наслідком ішемічної хвороби серця, гострим проявом якої є інфаркт міокарда. Причому “вік” інфаркту молодшає - і нині його жертвами стає все більше людей, молодших 30 років.
Як виникає інфаркт або серцевий напад?
При блокуванні однієї чи декількох артерій серце не отримує достатньо крові, що супроводжується пошкодженням та відмиранням тканин серцевого м’яза.
Час - ось що найважливіше при інфаркті, адже він викликає незворотні зміни в серцевому м’язі та може спричинити зупинку серця. Тому, чим швидше буде надано першу допомогу, то менш серйозними будуть наслідки захворювання.
Викликайте швидку за номером 103!
А до її приїзду варто:
- Відчинити вхідні двері помешкання для бригади медичної допомоги.
- Сісти або лягти так, щоб верхня частина тіла була припіднятою. Можна покласти подушку під голову та плечі. Ноги зігнути в колінах.
- Коли тиск підвищений, за відсутності протипоказань прийняти таблетку аспірину та нітрогліцерину.
- Послабити одяг та звільнити грудну клітку, щоб полегшити хворому дихання.
- Відчинити вікна та провітрити приміщення.
- Не панікувати!
Як запобігти інфаркту?
Головна рекомендація: при перших “дзвіночках” хвороб серця зверніться до свого сімейного лікаря.
Інсульт — це гостре порушення мозкового кровообігу, внаслідок якого виникає пошкодження частини головного мозку. У результаті його клітини гинуть, спричиняючи незворотні процеси в організмі людини.
Симптоми інсульту є досить очевидними – запам’ятайте їх, аби не розгубитися у потрібний момент. При інсульті рахунок йде на хвилини.
Характерні ознаки наближення інсульту:
-
раптове перекошування обличчя, зміщення вниз кутика рота чи ока – асиметрія лиця;
-
слабкість або заніміння руки чи ноги, чи коли разом німіють обидві кінцівки – верхня і нижня;
-
раптове погіршення зору;
-
раптове запаморочення;
-
порушення вимови чи загалом мовлення;
-
порушення функції ковтання;
-
сильний головний біль, що супроводжується одним із перерахованих симптомів.
За наявності хоча б одного з цих проявів негайно викличте екстрену допомогу за номером 103 та чітко поясніть симптоми й стан людини, якій потрібна допомога.
Знайте: надважливо надати спеціалізовану допомогу у межах 4-х годин після прояву ознак інсульту. Що скоріше вона буде надана. то менша ймовірність ускладнень та смерті.
Як допомогти до приїзду лікаря?
- Заспокійте постраждалого і поясніть, що допомога близько.
- Надайте пацієнту максимально зручне для нього положення (рекомендовано підвищене положення голови до 30 градусів), а також забезпечте йому вільне дихання, розстібнувши тугий комірець.
- Постійно наглядай за постраждалим до приїзду медиків.
- У разі погіршення стану повторно виклич екстрену медичну допомогу.
- За можливості зафіксуй час появи ознак інсульту.
❗ Пам’ятайте! Постраждалому не можна давати їсти та пити.
Щоб запобігти інсульту, дуже важливо контролювати наявні захворювання серцево-судинної системи, особливо артеріальну гіпертензію та діабет. Також варто контролювати рівень холестерину в крові. Ну і звісно ж, треба дбати про здоровий спосіб життя, найперше- відмовитися від куріння та вживання алкоголю, бути фізично активними.
Лікар з загальної гігієни
Богородчанського відділу
Івано-Франківського районного відділу
ДУ “Івано-Франківський ОЦКПХ МОЗ” Богдан Левицький
24.10.2023 року
Увага: поліомієліт – загроза здоров’ю вашої дитини!

24 жовтня у світі відзначається Всесвітній день боротьби з поліомієлітом, щоб привернути увагу світової спільноти до необхідності профілактики захворювання.
Поліомієліт - високозаразне вірусне захворювання, що може викликати невиліковний параліч і призвести до смерті.
Ще 35 років тому у світі вірус поліомієліту щодня паралізував тисячу дітей. За інформацією Всесвітньої організації охорони здоров'я, починаючи з 1988 року, завдяки вакцинації, вдалося на 99% приборкати поширення небезпечного захворювання (з 350 тисяч випадків до 223 випадків, які зареєстровано в 2012 році). На даний час дикі штами поліомієліту зустрічаються у Нігерії, Пакистані та Афганістані.
Україна досі залишається в переліку 17 країн світу, де існує ризик спалаху поліо через низький рівень охоплення щепленнями.
Хворобу викликають поліовіруси, що потрапляють до організму переважно через немиті руки, іноді через брудну воду.
Поліомієліт може паралізувати чи навіть забрати життя дитини будь-якого віку, якщо вона не пройшла повний курс вакцинації. Відомо, що близько 10% хворих на поліоміеліт помирає. Близько 40% хворих мають паралітичну форму захворювання і залишаються інвалідами.
Найчастіше поліомієлітом хворіють діти у віці до 10 років, причому більше половини випадків захворювання припадає на дітей молодше 5 років. Та хоча поліомієліт вважається дитячою хворобою, захворіти можуть і дорослі, причому в них захворювання протікає дуже важко. Інкубаційний період від 4 до 35 днів.
У понад 90% інфікованих хвороба протікає безсимптомно. Тому, більшість людей- носіїв вірусу поліомієліту неможливо виявити – через відсутність взагалі будь-яких ознак хвороби.
Клінічні прояви поліомієліту різноманітні. Виділяють непаралітичні (без рухових порушень, у вигляді гострої респіраторної або гострої кишкової інфекції) та паралітичні форми захворювання (з ураженням мотонейронів спиного мозку ).
Розвиток гострих в’ялих паралічів виникає від декількох годин до одного-п’яти днів. Найчастіше вражаються ноги, рідше руки, тулуб, шия, а саме - м’язова система. Бувають посмикування дрібних м’язів, судоми, тремтіння пальців рук, підвищена пітливість. Відмічається зміна постави, швидкий розвиток атрофії м’язів. Вражаючи нервову систему людини, поліовірус може призвести до незворотних рухових розладів та навіть смерті людини протягом кількох годин.
Щоб вчасно запідозрити поліомієліт, батькам треба звертати особливу увагу на поведінку дитини. Найперше, батьків має насторожити те, що дитина стала незвично тиха , ніби загальмована. Дитина мляво реагує на звернені до неї слова і весь час ніби дрімає. Можуть порушуватися ковтання, мова, дихання, серцева діяльність. Дитина починає говорити невиразно, може поперхнутися при спробі пити або їсти, навіть перестати дихати. Ці форми бувають відносно рідко, але вони дуже небезпечні для життя. Іноді вражається лицьовий нерв – у цьому випадку обличчя стає асиметричним.
Головною і найдієвішою профілактикою поліомієліту були і залишаються щеплення.
Згідно календаря щеплень потрібно отримати шість доз вакцини для формування стійкого імунітету – 2 місяць життя дитини, 4 місяць, 6 місяць, 18 місяць, 6 років і 14 років. Перші дві вакцини повинні бути обов`язково інактивованими вакцинами. Подальші можуть бути інактивовані, які формують індивідуальний захист, або, краще, оральні ослаблені вакцини, які формують колективний імунітет.
В Україні є достатньо якісних і ефективних вакцин, закуплених за кошти державного бюджету. Усі вакцини за Календарем є абсолютно безоплатними для дітей. Навіть якщо дитина пропустила щеплення за Календарем, вона може надолужити його безоплатно. Якщо понад 95% людей у країні є вакцинованими - розповсюдження вірусу припиниться. І навпаки, якщо у країні діти залишаються невакцинованими, це може призвести до розповсюдження вірусу та нових випадків захворювання.
Ліків від поліомієліту не існує, однак його можна попередити за допомогою імунізації.
Паралітичні форми виникають тільки у невакцинованих осіб!
Поліовакцина, застосована кілька разів, може захистити дитину на все життя. Кампанії імунізації підтримують уряди держав, Всесвітня організація охорони здоров’я, Дитячий фонд ООН, Центр США з контролю запобігання захворювань та гуманітарна організація «Ротарі Інтернешнл».
Успіх профілактичних заходів боротьби з поліомієлітом залежить від багатьох чинників, але найбільше від людей: медиків (організація роботи, індивідуальна комунікація з батьками-відмовниками), батьків (активна участь і розуміння необхідності запланованих щеплень), чиновників (матеріальне забезпечення всього процесу додаткової імунізації, інформаційна робота тощо).
Фахівцями Богородчанського відділу ДУ «Івано-Франківський ОЦ КПХМОЗ» проводиться щомісячний моніторинг неврологічних та дитячих відділень в закладах охорони здоров’я щодо виявлення хворих з підозрою на гострі в’ялі паралічі, причиною яких може бути поліовірус. Також регулярно проводиться моніторинг циркуляції ентеровірусів у стічних водах інфекційних стаціонарів, у воді відкритих водойм та очисних спорудах. Протягом 2023 року відібрано та доставлено у вірусологічну лабораторію ДУ «Івано-Франківський ОЦ КПХМОЗ» 24 проби води. Результати дослідження зразків – негативні.
Пам’ятайте, поліомієліт- небезпечна хвороба.
Вакцинація захищає!
Не наражайте на ризик захворювання поліомієлітом ваших дітей — зробіть їм щеплення!
Богородчанський відділ
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ»
19.10.2023 року
20 жовтня- Всеукраїнський день боротьби із захворюваннями на рак молочної залози

Всеукраїнський день боротьби із захворюваннями на рак молочної залози відзначається з 17 січня 2005 року. Мета цього дня – звернути увагу жінок на серйозність ризиків цього захворювання для здоров’я, а також проінформувати їх про вирішальні чинники розвитку раку, профілактику та лікування.
Всесвітній день боротьби з раком грудей проводиться 15 жовтня у 44 країнах світу. Міжнародним символом організацій та приватних осіб, які підтримують програму боротьби з раком молочної залози є рожева стрічна (англ. pink ribbon).
Рак молочної залози - злоякісна пухлина залозистої тканини молочної залози. Це найпоширеніше онкологічне захворювання у жінок. Кількість випадків раку молочної залози постійно зростає. Щороку від цієї недуги гине близько півмільйона жінок у всьому світі.
За даними національного реєстру онкологічних хвороб в Україні щорічно захворювання на рак молочної залози діагностують у 16,5 тисяч жінок і понад 100 чоловіків (без врахування даних Донецької, Луганської областей, АР Крим та м. Севастополь).
Шанс на успішне подолання цієї хвороби становить понад 90%, але тільки за умови її раннього діагностування, тобто на 1-2 стадії захворювання.
Кожній четвертій жінці рак грудей діагностують уже на ІІІ–ІV стадії, коли ефективність лікування значно знижується. Однак, у переважної більшості українців немає звички проходити регулярні медичні обстеження, а під час пандемії COVID-19, карантину та воєнного стану кількість діагностувань значно скоротилася.
Наголошуємо, що кожна жінка один раз на рік зобов'язана відвідувати мамолога - робити ультразвукову діагностику або мамографію. Це дозволить лікарю побачити утворення як раку молочних залоз, так і мастопатії.
Мастопатія виявляється у 50-90% жінок дітородного віку. Це доброякісне новоутворення часто може перерости в рак молочних залоз.
Серед можливих причин виникнення мастопатії виділяють:
генетичний фактор;
хвороби щитоподібної залози;
ранній початок менструації - до 12 років; перша вагітність після 35 років;
відсутність вагітності протягом життя;
відмова від грудного вигодовування або переривання ГВ;
хронічний стрес; діабет; гінекологічні хвороби; аборти;
шкідливі звички: куріння, зловживання алкогольними напоями (підвищується рівень естрогену в крові);
гормональний дисбаланс.
Мастопатія вимагає спостереження і своєчасної діагностики.
Симптоми і перші ознаки: як виявити рак грудей
Доволі важко самостійно визначити рак грудей, оскільки симптоми з’являються уже на більш пізніх стадіях. Про рак грудей можуть свідчити:
-
безболісні щільні утворення в грудній залозі;
-
виділення чи деформація сосків;
-
зміна шкіри грудей (набряк, відчуття стягнення, почервоніння тощо).
Під час появи больових відчуттів, виділень з соска, ущільнень негайно звертайтеся до лікаря.
Чоловіки рідко підозрюють в себе рак молочної залози, що істотно ускладнює його виявлення на початковій стадії. Зазвичай пацієнти звертаються за допомогою на останній стадії, коли вже з'являються яскраво виражені симптоми: сильні болі та характерні виділення із сосків.
У групі ризику чоловіки у віці 60-70 років.
Для діагностики та визначення стадії РМЗ застосовуються:
-
УЗД;
-
КТ – комп'ютерна томографія;
-
ПЕТ-КТ – позитронно-емісійна та комп'ютерна томографія;
-
МРТ – магнітно-резонансна томографія;
-
дослідження онкомаркерів;
-
біопсія;
-
аналіз крові на гормони;
-
остеосцинтиграфія; дуктографія;
-
лабораторні дослідження виділень із соска.
Процес розвитку раку грудей поділяється на 5 стадій.
-
Нульова стадія. Ракових клітин поза пухлиною немає. Розпізнати рак грудей на цьому етапі вдається дуже рідко.
-
Перша стадія. Пухлина може досягати в діаметрі до 2 см, визначається в основному лікарем, оскільки самостійно відчути її на дотик важко через відсутність чітких меж.
-
Друга стадія. Пухлина збільшується до 5 см. Ракові клітини вражають пахвові лімфатичні вузли.
-
Третя стадія. Пухлина перевищує 5 см. Лімфовузли переважно вражені.
-
Четверта стадія. Метастази переходять на інші органи – легені, печінку та ін.
Профілактика
Кожна людина може допомогти тілу залишатися максимально здоровим, для цього важливі: збалансована дієта, здорова вага, відмова від куріння, обмеження алкоголю, регулярні заняття фізкультурою та спортом.
Але слід розуміти, що здоровий спосіб життя не гарантія відсутності раку, а шлях до зниження ризику захворіти.
Деякі жінки потрапляють до групи високого ризику розвитку раку молочної залози через спадкові фактори. Наприклад, якщо у кількох близьких родичів (жінок та/або чоловіків) був діагностований рак молочної (грудної) залози, особливо в молодому віці, висока ймовірність наявності мутації в генах.
"Тому памʼятайте, що запорука вашого здоровʼя - регулярне відвідування сімейного лікаря", - нагадують лікарі.
Бережіть своє здоров'я!
Начальник Богородчанського відділу Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ»
Валентина Левицька
16.10.2023 року
Всесвітній день здорового харчування
Чого гріха таїти, люди часто нехтують принципами здорового харчування, і це суттєво знижує якість життя і, врешті, несе загрозу їх здоров’ю. Близько половини українців мають зайву вагу або ожиріння.
Харчування – один із ключових факторів попередження низки хронічних захворювань. В той же час, це і фактор ризику, бо завжди залишається свідомим вибором кожної окремої людини.
Фахівцями громадського здоров’я України розроблені відповідні рекомендації з врахуванням наших національних традицій і звичок.
Це доступно і просто, хоч вимагає самодисципліни і трохи часу.
У ЧОМУ ПРОБЛЕМИ?
Українці їдять 12-15 грамів солі замість рекомендованих 5.
Як ви думаєте, скільки цукру з’їдає наш співвітчизник за рік?
- в середньому 32 кг цукру ( 2,7 кг на місяць), тоді як в Європі 26 кг за рік. Більше їдять українці й шкідливих жирів – понад 18 кг на рік.
Експерти ВООЗ визначають погане харчування та нестачу фізичної активності головним глобальним ризиком для здоров’я. Кожна третя дитина у світі захворює на діабет саме через сучасні тенденції в харчуванні. А ожиріння (після паління) є найпоширенішим у світі фактором виникнення та розвитку соціально-небезпечних хвороб. Очікувана тривалість життя в Україні майже на 10 років нижча, ніж в економічно розвинених країнах Європи.
ЩО РЕКОМЕНДУЮТЬ ФАХІВЦІ?
Намагайтесь споживати корисні продукти з усіх груп щодня:
– Овочі та бобові;
– Фрукти та ягоди;
– Цільні злаки та горіхи;
– Молочні та кисломолочні продукти;
– Риба, м’ясо, яйця;
– Корисні олії та жири.
Пропонуємо до уваги сім рекомендацій щодо здорового харчування, які допоможуть скласти власний збалансований раціон із корисних харчових продуктів.
1 КАЛОРІЇ
Адекватна калорійність. Їжте рівно стільки, скільки потрібно для того щоб організм наситився поживними речовинами, вітамінами та мікроелементами.
Не відволікайтесь під час їжі на телевізор, комп’ютер чи смартфон, ви можете не помітити, як з’їсте забагато некорисної їжі.
2 КОРИСНА ЇЖА
Їжте корисне. Споживайте більше овочів, фруктів. Якщо немає можливості їсти багато свіжих овочів та фруктів, замініть їх мороженими, сушеними або консервованими. Слідкуйте, щоб в консерваціях не було забагато цукру або солі.
3 ШКІДЛИВА ЇЖА
Не їжте багато солоного, жирного та солодкого. Споживання таких продуктів збільшує ризик з’їсти більше, ніж потрібно.
Не плутайте емоції з голодом. Якщо дуже хочеться солодощів, дозвольте собі маленьку порцію. А краще з’їжте фруктів або випийте води.
Споживайте не більше 50 г цукру (10 чайних ложок) на день. Але прагніть до зменшення цієї порції ще вдвічі — до 25 г. Пам’ятайте, що найбільше цукру є в солодких газованих напоях.
4 РЕЖИМ
Дотримуйтесь режиму харчування. Графік харчування у кожного свій, але:
-
ніколи не пропускайте сніданок, намагайтесь снідати протягом першої години після підйому та вечеряйте не менше ніж за 2-3 години до сну.
-
Робіть 1-2 корисні перекуси до та після обіду.
Не поспішайте, витрачайте на трапезу 20-30 хвилин, на перекус — не менше 10 хвилин.
5 ПИЙТЕ
Пийте не більше 200 мл (1 склянки) фруктового соку на день, адже він містить велику кількість простих вуглеводів. Свіжі овочі та фрукти корисніші, ніж сік, який містить набагато менше харчових волокон.
Необхідна складова доброго самопочуття і відмінного здоров’я – це чиста, якісна вода. Важливо на протязі дня випивати до двох літрів рідини, з яких чиста вода повинна складати дві третіх.
6 ХАРЧОВА БЕЗПЕКА
Не розморожуйте продукти при кімнатній температурі, краще перекласти їх на полицю холодильника (4°C). Приготовані страви не тримайте без холодильника більше 2 годин. Доводьте супи до кипіння, добре підігрівайте раніше приготовану їжу.
Не споживайте недоброякісні продукти, термін зберігання яких минув.
7 РУХАЙТЕСЬ
Ведіть активний спосіб життя, приділяйте спорту не менше 30 хвилин на день.
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
16.10.2023 року
Інформаційно - просвітницька кампанія “Стань на варті свого серця”

Громадським об’єднанням “Життя” у співпраці з Центром громадського здоров’я МОЗ України розроблено план інформаційно-просвітницької кампанії з профілактики серцево-судинних захворювань та пропаганді здорового способу життя. До цієї роботи активно долучились спеціалісти ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб Міністерства охорони здоров’я України».
Серцево-судинні захворювання — причина №1 передчасної смертності українців. Інфаркт, інсульт, артеріальна гіпертензія та інші хвороби серця й судин призводять до 64% усіх летальних випадків в Україні. А основна група ризику — саме чоловіки працездатного віку. До того ж нині серцево-судинні захворювання все частіше трапляються серед молоді. Поступово інфаркту чи інсульту стає байдуже, скільки тобі років - 50 чи 25.
Проте розвитку захворювань можна запобігти. Здоров’я серця — повинно бути щоденним вибором. Ось як крок за кроком можна змінити свій спосіб життя на більш здоровий:
- кинути курити тютюнові вироби та електронні пристрої для куріння
- відмовитися від вживання алкоголю
- харчуватися збалансовано й здорово
- бути фізично активним
Треба пам'ятати що під час війни цінність життя та здоров’я є особливо високою. А зміна способу життя не лише підтримає здорове серце, а й зменшить рівень стресу та допоможе мислити позитивно.
Серцево-судинні захворювання здебільшого є результатом установленого способу життя.
Основною причиною інфарктів, інсультів та інших серцевих захворювань є саме нездорова поведінка. Однак можна зберегти своє серце, якщо піклуватися про здоров’я щодня.
Існує міф: алкоголь знімає стрес. Та насправді алкоголь це депресант, який пригнічує нервову систему та лише посилює тривожний стан. Токсична дія спиртного шкодить організму. Клітини серцевого м’яза особливо чутливі до алкоголю і при цьому повільно відновлюються. Як результат, підвищується ризик розвитку кардіоміопатії, ішемічної хвороби серця, артеріальної гіпертензії, ураження артерій та інсульту. Побутує ще один міф - мовляв, помірна кількість алкоголю не загрожує організму. Але це не так.
Як наголошує Всесвітня організація охорони здоров’я - безпечної дози алкоголю не існує. Ні одного келиха, ні половини склянки!
Окремої уваги заслуговує негативний вплив тютюнопаління на організм в цілому. Слизові оболонки дихальної системи знаходяться в стані хронічного запалення, послаблюються захисні механізми. Працюючі в умовах ризику захворіти з причини запиленості повітря робочої зони, виробляють матеріальні цінності та інші блага, за що отримують заробітну плату.
Курці навпаки – витрачають гроші на сигарети, а пізніше на лікування хвороби.
Кожен п'ятий українець — курить. І щороку ця смертельна залежність забирає 130 тисяч життів в Україні.
Саме через куріння серцево-судинна система перестає нормально функціонувати. Під впливом тютюнового диму клітини крові налипають на стінки судин та утворюють тромби, а це може призвести до стенокардії, інфаркту або інсульту. До того ж куріння підвищує артеріальний тиск та призводить до артеріальної гіпертензії.
Вживання тютюну — це залежність, проте відмовитися від неї під силу кожному.
Найбільш ефективним і рентабельним лікуванням захворювань легень у курців є відмова від куріння.
Станьте на варті свого серця - дбайте про його здоров’я щодня!
Лікар з загальної гігієни
Богородчанського відділу
Івано-Франківського районного відділу
ДУ “Івано – Франківський ОЦКПХ МОЗ”
Богдан Левицький
12.10.2023 року
ГРИБИ: ПРОФІЛАКТИКА ОТРУЄНЬ ТА ПЕРША ДОПОМОГА

Страви з грибів — традиційний продукт у раціоні харчування мешканців багатьох регіонів України. На території нашої країни росте майже 2 000 видів шапинкових грибів, до 500 з них вважають їстівними. Найчастіше гриби використовують як приправи до страв або ж у консервованому вигляді.
Гриби є доволі специфічним продуктом, що містить значну кількість азотистих речовин, зокрема білків, а також жирів, вуглеводів, деякі вітаміни (В1, РР), мінеральні речовини (зокрема фосфор). Клітковина хітин, що входить до їхнього складу, майже не перетравлюється у шлунково-кишковому тракті, тому гриби вважають «важкою» їжею.
Вживати гриби не рекомендовано вагітним, жінкам, які годують грудьми, та літнім людям. Не варто годувати грибами чи стравами з них дітей до 12 років.
Як не отруїтися грибами
-
Найкраще відмовитися від споживання дикорослих грибів, замінивши їх грибами, вирощеними штучно, котрі підлягають контролю та продаються в торговельній мережі.
-
Не купуйте гриби на стихійних ринках.
-
Уважно оглядайте гриби: звертайте увагу на колір капелюшка, губки, ніжки.
-
Збирайте лише добре знайомі вам гриби. За найменшого сумніву одразу викиньте гриб, не залишайте його поряд з іншими.
-
Не беріть занадто молоді чи старі гриби — їх легко переплутати з отруйними.
-
Не збирайте гриби поблизу трас, промислових підприємств, забруднених територій: гриби вбирають в себе широкий спектр отруйних речовин, зокрема важкі метали.
-
Не збирайте гриби в посушливу погоду: в цей час гриб пересихає, віддавши воду і збільшивши концентрацію токсинів.
-
Не куштуйте сирі гриби.
-
Вдома ще раз ретельно перевірте гриби: всі сумнівні треба викинути.
-
Готуйте гриби протягом першої доби після збирання.
-
Варіть гриби не менше трьох разів, щоразу в свіжій підсоленій воді не менше 30 хв.
-
Зберігайте страви з грибами в холодильнику в емальованому посуді не більше доби.
Симптоми отруєння грибами
Ознаки отруєння грибами можуть проявитися як через 30 хв. після споживання, так і протягом кількох днів:
-
нудота;
-
блювота;
-
різкий біль у животі;
-
діарея;
-
запаморочення;
-
підвищення температури тіла;
-
зниження пульсу;
-
задуха;
-
судоми;
-
відтік крові від кінцівок (холодні руки та ноги);
-
марення, поява галюцинацій.
За наявності будь-якого з наведених симптомів негайно викликайте лікаря!
Перша допомога у разі отруєння грибами
-
терміново телефонуйте до «швидкої» — загальний номер 103;
-
промийте шлунок простою водою;
-
дотримуйтеся постільного режиму;
-
пийте багато рідини (вода, підсолена вода чи прохолодний чай) — це допоможе відновити водно-сольовий баланс та вивести токсини;
-
прийміть сорбенти.
Категорично заборонено вживати алкогольні напої, будь-яку їжу чи молочні та кисломолочні продукти — це може прискорити всмоктування токсинів у організм.
Не займайтеся самолікуванням, це небезпечно для життя!
Залишки грибів або грибних страв слід обов’язково зберегти, адже лабораторне їх дослідження допоможе з’ясувати причину отруєння та призначити правильне лікування
Бактеріолог мікробіологічної
лабораторії Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Оксана ПИЛИПІВ
10.10.2023 року
Хронічні захворювання органів дихання
Серед хронічних захворювань органів дихання, поширеним є хронічне обструктивне захворювання легенів (ХОЗЛ). Причиною розвитку захворювань є куріння, забруднення повітря навколишнього середовища (всередині приміщень, атмосферного повітря), алергени та професійні чинники ризику.
Говорячи про причини розвитку захворювань органів дихання, не можна не торкнутися сучасного способу життя, умов праці, паління, зловживання алкоголем. Якщо велика кількість людей довго перебуває в одному приміщенні (особливо погано провітрюваному), тоді істотно зростає ризик захворіти на ГРВІ, бронхіт або пневмонію. Кондиціонер, який ми використовуємо для охолодження або підігріву повітря, також сприяє тому, що мікроорганізми розмножуються і поширюються в приміщенні, викликаючи інфекційно-запальні захворювання. Від ксероксів і принтерів, якими переповнені офіси, при роботі з папером в повітря виділяється паперовий пил, а також можливі такі хімічні речовини, як озон. Це сприяє зниженню захисних сил організму та провокує розвиток захворювань.
Особливу увагу слід звернути на належні умови праці у виробничих приміщеннях. Основним фактором, як негативний чинник, є запиленість робочої зони. Пил є органічним (наприклад мучний) та неорганічний (на каменедробилках). Для зниження концентрації пилу, яка попадає в дихальні шляхи, потрібно використовувати засоби індивідуального захисту (респіратори та ін.). Неабияку роль у профілактиці захворювань відіграють обов’язкові медичні огляди при прийомі на роботу, так і періодичні у встановлені терміни.
Вищевказане дозволяє не допускати до робіт із запиленістю робочої зони робітників зі схильністю до захворювань органів дихання та рекомендувати вивільнення з таких умов праці на ранніх стадіях захворювання. Атестація робочих місць за умовами праці надає пільги та компенсації (при наявних шкідливих факторах). Це може бути скорочений робочий день, додаткова відпустка і т.д. Згідно вимог нормативних документів повинен проводитись контроль повітря робочої зони на предмет запиленості.
Окремої уваги заслуговує негативний вплив тютюнопаління на організм в цілому. Слизові оболонки дихальної системи знаходяться в стані хронічного запалення, послаблюються захисні механізми. Працюючі в умовах ризику захворіти з причини запиленості повітря робочої зони, виробляють матеріальні цінності та інші блага за що отримують заробітну плату. Курці навпаки – витрачають гроші на сигарети, а пізніше на лікування хвороби.
Найбільш ефективним і рентабельним лікуванням ХОЗЛ у курців є відмова від куріння.
Звертання до лікаря зазвичай відбувається при появі характерних симптомів хвороб органів дихання: сухому або вологому кашлю, задишки у стані спокою або при фізичному навантаженні, болю в грудній клітці, підвищенні температури тіла. Нерідко хвороби органів дихання є випадковими знахідками при рентгенологічному обстеженні. Запідозрити те чи інше захворювання органів дихання можна вже на підставі скарг і аускультативної картини легень. Лікування хвороб легенів спрямоване на розрідження мокротиння, зменшення її кількості і полегшення евакуації з бронхіального дерева, розширення бронхів, зняття спазму бронхіальних м’язів, зняття запального процесу в бронхолегеневій системі, нормалізацію газообміну в легеневій тканині. Найпростішими заходами профілактики хвороб легенів є відмова від паління, створення безпечних умов праці, здоровий спосіб життя і проходження планового огляду у терапевта не рідше чим один раз на рік.
Лікар з загальної гігієни
Богородчанського відділу
ДУ "Івано- Франківський Богдан ЛЕВИЦЬКИЙ
09.10.2023 року
Ментальне здоров’я «на часі».
У березні 2023 року в Україні стартувала комунікаційна кампанія «Ти як?» Всеукраїнської програми ментального здоров'я за ініціативою Олени Зеленської, мета якої – сприяти формуванню в суспільстві культури піклування про ментальне здоров’я.
Першим викликом комунікаційної кампанії було донести людям, що вони, їхнє самопочуття «на часі». Що ментальне здоров’я так само важливе, як і фізичне. Що це один із факторів, який впливає на продуктивність людини, її здатність відновлюватися, відбивати атаки стресових чинників. А ще – здолати стигму, яка заважає звернутися по допомогу, якщо внутрішніх ресурсів замало.
За класифікацією ВООЗ , ментальне здоров'я — це стан щастя та добробуту, в якому людина реалізує свої творчі здібності, може протистояти життєвим стресам, продуктивно працювати та робити внесок у суспільне життя.
Коли людина ментально здорова, то вона розуміє свої емоційні стани, здатна будувати стосунки з іншими, вона відкрита для навчання і розвитку, отримує задоволення від життя.
Сьогодні потребують психологічної допомоги дуже багато категорій людей - і військові. і діти, і переселенці, і ті, хто втратив на війні рідних близьких, і багато інших. Первинна медична допомога повинна стати основою надання послуг в сфері психічного здоров`я.
Психічні розлади становлять проблему і навіть загрозу, адже сьогодні близько 14% усіх відомих захворювань стосуються власне ментальних проблем.
Психічне здоров’я значною мірою залежить від атмосфери у сім’ї, дитячого досвіду, соціального оточення. Особливо важливим є сприятливе середовище зростання для дітей та підлітків, у яких психіка лише формується.
Що важливо для підтримання ментального здоров’я на належному рівні?
-
розвиток емоційного інтелекту в дітей: сприйняття і розуміння своїх емоцій допоможе їм у дорослому віці вправніше керувати своїм станом;
-
організація здорової атмосфери в родині, налагодження режиму дня для маленьких дітей;
-
соціальна підтримка незахищених верств населення (наприклад, матерів-одиначок, жінок, що постраждали від насильства, людей з інвалідністю);
-
локальні програми з підтримання психічного здоров’я — у школах, університетах, на підприємствах.
Підтримувати власне ментальне здоров’я можна самостійно. Для цього необхідно:
-
дбати про режим сну;
-
уникати стресових ситуацій та навчитись адекватно на них реагувати;
-
збалансувати харчування і додати фізичної активності .
Межі між психічним благополуччям і хворобою розмиті. Є чимало станів «на межі». Їхні прояви різноманітні та не завжди викликають підозру.
Слід зауважити, що між психікою та всіма системами організму існує міцний зв’язок, тож ще до діагностування психічного розладу можуть проявлятись соматичні захворювання.
Головні ознаки порушення психологічної рівноваги та перші “дзвіночки” ментальних розладів за даними ВООЗ:
-
фізичні (порушення сну, больові відчуття у будь-якій частині тіла)
-
емоційні (постійне відчуття страху, тривоги, журби)
-
когнітивні (труднощі з чітким мисленням, порушення пам’яті)
-
поведінкові (агресія, зловживання алкоголем чи наркотиками, неспроможність виконувати повсякденні функції)
-
перцептивні (наприклад, пацієнту здається, що він бачить або чує те, чого не помічають інші)
Насправді ознаки розладів дуже індивідуальні і відрізнити їх може лише лікар. Тому займатися самодіагностикою не варто.
Існують маркери, за якими людина вважається соціально здоровою:
-
легко адаптується до соціального середовища та його змін
-
зберігає почуття гідності, може приймати рішення без зайвого тиску
-
прагне вирішувати проблеми соціального значення, може привертати до них увагу інших
-
проявляє креативність під час розв’язання соціальних проблем
-
прагне до саморозвитку в соціальному та економічному напрямах
-
готова себе змінювати і вдосконалювати, дисциплінувати і навчатися.
Так, соціальне здоров’я людини значною мірою залежить від стану суспільства загалом та економічно-політичної ситуації в країні. Проте починати варто завжди з себе.
Що можна зробити задля підтримки власного соціального здоров’я?
-
покращити свої побутові умови, а при можливості – умови проживання
-
за необхідності змінити роботу
-
позбутись шкідливих звичок
-
формувати здорові звички як для себе, так і для своєї сім’ї
-
встановлювати соціальні зв’язки і взаємодіяти з іншими: з родиною, друзями, партнерами, сусідами, колегами
-
долучитись до допомоги вразливим групам населення.
Тож подбайте про своє психічне здоров’я та здоров’я своїх близьких!
Завідувач відділення епіднагляду та
профілактики неінфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Лілія КОНЦУР
03.10.2023 року
Небезпека отруєння чадним газом.

У зв’язку зі зниженням температури повітря , початком опалювального сезону зростає ризик отруєння чадним газом . Це оксид вуглецю, що утворюється, якщо горіння відбувається в умовах браку кисню. Підступність впливу на організм полягає в тому, що він не має кольору, запаху чи смаку
Чадний газ можуть виділяти дров’яні, газові, вугільні печі та каміни, двигуни внутрішнього згорання, бензинові або дизельні генератори.
У кровоносній системі чадний газ з'єднується з гемоглобіном. Утворюється зовсім нова речовина – карбоксигемоглобін. Кров втрачає здатність переносити кисень до тканин. Тому дуже швидко розвивається киснева недостатність.
Гіпоксія- це сильний дефіцит кисню, який може призвести до незворотних пошкоджень мозку, серця або легень.
Симптоми отруєння чадним газом
Серед основних симптомів: головний біль, слабкість, відчуття втоми, нудота, прискорене дихання, запаморочення, сплутана свідомість, ціаноз шкіри.
Ступінь отруєння залежить від концентрації чадного газу і часу, протягом якого людина його вдихала.
Розрізняють три ступені тяжкості отруєння.
При легкому ступені постраждалий відчуває шум у вухах; запаморочення; порушення зору – мерехтіння, крапки перед очима; сухий кашель; нестача повітря, задишка; сльозотеча; нудота; гіперемія (почервоніння) шкірних покривів та слизових оболонок; тахікардія; підвищення артеріального тиску.
При середньому ступені тяжкості до попередньої стадії додаються: сплутаність свідомості, можлива втрата свідомості на короткий час; блювання; галюцинації, як зорові, так і слухові; нескоординовані рухи; біль у грудях стискаючого характеру.
Перша допомога при отруєнні чадним газом
Щоб надати першу допомогу, постраждалого потрібно винести на вулицю та викликати швидку. Під голову можна покласти подушку або згорнуту ковдру і розстібнути тугий одяг.
Небезпечні сполуки, які утворюються в організмі людини при отруєнні чадним газом, нестійкі. На свіжому повітрі вони швидко розпадаються.
Щоб уберегтися від отруєння, потрібно регулярно перевіряти вентиляційні канали та димоходи, провітрювати приміщення.
Можна також встановити спеціальний прилад для визначення концентрації чадного газу.
Не можна залишати ввімкнені газові прилади без нагляду, а також каміни та буржуйки.
Для обігріву приміщення дозволяється використовувати лише призначені для цього прилади.
Заборонено обігрівати квартиру газовою плитою.
Бензинові або дизельні генератори необхідно встановлювати лише на вулиці.
Обережними варто бути й з туристичними пальниками.
При найменших підозрах на отруєння чадним газом необхідно вимкнути усі прилади, які можуть його виділяти.
Відкрити вікна та впустити повітря у приміщення.
Викликати аварійну газову службу 104 або рятувальників за номером 101.
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Богдан ЛЕВИЦЬКИЙ
29.09.2023 року
Акція «Всесвітній День серця» відбулася 29 вересня 2023 року в Лисецькій територіальній громаді,
яка проводиться в Івано-Франківській області з ініціативи Центру громадського здоров’я МОЗ України, Державної установи «Івано-Франківський ОЦ КПХМОЗ».





Серед найважливіших проблем зі здоров’ям в Лисецькій ТГ на першому місці знаходяться хвороби серця, інфаркт та інсульт - 61%.
Підступність серцево-судинних захворювань у тому, що їх важко помітити на ранній стадії та вчасно звернутися за кваліфікованою допомогою.
Дуже часто причиною серцево-судинних захворювань є спосіб життя і так звані поведінкові фактори ризику – тютюнокуріння, низька фізична активність, вживання алкоголю, нездорове харчування. Це ті фактори, які залежать від кожної людини.
Тому мета акції – донести до населення інформацію про важливість здорового способу життя для збереження здоров’я, а також надати всі можливі медичні послуги .
Протягом акції всі бажаючі мали змогу провести лабораторні дослідження та отримати кваліфіковані медичні консультації.
-
Електрокардіограма - 25 осіб;
-
Антропометрія з визначенням індексу маси тіла- 48, в т.ч. 14- з відхиленням вище норми, 5- нижче норми;
-
вимірювання артеріального тиску - 51, з відхиленням - 20, в т.ч. вище норми – 17;
-
визначення рівня кисню в крові - 48
-
вимірювання рівня глюкози в крові - 46; з відхиленням- 17
-
вміст холестерину в крові – 15;
Проведено тестувань на ВІЛ/СНІД- 30.
Вакцинувалися проти дифтерії і правцю - 4 особи;
в рамках наздоганяючої вакцинації проти кору, паротиту, краснухи- щеплено 2 дитини .
Акцію відвідали понад 120 осіб. Надано консультацій:
терапевта - 45;
кардіолога - 38;
невролога - 16.
Висловлюємо подяку організаторам ( ДУ «Івано-Франківський ОЦКПХМОЗ»
(Руслан Савчук), КНП «Лисецька лікарня» (Зенон МАКОТА), Лисецька територальна громада (Анатолій ЛУЩАК), а також медичним працівникам за надані послуги та злагоджену роботу.
Усім бажаємо доброго здоров’я!
Богородчанський відділ
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ»
27.09.2023 року
Щодо перебігу додаткової («наздоганяючої») вакцинації проти кору, паротиту, краснухи.
В рамках додаткової («наздоганяючої») вакцинації проти кору, паротиту, краснухи закладами охорони здоров’я КНП «Лисецька лікарня» станом на 26.09 проведено 137 щеплень. Відповідно до проведеного у квітні мікропланування в Лисецькій ТГ підлягають щепленням 350 дітей до 17 років. Відсоток охоплення щепленнями запланованих дітей становить 39,1% (враховано кількість щеплень від 01.05.2023р.). Темпи вакцинації залишаються низькими. Медиками встановлено, що 52 дітей перебуває за кордоном, 62 – не вакциновані через відмову батьків.
Загалом в області понад 36 тисяч дітей заплановані на додаткову вакцинацію і на даний час охоплено щепленнями тільки 34,6%. Зважаючи на високий ризик спалаху кору в осінньо-зимовий період 2023-2024 років, питання додаткової вакцинації надважливе. Забезпечити виконання запланованих щеплень дітям до 17 років і запобігти ймовірному спалаху кору – це спільне завдання і відповідальність медиків, освітян, керівництва громад і батьків.
Ймовірні спалахи кору в освітніх закладах можуть зупинити навчально-виховний процес, інфіковані особи матимуть ризики виникнення тяжких ускладнень, інколи летальних. Також хворі діти можуть стати джерелом інфекції для дорослих, у яких, зазвичай, кір має важкий перебіг.
Спеціального лікування від кору нема. Найкращий захист — вакцинація.
В Україні є комплексна вакцина від кору, паротиту і краснухи (КПК). Вона безпечна і ефективна Для найкращого захисту дитина має отримати дві дози КПК-вакцини (згідно Національного календаря – діти в 1 рік і в 6 років). Пропущені щеплення слід надолужити якнайшвидше.
Відмовившись від вакцинації, батьки ризикують здоров’ям і життям своїх дітей.
27.09.2023 року
2 жовтня - Всесвітній день тверезості та боротьби з алкоголізмом.


У 2008 році під час Всесвітньої асамблеї охорони здоров'я у Женеві Індія запропонувала провести Всесвітній день тверезості та боротьби з алкоголізмом.
День тверезості – це добра традиція, започаткована ще в минулому столітті. Перше святкування Дня тверезості відбулося в дореволюційній Україні в 1911 році в Дніпрі під гаслом «В тверезості – щастя народу».
Священнослужителі, представники інтелігенції хотіли об’єднати суспільство, протиставивши алкогольній залежності цінності здорового способу життя, і в 1913 році це свято отримало статус офіційного. У той час Україна була однією з найбільш мало питущих країн Європи (4,7 літри в рік на душу населення). У 1914 році, перед Першою світовою війною, було видано царський указ про заборону виробництва і продажу всіх видів алкогольної продукції на всій території України. Проте ліберальні економічні «гайдаровскіе» реформи, розпочаті в 1992 р, привели до того, що Україна буквально досягла «дна» в споживанні алкоголю.
Була скасована державна алкогольна монополія. Почалося масове завезення на територію відносно дешевого спирту з Бразилії, Бельгії та інших країн, що став головною сировиною для виробництва дешевої, в тому числі нелегальної, горілки. За даними Держкомстату СРСР, споживання на душу населення алкогольних напоїв становило: 1906-1910 рр. - 3,4 літра; 1913 р.- 4,7 літра; 1915 р.- 0,2 літра. 1925 р.- 0,88 літра; 1940 р.- 1,9 літра; 1970 г. – 6,7 л.
У 1994-1995 роках споживання алкоголю в Україні досягло найбільшого за всю історію країни рівня – 15-18 літрів на людину в рік і зараз фактично не зменшується. А 18 літрів чистого алкоголю відповідає 90 півлітровим пляшкам на душу населення (включаючи всіх немовлят) на рік.
Відновлено традицію проведення Дня тверезості знову таки, в Дніпрі, у 2005 році. На жаль, проблема боротьби з алкоголізмом залишається відкритою по сьогодні.
За даними ВООЗ щорічно близько 3,3 мільйона чоловік помирають від згубного впливу алкоголю. Особливо жахлива статистика смертності серед молодих людей, а саме від 25 до 39 років. 25% смертей в молодому віці обумовлено вживанням спиртних напоїв. 80-85% підлітків систематично приймають спиртне; 90% важких злочинів скоюються в стані сп’яніння; 60% аварій відбувається з вини нетверезих водіїв.
Які заходи щодо боротьби з алкоголізмом вживаються в інших країнах?
Ірландія – перша країна у світі, де продавців зобов’яжуть маркувати алкогольну продукцію яскраво оформленими попередженнями про наслідки від вживання алкоголю для здоров’я. З травня 2026 року, коли закон набуде чинності, на етикетках з’являться профілактичні написи, подібні до тих, якими вже давно маркують пачки цигарок.
Доведено, що алкоголізм є причиною більше ніж 200 серйозних порушень здоров'я. За даними Національного інституту проблем зловживання алкоголем і алкоголізму (США), швидка дія алкоголю, в тому числі і підвищення його концентрації в крові, проявляється вже через 10 хвилин після першого ковтка. Які ж довгострокові наслідки впливу алкоголю на організм?
Багато людей переконані, що келих червоного вина, який містить антиоксиданти, знижує ризик виникнення серцево-судинних захворювань, але що може статися, коли келих перетворюється в цілу пляшку? У 2022 році Всесвітня федерація серця оприлюднила аналітичний звіт, який розвінчує думку про те, що алкоголь корисний для серця.
При кардіоміопатії, спричиненій зловживанням алкоголем, людина відчуває перевтому, збільшується печінка, з’являється постійний кашель, аритмія. Зловживання алкоголем призводить також до підвищення артеріального тиску, гіпертрофії серцевого м'язу, інфаркту міокарду, інсульту.
Етанол, що міститься в алкогольних напоях, пошкоджує численні ділянки головного мозку. Це призводить до змін у поведінці і настрої людини, що виявляється в депресії, тривожності, погіршенні пам’яті, порушенні координації рухів, судомах.
Ризик виникнення раку
Зловживання алкоголем може призвести до раку різних органів, у тому числі ротової порожнини, стравоходу, горла, печінки і т. д. Етанол (алкоголь) викликає рак через біологічні механізми, оскільки сполука розпадається в організмі. Алкоголь є токсичною, психоактивною речовиною, яка викликає залежність, і був класифікований Міжнародним агентством з дослідження раку як канцероген групи 1. Це група найвищого ризику, до якої також входять азбест, радіація та тютюн.
Печінка
За даними ВООЗ, щороку у світі від цирозу печінки та його ускладнень помирає понад 1 млн людей. За прогнозами, в найближчі десятиліття число пацієнтів, які страждають цирозом, збільшиться більш ніж на 60%.
Науковцями ДУ «Інститут загальної та невідкладної хірургії імені В. Т. Зайцева НАМНУ встановлено, що найвищий показник померлих від цирозу печінки відзначався у 2009 році (19.12%), а найменший – 2002 році (9.03%).
При порівнянні двох півперіодів 2001-2010 рр. та 2011- 2020 рр. виявлено, що у 2011-2020 рр. достовірно зросла кількість померлих від цирозу печінки у віці 41-60 років з 50.1 до 78.39% (переважно чоловіки).
Підшлункова залоза
Вживання великої кількості алкоголю може викликати порушення діяльності підшлункової залози: зниження секреції травних ферментів, порушення їх відтоку в кишечник. Розвивається панкреатит (гострий або хронічний). Симптомами гострого панкреатиту є біль у животі, нудота, блювання, прискорене серцебиття, діарея, підвищення температури. Хронічний панкреатит поступово руйнує залозу, приводячи до діабету і навіть до її некрозу.
Нирки
Алкоголь має потужний сечогінний ефект. Нирки змушені працювати в посиленому режимі, поступово вони втрачають здатність справлятися зі своїми функціями, фільтраційною та видільною. Порушується водно-електролітний та кислотно-лужний баланс, обмін речовин, що позначається на роботі всіх систем організму. Так розвиваються небезпечні для життя стани.
Всесвітня організація охорони здоров’я склала рейтинг країн за вживанням алкоголю населенням. Алкоголізм перебуває на третьому місці серед факторів, що викликають смертність серед населення.
Україна знаходиться на 4 місці, так як на одного жителя припадає близько 15-18 літрів спирту в рік. За статистикою в Україні найбільш популярні міцні спиртні напої: на них припадає 51%, пиво – 38%, а вино – 11%.
Часте явище – алкогольне отруєння, яке в 27% випадків закінчується смертельним результатом. Переважно причинами смертей є отруєння етанолом – 74%, так як багато п’ють сурогати алкоголю (неякісні, дешеві продукти). Нерідко трапляється смерть від надмірного вживання алкоголю.
В той же час, ми повинні констатувати, що в галузі боротьби з алкоголізмом в Україні не зроблено необхідних відповідальних кроків, окрім декларацій.
Алкоголь як переможець, є дійсно безперечною і ефективною розв'язуючою серединою.
Розв'язує він: подружжя, сім'ї, дружбу, банківські рахунки, печінкові клітини, мозкові клітини...і т.д. Не розв'язує тільки - жодних людських проблем.
Насамперед людство повинно звільнитися від тотального тиску громадської думки, від тотального терору пияцтва. Треба звільнитися від страху, який призводить до того, що доросла людина, жінка чи чоловік, який, можливо, навіть носить хрестик, блідне при одній лише думці, що в товаристві, де його будуть вгощати алкоголем, повинен сказати: "Дякую, я не п'ю". Всі бояться. Усі капітулюють. Насамперед це ті, яким пити не можна – залежні алкоголіки. Ця армія нараховує півтора мільйони рабів.
Це алкогольний терор. Товариський примус випити. Слово "мушу", яке найчастіше вживається в таких ситуаціях: мушу, мусів випити, не було іншого виходу. Науково обґрунтовано, що для кожного з них є лише одна дорога порятунку: бути абстинентом до кінця життя, бо завжди буде алкоголіком. Він може відмовитися від першої чарки, але ніколи - від другої. І йдеться власне про цю одну чарку, бо вона для алкоголіка є вирішальною.
Вона для алкоголіка є початком трагедії. І блідий страх нападає на людей відважних, навіть шляхетних, розумних, коли уявляють собі ситуацію, в якій будуть змушені сказати "ні" першій чарці. Тому переважна більшість говорить: "так", "мушу". І тому ця величезна армія, півтора мільйони нещасних алкоголіків в нашому суспільстві, знаходиться в безвихідному становищі.
Але вихід завжди існує. Як християни, пропонуємо до роздумів кілька рядків про Рух - Круціята визволення людини ( КВЛ). Слово "круціята" походить від латинського слова "crux" – хрест. Визволити може лише Той, хто на хресті визволив нас з неволі гріха і смерті.
Круціята - це ті, хто стає під хрестом Христа. Під цим хрестом стояла Марія, під хрестом Христа з Марією стоїть Святий Отець Йоан Павло ІІ. Під хрест стаємо і ми з нашими земними проблемами.
Багато років тому на зустрічі з польською делегацією, до якої входив о.Бляхницький (засновник КВЛ), Папа сказав: «Вимагати від себе правди треба навіть тоді, коли інші від вас не вимагають… Прошу протистояти всьому, що ображає людську гідність, і принижує звичаї здорового суспільства».
Відповідаючи на це прохання, КВЛ багато років несе служіння гідності і здоров’ю людині. 30 жовтня 2021 р. відбулось ювілейне XX Паломництво Круціяти визволення людини.
Суть Круціяти не в тому, що хтось не вживає алкоголю. Суть – жити у правді та позбутися страху. Круціята – це дія для внутрішнього визволення людини.
Проблема не в алкоголі чи наркотиках. Проблема в людині.
Найважче усвідомити, що все зло знаходиться в мені. В залежній людині. Навчитись жити в правді з самим собою – найголовніше. Коли алкоголік навчиться жити чесно з самим собою – прийде все інше.
Якщо став алкоголіком – це назавжди. До смерті. З цим треба навчитися жити. З цим звіром всередині себе…
Важливо, щоб кожен розумів, що залежність від алкоголю є масовим лихом, поступово призводить до деградації і зникнення нації.
У цьому суть Всесвітнього Дня тверезості і боротьби з алкоголізмом, який всі повинні проводити в колі родини, не вживаючи спиртного.
Нинішній складний воєнний час ставить перед нами завдання зберегти Людину заради майбутнього України, усього світу.
Збереження здоров’я – це збереження життя особистості, роду, родини, народу на землі.
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
25.09.2023 року
28 вересня-День боротьби зі сказом
Проблема сказу завжди була актуальною в Україні, бо на її території мешкає 22 види диких м’ясоїдних тварин, які є потенційним джерелом збудника сказу в природі. Основним джерелом збудника сказу продовжує залишатись червона лисиця. Безпечною щодо поширення сказу серед тварин вважається кількість лисиць 0,5-1 на 1000 га лісових угідь. Важливе епізоотологічне значення мають також єнотоподібні собаки, хижаки родини куниць та вовки, а також безпритульні тварини.
У 2023 р. у Вінницькій області зареєстровано сказ людини, випадок летальний, покус відбувся домашнім котом.
Сказ, або водобоязнь — особливо небезпечне, гостре, заразне, надзвичайно важке і невиліковне захворювання, яке неминуче закінчується смертю. Хворіють на нього люди і всі теплокровні тварини як свійські, так і дикі. Особливо небезпечні лисиці.
Джерелом збудника сказу є хворі тварини, які виділяють вірус зі слиною. Збудник сказу є в слині і мозку хворої тварини або клінічно здорової вже за 10 днів до появи ознак хвороби, тобто, на перший погляд, цілком здорової тварини. Зараження сказом відбувається в основному через укуси чи внаслідок потрапляння слини хворої тварини на свіже поранення, подряпини шкіри або слизових оболонок.
У хворих на сказ тварин змінюється поведінка. Дикі тварини втрачають страх, наближаються до людської оселі, нападають на домашніх тварин або на людей. Хворі домашні тварини можуть бути неспокійними або пригніченими, відмовляються від їжі та води, кусають, дряпають хазяїв, нападають на інших людей. Хворі на сказ тварини небезпечні вже до початку прояву захворювання.
Перші симптоми сказу схожі з симптомами грипу, включаючи підвищену температуру, головний біль і втому. Потім хвороба поширюється на дихальну систему, шлунково-кишковий тракт та/або центральну нервову систему. У критичній стадії переважають ознаки гіперактивності (буйний сказ) або паралічу (тихий сказ). Як у випадку буйного, так і у випадку тихого сказу параліч розвивається і, зрештою, приймає форму повного паралічу з подальшою комою і смертю в усіх випадках, що зазвичай наступає унаслідок дихальної недостатності.
Тим часом, очищення рани та імунізація, зроблені якомога раніше після підозрюваного контакту з твариною і відповідно до рекомендацій ВООЗ, можуть запобігти розвитку сказу практично в 100% випадків.
Медики наголошують, що до лікаря потрібно звертатися відразу після контакту (укусу або ослинення) з підозрілою твариною, тому що при проявах клінічних ознак врятувати хворого, як правило, не вдається. Інкубаційний період сказу триває достатньо довго - в середньому 1-3 місяці (хоча може тривати і до року). Перші ознаки хвороби виникають пізно, коли в мозку вже відбулися руйнівні процеси (набряк, крововилив, деградація нервових клітин), які роблять лікування проблематичним. Для полегшення виснажливого стану хворого проводиться симптоматичне лікування.
Впродовж восьми місяців 2023 року в шести громадах колишнього Тисменицького району від покусів потерпіло 45 осіб, 36 укусів відбулось собаками, 9-котами. 5 покусів відбулось невідомими тваринами, за якими неможливо вести спостереження, тому людям призначались антирабічні щеплення, всі були виконані. Антирабічну допомогу потерпілим від покусів надають КНП «Тисменицька МЛ», КНП «Лисецька лікарня», діти до 17 років обслуговуються в КНП «Обласна дитяча клінічна лікарня» ІФ ОР. Антирабічна вакцина в медичних закладах наявна.
Запобігти захворюваності на сказ можна за умови виконання таких правил:
1. Всі громадяни зобов'язані щорічно щеплювати своїх собак та котів проти сказу. Утримувати собак лише на прив'язі або у вольєрах.
2. В жодному разі не треба вбивати тварину, яка покусала людину чи тварину! Її треба тримати ізольовано і спостерігати протягом 10 днів.
3. Слід пам'ятати, що кожна дика тварина, яка поводить себе незвично (наближається до людей, тварин, населеного пункту) є підозрілою щодо захворювання на сказ.
4. Кожен випадок незвичайного поводження тварин (збудження, поїдання сторонніх предметів) потрібно перевіряти щодо захворювання на сказ.
5. Слід уникати зайвого контакту з тваринами, у першу чергу це стосується дітей.
Якщо стався укус:
Укушені рани, подряпини негайно промити теплою водою з господарським милом, краї рани обробити 70 % спиртом чи 5% настоянкою йоду та накласти стерильну пов’язку. Негайно звернутися за медичною допомогою до травматологічного пункту. Лікар травматолог-рабіолог вирішує питання щодо призначення вакцинації потерпілому після огляду та зібрання анамнезу.
Єдиний офіційно визнаний і ефективний спосіб уникнути сказу в разі ризику зараження - своєчасна профілактична вакцинація, бо після появи перших симптомів медики вже не зможуть допомогти хворому.
Лікар-епідеміолог
Богородчанського відділу
ДУ «ІФ ОЦКПХ МОЗ» Світлана ГАВРИЛКО
22.09.2023 року
До Всесвітнього дня серця 29 вересня
Принципи профілактики серцево-судинних захворювань
На сьогодні актуальною проблемою здоров'я населення України залишаються хвороби системи кровообігу.
В Україні від хвороб систем кровообігу в 2022 році померло 36724 осіб, 64,15%, з них: від ІХС- 25618, що становить 44,75%.
Дуже часто причиною серцево-судинних захворювань є наш спосіб життя і так звані поведінкові фактори ризику – тютюнокуріння, низька фізична активність, вживання алкоголю, нездорове харчування.
Шанси набути хворобу серця та проблеми з судинами вищі у людей із зайвою вагою, які курять, а також у тих, чиї найближчі родичі хворіли та померли від інфаркту чи інсульту.
Основна користь профілактичних заходів полягає в доведенні ефективності здорового способу життя (відмова від куріння, дієта, фізичні вправи), лікуванні артеріальної гіпертензії, цукрового діабету, а також використання профілактичної медикаментозної терапії.
Слід зауважити, що на сьогодні профілактичні заходи та застосування лікарських засобів більш ефективні у групі пацієнтів з уже існуючими клінічними ознаками атеросклерозу чи ішемічної хвороби серця, принаймні щодо попередження майбутніх серцево-судинних ускладнень і коронарної смерті.
Пріоритетні групи населення
1. Пацієнти з діагностованою ішемічною хворобою серця та з іншими клінічними формами атеросклерозу.
2. Здорові особи з високим ризиком виникнення ішемічної хвороби серця та інших форм атеросклерозу, у яких спостерігається поєднання факторів ризику, таких як паління, підвищений АТ, гіперліпідемія, підвищений рівець цукру, родинний анамнез щодо раннього виникнення ІХС, артеріальної гіпертензії або цукрового діабету .
3. Близькі родичі пацієнтів, у яких в молодому віці виникла ІХС чи інші форми атеросклерозу.
Одним з найголовніших напрямків профілактики захворювань серця є здоровий спосіб життя.
1. Припинення паління. Паління є одним з найважливіших коригованих факторів ризику ІХС. Навіть у малих дозах тютюн негативно впливає на здоров’я людини, яка його споживає. Пацієнтам та всім членам їх сімей необхідно наполегливо рекомендувати відмовитися від паління.
2. Раціональне харчування. Нераціональне харчування є визначальним фактором, що зумовлює розвиток надмірної маси тіла, порушення ліпідного обміну і толерантності до вуглеводів, артеріальну гіпертензію та інші функціональні порушення, які у свою чергу спричиняють ризик виникнення ішемічної хвороби серця , інфаркту міокарда, аритмій тощо.
Лікарі наголошують на важливості дієти для зменшення маси тіла, зниження артеріального тиску і рівня холестерину, контролю рівня глюкози в крові при цукровому діабеті.
Потрібно вживати менше обробленої їжі (напівфабрикатів, кондитерських та хлібобулочних виробів). Щоденно споживайте різноманітні овочі та фрукти, нежирне м'ясо, бобові, цільні злаки, горіхи та насіння. Краще готувати страви власноруч з мінімальним додаванням солі (до 5 г на добу), цукру та жиру. За можливості двічі на тиждень намагайтеся їсти рибу, саме морську, як джерело омега-3 жирних кислот. Вона є дуже корисною для серця.
3. Фізична активність.
Адекватна фізична активність зменшує вираженість симптомів захворювання, сприяє зменшенню маси тіла, підвищенню рівня «хорошого» холестерину, зниженню схильності до тромбоутворення. Звичайно, не існує універсального комплексу фізичних вправ, який би підійшов кожному. Найпоширенішою рекомендацією для дорослих є виконання щонайменше 150 хв аеробних вправ помірної інтенсивності на тиждень. Це може бути швидка хода, біг підтюпцем, їзда на велосипеді, плавання. Рекомендуються вправи з силового тренування м’язів – гімнастика, йога, пілатес тощо, принаймні 2 рази на тиждень. Якщо ви маєте хронічні захворювання чи низьку фізичну активність в минулому, неодмінно проконсультуйтесь з лікарем стосовно вашої майбутньої активності!
4. Нормалізація маси тіла.
У пацієнтів з надмірною масою тіла (індекс маси тіла понад 25 кг/м2) або з ожирінням (понад 30 кг/м2), існує підвищений ризик ІХС. Корисним параметром оцінки маси тіла є об'єм талії: якщо він перевищує 94 см у чоловіків і 80 см у жінок, масу тіла необхідно зменшити. Зменшення маси тіла сприяє зниженню АТ, рівня холестерину та глюкози в крові.
5. Відмовтесь від вживання алкоголю. Серцево-судинна система є дуже вразливою до шкідливого впливу алкоголю. Клітини серцевого м’яза чутливі до токсичної дії алкоголю та мають низьку швидкість відновлення. У разі тривалого споживання у великих дозах алкоголь збільшує ризик серцево-судинних захворювань. Правильним рішенням буде відмова від вживання алкоголю.
6. Обов’язково слідкуйте за рівнем артеріального тиску.
Артеріальна гіпертензія на початкових стадіях може мати безсимптомний перебіг, але згодом призводити до тяжких ускладнень. Через це її ще називають «тихим вбивцею».
7. Психоемоційні фактори.
Ці фактори є важливими у провокуванні симптомів захворювання. Діагноз «ішемічна хвороба серця» може стати причиною підвищеної збудливості хворих. Тому корисними є методи психологічної корекції, спрямовані на досягнення релаксації та контролю над стресом.
Будьте свідомими та дотримуйтесь засад здорового способу життя.
Це обов’язково матиме позитивний вплив на здоров’я вашого серця та ваше здоров’я в цілому!
Своєчасно звертайтесь до свого сімейного лікаря!
Час обирати здоров'я!
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина ЛЕВИЦЬКА
22.09.2023 року
ПРОГРАМА МЕДИЧНИХ ГАРАНТІЙ
Лікування гострого інфаркту міокарда повністю безоплатне для пацієнтів, це входить у Програму медичних гарантій .
Отримати безоплатну медичну допомогу можна у закладах, які мають договір із НСЗУ на пакет: “Медична допомога при гострому інфаркті міокарда”.
Пацієнту з підозрою на інфаркт міокарда не потрібне направлення лікаря, щоб отримати медичну допомогу безоплатно.
Медична допомога також безоплатна при самозверненні та переведенні з іншої лікарні.
Медики мають надати допомогу безоплатно, незалежно від наявності декларації з лікарем.
Діагностику, лікування та реабілітацію в гострому періоді оплачує Національна служба здоров’я України.
В межах пакету “Медична допомога при гострому інфаркті міокарда” пацієнту забезпечується:
- Первинний огляд лікарем. Оцінка загального стану
- Лабораторні та інструментальні дослідження цілодобово (клінічний та біохімічний аналізи крові, в т.ч. екстрене визначення біохімічних показників і специфічних тестів крові для підтвердження пошкодження міокарда. КТ, МРТ, ЕКГ, ЕХО-КГ, ангіографія, рентгенологічне дослідження).
– Лікарське спостереження та медсестринський догляд.
– Консультації інших лікарів
– Лікування гострого інфаркту міокарда. Зокрема катетеризація коронарних артерій серця з відновленням кровотоку.
- Знеболення на всіх етапах діагностики та лікування.
– Забезпечення лікарськими засобами з Нацпереліку основних лікарських засобів, необхідні медвироби та витратні матеріали.
– Реабілітаційна допомога в гострому реабілітаційному періоді
– Харчуванням в умовах стаціонару.
Вартість лікування за кожного пацієнта оплачує НСЗУ. За медичну допомогу при гострому інфаркті міокарда без проведення стентування НСЗУ перераховує закладу 25 261 грн. При проведенні стентування – 43 573 грн.
Варто зауважити, що стенти Програма медичних гарантій не покриває. Їх заклади охорони здоров’я отримують шляхом централізованих закупівель МОЗ.
Підготовлено за матеріалами Урядового порталу
Богородчанський відділ
ДУ «Івано-Франківський ОЦ КПХМОЗ»
22.09.2023 року
Важливі медичні послуги при серцево-судинних захворюваннях
1. Вимірювання тиску
Високий кров'яний тиск часто називають "тихим вбивцею", тому що його важко відчути. Тому потрібно регулярно виміряти його. У пацієнтів з ІХС цільовий рівень АТ повинен бути нижчим за 140/90 мм рт.ст., а в деяких групах пацієнтів з ІХС (супутній цукровий діабет) з високим ризиком серцево-судинних ускладнень - нижчим за 130/85 мм рт.ст. При діабеті, хворобах серця, проблемах з нирками або деяких інших станах може знадобитися перевіряти артеріальний тиск частіше, але точно не рідше одного разу на рік.
2. Рівень холестерину
Печінка виробляє достатню кількість холестерину для задоволення потреб організму (холестерин потрібен для вироблення вітаміну D, гормонів і жовчних кислот), але часто ми отримуємо занадто багато холестерину з їжі. Додатковий холестерин може накопичуватись у стінках артерій, у тому числі серцевих. Це призводить до звуження артерій і зменшує приплив крові до серця, мозку, нирок та інших частин тіла та підвищує ймовірність ІХС та інфаркту та інсульту.
Рекомендований вік для початку скринінгу холестерину – 35 років для чоловіків без факторів ризику ішемічної хвороби серця (для жінок – 45 років).
Після початку тестів на холестерин його рівень потрібно перевіряти кожні 5 років. При збільшенні ваги тіла рекомендують робити тестування швидше.
Немає жодних ознак того, що у вас підвищений рівень холестерину. Єдиний спосіб дізнатися про це – здати аналіз.
3. Рівень цукру
Організму потрібна глюкоза (цукор) для отримання енергії. Контроль рівня цукру при інсулінзалежному ЦД (1 тип) передбачає рівень глюкози натще 5,1-6,5 ммоль/л, після їди - 7,6-9,0 ммоль/л, а також необхідний для уникнення розвитку тяжкої гіпоглікемії.
Для осіб з 2 типом діабету (ІНЦБ) при регулярному контролі можливе досягнення показників, які притаманні особам без ЦД.
Це дає можливість знизити ризик розвитку інфаркту міокарда та раптової смерті у пацієнтів з ЦД та ІХС чи іншими проявами атеросклерозу.
4. Антропометрія та визначення індексу маси тіла. У пацієнтів з надмірною масою тіла (індекс маси тіла понад 25 кг/м2) або з ожирінням (понад 30 кг/м2), існує підвищений ризик ІХС. Корисним клінічним параметром оцінки маси тіла є об'єм талії: якщо він перевищує 94 см у чоловіків і 80 см у жінок, масу тіла необхідно зменшити. Зменшення маси тіла сприяє зниженню АТ, рівня ХС та глюкози в крові.
5.Обстеження функції нирок
Лікарі рекомендують також обстежуватися на хронічну хворобу нирок (ХХН), оскільки цей стан пов'язаний із максимально високим ризиком розвитку серцево-судинних захворювань. Пропонується робити скринінг усім після 30 років кожні два роки, а тим, хто має фактори ризику ХХН, – щороку.
До переліку безоплатних послуг при гострому інфаркті відповідно до Програми медичних гарантій входять:
-
первинний огляд пацієнта;
-
екстрене визначення основних біохімічних показників і специфічних тестів крові ( в т.ч. аналіз крові на ліпідограму, електроліти);
- все необхідне для проведення екстрених катетеризацій коронарних артерій серця і відновлення кровотоку по інфаркт-залежній артерії, стентування за потреби, лабораторні та інструментальні дослідження у цілодобовому режимі (ангіографічне дослідження коронарних судин, ЕКГ, ехокардіографія, рентгенологічне дослідження органів грудної клітки та інші дослідження відповідно до потреб пацієнта).
22.09.2023 року
До Всесвітнього дня серця
Матеріали для населення
На сьогодні актуальною проблемою здоров'я населення України залишаються хвороби системи кровообігу. Їх профілактика та лікування включають у себе цілий комплекс чинників, які відіграють важливу роль у продовженні якісного життя людей.
Основні фактори ризику розвитку серцево-судинних захворювань:
-
підвищений артеріальний тиск;
-
підвищений рівень холестерину, цукру в крові;
-
надмірна вага; гіподинамія;
-
тютюнопаління; вживання алкоголю;
-
стреси;
-
стать – у чоловіків більше шансів захворіти в ранньому віці, ніж у жінок; вік (понад 50 років);
-
спадковість.
Шанси набути хворобу серця та проблеми з судинами вищі у людей, які курять, з надмірною вагою, а також у тих, чиї найближчі родичі померли від інфаркту чи інсульту (чоловіки віком до 55 років, жінки віком до 65 років).
Пріоритетні групи населення
1. Пацієнти з діагностованою ІХС та з іншими клінічними формами атеросклерозу.
2. Здорові особи з високим ризиком виникнення ІХС та інших форм атеросклерозу,у яких спостерігається поєднання факторів ризику, таких як паління, підвищений АТ, гіперліпідемія, гіперглікемія, родинний анамнез щодо раннього виникнення ІХС, АГ або цукрового діабету (ЦД).
3. Близькі родичі пацієнтів, у яких в молодому віці виникла ІХС чи інші форми атеросклерозу.
Дуже часто причиною серцево-судинних захворювань є наш спосіб життя і так звані поведінкові фактори ризику – тютюнокуріння, низька фізична активність, вживання алкоголю, нездорове харчування.
Це саме ті фактори, які залежать від нас.
Основна користь профілактичних заходів полягає в доведенні ефективності здорового способу життя (відмова від куріння, дієта, фізичні вправи), лікуванні артеріальної гіпертензії, гіперліпідемії та цукрового діабету, а також використання профілактичної медикаментозної терапії.
Дані заходи знижують ризик серцево-судинних захворювань.
1. Відмовтесь від вживання тютюну. Тютюнокуріння є потужним фактором ризику серцево-судинних захворювань. Навіть у малих дозах тютюн негативно впливає на здоров’я людини, яка його споживає. Пам’ятайте, що пасивне куріння також шкодить здоров’ю вашого серця. Тому відмова від куріння буде найкращим рішенням!
2. Будьте фізично активними. Недостатня фізична активність спричинює не лише розвиток серцево-судинних захворювань, а й сприяє надмірній масі тіла та ожирінню. Зрозуміло, що не існує універсального комплексу фізичних вправ, який би підійшов кожному. Найпоширенішою рекомендацією для дорослих є виконання щонайменше 150 хв аеробних вправ помірної інтенсивності на тиждень.
Це може бути швидка хода, біг підтюпцем, їзда на велосипеді, плавання. Можна поступово збільшувати час до 300 хв на тиждень. Рекомендовані також вправи з силового тренування м’язів – гімнастика, йога, пілатес тощо, принаймні 2 рази на тиждень. Але, якщо ви маєте хронічні захворювання чи низьку фізичну активність в минулому, неодмінно проконсультуйтесь з лікарем стосовно вашої майбутньої активності!
3. Дотримуйтесь здорового харчування.
Нераціональне харчування є визначальним фактором, що зумовлює розвиток надмірної маси тіла, порушення ліпідного обміну, артеріальну гіпертензію та інші функціональні порушення, які спричиняють ризик виникнення ішемічної хвороби серця, інфаркту міокарда, аритмій тощо.
Намагайтеся вживати менше обробленої їжі (напівфабрикатів, кондитерських та хлібобулочних виробів). Щоденно споживайте різноманітні овочі та фрукти, нежирне м'ясо, бобові, цільні злаки, горіхи та насіння. Краще готувати страви власноруч з мінімальним додаванням солі ( 5 г на добу), цукру та жиру. За можливості двічі на тиждень намагайтеся їсти рибу, особливо морську як джерело омега-3 жирних кислот. Вона є дуже корисною для серця. Не намагайтесь радикально змінити свій харчовий раціон, робіть це поступово.
4. Відмовтесь від вживання алкоголю. Серцево-судинна система є дуже вразливою до шкідливого впливу алкоголю. Клітини серцевого м’яза чутливі до токсичної дії алкоголю та мають низьку швидкість відновлення. У випадку тривалого споживання у великих дозах алкоголь збільшує ризик серцево-судинних захворювань.
5. Обов’язково слідкуйте за рівнем артеріального тиску.
Артеріальна гіпертензія на початкових стадіях може мати безсимптомний перебіг, але згодом призводити до тяжких ускладнень. Через це її ще називають «тихим вбивцею». Потрібно регулярно вимірювати артеріальний тиск. При діабеті, хворобах серця, проблемах з нирками, а також, якщо верхнє значення (систолічний тиск) - 130 і більше, а нижнє (діастолічний тиск) - 80 або більше, потрібно поговорити про це з лікарем про періодичність контролю артеріального тиску.
6. Контролюйте рівень холестерину
Холестерин – це воскоподібна речовина, яка виробляється печінкою або міститься в певних продуктах. Печінка виробляє достатню кількість для задоволення потреб організму (холестерин потрібен для будівництва клітин, вироблення вітаміну D, гормонів і жовчних кислот), але часто ми отримуємо занадто багато холестерину з їжі. Додатковий холестерин може накопичуватись у стінках артерій, у тому числі серцевих. Це призводить до звуження артерій і зменшує приплив крові до серця, мозку, нирок та інших частин тіла та підвищує ймовірність ІХС та інфаркту та інсульту.
Зазвичай немає жодних ознак того, що у вас підвищений рівень холестерину. Єдиний спосіб дізнатися про це – здати аналіз.
Рекомендований вік для початку скринінгу холестерину – 35 років для чоловіків без факторів ризику ішемічної хвороби серця (для жінок – 45 років).
Після початку тестів на холестерин його рівень потрібно перевіряти кожні 5 років. При зміні способу життя (у тому числі збільшення ваги) рекомендують повторити тестування швидше. При високому рівні холестерину, діабеті, серцевих захворювань, проблемах із нирками або деяких інших захворюваннях може знадобитися частіше обстеження.
7. Вимірюйте рівень цукру в крові.
Організму потрібна глюкоза (цукор) для отримання енергії. Інсулін – це гормон, який виробляє підшлункова залоза, він допомагає переміщати глюкозу з їжі, яку ви їсте, до клітин тіла для отримання енергії. Якщо у вас діабет, тіло не виробляє достатню кількість інсуліну, або не може використовувати свій власний інсулін, або те й інше, - аналіз на цукор покаже, що з інсуліном щось не так. В такому випадку консультуйтеся з лікарем.
8. Перевіряйте функцію нирок
Бажано перевірятися на хронічну хворобу нирок (ХХН), оскільки цей стан пов'язаний із максимально високим ризиком розвитку серцево-судинних захворювань. Лікарі пропонують робити скринінг ( дослідження функції нирок) усім після 30 років кожні два роки, а тим, хто має фактори ризику ХХН, – щороку.
9. Нормалізація маси тіла.
У пацієнтів з надмірною масою тіла (індекс маси тіла понад 25 кг/м2) або з ожирінням (понад 30 кг/м2), існує підвищений ризик ішемічної хвороби серця. Корисним параметром оцінки маси тіла є об'єм талії: якщо він перевищує 94 см у чоловіків і 80 см у жінок, масу тіла необхідно зменшити.
Зменшення маси тіла сприяє зниженню АТ, рівня ХС та глюкози в крові.
Будьте свідомими та дотримуйтесь засад здорового способу життя.
Це обов’язково матиме позитивний вплив на здоров’я вашого серця та ваше здоров’я в цілому!
Своєчасно звертайтесь до свого сімейного лікаря!
Час обирати здоров'я!
Богородчанський відділ
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ»
22.09.2023 року
Шановні жителі Лисецької територіальної громади!
29 вересня 2023 року відбудеться Акція «Всесвітній День серця»,
за адресою: смт. Лисець, вул. Січових стрільців, буд 55,
біля будівлі поліклініки КНП «Лисецька лікарня»,
яка проводиться з ініціативи Центру громадського здоров’я МОЗ України, Державної установи «Івано-Франківський ОЦ КПХМОЗ»
Початок о 10.00 годині.
Серед найважливіших проблем зі здоров’ям в Лисецькій ТГ
на першому місці знаходяться хвороби серця, інфаркт та інсульт- 61%.
Підступність серцево-судинних захворювань у тому, що їх важко помітити та вчасно звернутися за кваліфікованою допомогою. Близько половини людей, які раптово померли від ішемічної хвороби серця та інсультів, не мали симптомів.
В Україні від хвороб систем кровообігу у 2022 році померло 36724 осіб, 64,15%, з них: від ІХС- 25618, що становить 44,75%;
Дуже часто причиною серцево-судинних захворювань є наш спосіб життя і так звані поведінкові фактори ризику – тютюнокуріння, низька фізична активність, вживання алкоголю, нездорове харчування. Це ті фактори, які залежать від нас.
Саме проведення Акції до Всесвітнього Дня здоров’я у Лисецькій громаді допоможе Вам отримати відповіді на вкрай важливі питання, які Вас турбують з приводу Вашого здоров’я.
Усім охочим БЕЗКОШТОВНО зроблять:
-
електрокардіограму,
-
антропометрію (вимірювання ваги, зросту з визначенням індексу маси тіла),
-
вимірювання артеріального тиску, частоти пульсу
-
визначення рівня кисню в крові
-
вимірювання рівня цукру в крові
Під час заходу можна буде вакцинуватися проти дифтерії і правцю, коронавірусу, кору, паротиту, краснухи .
Мешканці отримають кваліфіковані медичні консультації лікарів та фахівців Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» щодо лікування і профілактики серцево-судинних захворювань, важливості здорового способу життя.
Запрошуємо жителів та гостей громади, внутрішньо переміщених осіб взяти участь в Акції «Всесвітній День серця»
в Лисецькій громаді.
Руслан Савчук
Оксана Сенюк Віталій Фіглевський
Богородчанський відділ ДУ «Івано-Франківський ОЦ КПХМОЗ»
КНП «Лисецька лікарня»
20.09.2023 року
Ризики інсульту та його профілактика.
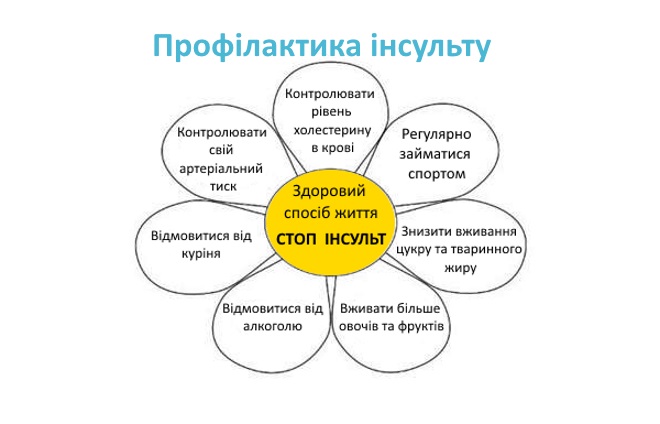
Інсульт виникає, коли в мозку людини унеможливлюється кровообіг. Клітини мозку можуть загинути через зменшення кровотоку та нестачу кисню. Найкращий спосіб зменшити ризик хвороби — це профілактика.
Інсульт є причиною близько 6 млн смертей на рік у всьому світі і поступається лише ішемічній хворобі серця. Близько 80% людей, які перенесли інсульт, стають інвалідами, а 25% з них потребують протягом усього життя постійного догляду.
Існує два види інсульту:
– ішемічний (75% всіх випадків захворювання), при якому потік крові по судинах припиняється через спазм або закупорки тромбом;
– геморагічний (25% випадків) відбувається при розриві кровоносної судини в глибоких структурах мозку.
Знизити ризик інсульту можна, якщо контролювати фактори, що спричиняють хворобу, а також знати її перші ознаки.
Попереджувальні ознаки інсульту, що виникають раптово:
- оніміння або слабкість обличчя, руки чи ноги, частіше з одного боку тіла;
- проблема з розумінням мови чи мовленням, плутанина в словах, реченнях тощо;
- проблема із зором в очах або одному оці;
-проблеми з ходьбою, запаморочення, втрата рівноваги чи координації;
- сильний головний біль без причин.
Якщо ви спостерігаєте наявність однієї чи кількох ознак, що виникають раптово, одразу звертайтеся до лікаря або викликайте швидку.
Також ознаки небезпеки можуть проявлятися сонливістю, блювотою, нудотою, двоїнням в очах. Ці ознаки можуть тривати лише кілька хвилин, потім зникати. Такі сигнали відомі, як транзиторні ішемічні атаки або «мініінсульти». Оскільки ці епізоди нетривалі, більшість людей ігнорують їх, адже симптоми завершуються. Проте, вони сигналізують про важкий стан, який треба лікувати.
Важливо відразу розпізнати симптоми інсульту, тому що час, за який можна встигнути відновити кровотік в артерії після ішемічного інсульту і зупинити загибель клітин головного мозку – «терапевтичне вікно» – 4-4,5 години. Чим раніше розпочато лікування, тим ефективнішим воно буде і дозволить уникнути несприятливих наслідків.
Ризик інсульту зростає зі збільшенням кількості та тяжкості факторів ризику.
Основними факторами ризику інсульту є:
-
Високий кров’яний тиск / гіпертонія. Гіпертонія призводить до збільшення ризику інсульту у віці до 80 років у 2-4 рази.
-
Хвороби серця. Ішемічна хвороба серця, дефекти клапанів, фібриляція передсердь та збільшення однієї з камер серця можуть призвести до утворення тромбів, що можуть розірватися і закупорити судини в мозку.
-
Вік. Інсульт зустрічається у всіх вікових групах, проте ризик захворювання збільшується у віці від 55 до 85років.
-
Стать. Чоловіки мають більший ризик інсульту в молодому та середньому віці, але більше жінок помирає від інсульту в старшому віці.
-
Спадковість. Члени сім’ї можуть мати генетичну схильність до факторів ризику інсульту: діабету, гіпертонії тощо.
-
Куріння. Куріння сигарет подвоює ризик ішемічного інсульту та збільшує вірогідність геморагічного інсульту в 4 рази.
-
Порушення згортання крові.
Зміна складу крові, її «згущення», може викликати формування згустків, здатних викликати закупорку судин, в тому числі і в головному мозку.
-
Наявність транзиторних ішемічних атак.
-
Діабет. Викликає деструктивні зміни в судинах у всьому тілі, зокрема у мозку. Якщо рівень глюкози у крові високий під час інсульту, тоді пошкодження мозку, зазвичай, є більш серйозним, ніж коли глюкоза в крові в нормі.
-
Дисбаланс холестерину. Коли холестерин накопичується в судинах, він призводить до атеросклерозу. Атеросклероз є основною причиною звуження судин, що призводить як до інфаркту, так і до інсульту.
-
Фізична бездіяльність та ожиріння. Ожиріння та бездіяльність призводять до гіпертонії, діабету та серцевих захворюваннь.
Наголошуємо, зупинити або зменшити фактори ризику інсульту можна завдяки профілактиці! Від кожної людини залежить, наскільки вона готова змінити своє життя, аби наблизитися до щасливого довголіття.
1. Перевіряйте рівень холестерину. Якщо у вас високий рівень холестерину, зміна способу життя та консультація з лікарем допоможе зменшити ризик інсульту.
2. Контролюйте артеріальний тиск. Де-коли важко розпізнати симптоми гіпертонії. Поговоріть з вашим лікарем про те, як часто вам потрібно перевіряти тиск. Ви можете це робити вдома, у лікаря, а також в деяких аптеках.
3. Лікуйте діабет. Якщо лікар вважає, що у вас є симптоми діабету, пройдіть обстеження. Регулярно перевіряйте рівень цукру в крові.
4. Лікуйте серцеві захворювання. Вчасно обстежуйтеся та дотримуйтеся призначеного лікування.
5. Обирайте здорову їжу. Намагайтеся вживати менше обробленої їжі (напівфабрикатів, кондитерських та хлібобулочних виробів). Щоденно споживайте різноманітні овочі та фрукти, нежирне м'ясо, бобові, цільні злаки, горіхи та насіння. Краще готувати страви власноруч з мінімальним додаванням солі (до 5 г на добу), цукру та жиру. За можливості двічі на тиждень споживайте рибу, особливо морську як джерело омега-3 жирних кислот.
6. Будьте фізично активними. Це допоможе зберегти здорову вагу та знизити рівень холестерину. Щотижня займайтеся швидкою ходьбою, 30-40 хв. Виконання аеробних вправ — найкращий спосіб підтримати форму та здоров’я.
7. Відмовтеся від шкідливих звичок (куріння, алкоголю).
Вчасно звертайтеся до лікаря та дотримуйтеся рекомендацій, піклуйтеся про себе та своїх рідних. Бережіть своє здоров’я!
Завідувач відділення епіднагляду та профілактики неінфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Лілія Концур
19.09.2023 року
Всесвітній день серця.

Основні фактори ризику захворювань серця
Всесвітній день серця ( World Heart Day)- відзначається щорічно 29 вересня.
Мета введення цієї дати – підвищити усвідомлення в суспільстві небезпеки, яка викликана епідемією серцево – судинних захворювань в світі, а також ініцюювати профілактичні заходи щодо ішемічної хвороби серця і мозкового інсульту серед усіх груп населення.
Серед усіх захворювань серця найбільш часто зустрічаються:
-
Ішемічна хвороба серця. Ії причина криється в нестачі кровопостачання міокарда внаслідок ураження коронарних артерій.
-
Аритмія. У цю групу входять хвороби, пов’язані з порушенням серцевого ритму
-
Кардіоміопатія. Це група патологій, при яких виявляються збільшені розміри порожнин, які проявляються ознаками серцево – судинною недостатності, порушеннями ритму.
-
Серцеві вади. Сюди входять вроджені та набуті патології.
-
Атеросклероз. Хронічне захворювання, яке характеризується ураженням стінки судин, що живлять серце.
-
Гіпертензія. Ця проблема характеризується головним симптомом – підвищеним артеріальним тиском.
-
Хвороби ендокарду, міокарду. Виникають через запальні процеси в серцевих тканинах.
-
Перикардит. Патології, викликані проблемами із зовнішньою серцевою оболонкою.
-
Міокардіодистрофія. У цю групу входять хвороби, що супроводжуються порушеннями обмінних процесів в серцево – судинній системі.
Основні симптоми захворювань серця:
-
Гострий, пекучий біль, що віддає в ліву руку, лопатку, шию.
-
Порушений пульс (уповільнений, або прискорений).
-
Задишка в спокої, або під час фізичного навантаження.
-
Коливання серцевого тиску за невеликий проміжок часу.
-
Набряки, що з’являються внаслідок неспроможності серця справитись з навантаженням.
-
Загальна слабкість і підвищена втома.
-
Кашель, який може проявлятися на фоні серцевої недостатності.
Серцево – судинні захворювання є основною причиною смертності в світі. Щорічно вони забирають понад 17 мільйонів людських життів.
За офіційними даними Міністерства фінансів України від хвороб систем кровообігу у 2022 році померло 36724 осіб, 64,15%, з них:
ішемічна хвороба серця – 25618, 44,75%;
цереброваскулярні хвороби 7110, 12,42%;
алкогольна кардіоміопатія 379, 0,66%
Які основні фактори ризику, що призводять до хвороб серця та
передчасної смерті?
1. Високий артеріальний тиск
Підвищений артеріальний тиск (АТ) без належного лікування може призвести до інфаркту, інсульту, ниркової чи серцевої недостатності, погіршення зору та інших ускладнень. Навіть помірне підвищення АТ пов’язане зі зменшенням тривалості життя.
2. Погане харчування
Головні вороги серця – це переїдання, недостатнє споживання овочів та фруктів, безконтрольне вживання висококалорійної їжі, напоїв, солі.
За оцінкою фахівців, причиною більшості захворювань є неправильне харчування і пов’язане з ним порушення роботи органів травлення.
Білки, жири, вуглеводи мають бути присутні в щоденному раціоні. Обов’язково треба включати до кожного прийому їжі овочі. Вважається, що найбільшу користь приносять рослинні продукти, вирощені в тому регіоні, де ви живете. Тому потрібно їсти сезонні овочі, робити заготовки на зиму в морозильній камері. А ось від маринованих та консервованих продуктів краще відмовитись через великий вміст солі.
3. Холестерин
Печінка виробляє достатню кількість холестерину для задоволення потреб організму (потрібен для будівництва клітин, вироблення вітаміну D, гормонів і жовчних кислот), але часто ми отримуємо занадто багато холестерину з їжі. Додатковий холестерин може накопичуватись у стінках артерій, у тому числі серцевих. Це призводить до звуження артерій і зменшує приплив крові до серця, мозку, нирок та інших частин тіла та підвищує ймовірність ІХС та інфаркту та інсульту.
Зазвичай немає жодних ознак того, що у вас підвищений рівень холестерину. Єдиний спосіб дізнатися про це – здати аналіз.
4. Високий індекс маси тіла
Надмірна вага підвищує ризик серцево – судинних захворювань. Тож, потрібно слідкувати за вагою і харчуватися здоровою , збалансованою їжею. Підримуйте масу тіла у межах ІМТ 18,5-25 завдяки щоденній фізичній активності.
5. Тютюновий дим
Кожна десята смерть від хвороб серця спричинена курінням. Куріння є одним із ключових факторів ризику ішемічної хвороби серця, інсульту і хвороби периферичних судин.
6. Високий рівень глюкози
Надмірна кількість цукру в харчуванні призводить не тільки до виникнення зайвої ваги, але і сприяє розвитку серйозних захворювань, як то діабет.
Дорослі люди з діабетом мають ризик розвитку інфаркту та інсульту у 2-3 рази вищий за інших. Для збереження здоров’я виключіть із меню продукти, які містять доданий цукор. Природні джерела цукру – фрукти, мед, однак його слід вживати контрольовано.
7. Порушення функції роботи нирок
Порушення функції роботи нирок є важливим чинником ризику розвитку серцево – судинних ускладнень. Хвороби серця – найпоширеніша причина смерті серед пацієнтів, які перебувають на гемодіалізі.
Коли нирки не працюють належним чином, гормональна система, яка регулює кров’яний тиск, повинна працювати більше, щоб збільшити кровопостачання нирок. Коли це відбувається, серцю доводиться працювати сильніше, що може призвести до серцевих захворювань.
8. Вживання алкоголю
Безпечної дози алкоголю не існує. Вживання алкоголю шкідливе для серцево – судинної системи, викликає гіпертонію та збільшує ризики інсультів і онкозахворювань.
9. Низька фізична активність
Регулярна фізична активність зменшує ризик серцево – судинних хвороб, За даними ВООЗ для профілактики захворювань серця необхідно займатися фізичною активністю щонайменше 150 хвилин на тиждень. Однак, якщо у вас сидячий спосіб життя, варто рухатися не менше години на день. Для початку намагайтеся, щоденно гуляти на свіжому повітрі, робити зарядку.
Пам’ятайте, що хвороби краще попередити, ніж лікувати.
Бережіть серце!
Біолог санітарно-гігієнічної лабораторії Богородчанського відділу
Івано-Франківського районного відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Галина ВАСИЛИК
19.09.2023 року
Профілактика харчових отруєнь.

В Україні продовжується бабине літо з доволі високими температурами повітря. Така погода протримається щонайменше до кінця вересня. Тому ризики підхопити кишкову інфекцію чи харчове отруєння ще доволі високі.
За високої температури повітря прискорюється ріст патогенної мікрофлори, що може призвести до значного накопичення її у харчовому продукті, а після вживання в їжу такого продукту виникають різноманітні отруєння та гострі кишкові інфекційні захворювання.
Факторами передачі інфекції найчастіше стають такі швидкопсувні харчові продукти, як м'ясні вироби, молоко і молочні продукти, морозиво, кондитерські вироби, яйця, що готуються з порушенням технології виробництва, умов зберігання та реалізації, без дотримання належних температурних режимів та правил товарного сусідства.
Однак, не слід забувати і про особисту гігієну споживача продукції, умови приготування та терміни придатності виготовлених удома страв, адже значна частина отруєнь реєструється в побуті.
Дотримання простих правил може зберегти здоров'я і Вам, і родині, тож пам’ятайте, що зберігання швидкопсуючих продуктів без холоду за короткий час призводить до їх псування, внаслідок чого навіть якісні продукти можуть стати небезпечними.
Якщо одразу приготувати сирі швидкопсуючі продукти не вдалося, необхідно зберігати їх в холодильнику. Перед кулінарною обробкою обов'язковим є їх ретельне промивання і чищення.
Готові страви також не слід довго зберігати, вживати їх треба в день приготування або зберігати до наступного дня в холодильнику. Перед повторним вживанням страву слід піддати ретельній тепловій обробці.
Дотримання цих нескладних правил дає шанс вберегтися від можливих серйозних наслідків.
Якщо ж лихо все-таки трапилось і з'явилися такі ознаки отруєння, як нудота, запаморочення, блювання, пронос, непритомність, посиніння губ, судоми та ін., необхідно негайно звернутись по кваліфіковану медичну допомогу.
Втрата дорогоцінного часу може призвести до важких ускладнень!
До приїзду медпрацівників хворого слід покласти в ліжко, обов'язково на бік, дати випити 2-3 літри ледь теплої води чи слабкого розчину питної соди (з розрахунку 1 чайна ложка на 0,5 л води і викликати блювання. Можна дати хворому ентеросорбенти.
І в жодному разі не слід залишати хворого без нагляду! Залишки страви необхідно зберегти до приходу лікаря: це може допомогти встановити причину отруєння і призначити відповідне лікування.
Щоб запобігти харчовим отруєнням, рекомендуємо такі заходи профілактики:
-
Частіше мийте руки, посуд та поверхні, що контактують з продуктами. Ретельно мийте руки теплою водою з милом до та після обробки чи приготування їжі. Використовуйте гарячу мильну воду для миття посуду, обробних дощок та інших поверхонь, якими ви користуєтесь.
-
Зберігайте сирі продукти окремо від готових продуктів. При покупці, приготуванні їжі або зберіганні продуктів тримайте сире м'ясо, птицю, рибу окремо від інших продуктів. Це запобігає перехресному забрудненню.
-
Готуйте продукти до безпечної температури. Найкращий спосіб дізнатися, чи приготовлені продукти до безпечної температури — це використовувати харчовий термометр. Ви можете вбити шкідливі організми у більшості продуктів, приготувавши їх до потрібної температури.
-
Будьте обережні з продуктами, що швидко псуються. Швидко охолоджуйте або заморожуйте такі продукти - протягом двох годин після їх купівлі або приготування.
-
Безпечно розморожуйте продукти. Не розморожуйте продукти за кімнатної температури. Найбезпечніший спосіб розморозити продукти – розморозити їх у холодильнику. Якщо ви розігріваєте заморожені продукти в режимі «розморожування», обов'язково приготуйте їх відразу.
-
Викиньте, якщо вагаєтесь. Якщо ви не впевнені, що їжа була приготовлена, подана або зберігалася безпечно, викиньте її.
-
Якщо їжа виглядає несвіжою або має запах, краще її не їсти. Їжа, залишена при кімнатній температурі занадто довго, може містити бактерії або токсини, які неможливо знищити при приготуванні.
-
Не пробуйте їжу, в якій ви не впевнені, просто викиньте її !
Завжди потрібно пам’ятати, що хворобі легше запобігти, ніж її лікувати.
Бережіть себе та своїх близьких ! Будьте здорові!
Завідувач відділення епіднагляду та профілактики неінфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Лілія КОНЦУР
18.09.2023 року
Всесвітній день моніторингу якості води.

18 вересня в усьому світі відзначається Всесвітній день моніторингу якості води. Починаючи з 2003 р. щорічно у всьому світі відзначають цей день. Ініціатива цього свята належить американському Фонду чистої води.Фонд розробив інформаційно-освітню програму, яка спрямована на підвищення обізнаності усього світу в тому, що є проблеми водних ресурсів, і щоб всі брали участь у захисті води від забруднень. Адже від якості води, її складу, залежить здоров'я всього людства.
За даними Всесвітньої організації охорони здоров’я, половина жителів нашої планети вживає забруднену воду. Значна кількість хвороб людини пов’язана з незадовільною якістю питної води і порушенням санітарно-гігієнічних норм водопостачанння.
Якісні характеристики води, рівень її забруднення впливає на стан захворюваності населення. Багато з цих захворювань є смертельними або ж з тяжким перебігом.
Проблема якості питної води для України була і залишається вкрай актуальною і надзвичайно гострою, особливо тепер, в час війни.
У відповідності до вимог ДСанПіНу 2.2.4-171-10 «Гігієнічні вимоги до води питної, призначеної для споживання людиною» питна вода призначена для споживання людиною, повинна відповідати таким гігієнічним вимогам: бути безпечною в епідемічному та радіаційному відношенні, мати сприятливі органолептичні властивості та нешкідливий хімічний склад.
На якість питної води систем централізованого водопостачання негативно впливає незадовільний технічний стан водопровідних споруд і мереж та значна їх зношеність, несвоєчасне проведення капітальних і поточних планово-профілактичних ремонтів та ліквідації аварій.
Власники та балансоутримувачі джерел централізованого водопостачання, повинні здійснювати систематичний виробничий контроль безпечності та якості питної води від місця водозабору до місця її споживання, відповідно до вимог санітарних норм.
З початку воєнної агресії, на виконання наказу МОЗ № 26-04/5359/2-22 від 24.02.2022р. спеціалістами Богородчанського відділу проводиться щоденний моніторинг якості та безпечності питної води централізованих водопроводів.
Так, з відібраних 180 проб води на санітарно-хімічні та мікробіологічні дослідження відхилень від вимог держстандарту не фіксувалось. Впевнено можемо сказати, що вода централізованого водопостачання задовільної якості.
Особливу занепокоєність викликає стан водопостачання сільського населення. Зміна форм власності та передача сільських водопроводів на баланс органів місцевого самоврядування загострили проблему забезпечення населення питною водою гарантованої якості.
Переважна більшість сільського населення споживає воду з колодязів та індивідуальних свердловин, які внаслідок використання незахищених поверхневих водоносних горизонтів (ґрунтових вод) та зазвичай незадовільного технічного стану вододжерел, не гарантують епідемічної безпеки для людей.
Лабораторні дослідження це підтверджують- кількість нестандартних проб води криничної за мікробіологічними показниками становить 22%,за санітарно-хімічними показниками – 12%.
Напередодні навчального року фахівцями відділу був проведений комплексний об’їзд шкіл територіальних громад. В ході якого були відібрані проби води локальних водопроводів навчально-виховних закладів. Слід сказати, що 45% відібраних проб води питної були незадовільної якості.
Адміністрації шкіл рекомендовано провести очистку вододжерел, санацію мереж водопостачання та провести знезараження води з метою приведення її до вимог держстандарту.
Для населення рекомендуємо, крім очищення джерел водопостачання рекомендовано для доочищення питної води встановити фільтри та бактерицидні лампи. Сьогодні найбільш доступні за ціною і ефективні для вирішення проблем якості водопровідної води комбіновані фільтри, які поєднують принципи тонкої механічної очистки та сорбційну очистку води, і звичайно ж, відносно дорогі системи на основі зворотного осмосу, які залишають 98% забруднень у каналізації...
Якщо Ви піклуєтесь про своє здоров’я і хочете знати, яку воду Ви п’єте, просимо звертатися до Богородчанського відділу для проведення лабораторних досліджень якості питної води.
Бережіть себе і своє здоров’я!Будьте впевненими у якості питної води ,яку ви споживаєте.
Завідувач відділення епіднагляду та профілактики неінфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Лілія КОНЦУР
13.09.2023 року
Як готувати дитину до відвідування організованого закладу

У перший рік відвідування школи або садочка в дитини значно збільшується кількість контактів, тому вона і хворіє приблизно у 2 рази частіше, ніж звичайно. Тому дитину потрібно готувати до дитячого садка або школи заздалегідь, практично від народження.
Це має бути певний стиль життя, сформований перш за все батьками. Батьки повинні підготувати дитину до контактів у суспільстві, контактів із багатьма дітьми, серед яких можуть трапитися і хворі.
Як правило, батьки намагаються зміцнювати імунітет дитини лише тоді, коли вона вже захворіла. А правильно було б оздоровлювати, загартовувати та вітамінізувати організм малечі вже з народження. Це підготовка не тільки імунної системи, а й усього організму. Дитина має правильно харчуватися, потрібно організувати правильний розпорядок дня, відповідні умови проживання. Вдома, у школі чи дитячому садочку має бути чисте, вологе, прохолодне повітря, регулярне провітрювання, вологе прибирання приміщень. Дитина не повинна бути закутана, і батьки не мають жахатися найменшого протягу, навпаки, дитину важливо готувати до того, що при відвідуванні різних закладів, магазинів, в транспорті можливі протяги.
Батьки повинні підтримувати також і свій імунітет та вести здоровий спосіб життя. Якщо батьки курять (навіть не при дитині) - це вже негативно впливає на слизові оболонки дитини та на їх захист і подає небажаний приклад.
У старших дошкільнят і першокласників уже більш зріла імунна система, ніж у молодших дітей, однак організм ще не має стійкого імунітету до інфекцій. Проте педіатри закликають батьків не лякатися, якщо дитина хворітиме не менше 5 разів у перший рік перебування в дитячому колективі.
Дитина, яка відвідує дитячий садок, може хворіти 10-15 разів на рік (особливо якщо є старші брати або сестри). Якщо захворювання протікають без бактеріальних і грибкових ускладнень, закладеність носа і кашель тривають не більше як два тижні, дитина має здоровий вигляд поза хворобою, педіатр не виявив хронічних недуг, пов’язаних із підвищеною схильністю до інфекцій, то це нормально. Нерідко батьки постійними хворобами вважають тривалий нежить, хропіння уві сні, кашель протягом кількох тижнів без температури. Існує міф, що коли температура не підвищується, то в дитини низький імунітет. Насправді, здебільшого, це алергічний або неалергічний риніт, тож потрібен огляд дитини для диференціальної діагностики та підбору правильної терапії. Приблизно в половини дітей немає хронічних захворювань, які сприяли б частим респіраторним інфекціям, і вони практично здорові. У решті випадків огляд дитини лікарем необхідний для того, щоб зрозуміти причину хвороби.
Підвищена схильність до інфекцій розвивається при частих ринітах, отитах. При бронхіальній астмі, муковісцидозі, захворюваннях, асоційованих із втратою білка (гломерулонефрит або ураження кишечника при хворобі Крона), та ендокринних хворобах (цукровий діабет, порушення роботи щитовидної залози) також зростають ризики ГРВІ.
Досить поширений латентний дефіцит заліза (або, як його ще називають, анемія без анемії), коли гемоглобін добрий, але при цьому є всі ознаки його зниження: блідість і сухість шкірних покривів, блакитні склери, прискорене серцебиття, підвищена стомлюваність, емоційність, плаксивість, дратівливість і як наслідок - нескінченні інфекції – від ГРВІ до рецидивів герпетичного дерматиту.
Тому регулярний огляд часто хворіючих дітей сімейним лікарем необхідний. Якщо лікар виявить тривожні симптоми, то скерує до вузьких спеціалістів
Інфекційним захворюванням можна запобігти, якщо вчасно виявити дитину, яка щойно захворіла, і вона одна. Її треба просто ізолювати, обмежити контакти з іншими дітьми.
Особливу увагу потрібно зосередити на дитячих інфекційних хворобах. Деякі хвороби стимулюють, посилюють імунну систему дитини. Якщо малюк не перехворів, наприклад, вітрянкою, то у дорослому віці ця хвороба переносяться набагато важче.
Батькам необхідно мати відповідні знання щодо необхідності проведення дитині обов’язкових профілактичних щеплень та можливості допуску до організованих колективів дітей, які не отримали профілактичних щеплень згідно Календаря щеплень.
На даний час в Україні проходить кампанія із “наздоганяючої” вакцинації проти кору, і низький рівень охоплення щепленнями проти цієї інфекції загрожує новим спалахом небезпечної хвороби.
Роз’яснення з цього приводу надав юрист, експерт Національного порталу з імунізації Олексій Тараканов. Згідно із ст. 12 Закону України «Про захист населення від інфекційних хвороб», профілактичні щеплення проти дифтерії, кашлюка, кору, поліомієліту, правця, туберкульозу є обов’язковими і включаються до календаря щеплень.
Згідно із частиною 1 ст.15 Закону, прийом дітей до виховних, навчальних, оздоровчих та інших дитячих закладів проводиться за наявності відповідної довідки закладу охорони здоров’я, в якому дитина перебуває під медичним наглядом.
Довідка видається на підставі даних медичного огляду дитини, якщо відсутні медичні протипоказання для її перебування у цьому закладі, а також якщо їй проведено профілактичні щеплення згідно з календарем щеплень і вона не перебувала в контакті з хворими на інфекційні хвороби або бактеріоносіями.
Частиною 2 ст.15 Закону, встановлено, що дітям, які не отримали профілактичних щеплень згідно з календарем щеплень, відвідування дитячих закладів не дозволяється.
Детальну інформацію щодо питань імунізації дітей батьки можуть отримати у своїх сімейних лікарів, а також у фахівців центрів контролю та профілактики хвороб МОЗ України.
Також батьки повинні дбати про навчання дитини базовим правилам гігієни.
Основні правила, що має знати дитина, щоб не захворіти в школі:
-
Не торкатися обличчя забрудненими руками
-
Дотримуватися правил гігієни при чханні та кашлі
Навчіть дітей під час чхання або кашлю прикривати рот та ніс одноразовою паперовою серветкою або паперовим носовичком та викидати їх у смітник одразу після використання.
-
Регулярно мити руки- перше та основне правило гігієни.
-
Дітей потрібно вчити регулярно підстригати та чистити нігті, не дозволяти гризти нігті.
-
Важливо дотримуватися гігієни харчування
Крім обов'язкового миття рук перед їжею, діти повинні знати, що не можна ділитися посудом з друзями чи користуватися чужими столовими приборами, склянками та посудом.
Школярі, які відвідують спортивні секції чи танцювальні гуртки, мають пам'ятати про те, що не можна ділитися одягом та формою, рушниками, губками, а також засобами особистої гігієни (наприклад, антиперспірантами), а також зберігати брудний або вологий одяг та спорядження в шафці чи сумці. Одяг потрібно прати, а спорядження – чистити.
Добрий фізичний та емоційний стан дитини також є запорукою здоров’я і успішного навчання.
Бажаємо здоров’я діткам та їхнім батькам!
Бактеріолог мікробіологічної лабораторії Богородчанського відділу
Івано-Франківського районного відділу ДУ « Івано- Франківський ОЦКПХ МОЗ»
Леся СКРИПНИК-ПЕТРУНИШИН
12.09.2023 року

08 вересня спеціалісти Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» відвідали КНП «Лисецька лікарня» з метою проведення заняття з медичними працівниками щодо гігієнічної обробки рук, моніторингу пункту щеплення та моніторингу щодо поводження з медичними відходами в закладі.
Основним заходом зменшення поширення інфекцій в закладах охорони здоров’я є належна гігієна рук медичних працівників, безпечне поводження з медичними відходами, а дотримання цих вимог потребує сучасних знань і навичок.
В ході моніторингу обговорювались вимоги та підходи згідно чинного законодавства, прочитано лекцію, відпрацьовано практичні навички, обговорено проблемні питання. Акцентовано увагу, що матеріальне забезпечення закладу є непрямим індикатором виконання вимог щодо гігієни рук та поводження з медичними відходами. Дотримання цих профілактичних заходів дає змогу захистити медичних працівників, пацієнтів, зменшити витрати закладу на лікування, скоротити час перебування пацієнтів в лікувальному закладі.
12.09.2023 року
Моніторинг закладів охорони здоров’я щодо додаткової вакцинації проти кору
Показники охоплення щепленнями проти кору, паротиту, краснухи в Івано-Франківській області та в окремих територіальних громадах залишаються низькими. Виконання запланованих щеплень залежить від багатьох чинників. Це - організація роботи медиками, активність батьків, поширення просвітницьких матеріалів серед населення, обговорення питань імунізації з владою тощо.
Для виявлення причин низького охоплення щепленнями дітей, оцінки перебігу кампанії «наздоганяючої» вакцинації в територіальних громадах здійснюємо візити до закладів охорони здоров'я, проводимо зустрічі з медиками, керівниками ТГ.
Проведені щеплення повинні бути обов'язково внесені медиками в електронну систему охорони здоров'я (ЕСОЗ) для обліку та аналізу, і внесені своєчасно і коректно.
Працівники відділення епіднагляду та профілактики інфекційних хвороб Богородчанського відділу 06-08 вересня відвідали три заклади охорони здоров'я:
- КНП «Старобогородчанська НАГП» - внесено в ЕСОЗ всього 14 щеплень по додатковій вакцинації проти кору, паротиту, краснухи, з них 8 дітей щеплено за кордоном;
- КП «ЦПМСД» Угринівської с/ради – внесено в ЕСОЗ 28 дітей, передано у щотижневій інформації – 30 (2 дитини вакциновані за Календарем);
- КНП «Лисецька лікарня» - проведено верифікацію щеплень по Лисецькій АЗПСМ, зроблено щеплень 64, не внесено в ЕСОЗ 12.
В Угринові також відбулась зустріч з головою ТГ Вівчаренком М.В. за участі директора «ЦПМСД» Угринівської сільської ради
Складені плани на додаткову вакцинацію підлягають уточненню, адже враховані діти, задекларовані в сімейних лікарів з інших закладів, а також частина дітей виїхала на тривалий час за кордон.
Залишається велика кількість батьків, що відмовляються від щеплень і потрібна кропітка індивідуальна робота з ними. Це завдання номер один.
Пункти щеплень у вказаних закладах охорони здоров'я облаштовані згідно вимог, холодильним обладнанням забезпечені, вимоги нормативних документів при проведенні щеплень дотримуються.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
08.09.2023 року
Яка небезпека приховується на грошах

Щодня ми вимушені торкатися грошей, на яких міститься дуже багато мікробів та яєць гельмінтів. Не дивлячись на те, що на сьогоднішній день кредитні та інші картки стають все більш і більш популярними в якості оплати, все ж більшості з нас щодня доводиться мати справу з купюрами та монетами.
Монети можуть містити до 2400 бактерій!
Мікроорганізмів, які накопичуються на грошах, з кожним днем стає все більше. Оскільки вони передаються з рук в руки, мікроби, які має один хвора людина, можуть бути з легкістю передані усім, хто тримав одну й ту саму купюру. Переважно ми і не задумуємося, в яких руках ці гроші перебували, в яких гаманцях їх тримали, скільки різних рук їх перераховувало. Діти, заплативши гроші, беруть своїми руками морозиво, цукерки, насіння соняшника і відправляють до свого рота, крім бажаних смаколиків, набір мікробів.
Дослідження вчених у США виявили, що 58% населення заражаються яйцями гельмінтів через грошові купюри. І лише 8% населення заражаються глистами іншими способами. Також було доведено, що паперові гроші містять велику кількість бактерій, які можуть викликати різні інфекції та провокувати захворювання, з якими імунна система нашого організму не в змозі боротися.
Через паперові гроші та монети можуть передаватися до семи різних типів бактерій, які викликають інфекційні хвороби. Найбільш поширені з них: стафілокок, стрептокок, паличкоподібні бактерії, кишкова паличка.
Стафілококовий епідерміт
Стафілокок може викликати інфекції в різних частинах тіла, так званий стафілококовий епідерміт. Деякі з його симптомів: лихоманка, гострий біль, прискорене дихання та частота серцевих скорочень, втома, а також підвищене потовиділення.
Стрептокок
Стрептокок є причиною виникнення багатьох серйозних хвороб, серед яких: менінгіт, бактеріальна пневмонія та фарингіт.
Паличкоподібні бактерії
Деякі види паличкоподібних бактерій не є патогенними, однак певні види можуть викликати блювоту та діарею протягом 5-10 годин з часу проникнення в організм господаря.
Кишкова паличка
Симптомами, викликаними цією бактерією, можуть бути сильний біль у животі, що супроводжується діареєю, блювота, нудота та лихоманка. Симптоми спостерігаються протягом 3-4 днів після зараження.
Багато з цих бактерій знайдені в навколишньому середовищі.
Так, звісно, повністю уникнути контакту з грошима неможливо, але в наших силах вживати заходи обережності. Ось чому зменшити ймовірність попадання паразитів в наш організм може допомогти ретельне миття рук перед їжею.
Не забувайте мити руки !!!
Першою та очевидною порадою для боротьби з бактеріями, що містяться на грошах, є, звичайно, часте миття рук. Ця проста та корисна звичка може допомогти вам уникнути багатьох проблем зі здоров’ям.
Беручи в руки гроші, ми ризикуємо тим, що бактерії можуть потрапити в наш організм, якщо ми потім торкаємося руками свого рота або очей.
Особливо ретельно треба мити руки перед їжею, після кожного контакту з грошима, перш ніж торкатися інших частин нашого тіла та немовлят.
Ці прості дії можуть допомогти вам уникнути проблем зі здоров’ям через бактерії на грошах.
Завідувач мікробіологічної лабораторії Богородчанського відділу
Івано-Франківського районного відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
04.09.2023 року
БАТЬКИ: ВАКЦИНУВАТИ НЕ МОЖНА ХВОРІТИ
(ПРО ПЕРЕБІГ «НАЗДОГАНЯЮЧОЇ» ВАКЦИНАЦІЇ ПРОТИ КОРУ)

Від 17 липня триває додаткова («наздоганяюча») вакцинація дитячого населення проти кору. Мета одна – не допустити спалаху кору в Україні, зберегти здоров'я дітей і дорослих.
Для оцінки стану охоплення щепленнями дітей проти кору в територіальних громадах ми врахували кількість проведених щеплень від 01 травня, адже плани були складені в кінці квітня і при наявності вакцини в закладах охорони здоров'я частину дітей у травні-липні вже вакцинували.
Темпи вакцинації по області, в окремих громадах невисокі, всього заплановано вакцинувати понад 36 тис. дітей, охоплено – 18,7%. Встановлено, що значна кількість дітей виїхали за кордон і, ймовірно, отримають щеплення там … і не тільки від кору. Бо там діє Закон.
Зараз належить верифікувати плани і уточнити кількість дітей на додаткову вакцинацію, що і буде зроблено за розпорядженнням Центру громадського здоров'я (ЦГЗ). Але це згодом.
Отже, станом на 31.08, за даними закладів охорони здоров'я (ЗОЗ) в територіальних громадах, маємо такі відсотки охоплення щепленнями дітей в рамках «наздоганяючої» вакцинації проти кору, паротиту, краснухи:
К-ть щеплень/%вик. ПЛАН (к-ть осіб)
-
КНП «ЦПМД» Богородчанської СР 429 / 30,8% 1393
-
КНП «Дзвиняцький ЦПМСД» 92 / 44% 209
-
КНП «Солотвинська лікарня» 27 / 30,7% 88
-
КНП «Старобогородчанська НАГП» 23 / 21,5% 107
-
КНП «Єзупільська МЛ» 61 / 69,3% 88
-
КНП «Загвіздянський ЦПМСД» 117 / 73,1% 160
-
КНП «Лисецька лікарня» 93 / 26,6% 350
-
КНП «Тисменицька МЛ» 101/ 42,6% 237
-
КП «ЦПМСД» Угринівської с/ради 30 / 28,8% 104
10. КНП «ЦПМСД» Ямницької с/ради 127 / 60,2% 211.
На жаль, щоб досягти 95% охоплення дітей вакцинацією у вказаних громадах, тобто створити популяційний імунітет, необхідно «здолати» опір батьків до вакцинації, пояснити, що ризик ускладнень від кору чи іншої інфекції значно вищий, ніж від щеплення. За даними ЦГЗ із 1000 людей, які заразилися кором, 1 помирає, в 1 розвивається енцефаліт, а 50 отримують важкі ускладнення.
Виглядає так, що пік активності батьків, щоб привести дитину на щеплення, минув, залишились переконані відмовники, думку яких змінити важко. У одних - надто багато інформації і вони бачать тільки шкоду від вакцини, а у інших – такої інформації недостатньо. Ще раз нагадуємо батькам: цікавтесь повідомленнями з офіційних джерел, від фахівців-експертів, своїх сімейних лікарів. Невакциновані діти можуть інфікуватись і стати джерелом інфекції в організованому колективі (чи в сім’ї) для 3-5 відсотків тих, які не можуть бути щеплені через протипокази або у яких не виробився імунітет (таких може бути 1-3%).
Шановні батьки, радимо потрібний і корисний інтернет-ресурс - Національний портал з імунізації, тут можна знайти відповіді чи не на всі ваші питання. Здоров’я дитини у ваших руках.
В Україні високий ризик спалаху кору. Нещеплені діти у небезпеці.
Вберегти їх від важкої хвороби можна за допомогою вакцинації.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
04.09.2023 року
НЕБЕЗПЕЧНА ЛЕГІОНЕЛА
Що таке легіонела?
Легіонели - це паличкоподібні бактерії, яких налічується велика кількість типів і які поширені в навколишньому середовищі.Однак найбільшу увагу фахівців викликає один вид бактерій, а саме "Legionella pneumophila", яка у найгіршому випадку може призвести до серйозного захворювання, а саме до лихоманки Понтіака або хвороби легіонерів (легіонельозу). Обидві хвороби отримали назву від відповідних подій у США. Лихоманка Понтіака вперше спостерігалася в 1968 році в однойменному місті в США. Її перебіг схожий на грип з такими симптомами, як озноб, лихоманка, кашель та блювота. Хвороба не дуже небезпечна, і зазвичай, симптоми захворювання зникають за кілька днів лікування.
Що таке легіонельоз?
Легіонельоз має зовсім інші особливості. Після інкубаційного періоду від двох до десяти днів, бактерія викликає не тільки головний біль та болі в тілі, лихоманку, нетравлення, біль в області грудної клітки, але і сильну пневмонію, яка, якщо її не лікувати, призводить до смерті в 20-40 % випадків. Вперше захворювання було ідентифіковано на зборах ветеранів у Філадельфії / США у 1976 році. З 4400 учасників 180 людей захворіли, 29 з них не пережили хворобу. У цьому випадку причиною епідемії стала система кондиціонування, що тривалий час не обслуговувалась.
Легені є найпоширенішим місцем інфекції. Позалегеневий легіонельоз зустрічається рідко. Він проявляється синуситом, рановою інфекцією кульшової ділянки, міокардитом, перикардитом і ендокардитом штучних клапанів, часто за відсутності пневмонії.
Як поширюється легіонела ?
Поширення відбувається через так звані біоаерозолі, тобто бактерії, які прилипають до крихітних крапель води у повітрі. Такі аерозолі можуть виникати в зоні водорозбору, джакузі, зволожувачах повітря, системах кондиціонування тощо. При вдиханні аерозолів, бактерії потрапляють у більш глибокі ділянки легенів, що може викликати одне з двох згаданих захворювань. Особливо піддаються ризику люди, чия резистентність порушена через вік або ослаблену імунну систему. Чоловіки хворіють вдвічі частіше, ніж жінки.
Передача інфекції від людини до людини не відбувається.
Як розмножується легіонела та як захиститись?
Бактерія Legionella pneumophila найкраще процвітає при температурі від 25 до 55 °C і віддає перевагу прісній воді, яка залишається нерухомою. У більш холодному середовищі бактерії залишаються життєздатними, але не активними. Легіонели починають відмирати при температурі 60°С і при 70°С повністю гинуть.
Для системи водопостачання це означає, що трубопроводи холодної та гарячої води повинні бути надійно відокремлені та утеплені. Діє правило: «Холод повинен залишатися холодним, гаряче повинно залишатися гарячим». З цієї причини, наприклад, ємкісні водонагрівачі завжди повинні працювати при температурі ≥ 60 °C. Якщо незважаючи на таку температуру виявлено інфікування легіонелою, зазвичай допомагає термічна дезінфекція, тобто тимчасове підвищення температури до 70 °C.
Іншою зброєю в боротьбі з легіонелою, окрім високої температури, є забезпечення регулярного протоку (руху води). Вода, що стоїть у трубі протягом тривалого періоду часу, створює застійні зони, які є сприятливим середовищем для утворення колоній легіонели.
Коли необхідно звертатися до лікаря?
При появі підозрілих симптомів необхідно звертатися за медичною допомогою. Хвороба легіонерів виліковується антибіотиками. Чим раніше почнеться терапія, тим менше ймовірність отримання серйозних ускладнень або летального результату. Понтіакська лихоманка проходить сама по собі, без лікування, і не викликає ускладнень зі здоров’ям.
Профілактика легіонельозу
Медики рекомендують в якості найдієвішого заходу профілактики хвороби легіонерів відмовитися від куріння і алкоголю. Куріння підвищує шанси розвитку будь-яких легеневих захворювань, а не тільки легіонельозу. Рекомендується відмовитися від купання у водоймах, басейнах сумнівної чистоти або у відверто антисанітарних умовах. Після відвідин басейну або джакузі рекомендується прийняти душ з милом. У домашніх умовах рекомендується очищати системи кондиціонування та подачі води в джакузі мінімум раз на рік. Зміцнення імунітету також знижує ризик розвитку легеневих захворювань.
Лікар-епідеміолог Світлана ГАВРИЛКО
10.08.2023 року
НЕБЕЗПЕКА ХВОРОБИ ЛАЙМА
Літо, зазвичай, несе з собою багато приємностей: сонце, засмагу, овочі і фрукти та відпустки, які багато хто мріє провести на природі. Або іноді просто хочеться поблукати по лісі, нарвати квітів чи назбирати грибів.
Проте не варто втрачати пильність, оскільки небезпека чатує там, де її не чекаєш. Кліщі, незважаючи на свої маленькі розміри, здатні створювати величезні проблеми. Одна з них – так звана хвороба Лайма або кліщовий бореліоз – це реальна загроза для здоров’я, а інколи і життя.
Хвороба Лайма - інфекційне трансмісивне захворювання, переносниками якого є іксодові кліщі.
Більшість випадків хвороби Лайма фіксують із травня до листопада. Це період найвищої активності іксодових кліщів. Переважна частина хворих може пригадати епізод укусу кліща, що значно полегшує діагностику захворювання.
Інкубаційний період становить від 1 до 45 днів (7–14 у середньому). Сприйнятливість людей до захворювання висока.
За 7 місяців 2023 р. в населених пунктах 10 територіальних громад (з колишніх Богородчанського та Тисменицького районів) на хворобу Лайма захворіло 9 осіб, з них 5 – зареєстровано у липні.
З початку серпня за медичною допомогою з підозрою на цю недугу звернулось ще 4 осіб. Серед усіх захворілих - 2 дітей, в 95 % випадках це жителі сільської місцевості. Майже усі покуси кліщами відбулись в лісі чи у місцях відпочинку в межах області (один – за кордоном).
Ймовірність укусу кліща і зараження хворобою Лайма найвища серед людей, які багато часу перебувають на відкритому повітрі, особливо у лісах, лісопарках тощо. Від хворого до здорової людини збудник не передається. Біль від укусу кліща майже не відчувається людиною, що є причиною пізнього виявлення зараження. Тому так важливо в теплу пору року ретельно перевіряти шкірні покриви на наявність укусів комах.
На місці укусу кліща виникає червона папула з чіткими краями. Згодом зона гіперемії розширюється, а центр — блідне. У деяких випадках еритема, що зазвичай безболісна і не свербить, може бути суцільним червоним тлом.
Без лікування мігруюча еритема зберігається 2–3 тижні. У третини людей недуга завершується на цьому етапі. В інших — переходить у наступну стадію.
Пізня, або хронічна, хвороба Лайма виникає через місяці або й роки після зараження. У цьому випадку з’являються неврологічні та ревматологічні прояви з переважним ураженням кістково-м’язової (артрити) чи нервової системи (нейробореліоз, хронічний атрофічний акродерматит).
Перенесене захворювання не створює імунітету, можливі повторні випадки зараження. Щеплення від Лайм-бореліозу не існує.
Для запобігання укусу кліща необхідно :
1.Постійно проводити само- та взаємоогляди, особливо ретельно обстежувати ділянки тіла, покриті волоссям.
2.Використовувати засоби для відлякування кліщів – сучасні репеленти.
3.Місце для нічного сну або відпочинку на природі необхідно звільнити від сухої трави, гілок, хмизу в радіусі 20-25 м.
4.Вдома відразу змінити одяг, білизну, ретельно їх оглянути, випрати та випрасувати. Не можна залишати цей одяг біля ліжка чи спати в ньому. Витрушування одягу не позбавляє від кліщів.
5.На присадибних ділянках необхідно вчасно скошувати траву, обрізати кущі, тощо.
У разі підтвердження хвороби Лайма, лікар призначає симптоматичне лікування та антибіотики, застосовується комплексний підхід з врахованням стану хворого.
Тільки раннє виявлення даної хвороби – запорука успішного лікування та попередження можливих ускладнень.
Лікар-епідеміолог Світлана ГАВРИЛКО
09.08.2023 року
БЕРЕЖІТЬ ЗІР ПРИ РОБОТІ ЗА КОМП'ЮТЕРОМ
Щороку 8 серпня відзначається Міжнародний день офтальмології.
У сучасних реаліях усе більше людей обирають онлайн-професії, оскільки це дає можливість працювати віддалено з будь-якого куточка світу. Популярною стала онлайн-освіта, завдяки якій людина може здобувати знання, не виходячи з дому. Але це має свої мінуси. І один із них – погіршення зору.
Проте, це не відбувається миттєво, і при виконанні елементарних правил можна якомога довше зберегти очі здоровими. Отож, що потрібно врахувати при роботі за ноутбуком, комп'ютером, щоб очі не втомлювались, а їх напруження не мало руйнівного впливу на зір?
-
Важливе значення має рівень яскравості монітору. Екран не повинен бути яскравішим, ніж освітлення довкола. Якщо ви часто працюєте в таких умовах, краще або збільшити кількість світла в кімнаті, або зменшити яскравість дисплею.
-
важливо також правильно розмістити монітор. Сміливо розташовуйте монітор на комфортній для вас відстані, так, щоб не доводилось мружитися, вдивляючись в дрібний шрифт. Особливо це важливо для дисплеїв з високою роздільною здатністю та маленькою діагоналлю.
-
Робіть перерви в роботі. Тривале напруження очей, робота з екраном понад 3 години на день можуть викликати сухість слизової оболонки ока та головний біль. Очам потрібні перерви. Через кожні півгодини закривайте їх на кілька хвилин або подивіться вдалину, наприклад у вікно. Це допоможе розслабити м’язи ока. Раз на 2 години варто вставати з-за столу та робити перерву на 15 хвилин. І частіше кліпайте – очі будуть довше залишатися зволоженими.
-
Відстежуйте стан своїх очей. Очі – головний показник комфорту при роботі за ПК чи ноутбуком. Якщо під час роботи ви регулярно відчуваєте певний дискомфорт (сухість в очах, свербіж, сльози), зверніться до лікаря-окуліста. Якщо патологічних відхилень немає, потрібно змінити робоче місце: пересісти ближче до вікна, підкоригувати освітлення в кімнаті, вручну налаштувати або, можливо, навіть повністю замінити монітор.
Це далеко не всі фактори, які впливають на зір під час роботи за ПК чи ноутбуком. Проте, виконуючи ці прості правила можна домогтися гарних результатів для збереження зору та для загального самопочуття.
Щороку варто проходити планове обстеження в офтальмолога, оскільки це дає можливість виявити захворювання очей на ранніх стадіях.
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Орест ГЛУШКО
07.08.2023 року
Мікроорганізми в поверхневих водоймах. Яку шкоду вони несуть?

Втомившись від повсякденної роботи, метушні, шуму та проблем, люди прагнуть знайти спокій на лоні природи. Нестерпна спека буквально змушує нас пірнути в звабливу прохолоду водойми, забувши про те, що у воді можуть чекати на нас «недружелюбно налаштовані» мікроорганізми. Часто люди забувають про заходи безпеки та купаються в непризначених для цього місцях. Та чистий на перший погляд ставок чи озеро, може виявитися розсадником серйозних захворювань. Саме літом найчастіше виникають та розповсюджуються інфекції, шляхом передачі яких є вода. Найбільш поширеними є: ентеровірусна інфекція, церкариоз або «свербіж купальника» (паразитарне захворювання), лептоспіроз, мікоз.
Природна вода – практично завжди «жива». Треба лише подивитися на неї в мікроскоп, щоб побачити скільки мікроорганізмів живе в одній краплі. Вони є майже у всіх поверхневих водах. Це бактерії, віруси, водорості, грибки. Є вони і в підземних водах, хоч і в меншій кількості. Серед всіх цих мікроорганізмів є як абсолютно нешкідливі для людей, так і ті, які здатні викликати захворювання (через що їх називають хвороботворними). В деяких випадках нешкідливі мікроорганізми теж стають небезпечними. Як правило, це відбувається під впливом якихось внутрішніх або зовнішніх факторів. Наприклад, при вживанні лікарських препаратів, що порушують рівновагу мікробної флори (в першу чергу це стосується антибіотиків).
Щоб відпочинок біля річки або ставка не закінчився лікарняним ліжком, потрібно дотримуватися кількох правил:
1. Якщо на березі водойми встановлені таблички, які вказують на те, що купатися заборонено, то порушувати це правило не варто.
2. Не можна купатися у водоймах, біля яких є очисні споруди, заводи, фермерські господарства.
3. Уникайте купання у водоймах, де живе багато водоплавних птахів, це теж загрожує мікробним забрудненням води.
4. Не пийте самі та не дозволяйте дитині пити воду з річки, ставка чи озера, не заковтуйте воду під час купання.
5. Не можна купатися у непротічних водоймах, бо в спеку в такій воді може розмножуватися кишкова паличка та інші небезпечні для здоров’я мікроби.
6. Відмовтеся від купання у водоймі, де вода «цвіте», плаває сміття чи харчові відходи.
7. Не варто купатися відразу після сильного дощу, коли у водойми можуть стікати пестициди та добрива.
8. Після купання обов’язково приймайте душ з милом, а садна і ранки обробляйте спеціальними засобами.
Бережіть своє здоров’я. Купайтеся тільки в дозволених місцях!
Завідувач мікробіологічної лабораторії
Богородчанського відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
02.08.2023 року
ЙОДОДЕФІЦИТ І ЗДОРОВ’Я ЛЮДИНИ
Йод – це другий мікроелемент після заліза, який життєво необхідний для функціонування людського організму протягом усього життя. Він важливий для формування, розвитку та функціонування мозку і нервової системи. Крім того, йод необхідний для нормальної роботи щитовидної залози. Він є складовою частиною гормонів, які продукує ця залоза, а ті в свою чергу забезпечують повноцінне функціонування систем організму. Без йоду ці гормони не можуть вироблятися в достатній кількості, а вони регулюють: розвиток мозку плоду, розвиток інтелекту дитини, білковий, вуглеводний, жировий обміни, синтез деяких вітамінів, імунної системи, процеси росту та розвитку кісток, нормальний розвиток статевих залоз та продукування статевих гормонів.
Близько 70% українців страждають від нестачі йоду. В Україні до регіонів з високим ризиком розвитку йододефіцитних захворювань належать Львівська, Чернівецька, Закарпатська, Івано-Франківська, Тернопільська та Волинська області. Чорнобильська катастрофа свого часу привернула увагу до проблеми йодного дефіциту в Чернігівській, Київській, Житомирській, Черкаській, Рівненській областях.
При нестачі йоду з’являються збої в роботі організму, це проявляється порушенням обміну речовин і нестабільністю психіки. Якщо ви помітили у себе прибавку ваги, погіршення стану шкіри та нігтів, млявість, дратівливість, мерзлякуватість, погіршення пам’яті, неуважність, швидку втомлюваність, зниження працездатності і не можете знайти причину, то слід обстежити щитоподібну залозу. Можливо, причина саме в йододефіциті..
За даними ВООЗ, добова потреба в йоді становить (мкг/добу):
для дітей до 6 років — 90;
дітей від 6–12 років — 120;
підлітків від 12 років і дорослих — 150;
вагітних і жінок у період лактації — 200.
Для профілактики йододефіциту достатньо регулярно споживати продукти, збагачені йодом. Перше місце серед них посідає йодована сіль, до складу якої входить йодистий калій. Щоб запобігти йододефіциту, досить щодня вживати разом із їжею 5–6 грамів такої солі. Але йод легко випаровується, тому йодована сіль вимагає уважного зберігання і застосування. По-перше, термін придатності такої солі, зазвичай, не перевищує трьох місяців. У продукті, в якому зазначений термін минув, йоду вже немає. По-друге, йодована сіль повинна бути запакована у непрозорий поліетиленовий пакет або фольгу. Зберігати її треба у щільно закритій посудині. По-третє, солити їжу потрібно після її приготування, тому що при високій температурі йод швидко випаровується, або ж готувати їжу недосоленою, а вже потім, у тарілці, досолювати за смаком.
Багаті на йод морська риба, інші морепродукти, риб’ячий жир, морська капуста, хурма, солодкий перець, волоські горіхи, чорноплідна горобина. Щоб зберегти його у продуктах, їх треба правильно готувати. Так, морську рибу потрібно варити, а не смажити. А от звичайні капуста й редька, навпаки, вимивають і без того малу кількість йоду з організму. Тому лікарі не схвалюють популярну останнім часом капустяну дієту. Щоб організм засвоїв — йод, насамперед має бути здоровим шлунково-кишковий тракт. Коліти, гастрити, дуоденіти та інші подібні захворювання порушують всмоктуваність у кишечнику. Якщо ці недуги не вилікувати, скільки б людина не вживала багатих на йод продуктів, — все це не дасть потрібного результату.
Запорукою міцного здоров’я дорослих та дітей є гарний відпочинок, свіже повітря, спокійний сон та правильне корисне харчування, яке збагачене вітамінами та мікроелементами. Йод – один із найважливіших з них. Отже, бережіть своє здоров’я, здійснюйте профілактику і не займайтеся самолікуванням йодовмісними препаратами!!! Надлишок йоду може призвести до небажаних наслідків.
Лікар з загальної гігієни Богородчанського відділу
ДУ «Івано-Франківський ОЦКПЗ МОЗ» : Орест ГЛУШКО
01.08.2023 року
Проміжні результати великої роботи
Вже 2-й тиждень в Україні триває кампанія додаткової («наздоганяючої») вакцинації проти кору, паротиту, краснухи (КПК). Для цього є достатня кількість якісної сертифікованої вакцини КПК (виробництва США), оновлене холодове обладнання, підготовлений медперсонал та облаштовані всім необхідним пункти щеплень. Очікуємо тільки активності батьків, які повинні подбати про здоров’я своїх дітей і захистити їх вакцинацією.
Проміжні результати цієї кампанії, як свідчать дані Центру громадського здоров’я, наразі не є втішними: станом на 29.07 виконано 10,6% щеплень від запланованих. І це врахована виконана робота з 01 травня, так як підбір контингенту на щеплення був проведений у квітні (підрахована кількість невакцинованих дітей), але вакцини було до цього часу недостатньо. Найбільш активно проводяться щеплення серед дітей 2-6 років, відсоток охоплення серед них 20,6%. В Івано-Франківській області відсоток охоплення щепленнями КПК становить 7,3% і за останні 2 тижні немає позитивної динаміки. Задля охоплення щепленнями всіх підлягаючих дітей до початку освітнього процесу доведеться дуже багато зробити!
На початок кампанії були виведені такі цифри: по Україні потрібно щепити щонайменше 215 тисяч дітей, по Івано-Франківській області – понад 26 тисяч і допоки це не буде зроблено, ми матимемо ризик повноцінного спалаху кору.
Під час спалаху 2017 – 2019 рр. захворіло понад 120 тисяч людей і померло понад 50 людей. Багато дітей не вакциновано, але можуть хворіти і дорослі і, зазвичай, з важким перебігом. Як попередити захворюваність серед дорослих? Створити бар’єр серед дітей. Це надзвичайно важливо в умовах агресії росії: не можна дозволяти кору або іншим інфекційним хворобам нас послаблювати. Важливо розуміти, що госпіталізації підлягають 30-40% хворих на кір – а це те саме навантаження на медзаклади, що ми мали під час спалаху коронавірусної хвороби.
Тож рекомендації для батьків дуже прості: завітати до амбулаторії, не відкладаючи, та вакцинувати дитину згідно Календаря щеплень, або надолужити пропущену дозу.
Нагадуємо, кір – небезпечна хвороба, що може давати ускладнення не лише під час свого перебігу (у вигляді отиту, пневмонії, ураження нервової системи), а й мати віддалені наслідки. Фахівці наводять як приклад віддалених наслідків кору так званий підгострий склерозуючий паненцефаліт (ПСПЕ). Імунолог Федір Лапій надає пояснення: «Дитина першого року життя може перехворіти кором легко, але в окремих випадках вірус кору може залишатись в організмі: в такому випадку приблизно за 5 років він починає уражати головний мозок, і тоді хвороба завжди завершується летально, адже ліків ані від кору, ані від цих його віддалених наслідків не існує».
Ми можемо попередити такий розвиток подій. Заклади охорони здоров'я запрошують на вакцинацію, як на рутинну (відповідно до Національного календаря щеплень), так і «наздоганяючу», щоб надолужити пропущені дози. Батьки повинні зробити свідомий вибір на користь здоров'я дитини. Це також питання відповідальності кожного в створенні колективного імунітету заради епідемічного благополуччя населення.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
25.07.2023 року
Одне життя і одна печінка. В чому небезпека вірусних гепатитів?

Щорічно 28-го липня відзначається Всесвітній день боротьби з гепатитом.
Серед вірусних гепатитів найбільш небезпечними є вірусні гепатити В (ВГВ) та С (ВГС), які призводять до 96% всіх смертей, пов’язаних з вірусними гепатитами. У світі зареєстровано близько 400 мільйонів носіїв гепатитів В, 175 мільйонів хворих на гепатит С. Кожна десята людина Землі інфікована одним із гепатотропних вірусів. За даними Всесвітньої організації охорони здоров’я, щотридцять секунд у світі від захворювання, що пов’язане із вірусними гепатитами, помирає одна людина.
В Україні на вірусний гепатит В і С хворіють понад два мільйони осіб, з них на вірусний гепатит С - понад 1 491 тис. , на вірусний гепатит В – понад 621 тис. осіб. Також гепатитами В і С інфіковано близько 60% донорів, 25 % вагітних жінок, 18 % медичних працівників, і аж 75 % онкогематологічних хворих. Проте, під медичним наглядом із вірусним гепатитом С перебуває лише приблизно 6,2 % осіб, а з гепатитом В - лише 3 %. Крім того, понад 1,4 млн. людей страждають гепатитом групи «А», 20 млн. осіб - гепатитом групи «Е».
Цифри вражаючі, не менш серйозна і хвороба, яка спричиняється вірусним гепатитом. Це хвороба печінки, що може стати причиною недієздатності цього важливого органу. Незалежно від нас кожного дня наша печінка виконує більше як 500 життєво важливих функцій. За даними ВООЗ 57 % випадків цирозу печінки і 78 % первинного раку печінки зумовлено хронічними вірусними гепатитами В або С. Велика небезпека гепатитів у тому, що вони впродовж довгого часу можуть мати безсимптомний перебіг, особливо гепатит С. Саме тому цей вид гепатиту ще називають «лагідним вбивцею". Більшість інфікованих дізнається про діагноз уже тоді, коли хвороба спричинила ураження печінки.
В Івано-Франківській області більше 10% населення хворіє хронічними гепатитами В і С. Протягом 2022 року в 10 територіальних громадах, що обслуговуються Богородчанським відділом, зареєстровано 18 випадків вірусних гепатитів, з них 1 – гострий гепатит В, 10 – хронічних. Хронічний гепатит В виявлено у 7 осіб , хронічний гепатит С – у 3 осіб.
За 6 місяців 2023 року звернулись за медичною допомогою і встановлено вірусний гепатит у 17 осіб: у 2-х – гострий гепатит В, у 5-х – хронічний гепатит В, у 10 – хронічний гепатит С. Загалом кількість хворих зросла за рахунок хронічного гепатиту С, який важко піддається лікуванню. Хронічний гепатит С зареєстровано у 5 територіальних громадах : Богородчанській, Ямницькій – по 3 випадки, Солотвинській – 2, Єзупільській, Угринівській – по 1 вип.
Розрізняють такі основні види вірусних гепатитів: «A», «В», «С», «D», «Е», «F» і «G», найбільш поширені гепатити А, В, С, Е .
Вірусний гепатит «A» - типова хвороба брудних рук. Під час епідемії в Шанхаї в 1988 році було інфіковано 300 тисяч чоловік. Вірус може передаватися при вживанні забруднених продуктів харчування, зараженої води або при звичайному прямому контакті з інфікованою людиною. Початок захворювання супроводжується високою температурою тіла і за деякими ознаками нагадує грип. Через 2-4 дні сеча хворого темніє, набуваючи колір пива або міцного чаю, а кал, навпаки, стає безбарвним. Потім з’являється жовтяниця, з її появою стан хворого поліпшується. Тривалість захворювання від 1 тижня до 1,5-2 місяців, а період відновлення іноді затягується до півроку. Майже всі люди повністю одужують від гепатиту А з довічним імунітетом.
Основна міра профілактики - ретельне дотримання гігієнічних норм. Крім ізоляції хворих аж до одужання, дезінфекції їх речей у вогнищі інфекційного захворювання, встановлюється спостереження за контактними особами протягом 35 днів. Дітям до 14 років і вагітним одноразово вводять імуноглобулін. Для профілактики гепатиту А є безпечна та ефективна вакцина.
Зараження гепатитом групи «B» може відбутися через кров та інші рідини організму інфікованої людини. Вірус гепатиту вражає печінку і здатний викликати як гостру, так і хронічну хворобу. Захворюванню можна запобігти за допомогою наявної в даний час безпечної та ефективної вакцини. Вона була розроблена у 1982 році , її ефективність становить 95%.
Гепатит C. Хвороба передається при контакті з кров’ю інфікованої людини. Вірус може викликати як гостру, так і хронічну інфекцію гепатиту С, яка може тривати від кількох тижнів до серйозної довічної хвороби. У значного числа осіб з хронічною інфекцією може розвинутися цироз або рак печінки. Виявлені випадки носіїв гепатиту С. Щорічно від пов’язаних з гепатитом С хвороб печінки помирає приблизно 700 000 чоловік. Всі інфіковані потребують постійного спостереження лікаря, оскільки ризик активації захворювання у них зберігається. Вакцини проти гепатиту С не існує.
Гепатит D, або дельта-гепатит відрізняється від усіх інших форм вірусного гепатиту тим, що його вірус не може розмножуватися в організмі людини відокремлено. Для нього потрібен «напарник» — вірус гепатиту В. Тому гепатит D є хворобою - супутником, яка ускладнює перебіг гепатиту В.
Гепатит Е - також хвороба печінки, що викликається вірусом гепатиту Е. Щорічно реєструється приблизно 20 мільйонів випадків інфікування ВГЕ, які призводять до 3,3 мільйонів симптоматичних випадків захворювання і 56 600 випадків смерті, пов’язаних з гепатитом Е. Як правило, захворювання самовиліковується, в деяких випадках може розвиватися швидкоплинний гепатит (гостра печінкова недостатність).
Які профілактичні заходи боротьби з гепатитами.
Ніхто не убезпечений від зараження. Усі, хто користується послугами стоматологічних, косметологічних, татуювальних кабінетів, де можливий контакт із кров’ю, перебувають у групі ризику доти, доки не знають свого гепатит-статусу. Тому варто періодично проходити тестування на вірусні гепатити. Це можна зробити в сімейного лікаря, з яким укладена декларація, або у приватних лабораторіях. У разі позитивного результату хворого направляють до вузькопрофільного спеціаліста.
Для захисту від гепатитів важливо дотримуватися такої ж профілактики, як і при інших вірусних захворюваннях: мити руки, вживати в їжу вимиті та/або термічно оброблені продукти, мати індивідуальні засоби особистої гігієни, використовувати бар’єрну контрацепцію тощо. Або ж вакцинуватися.
До Національного календаря щеплень входить лише вакцинація від вірусного гепатиту В. Це захищає людину і від вірусного гепатиту D.
Лікування, профілактика та терапія при гепатиті В і С – в Україні є повністю безоплатними. Держава закуповує сучасні препарати і зараз у регіонах доступні майже 20 000 курсів для лікування гепатиту С та 2 000 для гепатиту В.
Нещодавно Україна приєдналася до Глобальної стратегії елімінації вірусних гепатитів В та С і ухвалила державну стратегію протидії ВІЛ-інфекції, СНІДу, туберкульозу та вірусним гепатитам до 2030 року. Наша спільна мета – попередити 90 % нових випадків вірусних гепатитів, виявити 90 % інфікованих осіб, які не знають про свою хворобу, а також охопити лікуванням 90 % хворих на гепатит С і 40% – хворих на гепатит В. До 2030 року 90 % дітей повинні бути охоплені трьома дозами вакцини від вірусного гепатиту В.
Пам’ятайте!
У вас тільки одне життя і тільки одна печінка. Гепатит може зруйнувати і те, і друге. Бережіть себе і будьте здорові!
Начальник Богородчанського відділу
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина Левицька
18.07.2023 року
Увага! Стартувала кампанія вакцинації проти кору
Про важливість захисту від інфекційних хвороб шляхом вакцинації годі говорити. Ситуація в Україні, м’яко сказати, не найкраща щодо показників охоплення різними щепленнями відповідно до Національного календаря щеплень. На сайті ЦГЗ дізнаємося, що станом на 01.01.2023р. по Україні найвищий відсоток охоплення вакцинацією проти кору, паротиту, краснухи дітей в 1 рік – 74,1, а найнижчий - проти дифтерії і правцю дорослого населення – 40,2. Тобто захисного популяційного імунітету, на рівні 95 і більше відсотків, ми не досягли, як і в попередні роки.
Ситуація ускладнюється через війну і міграцію населення, недостатнє забезпечення вакцинами, низькою прихильністю батьків до вакцинації. На жаль, навіть наявна вакцина не завжди активно використовується і сімейним лікарям доводиться докладати немало зусиль, щоб переконати дорослих захистити здоров’я дітей і своє та зробити щеплення.
У квітні запущено Національний портал з імунізації – перший в Україні профільний інтернет-ресурс, присвячений всім питанням вакцинокерованих інфекцій, щеплень та використання вакцин. Це важливий крок до більшої поінформованості людей про щеплення і, можливо, – до збільшення охоплення населення вакцинацією.
Для хорошого результату з вакцинації населення потрібна спільна праця органів влади, фахівців, громадських організацій та свідомих громадян.
УВАГА !!! В Україні 17 липня офіційно стартувала кампанія з вакцинації дітей проти небезпечної інфекційної хвороби – кору. Вакцина проти кору, паротиту та краснухи (далі — КПК) доставлена до кожного регіону. За повідомленням Центру громадського здоров'я (ЦГЗ), 657 тисяч доз комбінованої вакцини КПК на підтримку Національної програми імунізації в Україну доставив дитячий фонд ООН (ЮНІСЕФ).
Богородчанський відділ ДУ «Івано-Франківський центр контролю та профілактики хвороб МОЗ» отримав і видав на 10 закладів охорони здоров’я в територіальних громадах 3720 доз вакцини КПК ( виробник США).
Важливо провести кампанію до початку навчального року, адже згідно українського законодавства до освітнього процесу допускаються лише щеплені діти. В організованих колективах створюються сприятливі умови для передачі вірусу кору та інших вірусів. Захворюваність на гострі респіраторні вірусні інфекції восени зростає. Тому важливо вакцинувати дітей зараз, щоб не допустити спалаху кору.
У рамках кампанії лікарі та мобільні вакцинальні бригади будуть вакцинувати дітей, які внаслідок війни або інших обставин пропустили одне чи два щеплення. Особлива увага до дітей, які переїхали з інших областей: вони зможуть зробити щеплення та перевірити вакцинальний статус в найближчому закладі охорони здоров’я.
Вакцинація дітей віком 1- 17 років буде проводитись в постійно діючих пунктах щеплень закладів охорони здоров’я, при необхідності, мобільними бригадами.
* Ліків проти кору не існує, проте існує ефективний спосіб запобігти цій хворобі — захистити себе та дітей за допомогою вакцинації.
* Кір – висококонтагіозна інфекційна хвороба з повітряно-крапельним шляхом передачі, з 10 невакцинованих дітей після контакту з хворим, 9 захворіють.
* Діти мають отримати два щеплення вакциною КПК: в 1 рік та в 6 років. Якщо дитина пропустила планове щеплення, потрібно зробити його якнайшвидше.
* Дітям старше 6 років, які не мають жодного щеплення КПК, рекомендовано ввести дві дози вакцини з інтервалом між ними не менше 1 місяця.
* Діти, які мають бронхіальну астму, цукровий діабет, муковісцидоз, онкологію, серцево-судинні чи інші хронічні захворювання, потребують щеплення в першу чергу, адже такі діти вразливіші до інфекцій, перебіг хвороби в них зазвичай важчий, а ускладнення — серйозніші.
Запрошуємо батьків прийти до найближчого медичного закладу (пункту щеплень) та вакцинувати дітей.
Про перебіг оголошеної кампанії будемо інформувати додатково.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
12.07.2023 року
Ще раз про холеру, як особливо небезпечну хворобу
Для медиків в літній період зростає професійна відповідальність, щоб не допустити виникнення і поширення гострих кишкових інфекцій, їх спалахів, а це – попередня теоретична і практична підготовка, розробка оперативних планів, заходів, уточнення схем сповіщення. Також завдання медиків – просвітницька робота серед населення, нагадування про вже відомі заходи профілактики інфекцій, повідомлення про епідеміологічну ситуацію тощо.
До гострих кишкових інфекцій відноситься і холера, якщо її класифікувати за клініко-епідеміологічними показниками. Разом з тим, холера відноситься до особливо небезпечних інфекцій, які мають міжнародне значення. Це означає, що така хвороба має значний вплив на здоров'я населення та може швидко поширюватися, призводити до спалахів.
Холера характеризується ураженням шлунково-кишкового тракту з виникненням багаторазових проносу та блювання, внаслідок чого розвивається обезводнення організму. При несвоєчасно наданій медичній допомозі хвороба може закінчитись летально.
На міжнародному рівні заходи щодо попередження розповсюдження холери у світі передбачені Міжнародними медико-санітарними правилами, а в Україні – Правилами санітарної охорони території України.
Захворювання має особливо стрімке поширення у країнах з проблемами забезпечення якісною питною водою, низьким рівнем санітарно-гігієнічного благоустрою, медичного обслуговування та гігієнічних знань населення. За даними Європейського центру інфекційних хвороб у 2021-2022 р.р. спалахи холери були зареєстровані у країнах Африки і Азії.
З метою запобігання занесенню холерної інфекції з інших країн здійснюється система спеціальних карантинних заходів на кордоні, у морських і повітряних портах. В Україні періодично реєструються спалахи холери, пов’язані із занесенням патогенних холерних вібріонів на територію країни, як це трапилося у 1970, 1974, 1977, 1991, 1994, 1995, 2011, 2018 роках.
У водних акваторіях півдня України збудник холери, завдяки сприятливим кліматичним умовам для свого існування, виявляється з навколишнього середовища і від людей під час спалахів холери.
Війна російської федерації проти нашої країни призвела до зростання ризиків тяжких епідемічних ускладнень внаслідок руйнування інфраструктури, комунальної, медичної служби. Є проблеми із забезпеченням населення питною водою, харчовими продуктами, дотриманням людьми вимог гігієни та санітарії. Існує ймовірність поширення інфекційних хвороб з інших територій внутрішньо переміщеними особами. Що вже казати про загрозливу ситуацію щодо поширення небезпечних інфекційних хвороб, в т.ч. холери, після підриву Каховської ГЕС…
В Україні медична система має мережу закладів охорони здоров’я(або відділень ЗОЗ), які, при необхідності, перепрофільовуються у госпітальну базу для хворих з підозрою на холеру. Такі заклади мають відповідне матеріальне забезпечення, підготовлений персонал, запас медикаментів, засобів індивідуального захисту, дезінфектантів.
При виявленні захворювання, хворого з підозрою на холеру, а окремо - осіб, що були з ним в тісному контакті, негайно ізолюють у холерний госпіталь та ізолятор. В осередку здійснюють дезінфекцію, проводять подвірні обходи для виявлення інших хворих, посилюють санітарний контроль за водопостачанням і харчовими продуктами.
Відокремлені структурні підрозділи ДУ «Івано-Франківський ОЦКПХ МОЗ» здійснюють постійний епіднагляд за захворюваністю населення на гострі кишкові інфекції, проводять моніторингові дослідження проб води відкритих водойм в місцях рекреаційного водокористування на наявність патогенних холерних вібріонів (двічі на місяць, з червня по жовтень).
Медики постійно проводять профілактичні заходи, щоб попередити виникнення та поширення випадків холери і готові до проведення протиепідемічних заходів.
Бажаємо всім здоров’я і ПЕРЕМОГИ !
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Надія ГЛУШКО
12.07.2023 року
Пам'ятка для населення
Дезінфекція води в криниці
При замуленні криниць та підтопленнях прибудинкової території проводять дезінфекцію води в криницях за епідемічними показами. Розпочинають з дезінфекції підводної частини колодязя.
Колодязь повністю звільняють від води за допомогою насоса або відер. Перед тим, як спуститись у колодязь необхідно з’ясувати наявність у ньому вмісту вуглекислого газу. Для цього на дно колодязя опускають запалену свічку у відрі. Якщо вона гасне, то спускатись у колодязь небезпечно.
Колодязь очищають від сторонніх предметів та намулу.
Стінки зрубу очищують від обростання, за потреби ремонтують. Відразу після чистки, не чекаючи наповнення колодязя водою, потрібно провести дезінфекцію його стінок і дна 2% розчином хлорного вапна. Його готують з розрахунком 20 г засобу на літр води, добре перемішують і наносять на стінки пензлем чи обприскують з гідропульта.
Завершивши дезінфекцію зрубу, необхідно почекати, доки наповниться колодязь водою.
Коли колодязь наповниться водою, потрібно провести хлорування більш концентрованим розчином. Готують його зазделегідь з розрахунку 200 г порошку на літр води, дають настоятися під кришкою протягом 24 години, а потім акуратно зливають верхній шар дезінфікуючого розчину (без осаду). Освітлений дезрозчин виливають у колодязь, а воду в ньому ретельно розмішують, кілька разів дістаючи її відром і виливаючи назад. Шахту накривають кришкою і залишають на 12-24 години. На наступний день процедуру повторюють знову. На третій день потрібно знову повністю відкачати з шахти всю воду і обполоснути стінки колодязя чистою водою. Після того, як колодязь знову наповниться, ним можна користуватися, але в перші два тижні воду для пиття бажано кип'ятити.
Проведення санації шахтних колодязів допускається як спеціалізованими організаціями, так і самостійно власниками колодязів при дотриманні техніки безпеки та застосуванні засобів індивідуального захисту.
З метою дезінфекції застосовуються дозволені Міністерством охорони здоров’я України деззасоби, які внесено у відповідний державний реєстр дезінфекційних засобів, що випускаються у вигляді таблеток, розчинних у воді, наприклад серед них добре відомі: «Акватабс-8,68», «Жавель-клейд», «Брілліантовий міг», «Жавілар Плюс», а також хлорне вапно, гіпохлорит кальцію або хлоровмісні патрони.
Після проведення санації (чистки, ремонту зрубу, дезінфекції надводної та підводної частини) колодязя бажано провести лабораторний контроль якості питної води на санітарно-хімічні та мікробіологічні показники, як це регламентують додатки № 1, № 2 до Державних санітарних норм та правил «Гігієнічні вимоги до води питної, призначеної для споживання людиною» (ДСанПіН 2.2.4-171-10).
Богородчанський відділ Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
11.07.2023 року
НЕБЕЗПЕКА ВЕЛИКОЇ ВОДИ
Гроза, тривалий рясний дощ 07 липня привели до підняття рівня води в річках, потічках, підтоплення полів, присадибних ділянок, криниць, будинків.
Велика вода завжди тягне за собою небезпеку виникнення спалахів гострих кишкових інфекцій, харчових отруєнь.
За даними місцевої влади, в населених пунктах 10 територіальних громад (територія, що обслуговується Богородчанським відділом) було підтоплено 473 об’єкти, 134 криниці, 210 підвалів житлових будинків.
Як захиститися від небезпечних наслідків повені?
З метою збереження здоров’я населення фахівці рекомендують:
-
не використовувати для пиття воду з відкритих водойм, а також підтоплених криниць, каптажів та інших джерел водопостачання, які можуть бути забрудненими патогенними мікроорганізмами, зокрема, збудниками дизентерії, сальмонельозу, гастроентероколітів, вірусного гепатиту А, черевного тифу, яйцями та личинками гельмінтів;
-
у випадку підтоплення, забруднення наявних джерел водопостачання, слід використовувати для споживання питну якісну бутильовану воду;
-
при неможливості придбати питну воду, можна вживати як для питних потреб, так і для господарських цілей лише кип’ячену (кип’ятити воду, що використовується для приготування їжі та миття посуду, не менше 10 хвилин);
-
не вживати продукти, які були підтоплені водою, під час повені із пошкодженою промисловою упаковкою та консервацію, що була підтоплена водою і отримала ушкодження;
-
зберігати воду і продукти у закритих ємностях у місцях, недоступних для гризунів. При можливості проводити дератизаційні заходи зі знищення гризунів у місцях їх можливого скупчення;
-
перед споживанням їжі обов'язково проводити її термічну обробку (варіння, смаження, запікання, обробка парою);
-
овочі та фрукти слід мити кип’яченою водою (бажано щіткою із господарчим милом), потім обдавати окропом.
Після того, як вода зійде з ґрунту, спаде рівень води в криницях, необхідно:
-
спорожнити індивідуальні вигрібні/дворові вбиральні, у разі їх переповнення, за допомогою асенізаційної машини та провести дезінфекцію із використанням хлорного вапна або інших дезінфікуючих засобів;
-
колодязі звільнити від бруду, вичистити та продезінфікувати хлоровмісними дезінфектантами, відповідно до інструкції із їх використання.
Наголошуємо, що при підозрі на інфекційне захворювання або харчове отруєння (підвищення температури тіла, головний біль, нудота, блювота, пронос, жовтушність шкіри, склер очей, висипи на тілі) слід негайно звернутися за медичною допомогою.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Надія ГЛУШКО
28.06.2023 року
САЛЬМОНЕЛЬОЗ-НЕБЕЗПЕЧНЕ ІНФЕКЦІЙНЕ ЗАХВОРЮВАННЯ
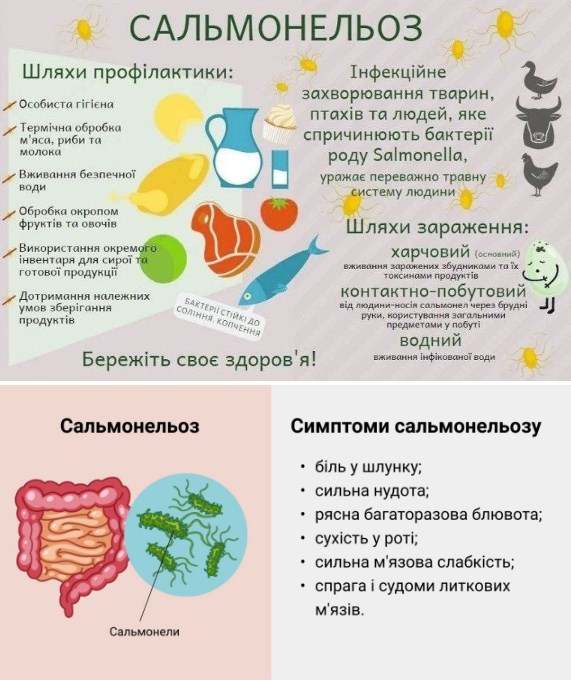
Сальмонельоз – це гостре кишкове захворювання, яке перебігає у вигляді гастроентериту або гастроентероколіту. Актуальність сальмонельозу зумовлена значним його поширенням, частими спалахами, високою захворюваністю поміж дітей молодшого віку. У більшості країн світу спостерігається стійка тенденція до зростання захворюваності на сальмонельоз. Він відноситься до однієї з найважчих кишкових захворювань.
Щороку в Україні реєструється десятки тисяч кишкових захворювань, спричинених сальмонелою.
Сальмонели, як і решта збудників кишкових інфекцій, можна побачити лише під мікроскопом. Мають вони вигляд палички, дуже стійкі у зовнішньому середовищі та харчових продуктах. У кисломолочних продуктах за температури +4°С сальмонели зберігаються протягом 48 годин, у молоці за кімнатної температури – до 4-10 діб, у холодильнику – у сирах – від 7 до 13 місяців. У яйцях птахів сальмонели можуть зберігати життєздатність до 3-9 місяців, у ковбасних виробах – від 6 до 130 днів. Соління та копчення м’ясних продуктів не гарантує від зараження, оскільки в копченому м’ясі із 12-19% вмістом солі збудник зберігається до 75 днів.
Здатність сальмонел виживати тривалий час у продуктах, а за сприятливих умов і інтенсивно розмножуватися в них, визначає важливу роль харчових продуктів як фактора передачі збудника сальмонельозу. А здатність зберігатися в об’єктах зовнішнього середовища, грунті створює можливість зараження побутовим шляхом.
Як виникає зараження?
Джерел сальмонельозної інфекції надзвичайно багато. У природних умовах сальмонели зустрічаються практично у всіх видів тварин.
Основним джерелом сальмонел для людей є велика рогата худоба, свині, домашні птахи, особливо качки, джерелом інфекції можуть бути і люди, хворі на сальмонельоз. Особливу небезпеку вони становлять, якщо працюють на харчових підприємствах, у дитячих дошкільних і лікувальних закладах, пологових будинках, оскільки можуть спричинити епідемічні спалахи сальмонельозу. Потрапляючи до організму людини, сальмонели розмножуються у тонкій кишці.
Інкубаційний період (час від зараження до проявів хвороби) триває від декількох годин до 2-3 діб, максимально – 7 діб.
Інфікування людини здебільшого відбувається після вживання м’ясних продуктів, рибних продуктів, яєць та виробів з них, молока та молочних продуктів, овочів та фруктів.
Основні прояви хвороби: загальна слабкість, пронос, біль у животі, підвищення температури, можуть спостерігатися судоми гомілкових м’язів, що часто призводить до розвитку інфекційно – токсичного шоку.
Ефективне лікування цього захворювання можливе лише в умовах інфекційного стаціонару.
Тому прислухайтеся до основних рекомендацій, щоб запобігти зараженню сальмонелою:
-
Не вживайте продукти сумнівної якості та з закінченим терміном придатності.
-
Не слід вживати м’ясні та молочні продукти, придбані на стихійних ринках. Адже вони продаються без необхідного ветеринарно-санітарного контролю. Нехтуючи цим правилом, ви можете придбати продукти від хворих тварин. На вигляд вони можуть бути якісні, тому, що під час розмноження сальмонел смак, колір, запах продуктів не змінюються.
-
Під час кулінарної обробки продуктів обов’язково слід дотримуватися правил роздільного зберігання сировини та готової продукції, а також використання кухонного інвентарю. Скажімо, ножі, обробні дошки використовуйте окремо для сирої та готової продукції, особливо м’яса. Це дуже важливо для запобігання вторинного зараження виготовлених страв сальмонелами із сирих продуктів.
-
Вживайте безпечну воду (очищену чи кип’ячену).
-
Сирі овочі та фрукти обов’язково мийте під проточною водою, а краще обдавайте їх окропом.
-
Яйця водоплаваючої птиці (качині, гусині) вживайте тільки в стравах, що підлягають достатній термічній обробці.
-
Не допускайте в житлові приміщення мух, особливо туди, де зберігаються продукти харчування
-
І найголовніше золоте правило – всі швидкопсуючі продукти потрібно зберігати у холодильнику та дотримуватись правил особистої гігієни.
Не порушуйте цих правил! Виконати їх легше, ніж лікуватись!
Лікар-епідеміолог Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Світлана ГАВРИЛКО
22.06.2023 року
Сколіоз – справжнє лихо сучасної цивілізації.
Міжнародний день боротьби зі сколіозом відзначається у всьому світі з ініціативи Асоціації сколіозу Великої Британії з 2013 року. Мета – об’єднати людей для боротьби з недугою і допомогти тим, хто вже страждає на сколіоз. Ці червневі заходи у третій декаді місяця мають традиційний щорічний характер.
За даними Східно-Європейської асоціації ортопедів, в Україні спостерігається страшна статистика дитячого сколіозу. Останні дослідження вказують на стрімке зростання проблем із хребтом у дітей молодшої вікової групи по всьому світу. За результатами трирічного дослідження, що проводилося на території десяти країн Східної Європи, найгірша ситуація зі сколіозом зафіксована в Україні. Тут проблеми зі спиною ортопеди виявили у 23 % дітей (при цьому більше третини обстежених потребують спеціалізованих методик лікування).
Сколіоз- це захворювання опорно-рухового апарату, яке характеризується викривленням хребта у фронтальній (боковій) площині, що призводить до супутніх захворювань, зниження якості життя та інвалідності.
На початковій стадії він непомітний і розвивається здебільшого від 10 до 15 років. Основною причиною сколіозу є невідповідність розвитку м’язових та кісткових тканин у підлітковому віці, коли кістковий скелет швидко витягується, а м’язові тканини не встигають створити підтримуючий корсет.
Сколіоз виявляють у 80% школярів та навіть дошкільнят. Найчастіше він зустрічається в період швидкого зростання дитини – у віці від 5 до 8 років та від 11 до 14 років.
Які ознаки сколіозу?
-
помітно зігнутий хребет, схилений в один бік;
-
одне плече вище іншого;
-
одна лопатка виступає більше, ніж друга;
-
асиметрія трикутника талії;
-
одне стегно вище іншого;
-
випинання ребер з одного боку;
-
нерівномірність форми грудної клітки при нахилі тулуба вперед;
-
болі в спині, хронічні, якщо сколіоз не лікований з дитинства;
-
при важких формах грудна клітка може здавлювати легені та серце, що ускладнює дихання і серцеву діяльність.
Основні причини розвитку патологічного стану:
-
неправильна постава і малорухливий спосіб життя, що неминуче призводить до ослаблення м’язів спини;
-
надмірні фізичні навантаження;
-
вроджена патологія – недорозвинення м’язів або зв’язок, різна довжина ніг тощо;
-
травми хребта;
-
нерівномірне хвилеподібне прискорення росту та інші.
На жаль, реформа органів місцевого самоврядування в Україні негативно позначилась на профілактиці захворюваності дитячого населення, оскільки децентралізація громад та закладів охорони здоров’я вплинула на обмеження статистичної звітності по стану здоров’я різних груп населення.
Аналіз результатів профілактичних оглядів дітей до 17 років в Богородчанському районі за період 2013-2016 роки, який проводився фахівцями державної санепідслужби до її ліквідації, засвідчив збільшення показників сколіозів (від 12.8 до 16.4) та порушень постави (від 31.0 до 36.4).
За період від 2006 до 2016 року сколіози серед учнів 9-11класів зросли у 2,4 рази (від 10,5 до 25,5). На даний час продовжити такий аналіз неможливо.
Сколіоз, як і більшість інших захворювань, легше попередити, ніж лікувати.
Основні рекомендації для профілактики дитячого сколіозу:
– ліжко дитини повинно бути напівжорстким, а подушка – маленька;
– необхідно контролювати, щоб у дитини завжди була пряма спина, правильна постава, зокрема, коли дитина робить уроки, читає або сидить за комп’ютером;
– стіл і стілець дитини повинні бути підібрані відповідно до її зросту, ноги при цьому обов’язково повинні діставати до підлоги;
– сидіти нерухомо рекомендується не більше ніж 20 хвилин; а щогодини робити перерву на 15 хвилин, протягом якої рекомендується порухатись або зробити легку зарядку;
– необхідні щоденні вуличні прогулянки з дитиною в будь-яку пору року;
– у харчуванні надавати перевагу молочно-рослинній продукції, що містять кальцій і фосфор.
Дошкільнятам не завжди потрібне лікування - хребет може вирівнятися в процесі росту. Їм можуть рекомендувати носити пластиковий корсет, щоб запобігти викривленню хребта. Підлітки теж можуть носити корсет - це допоможе запобігти викривленню хребта в період інтенсивного росту. У рідкісних випадках може знадобитися хірургічне втручання.
Профілактикою сколіозу варто займатись не лише дітям, але й дорослим, особливо тим, хто багато часу проводить за комп’ютером.
Дорослим, які страждають від болю через викривлення хребта, можуть рекомендувати вправи, які зміцнюють кістково-м’язеву систему, призначити знеболювальні препарати та дуже рідко хірургічне втручання.
Рекомендації для дорослих:
-
стежте за правильною поставою;
-
не перебувайте занадто довго в сидячій позі;
-
уникайте різких рухів і поворотів тулуба;
-
рівномірно розподіляйте навантаження, носячи сумки, рюкзаки, важкі предмети;
-
уникайте надмірних фізичних навантажень;
-
займайтеся спортом.
Щоденна рухова активність, постійний самоконтроль за положенням тіла – запорука рівного хребта та подовження періоду життя без сколіозу.
Богородчанський відділ ДУ «Івано-Франківський ОЦКПХ МОЗ»
16.06.2023 року
Дизентерія-небезпечна кишкова інфекція!
Група інфекційних захворювань, що відносяться до гострих кишкових інфекцій, включає такі захворювання, як дизентерія, сальмонельоз, ешеріхіоз, гострий гастроентерит, гострий ентероколіт, харчові токсикоінфекції, стафілококові отруєння. Ці хвороби є одними з найбільш поширених в світі. Кишкові інфекції часто зустрічаються у всіх країнах. Захворюваність залежить від соціально-економічних, кліматичних умов в країні, а також рівня розвитку медицини (ці фактори мають значення для прийняття профілактичних заходів). Спільними для цих інфекцій є механізм зараження і прояви захворювання, а також заходи профілактики.
Дизентерія — це гостра кишкова інфекція, яка характеризується ураженням шлунково-кишкового тракту. Хворі на дизентерію заразні з першого дня хвороби, а нерідко і з кінця інкубаційного періоду, який, як правило, не перевищує тиждень.
За збудником розрізняють амебну і бактеріальну дизентерію. Амебну дизентерію (амебіаз, амебний коліт) викликають амеби Entamoeba histolytica. Збудником бактеріальної дизентерії є паличкоподібні бактерії, що належать до роду шигел (Shigella).
За тяжкістю перебігу дизентерії виділяються легку, середньотяжку і важку форми захворювання. Залежно від ураженого відділу шлунково-кишкового тракту існує три види дизентерії:
-
гастроентероколітична (переважно вражає слизові оболонки шлунку, тонкого і товстого кишечника);
-
гастроентерична (вражає переважно шлунок і тонкий кишечник);
-
колітична (вражає, головним чином, товстий кишечник).
Джерелами збудника дизентерії є хворі люди та бактеріоносії (люди, у чий організм потрапив збудник інфекції, але на здоров'я яких це не вплинуло, тому що імунна система адаптувалася до збудника).
Дизентерія передається:
-
контактно-побутовим шляхом (за недотримання правил особистої гігієни);
-
через їжу і воду (за наявності в них хвороботворних бактерій).
Найчастіше (у 60% випадків) дизентерія трапляється у дітей до 5 років. Водночас шигельоз у дітей протікає складніше, ніж у дорослих.
До основних симптомів дизентерії належать:
-нудота; -блювота; -діарея; -підвищена температура тіла; -зневоднення організму; -біль у животі; -слабкість; -відсутність апетиту; -здуття живота; -часта дефекація.
За легкої формі дизентерії спостерігається розлад шлунка, частий рідкий стул і незначна інтоксикація організму. Середньоважка форма шигельозу зазвичай характеризується підвищенням температури тіла, помірною інтоксикацією організму, різкими болями внизу живота і частим рідким стулом з кров'яними прожилками. Симптомами важкої форми дизентерії є озноб, нудота, блювота, часті болі в животі, зниження тиску і часті рідкі випорожнення з кров'яними виділеннями.
Найбільш важкі наслідки дизентерії найчастіше виникають у хворих з важкою формою шигельозу і дітей до 5 років. Тому за виявлення перших ознак дизентерії у дитини слід негайно звернутися до лікаря.
До ускладнень дизентерії належать:
-перитоніт (запалення очеревини);
-парапроктит (запалення в тканинах, які оточують пряму кишку);
-виникнення гемороїдальних вузлів;
-випадання слизової прямої кишки;
-сепсис (зараження крові);
-інфекційно-токсичне ураження нервової системи;
-інфекційно-токсичний шок;
пневмонія.
Основні заходи профілактики дизентерії:
-
дотримання правил особистої гігієни;
-
пити тільки кип'ячену воду;
-
купатися тільки в дозволених водоймах;
-
ретельно мити овочі та фрукти перед їх споживанням;
-
дотримуватися правил зберігання продуктів;
-
купувати продукти харчування тільки в призначених для торгівлі місцях;
-
не допускати зіткнення сирої та готової їжі;
-
не вживати продукти з вичерпаним терміном придатності;
-
позбутися мух, які є переносником збудника дизентерії.
За появи перших симптомів шигельозу необхідно мінімізувати контакти з оточенням і звернутися за медичною допомогою. Провести діагностику і призначити методи лікування дизентерії у дорослих і дітей може тільки лікар.
Лікар-епідеміолог Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Світлана ГАВРИЛКО
14.06.2023 року
ХОЛЕРА

Холера — це гостра діарейна інфекція, що виникає при вживанні харчових продуктів або води, заражених бактерією Vibrio cholerae О1 або О139. Холера передається фекально-оральним шляхом від людини до людини, частіше при вживанні забрудненої води, овочів, фруктів, при купанні, а також через їжу і при побутових контактах. Без належного лікування може призвести до смерті.
Інкубаційний період триває від кількох годин до 5 днів. Хвороба, зазвичай, починається гостро і призводить до різкого зневоднення організму.
Джерелом збудника інфекції є людина - хворий або носій вібріонів.
Холерний вібріон може зберігати життєздатність у воді протягом тривалого часу, у харчових продуктах при кімнатній температурі протягом 2-5 днів, на поверхні плодів і овочів в умовах сонячного освітлення упрожовж 8 годин, при низьких температурах та у морській воді — 2 тижнів і більше, у кишечнику окремих річкових та морських тварин — декількох місяців. Під час кип'ятіння холерний вібріон гине протягом хвилини, є малостійким до висушування, до прямого сонячного опромінення, є надзвичайно чутливим до дії звичайних дезінфектантів.
Симптоми холери
Першими симптомами холери є діарея, блювота, болі у животі.
Характерні симптоми холери:
-
частий, до 10 і більше разів на добу, пронос. При цьому людина втрачає багато рідини - до 20 літрів на добу. У результаті втрати рідини відбувається згущення крові і зневоднення організму;
-
через втрату з рідиною мікроелементів з'являються м'язові судоми, частіше за все - починаючи з литкових м'язів;
-
загострення рис обличчя, очі западають, синіють губи і вушні раковини;
-
холодна шкіра (холера - одна з небагатьох інфекцій, що супроводжуються нормальною або навіть зниженою температурою тіла);
-
шкіра втрачає пружність, легко збирається в складки і дуже довго розправляється, а шкіра стоп і рук стає зморшкуватою (так звані «руки прачки»);
-
задишка, різка слабкість.
При ранній діагностиці і правильному лікуванні холера виліковна. При перших симптомах слід негайно звернутися до лікаря!
Профілактика холери
Щоб уникнути захворювання, дотримуйтесь простих правил:
-
не купуйте продукти харчування, зокрема - рибу, у місцях стихійної торгівлі;
-
не купайтеся і не ловіть рибу у забруднених водоймах;
-
дотримуйтеся особистої гігієни, ретельно мийте руки перед тим, як брати чи готувати їжу, після відвідування туалету;
-
використовуйте чисту воду;
-
мийте овочі і фрукти перед вживанням;
-
ретельно готуйте їжу, проварюйте чи просмажуйте продукти харчування перед вживанням.
Кип'ятіння вбиває холерні вібріони вже через 1 хвилину.
При своєчасно розпочатому лікуванні нетяжка форма холери закінчується повним одужанням. За відсутності ефективної терапії протягом 2-3 днів, в хворого може розвинутись кома, можливі летальні наслідки.
Статистика
Випадки холери в Україні були зареєстровані в 1998, 1999, 2007, 2011 роках.
У 1998 році у Донецькій області (2 випадки) та в Криму (1), у 1999 році у Дніпропетровській (2), Донецькій (4) Запорізькій (3) та Одеській (1) областях.
У 2007 році у м. Суми (1) та 2011 році у Донецькій області зареєстровано – 33 випадки холери. В інші роки випадки холери не реєструвалися до 2018 року.
Лікар-епідеміолог Світлана ГАВРИЛКО
12.06.2023 року
НЕБЕЗПЕЧНИЙ ЛЕПТОСПІРОЗ

Лептоспіроз – небезпечне інфекційне захворювання з важким перебігом, що уражає судини, печінку, нирки та інші внутрішні органи. Це найпоширеніший зооантропоноз, зустрічається на всіх континентах.
Для лептоспірозу характерна сезонність, особливо липень – серпень, сприятливі умови є ще й у вересні-жовтні.
Захворіти на лептоспіроз можна під час купання у заражених водоймах, при контакті із інфікованими тваринами. У тіло людини бактерія лептоспірозу потрапляє через тріщини, порізи чи рани на шкірі чи слизові оболонки (очі, ніс, рот).
Джерело збудника лептоспірозу - інфіковані тварини (хворі та носії), переважно дрібні ссавці (мишовидні та водоплаваючі гризуни), комахоїдні, сільськогосподарські тварини, собаки, промислові тварини (лисиці та ін.). Від людини до людини захворювання не передається.
Збудник потрапляє у воду із сечею інфікованих тварин, найчастіше – дрібних ссавців (гризунів). При наявності заражених гризунівв житлових, складських приміщеннях можливе інфікування продуктів.
Інфікування людини відбувається:
- через ушкоджену шкіру чи слизові (під час купання, ловлі риби у заражених водоймах, її розробці, сінокосі на зволожених територіях, при догляді за хворими і інфікованими тваринами тощо)
- через шлунково-кишковий тракт (при вживанні інфікованої води, продуктів).
Існує професійний ризик захворювання у косарів, працівників ферм, ветеринарів, робітників м’ясопереробних підприємств.
Які прояви хвороби?
З моменту зараження до початку недуги проходить від 6 до 20 днів. Хвороба починається раптово: з’являється гарячка з підвищенням температури тіла до 38-40º, турбують сильний головний біль, а також біль м’язів усього тіла, особливо характерні болі в литкових м’язах та попереку. Пізніше може з’являтись жовтяниця, потемніння сечі, зниження кількості сечі.
Лептоспіроз часто складно діагностувати, адже симптоми схожі на прояви інших захворювань – наприклад, можуть нагадувати грип, який більш характерний восени і взимку. Іноді захворювання може протікати безсимптомно.
Якщо у вас є симптоми захворювання, і ви нещодавно контактували із хворими тваринами, потенційно зараженою водою, вживали ймовірно забруднену їжу, воду - зверніться до лікаря.
При підозрі на лептоспіроз лікування необхідно розпочати якнайшвидше.
Щоб попередити це захворювання, слід дотримуватись нескладних правил:
1. Не вживати для пиття некип’ячену воду з відкритих водойм, неперевірених джерел;
2. Уникати купання у водоймах, на яких відсутні обладнані пляжі, береги яких заросли кущами, або які використовують для водопою сільськогосподарських тварин;
3. Захищати джерела питної води та продукти харчування від доступу гризунів;
4. Проводити регулярне знищення гризунів у житлових приміщеннях та місцях тримання худоби;
5. Дотримуватись правил особистої гігієни при догляді за худобою – регулярно мити руки, не їсти і не курити під час роботи;
6. Працюючи на присадибній ділянці, остерігатись поранень, користуватись відповідним одягом та взуттям, що захищає від контакту із заболоченим грунтом;
7. Ретельно мити овочі та фрукти, куплені на ринку або в магазині, а також ті, що зберігали у підвалах (вони можуть бути забруднені виділеннями гризунів).
Лікар-епідеміолог Богородчанського відділу
ДУ«Івано-Франківський ОЦКПХМОЗ» Світлана ГАВРИЛКО
06.06.2023 року
До Всесвітнього дня охорони довкілля
Які хвороби провокує навколишнє середовище?

5 червня 1972 року у Стокгольмі відбулася Всесвітня конференція із захисту довкілля за участю представників 113 держав. Наслідком її стало створення Програми ООН з довкілля (ЮНЕП). Учасники конференції ухвалили рішення про щорічне проведення Всесвітнього дня охорони довкілля.
Цей день вважається однією з найважливіших подій екологічного календаря і щорічно святкується в більш ніж 100 країнах світу.
Зараз вже нікого не дивує, що забруднене навколишнє середовище здатне викликати цілий ряд серйозних захворювань. Не тільки якість питної води і повітря, що містить величезну кількість шкідливих хімічних сполук, здатні завдати непоправної шкоди здоров'ю.
Багато речей, які оточують нас щодня, також можуть стати причиною захворювань. Наприклад, головний біль може з'являтися через неправильну експлуатацію каміна. Будівельні та оздоблювальні матеріали поганої якості можуть викликати серйозні алергічні реакції, з ускладненнями у вигляді бронхітів та астми.
Побутова хімія також нерідко спричиняє проблеми, які можуть дати про себе знати через кілька років, оскільки більшість хімічних речовин мають тенденцію до накопичення в організмі. Хімікати можуть стати причиною безпліддя, особливо у чоловіків.
Як правило, багато захворювань, на появу яких вплинуло навколишнє середовище, діагностуються не відразу, і досить складно зрозуміти причину нездужання навіть лікарям. Тривалий і навіть короткостроковий контакт з деякими хімічними речовинами, що входять до складу будівельних чи лакофарбових матеріалів в офісі або в квартирі, ізоляційних засобів, вдихання атмосферних викидів і токсинів, можуть стати причиною виникнення онкологічних захворювань дихальних шляхів.
Вживання в їжу питної води сумнівної якості з сільських колодязів або водопроводу, без попередньої фільтрації та знезараження призводить до порушення функцій шлунково-кишкового тракту, розладів функцій печінки і нирок, неврологічних хвороб. Вдихання спор цвілі в приміщенні стає причиною алергії та астми.
Ми всі живемо на одній планеті і, забруднюючи її, шкодимо у першу чергу самим собі та своїм нащадкам.
Сьогодні ми живемо в умовах війни. Українська природа є ще однією жертвою російської агресії. Війна вплинула на кожний компонент довкілля – тваринний і рослинний світ, воду, повітря, ґрунт. Наслідки цього негативного впливу будуть довгостроковими та матимуть не лише локальний, а й глобальний характер.
Кожен для себе повинен знайти шляхи для покращення навколишнього середовища. Разом ми здатні зробити довкілля кращим, і надалі не забувати про його охорону та збереження природних скарбів.
Вже сьогодні кожен з нас може:
• відмовитися від поліетиленових пакетів;
• відмовитися від одноразових пляшок та посуду;
• бути енергоефективним у побуті;
• обирати найбільш екологічний транспорт;
• економити воду;
• купувати менше, щоб потім не викидати;
• сортувати сміття і віддавати на переробку.
Одночасно ми повинні думати про те, як після війни ми допоможемо природі відновитися. Тоді це стане ще однією нашою перемогою!
Начальник Богородчанського відділу
ДУ «Івано-Франкфівський ОЦ КПХМОЗ» Валентина Левицька
31.05.2023 року
Їж, пий, жуй, але бережи зуби!
У роті людини мешкає велика кількість різноманітних мікроорганізмів. Уже через 2-4 години після ретельного чищення зубів їхня кількість може доходити до 1 млн. Вони активно прикріплюються до поверхні і впливають на емаль.
Поширеність карієсу зубів серед населення досить висока.
На жаль, в Україні рівень стоматологічного здоров’я дітей досить низький. Велике занепокоєння викликає поширеність карієсу зубів у дітей перших трьох років життя. Так, на першому році життя вона становить 10-15%, у 2 роки – 45-55%, 3 роки – 75-87%, тобто діти в 3 роки мають уже 5-6 уражених зубів.
Важливу роль у формуванні карієсу зубів відіграють бактерії: S. mutans, S. sanguis, S. salivarius, Actinomycesviscosus, S. sobrinus, S. mitis; деякі види Lactobacillus; гриби роду Candida. При цьому тяжкість каріозного процесу залежить від активності мікрофлори і стану імунної системи.
Дитячий карієс – підступний патологічний процес, небезпечний тим, що розвивається дуже швидко (молочні зубки не надто тверді, тому більше схильні до інфекції), протікає майже непомітно, може мати ускладнення. Якщо не лікувати карієс на молочних зубах, бактерії вражають глибокі тканини, і все це може закінчитися інфікуванням постійних зубів ще до того, як вони прорізуються.
Піклуватися про здоров’я зубів, водити дитину до стоматолога, регулярно чистити і лікувати зуби потрібно з раннього віку.
Найшвидше бактерії розмножуються у сприятливому для них середовищі, яке формується за таких умов:
- нерегулярне або недостатньо ефективне чищення зубів;
- нераціональне харчування з надлишком м’якої вуглеводної їжі;
- гіповітаміноз;
- низький вміст у питній воді деяких мінералів (фтору, фосфору та кальцію);
- порушення формування зубів, що може бути пов’язано з перенесеними в дитинстві захворюваннями;
- зниження імунітету;
- наявність захворювань шлунково-кишкового тракту.
Все це сприяє зміні структури емалі, недостатньому очищенню зубів від нальоту і підвищеному вмісту бактерій в порожнині рота, що і викликає карієс.
Отже, метою первинної профілактики є запобігання інфікуванню дитини. Тому профілактику карієсу потрібно починати не в 3 роки, коли дитина вже має зуби¸ а на першому році життя.
Методами вторинної профілактики стоматологічних захворювань є:
- ретельне миття посуду та правильний вибір продуктів харчування,
- щоденна гігієна порожнини рота всієї родини ,
- регулярна стоматологічна професійна гігієна.
Це ті базові методи, які дозволяють запобігти захворюванням зубів.
Як правильно доглядати за зубами?
– чистіть зуби не менше 2 хвилин двічі на день;
– звертайте увагу на техніку чищення зубів;
– використовуйте зубну нитку;
– змінюйте зубну щітку раз на 3 місяці;
– контролюйте кількість цукру в раціоні;
– не споживайте тютюнові вироби.
На даний час відома велика кількість технік чищення зубів. Одна з них рекомендує наступне:
– розміщуйте щітку під кутом 45º стосовно поверхні зубів;
– робіть плавні «вимітаючі» рухи від передніх до задніх зубів;
– жувальну поверхню зубів необхідно чистити круговими рухами;
– не забувайте очищувати язик.
Пошкоджені карієсом зуби в свою чергу шкідливо впливають на організм, оскільки є джерелом інфекції, створюючи резервуар умовно-патогенної флори, яка здатна зумовити серйозні соматичні захворювання.
Будьте пильними до свого здоров’я!
Бактеріолог мікробіологічної лабораторії Богородчанського відділу
ДУ « Івано- Франківський ОЦКПХ МОЗ»
Леся СКРИПНИК-ПЕТРУНИШИН
30.05.2023 року
31 травня – Всесвітній день без тютюну.

У сучасному суспільстві куріння є поширеною звичкою серед різних груп населення, в тому числі серед жінок, підлітків і навіть дітей. Згідно зі статистичними даними у світі налічується близько 1 млрд. людей, які регулярно вживають тютюн.
Нікотинова залежність – серйозна небезпека для здоров’я, так як, перш за все, знижується опірність організму курця до нових захворювань і ускладнюється перебіг вже наявних хвороб.
Інформацію про шкоду куріння переконливо демонструє той факт, що в тютюновому димі присутні більше 4000 хімічних речовин, з яких 250 є фармакологічно активними, токсичними, мутагенними, а понад 50 – канцерогенними. Найбільшу небезпеку представляють смоли, нікотин, чадний газ, що входять до складу тютюнового диму.
В організмі людини немає жодного органу або системи, які б не зазнавали руйнівного впливу від тютюнового диму і його складових речовин.
За даними ВООЗ, у всьому світі куріння є причиною 90% смертей від раку легенів, 75% – від хронічного бронхіту, який, за статистикою, виникає у 88% курців.
Рак легенів – важка онкологія, характеризується надзвичайно високою летальністю. Смертність від нього підвищується прямо пропорційно числу щоденно викурених сигарет. Не є винятком виникнення ракових пухлин нижньої губи, порожнини рота, гортані, бронхів.
Куріння також є причиною 25% смертей від ішемічної хвороби серця. Серце курця страждає в результаті спазму судин, порушується їх структура через негативний вплив смол, утворюються атеросклеротичні бляшки, що призводить до високого ризику тромбоутворення і закупорки судин. Такі порушення призводять до виникнення серйозних захворювань серцево-судинної системи (ішемічна хвороба серця, інфаркт, інсульт, атеросклероз) і у курців вони зустрічаються значно частіше.
Особливо вражається організм жінки, яка палить в період вагітності і грудного вигодовування – високий ризик самовільних абортів, передчасних пологів, народження дітей з вродженими аномаліями , з низькою масою тіла, відставання дитини після народження у фізичному і розумовому розвитку .
Доведено, що куріння сприяє прискореному біологічному старінню – функціональні показники організму не відповідають віку – можуть порушуватися функції зору і слуху, опорно-рухового апарату. Також нікотин негативно впливає на зовнішність – погіршується стан шкіри, зубів, волосся.
Безпечного рівня впливу тютюнового диму не існує! Вдихання вторинного тютюнового диму (пасивне куріння) завдає такої ж шкоди здоров’ю, як і безпосереднє вживання тютюну в будь-якій формі.
Вже майже рік як життя в Україні стало безпечнішим для тих, хто не вживає тютюн. 11 липня 2022 року набули чинності норми антитютюнового Закону 1978–IX, який підсилив уже наявні обмеження в бездимному законодавстві. Зокрема, Закон розширив перелік місць, де не можна курити, а також визначив, що відтепер там заборонено вживати не лише кальяни, тютюнові вироби та електронні сигарети, а й сигарети для нагрівання (ТВЕНи) разом із пристроями для нагрівання тютюну.
Як виявило опитування, українське суспільство очікувало на такі законодавчі зміни. Так, 86% опитаних підтримують розширення переліку громадських місць, вільних від куріння, а 80% — схвалюють заборону використання ТВЕНів у громадських місцях. Проте головне — зміни відбулися не лише в нормативних документах, а й у свідомості молоді та дітей. Вживання тютюну вже не толерується суспільством так, як раніше, і юний українець, спостерігаючи все менше курців у громадських місцях, відповідно, має меншу спокусу спробувати сигарету або ТВЕН.
Пам’ятайте, куріння тютюну (як звичайних чи електронних сигарет, так і кальяну) викликає психологічну і фізичну залежність і призводить до непоправних негативних наслідків для організму. Усвідомлення шкоди тютюну є дієвою мотивацією, що допомагає подолати тягу!
Відмовтеся від куріння раз і назавжди, і Ви збережете своє здоров’я, здоров’я своїх дітей і оточуючих.
Сьогодні в Україні війна, тож наше завдання — ще ретельніше дбати про своє здоров’я та берегти сили для подальшої відбудови держави.
Закликаємо всіх до свідомого ставлення до себе й одне до одного. Турбота про здоров’я — і своє, і людей навколо — внесок у перемогу, який доступний для кожного з нас!
Завідувач відділення епідеміологічного нагляду
(спостереження) та профілактики неінфекційних захворювань
Богородчанського відділу ДУ «Івано-Франківський ОЦ ЦКПХМОЗ»
Лілія КОНЦУР
26.05.2023 року
Що варто знати про ГОСТРІ КИШКОВІ ІНФЕКЦІЇ
Гострі кишкові інфекції (ГКІ) досить широко розповсюджені і займають друге місце після гострих респіраторних захворювань. За оцінками ВООЗ, щорічно на гострі кишкові інфекції хворіють понад 500 мільйонів людей. Як свідчать дані ВООЗ, дизентерія й інші ГКІ щорічно стають причиною смерті більше ніж 5 мільйонів дітей.
Тепла пора року є сприятливою для поширення гострих кишкових інфекцій (ГКІ) та харчових отруєнь, виникнення їх спалахів.
ГКІ – це велика група захворювань з ознаками загальної інтоксикації організму, при яких уражається шлунково-кишковий тракт.
Характерні клінічні прояви: загальна слабкість, біль у животі, пронос, блювання, підвищення температури тіла, головний біль.
Зазвичай ГКІ спричиняють бактерії або віруси, які потрапляють в організм людини із зараженою їжею чи водою.
Серед гострих кишкових інфекцій найчастіше зустрічаються: ротавірусний ентерит, дизентерія, сальмонельоз, ентеровірусна інфекція; до ГКІ відносяться вірусний гепатит А, черевний тиф та інші.
Інкубаційний період (час від моменту зараження до появи клінічних проявів) триває від кількох годин до 7-ми днів.
Джерелом інфекції є хвора людина та носій збудника.
Кишкові інфекції передаються через уживання зараженої їжі та води, під час купання у забруднених водоймах, через брудні руки і предмети побуту.
Найчастіше збудники кишкових інфекцій знаходяться у сирій продукції тваринного походження (м’ясо, яйця, непастеризоване молоко, морепродукти), немитих фруктах і овочах.
З метою профілактики гострих кишкових інфекцій необхідно:
-
використовувати безпечну воду (з централізованого водопроводу, бутильовану), не пити воду з неперевірених джерел;
-
дотримуватись правил особистої гігієни (часто мити руки з милом, особливо перед прийомом їжі, після відвідування туалету);
-
мити та тримати у чистоті всі поверхні та кухонні прилади, що використовуються для приготування їжі;
-
запобігати проникненню комах та тварин до приміщень, де відбувається приготування їжі та зберігаються харчові продукти;
-
регулярно мити та обдавати окропом дитячий посуд та іграшки;
-
окремо готувати і зберігати сирі та готові до вживання харчові продукти (сире м'ясо, птицю, рибу, овочі, фрукти тощо), для обробки сирих продуктів використовувати окремі ножі, розробні дошки тощо;
-
не вживати протерміновані продукти, для приготування їжі використовувати тільки свіжі харчові продукти;
-
при транспортуванні і зберіганні харчових продуктів використовувати чисту упаковку (контейнери для харчових продуктів тощо);
-
не купувати харчові продукти у випадкових осіб або в місцях несанкціонованої торгівлі;
-
не давати маленьким дітям не кип’ячене розливне молоко, сирі яйця тощо;
-
не купатися в непроточних водоймах, у місцях несанкціонованих пляжів, уникати заковтування води під час купання;
-
уникати контактів з особами, які мають ознаки інфекційного захворювання.
Також рекомендуємо вакцинувати дітей проти ротавірусної інфекції. Вакцина Ротарікс вводиться у ранньому віці 6 -24 тижні (2 дози з інтервалом не менше 4 тижнів).
Дослухайтесь до цих рекомендацій та пам’ятайте: хворобу легше попередити, ніж лікувати.
При появі симптомів ГКІ своєчасно звертайтесь за медичною допомогою. Самолікування може призвести до значних ускладнень. Особливо це стосується дітей раннього віку.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
25.05.2023 року
Здоровий спосіб життя в традиціях українського народу


Стартував європейський тиждень громадського здоров’я, який триває з 22 по 26 травня. В Україні Всеукраїнський тиждень громадського здоров’я ініційований Центром громадського здоров’я і проходить під гаслом «Профілактика Рятує Життя» та присвячений темі профілактики захворювань.
Майбутнє належить медицині профілактичній. Цей загальновідомий принцип лікарів епохи Гіпократа лежав в основі діяльності державної санепідслужби, яка необдумано ліквідована владними структурами 2011-2016 рр., не досягнувши свого 100-річного ювілею, який мав би відзначатися саме у 2023 році. На щастя, спільними зусиллями міністра охорони здоров’я України Віктора ЛЯШКА, Центру громадського здоров’я та відданих своїй справі фахівців профілактичного спрямування, а саме - головних державних санітарних лікарів, які на даний час очолюють обласні центри контролю та профілактики хвороб (CDC), ця галузь продовжує успішно розвиватися.
Наше завдання сьогодні пропагувати здоров’я як найвагомішу перлину, найвищу цінність життя.
Існує чотири основні чинники, які визначають стан здоров’я: спосіб та умови життя (50–55%), екологічний стан навколишнього середовища (20–25%), спадковість (15–20%) і рівень медичного обслуговування (7–15%). Здоровий спосіб життя має найбільший вплив на стан нашого здоров’я.
Основні елементи здорового способу життя:
1. Правильне, збалансоване харчування — основа здорового способу життя. Потрібно їсти до 6 разів в день. Це забезпечить нормальну роботу жовчного міхура і печінки, а значить - і судин. Якщо ви їсте рідко, але багато, це викликає різкі стрибки інсуліну в крові, а він руйнує судини.
Щоб правильний раціон поліпшив стан здоров’я, він повинен відповідати певним правилам:
— їжа має бути різноманітною, споживайте більше овочів, злакових, фруктів;
— замініть тваринні жири рибою;
-
вживайте молочні продукти середньої жирності;
— зменшіть вживання солі, цукру, відмовтеся від продуктів, що містять добавки;
— почніть ранок зі склянки чистої води, випитої натщесерце;
— не пропускайте прийоми їжі, особливо, сніданок.
2. Достатня рухова активність . Гіподинамія — одна з найбільших проблем на шляху до здорового способу життя. Адже м’язи і кровоносна система при малорухливому способі життя не діють, що провокує развиток багатьох захворювань. Ходьба (4 км по свіжому повітрі), біг, плавання, лижі, помірна фізична робота - неповний перелік занять, які можуть значно покращити стан нашого здоров’я, зберегти молодість тіла і духу. Обов’язково робіть зарядку у провітреній кімнаті або на свіжому повітрі.
3. Аква віта. Ще одна складова доброго самопочуття і відмінного здоров’я - споживання чистої, краще, джерельної води. Організм людини на 70% складається з води. Важливо на протязі дня випивати до двох літрів рідини, з яких чиста вода повинна складати дві третіх.
4. Сон — важлива складова здорового способу життя.
Найбільш сприятливий час для сну — з 22 години до 6 години ранку. В цей час відбувається очищення крові та перерозподіл енергії. В цей час організм виробляє мелатонін - гормон, який регулює роботу головного мозку, імунної та інших систем, працює як антиоксидант і сповільнює процеси старіння клітин. Для здорового повноцінного сну відмовтеся від напоїв, що містять кофеїн або, принаймні, не вживайте їх у другій половині дня.
5. Внутрішня гармонія - основа всіх доброчинств. Якщо людина часто хворіє – значить вона підтримує в собі безлад через негативні думки, почуття, поступки.
Варто нагадати про здоровий спосіб життя в традиціях українського народу. Наші предки ставилися до свого здоров’я пильно та уважно. В основі древніх колядок, щедрівок завжди є побажання здоров’я. Заповзятістю здорового способу життя відзначаються веснянки, петрівчані пісні, купальські, жнивні пісні тощо. Українська народна пісня славить здоров’я як вищу запоруку щасливого, гармонійного буття та усі його складники: чистоту тіла і помислів, чистоту побуту, навколишнього середовища, збереження природи, чистоту рідної мови від лихослів’я тощо. Здоров’я бажають при зустрічі і прощанні, у взаємних привітаннях: "Дай Боже здоров'я!", «Доброго здоров'я!» тощо.
Чим глибше вивчаєш звичай, традиції, тим більше пізнаєш світоглядне начало наших предків, їхнє ставлення до природи і самого себе. Надзвичайність звичаю полягає у тому, що він є не просто філософією життя, а самим способом життя! Що зберігає народ як етнос протягом багатьох тисячоліть? Звичай як імунітет! Прадавні українські свята несуть у собі світогляд народу, його філософію, поетичне бачення світу і втілення свята у надзвичайно цікаве лицедійство, яке викликає оптимізм, чудовий настрій, жадобу до життя, охоту до праці. І саме обрядові свята (як приклад – Гаївки та веснянки, Коляда) передбачають просвітленість атмосфери, ігрову імпровізацію, що дуже позитивно впливає на здоров’я людей, а найголовніше, дітей. З раннього дитинства потрібно вчити дітей не розбазарювати їхнє життя, а зуміти присвятити його благородній меті.
Гармонійне поєднання високої моралі і фізичної досконалості, яке традиційне ще з прадавніх часів, створило справжніх лицарів, еліту і гордість українського народу. Запорозькі козаки ніколи не обирали старшинами фізично недосконалих людей і свій вільний час практично присвячували виконанню фізичних вправ (різні змагання, тренування з шаблями, тощо.
Виняткова роль і мови народу. Як стверджують учені, мова (носій духовного розвитку народу) формує певні особливості генофонду, завдяки яким організм людини позитивно відгукується на мову свого народу, активізується, мобілізуючи свої зусилля, зцілюється…Проте рідна мова робить людину не тільки здоровішою й талановитішою та щасливішою, а й виступає в ролі особливого каналу, через який кожен із нас черпає цілющу енергію рідної землі і рідного неба.
На здоров’я людини впливають не лише хвороби й захворювання, а й події, що відбуваються в родині, соціальному і природному середовищі. Тому так важливо піклуватися про своє психічне здоров’я.
Найкраща медицина практикується щоденно - самим способом життя, манерою мислити, відчувати, вірити, любити, харчуватися.
Нинішній складний час ставить перед нами завдання зберегти Людину.
Збереження здоров’я – це збереження життя особистості, роду, родини, народу на землі. Головною умовою фізичного здоров’я є знання і виконання законів єдності, духовності і любові як найвищої лікувальної сили.
Дбайте про своє здоров’я, радійте життю, з Божою мудрістю і любов'ю ставтесь до своїх ближніх. Будьте здорові!
Начальник відділу Валентина ЛЕВИЦЬКА
25.05.2023 року
Як виявити проблеми щитовидної залози?
Патологією щитоподібної залози страждає понад 200 млн людей у світі. За останні роки абсолютний приріст нововиявлених захворювань в економічно розвинених країнах становив 52% серед жінок і 17% серед чоловіків.
В Україні за останні 5 років кількість випадків захворювань щитовидної залози збільшилась уп’ятеро разів.
Щорічно 25 травня відзначається Всесвітній день щитовидної залози (World Thyroid Day). Ця дата увійшла в календар у 2009 році з ініціативи Європейської Асоціації Щитовидної Залози.
Щитовидна залоза – найкрупніший орган внутрішньої секреції в організмі людини. Маса щитовидної залози дорослої людини складає близько 15-30 г і залежить від безлічі чинників, зокрема й від вмісту йоду в їжі. Саме йододефіцит – головний винуватець захворювань щитовидної залози.
Щитовидна залоза виробляє гормони, які беруть участь у регуляції низки біохімічних процесів, у тому числі адаптації інтенсивності обміну речовин до потреб тіла в даний момент. Гормони щитовидної залози діють на всі клітини тіла і впливають на такі процеси, як робота серця, інтенсивність обміну речовин, ріст та інтелектуальний розвиток дітей, емоційну стабільність дорослих.
Втома, апатія, нестача сил, депресія, сонливість, нервозність, погіршення пам’яті – усе це може бути типовими симптомами нестачі в організмі йоду.
Якщо своєчасно не розпочати лікування, може розвинутися рак щитовидної залози. Клінічні прояви недуги досить неспецифічні. Дуже часто рак щитовидної залози є одиночним безболісним вузлом, що розцінюється як аденома або вузловий зоб, рідше на початку захворювання є дифузне збільшення щитовидної залози. Такий «вузловий зоб» схильний до швидкого росту, набуваючи щільнішої консистенції і викликаючи дискомфорт у ділянці шиї, який хворі часто характеризують як «клубок у горлі» при ковтанні. В інших випадках перші клінічні ознаки раку щитовидної залози є наслідком його метастазування в легені, кістки або рідше – в головний мозок і надниркові залози.
Пухлина щитовидної залози може досягати великих розмірів, проростаючи і фіксуючи трахею, стискуючи стравохід, що може привести до порушення ковтання, задухи, осиплості та огрубіння голосу. Щитовидна залоза при цьому стає малорухливою.
В Івано-Франківській області у 2017 році зареєстровано 60 вперше виявлених випадків раку щитоподібної залози, з них 12 – у чоловіків та 48 – у жінок.
Водночас в організмі може бути і надлишок йоду та тиреоїдних гормонів. Надлишок тироксину може виникати внаслідок запалення залози або якщо з’являються власні антитіла до рецептора тиреотропного гормону (ТТГ). ТТГ — це гормон гіпофізу. Антитіла імітують дію гормону, тож залоза продукує зайве.
Симптоми гіпертиреозу: знервованість та роздратованість, непереносимість спеки і пітливість, тремтіння, втрата ваги або нездатність її набрати, підвищена активність кишківника, набряклість щитовидної залози, тахікардія (часте серцебиття), тонка і волога шкіра та нерівномірний ріст волосся, порушення сну. Утім, сам прийом йоду не може призвести до надмірного утворення гормонів.
ВООЗ вважає безпечною добову дозу йоду в 1000 мкг (1 мг). У щитовидній залозі може запасатися до 16 мг йоду.
Україна входить до переліку країн із недостатнім споживанням йоду. А він необхідний людині протягом усього життя. Більшість мешканців України щодня споживає лише 40–80 мкг йоду. У зоні найбільшого ризику — Західна Україна та Чернігівська область, де споживання йоду найменше.
В Україні такі норми фізіологічних потреб йоду для: дітей і підлітків 90 – 150 мкг; дорослих чоловіків та жінок – 150 мкг; жінок під час вагітності та у період лактації – 200 мкг.
Вагітним та молодим матерям варто приймати добавки йоду. Добову норму йоду має визначити лікар.
Як запобігти захворюванню щитовидної залози?
-
Замініть звичайну сіль на йодовану та додавайте її у вже приготовані страви.
-
Природні джерела йоду – морепродукти, зокрема - морська капуста. Багаті на вміст йоду біла риба, овочі (картопля, редиска, часник, буряк, томати, спаржа, зелена цибуля, щавель та шпинат), фрукти (банани, апельсини, лимони, дині, ананаси, хурма), яйця та волоські горіхи .
-
Обов’язковим є проведення регулярних обстежень щитоподібної залози, для якої йод є основою синтезу гормонів, у свою чергу, без яких неможливе нормальне функціонування організму.
-
Зверніться до сімейного лікаря при наявності підозрілих симтомів, що можуть вказувати на порушення функції щитовидної залози. Для діагностики проводиться ультразвукове дослідження, визначення рівня гормонів щитовидної залози («тіреоїдний статус»).
Бережіть здоров’я!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Валентина Левицька
16.05.2023 року
Всесвітній день боротьби з гіпертензією.
Артеріальна гіпертензія (артеріальна гіпертонія, АГ) — патологічний стан організму, що проявляється стійким підвищенням артеріального тиску. Нормальним вважають систолічний (верхній) тиск менше 120 і діастолічний (нижній) тиск менше 80 мм рт. ст.
За даними ВООЗ гіпертонією страждає кожен четвертий чоловік і кожна п’ята жінка,понад мільярд людей.
Артеріальну гіпертензію діагностують у разі постійного підвищенні рівня артеріального тиску (АТ):
-
більше 140 мм рт. ст. (систолічний АТ);
-
більше 90 мм рт. ст. (діастолічний АТ).
Підвищений артеріальний тиск без належного лікування може призвести до інфаркту, інсульту, ниркової чи серцевої недостатності, погіршення зору та інших ускладнень.
До 40% хворих на артеріальну гіпертензію не підозрюють у себе недугу, бо часто ця хвороба має безсимптомний перебіг.
Щоб виявити АГ, необхідно знати її ознаки, регулярно вимірювати тиск і спостерігати за власним станом.
Артеріальна гіпертензія розвивається внаслідок дії як генетичних механізмів, так і екзогенних факторів — надмірного вживання солі, психоемоційного стресу, ожиріння.
Визначальні фактори ризику появи АГ:
-
стать (частіше страждають жінки);
-
вік (більше 50 років);
-
рівень загального холестерину.
Ризик зростає, якщо пацієнт веде малорухливий спосіб життя, має ожиріння, ранній початок серцево-судинних захворювань у членів родини, доклінічні прояви атеросклерозу, знижену функцію нирок тощо.
У осіб, які мають найближчих родичів до 55 років з артеріальною гіпертензією, ризик розвитку гіпертонічної хвороби збільшується учетверо.
Симптоми АГ:
-
підвищений тиск (140/90);
-
головний біль (найчастіше — в потиличній чи тім’яній частині);
-
періодичний шум у вухах, потемніння в очах та запаморочення;
-
біль у ділянці серця;
-
прискорене серцебиття (понад 90 разів на хвилину) у спокійному стані;
-
відчуття задухи.
Якщо ви вперше виявили у себе тиск у стані спокою вище 140/90, турбують головний біль, шум у вухах, слабкість — зверніться до лікаря.
Профілактика АГ
Замислитися про профілактику гіпертонічної хвороби необхідно в молодому віці, особливо якщо хто-небудь із близьких родичів має серцево-судинні захворювання.
Запобігти артеріальній гіпертензії допоможуть здорові харчові звички і спосіб життя загалом:
-
підтримуйте нормальну масу тіла;
-
обмежуйте кількість спожитого алкоголю, а краще взагалі не вживайте спиртного;
-
регулярно займайтеся фізичними вправами (не менше 30-40 хв 3-4 рази на тиждень);
-
обмежуйте споживання солі (до 5 г на добу для дорослої людини — трохи менше чайної ложки, включно з «прихованою сіллю» в маринадах, копченостях, ковбасах, соусах і навіть у звичайному хлібі);
-
уникайте стресів (чудовою профілактикою впливу стресів на організм є легкий біг, плавання, йога, прогулянка на природі);
-
вживайте продукти, багаті на калій (крупи, бобові, фрукти, овочі, зелень).
Щоб не пропустити початок артеріальної гіпертензії, необхідно уважніше ставитися до свого здоров’я і вимірювати артеріальний тиск не рідше двох разів на місяць усім людям після 50 років.
Як правильно вимірювати артеріальний тиск
Рання діагностика АГ залежить від точності вимірювань, для чого рекомендується регулярно перевіряти справність пристроїв для вимірювання тиску (тонометрів) і правильність їхніх показань.
-
тиск вимірюють сидячи, у стані спокою, не раніше ніж через 30 хв після ходьби, куріння, вживання чаю, кави та інших кофеїновмісних напоїв (інакше можна зафіксувати підвищений тиск навіть у здорової людини);
-
ноги мають стояти на підлозі;
-
вимірюють АТ двічі (перерва — до 2 хв), а за розбіжності показань більше 10 мм рт. ст. потрібне ще одне вимірювання, показником буде середній результат;
-
манометр розташовують на рівні серця;
-
під час першого вимірювання АТ вимірюють і на лівій, і на правій руці, при цьому до уваги беруть вищий показник;
-
якщо різниця у показаннях різних рук перевищує 20 мм рт. ст., потрібне повторне вимірювання.
Пам’ятайте, що ви можете вберегти себе від ризику виникнення артеріальної гіпертензії. Будьте уважні до свого самопочуття, зверніть увагу на Ваш спосіб життя.
Завідувач відділення епіднагляду та профілактики неінфекційних захворювань
Лілія КОНЦУР
12.05.2023 року
Чим небезпечний правець ?
Правець відомий людству з далекої давнини. Найдавніший опис проявів правця знайдено в єгипетському папірусі, датованому близько 2600 років до н. е. Гіппократ, у якого від цього захворювання, як вважається, загинув син, описав перебіг хвороби і дав їй назву.
Правець і у XXI столітті залишається важливою медичною і соціальною проблемою, через повсюдне поширення, переважне ураження людей похилого віку і маленьких дітей, вкрай тяжкий перебіг із високою летальністю. У світі щорічно хворіють на цю недугу (переважно в країнах із слабкою економічною та медичною системами) близько 4 млн людей і гинуть близько 1 млн. Навіть у разі застосування найсучасніших методів лікування у розвинених країнах помирає 30-60 % госпіталізованих хворих.
В останні 5 років в Україні було зареєстровано випадки правцю: 2018р. - 19 випадків, 2019р. - 15, 2020р – 12, 2021р. - 7, 2022р. – 12. А летальність за 2015—2020 роки від правця перевищила 60 %, що було пов’язано із порушеннями планової імунізаціїї, несвоєчасним зверненням за медичною допомогою при травмах і екстреною профілактикою правця.
Правець – це гостре інфекційне захворювання, що передається при контакті зі спорами бактерій роду клостридій, які живуть у ґрунті та кишковому тракті тварин.
Найчастіше хвороба розвивається у разі потрапляння спор у забруднену землею рану. Сприятливим для зараження фактором є ходіння босоніж («хвороба босих ніг»). Захворювання може виникати і при травмах, що супроводжуються ушкодженням шкіри, без контакту з ґрунтом (уколи колючками, подряпини, укуси диких та домашніх тварин, побутові травми тощо), тому що спори потрапляють на дерева, кущі, одяг. Зараження також можливе при забруднених опіках, відмороженнях, електротравмах, кримінальних абортах, пологах в асептичних умовах тощо.
Пам’ятайте, від людини до людини правець не передається, а обробка рани антисептиками не допоможе знешкодити бактерії.
Перші симптоми захворювання правцем: хворі скаржаться на підвищену збудливість, неспокій, почуття страху, безсоння. У людини може бути посилене потовиділення, підвищення температури тіла до 37 або 37,5 градусів. Водночас з'являються невизначені "тягнучі" болі в ділянці спини, попереку та потилиці. Часто є болі в горлі, особливо при ковтанні, зубні болі. Поява таких ознак, як прогресуюче заклякання мімічних м'язів обличчя, заціпеніння м'язів потилиці та інших м'язових груп — роблять діагноз правця безсумнівним.
Симптоми можуть з’явитися з 3 по 21 день після зараження.
Без вчасної медичної допомоги хвороба може призвести до смерті.
Сприйнятливість до правця висока. Групу ризику складають сільські мешканці, працівники, які мають взаємодію з ґрунтом. Збільшення захворюваності в Україні відзначається у період підвищеної сільськогосподарської активності — квітень-жовтень.
Категорію ризику також складають військовослужбовці під час проведення бойових дій. В час війни це стосується і цивільного населення, яке може отримати травми, поранення під час вибухів, руйнувань.
Правець простіше попередити, ніж лікувати, оскільки його лікування, навіть при використанні найсучасніших методів, є надзвичайно важкою проблемою, водночас більшість з тих, хто одужує, мають інвалідність.
Загальна профілактика правця полягає у поширенні медичних знань щодо шляхів зараження правцем, запобіганні травматизму.
Специфічна профілактика: основним заходом запобігання захворюванню на правець є активна імунізація, яка проводиться планово відповідно до Національного календаря щеплень. Діти отримують щеплення в 2, 4, 6, 18 місяців, 6 років і 16 років. Надалі дорослим кожні 10 років необхідно проводити ревакцинацію, щоб отримати стійкий імунітет до небезпечної хвороби.
Дітям, старшим 7 років, та дорослим, які раніше не були щеплені або не мають даних щодо імунізації, проводять щеплення вакциною (АДП-м анатоксин) триразово з інтервалом 4 тижні між першою і другою дозами, та 6 місяців між другою і третьою дозами. А в подальшому – щодесять років.
Екстрену специфічну профілактику проводять при загрозі розвитку правця (забруднені травми різного характеру з ушкодженням шкіри або слизових оболонок) – при зверненні за медичною допомогою. Рани при цьому піддають ретельній хірургічній обробці. Подальша тактика залежить від попередніх щеплень потерпілого та наявності документального підтвердження імунізації проти правця в минулому.
Закликаємо кожного перевірити свій вакцинальний статус, надолужити пропущене щеплення і бути захищеним від правцю і дифтерії (вакцина для дорослих і дітей містить і протидифтерійний компонент).
Бережіть себе, потурбуйтесь про близьких!
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
10.05.2023 року
10 травня відзначається Всесвітній день руху для здоров’я (World Move for Health).

Ініціаторами виступили держави-члени ВООЗ після успіху Всесвітнього дня охорони здоров’я на тему «Рух заради здоров’я», який відбувся у 2002 р. Здорове суспільство – незмінний пріоритет для Всесвітньої організації охорони здоров’я, за визначенням якої «здоров’я» – це повноцінне фізичне, духовне та соціальне благополуччя людини.
У тому, що фізична активність впливає на здоров’я, немає ніяких сумнівів. Ми всі чули таку фразу: «Рух – це життя, а життя – це рух!». І це правда! Гіподинамія – це порушення функцій організму, яке сталося через обмеження рухової активності. Вона негативно впливає на серцево-судинну систему: слабшає сила скорочень серця, зменшується працездатність, знижується тонус судин. Наслідком гіподинамії можуть стати ожиріння й атеросклероз.
ВООЗ та її партнери сподіваються встановити День руху за здоров’я як загальну концепцію, а також як частину розширеної постійної ініціативи. В рамках цієї ініціативи мають проводитися регулярні фізичні навантаження для покращення здоров’я та добробуту. У цей день закликаємо підтримувати активний спосіб життя, щоб залишатися здоровим і запобігати хворобам.
Цей день стимулює пересічних громадян докладати зусиль для поступового прогресу. Почніть дотримуватися здорового способу життя прямо зараз.
Підтримуйте фізично активний спосіб життя і зробіть заняття частиною вашого повсякденного життя. Заохочуйте дітей та молодь до занять ранковою зарядкою як одного з чинників фізичного розвитку та зміцнення здоров’я людини, виховуйте стійкий інтерес і звичку до систематичних занять фізичною культурою та спортом, сприяйте загартуванню організму.
Зверніть увагу, що фізичне навантаження на городі аж ніяк не замінить фізично активного способу життя, адже довготривала вимушена поза швидше призведе до захворювання, аніж до покращення здоров’я. Ми не закликаємо відмовлятися від трудової діяльності, яка покращує наш добробут, але пропонуємо свідомо удосконалювати свою активність, розумно дозувати трудову та фізичну активність.
Основними цілями національних і глобальних заходів з проведення Всесвітнього дня руху для здоров’я є:
-
підвищення обізнаності громадськості про переваги фізичної активності в профілактиці неінфекційних захворювань;
-
сприяння розробці національних і місцевих ініціатив, стратегій і програм в галузі фізичної активності;
-
пропаганда переваги фізичної активності та її регулярної практики;
-
збільшення фізичної активності населення через спортивні заходи та інші соціально-культурні форуми;
-
пропаганда здорового способу життя та вирішення пов’язаних зі здоров’ям проблем за допомогою спорту і фізичної активності.
Чисельні клінічні дослідження доводять, що достатня фізична активність має значний позитивний вплив на якість та тривалість життя:
-
Рухова активність (ходьба, біг, зарядка, заняття в спортзалі) - одна із основних складових нашого здоров’я та довголіття. Регулярні вправи допоможуть уникнути застою крові в органах малого тазу, затримки сечі в організмі, запалень сечовидільної системи.
![]() 30 хвилин на день фізичної діяльності середньої інтенсивності на 20-30% знижують ризик загальної смертності.
30 хвилин на день фізичної діяльності середньої інтенсивності на 20-30% знижують ризик загальної смертності.
-
2-3 години фізичних вправ на тиждень на 30% знижують ризик ішемічної хвороби серця та на 20-25% – ризик розвитку цукрового діабету.
-
Належна фізична активність запобігає і допомагає лікувати багато встановлених факторів ризику атеросклерозу, включаючи гіпертонію, інсулінорезистентність, підвищений рівень холестерину, ожиріння. Має вплив на нормалізацію артеріального тиску.
Всесвітня організація охорони здоров’я рекомендує дорослим приділяти фізичним навантаженням як мінімум 75 хвилин в тиждень.
Тому якщо видалася вільна хвилина, сміливо робіть будь-яку фізичну вправу: пробіжіться доріжкою, підніміться по сходах або зробіть пару вправ прямо в офісі.
Кожен з нас може інвестувати у своє здоров’я, і ці інвестиції – ніщо інше, як звичайна активність.
Всесвітній день руху для здоров’я має стати певним поштовхом до зміни способу життя.
Бажаємо всім вам сил, здоров’я, бадьорості духу та невичерпної енергії. Нехай ваш настрій завжди буде хорошим, позитивним і бойовим!
Бажаємо вам завжди бути в формі й не боятися нових починань!
Отже, дбайте про своє здоров’я заздалегідь, адже легше попередити хворобу, ніж її лікувати.
Будьте рухливі, спортивні і здорові!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
09.05.2023 року
Нітрати в ранніх овочах - це небезпечно!
Весняної пори на полицях магазинів та на ринках з'являється все більше апетитних овочів, якими так хочеться поласувати. Ми вже скучили за цими свіжими продуктами з великим вмістом вітамінів, яких дуже бракує нашому організму, але тут нас чекає небезпека. Полягає вона у тому, що разом з вітамінами ми можемо споживати небезпечні нітрати. Вони містяться майже у всіх овочах, але в ранніх і, особливо в тепличних, їх у 1,5-2 рази більше. Найбільше нітратів міститься в шпинаті, селері, листовій капусті та столових буряках, найменше - в цибулі, перці, баклажанах,зеленому горошку.
Нітрати – солі азотної кислоти, які застосовуються в якості добрив, так звана селітра. Вони забезпечують ріст рослин, але надмірна їх кількість шкодить здоров'ю людини. Нітрати можуть призвести до отруєння токсинами, йододефіциту, пониження кров'яного тиску, навіть спровокувати появу злоякісних пухлин.
Як же розпізнати цього таємного «ворога» і знешкодити його до того моменту, поки він не здійснив свій нищівний удар по здоров'ю?
Запам’ятайте наступні правила:
- купувати овочі тільки там, де можна подивитися сертифікат якості;
- обмежити споживання тепличних овочів, краще дочекатися сезонних;
- не вибирати великі плоди овочів, в них зазвичай вищий вміст нітратів;
- звертати увагу на властивий даному овочу запах, він повинен бути і не слабким і не яскраво вираженим. Якщо запах помідорів або огірків ви відчуваєте за версту, краще пройти мимо.
- придивлятися до зовнішнього вигляду овочів, особливо до їх кольорів. Якщо м'якоть огірка яскраво-зеленого кольору, він явно містить нітрати. Морква повинна бути помаранчевою, без зелених і жовтих вкраплень, а не яскраво-жовтою;
- краще вибирати свіжі овочі, не лакомитися на знижки в’ялих продуктів.
Варто в будь-якому разі перестрахуватися. Під час приготування їжі вміст нітратів в овочах може знизитися. Наприклад, перед приготуванням овочі варто вимочити у воді протягом години, після цього воду злити. Таким чином вимивається приблизно 15-20% нітратів. Моркву і огірки потрібно правильно почистити від шкірки, зрізати з двох сторін по одному сантиметру. У редиски та помідорів обрізати основу. У салатів і зелені використовувати тільки листя, так як в стеблах накопичуються велика кількість нітратів. В капусті потрібно зрізати 2-3 верхніх листочки. Процес варіння прибере ще приблизно 25-50% нітратів.
Особливо ці поради актуальні для дитячого харчування.
Фахівцями санітарно-гігієнічної лабораторії Богородчанського відділу постійно проводяться дослідження на вміст нітратів в овочах. В поточному році згідно плану проведено 36 моніторингових досліджень овочевої продукції, за результатами яких вміст нітратів не перевищував допустимих рівнів.
Визначити достовірно кількість нітратів у продукції можна тільки в лабораторних умовах.
І пам’ятайте, овочі- це невід’ємна частина здорового харчування. Боятися нітратів і тому знижувати кількість овочів у раціоні - абсолютно не потрібно.
Сподіваємось, що наші поради допоможуть вам насолоджуватись смаком ранніх овочів без шкоди для здоров'я.
Смачного!
Біолог санітарно-гігієнічної лабораторії Богородчанського відділу
ДУ « ІФОЦКПХ МОЗ» Ольга ОСТАПИШИН
05.05.2023 року
Що таке дисбактеріоз і як він проявляється
Дисбактеріоз зазвичай не самостійна хвороба, а прояв інших захворювань і розбалансування в організмі. При впливі зовнішніх факторів склад мікроорганізмів може змінитися: корисних бактерій стає менше, а шкідливих більше. Такий стан і називається дисбактеріоз. Цей стан може супроводжувати гастрит, панкреатит та інші хвороби органів травлення.
Найбільш частою причиною дисбактеріозу є необґрунтоване лікування або зловживання антибактеріальними та іншими медпрепаратами (антибіотики, сульфаніламіди і т.д).
Як проявляється дисбактеріоз у дитини?
Порушення роботи кишківника може виникнути ще до появи добре виражених клінічних симптомів. Це можуть бути короткочасні коліки у животі, метеоризм, гурчання, закрепи чи навпаки рідкі випорожнення тощо. Все це вказує на негативні зміни в організмі дитини, і як наслідок, зниження імунобіологічного захисту організму. Хронічна інтоксикація, яка може виникати при дисбактеріозі, робить дитячий організм ослабленим перед різними інфекційними захворюваннями, сприяє розвитку ускладнень. Саме тому дуже важливо, щоб діти вживали кисломолочні продукти в якості профілактики розладу мікрофлори, оскільки вони мають пробіотичні властивості .
Дисбактеріоз у дітей до року характеризується такими клінічними проявами, як зригування або блювота, може бути неприємний запах з ротової порожнини, уповільнення темпів збільшення ваги або взагалі її зниження, порушення сну, малюк стає плаксивим та нервовим. Випорожнення стають сильними, рідкими, можуть бути з піною, білими грудочками чи зеленуватого кольору, можуть мати різкий неприємний запах кислоти чи гнилі.
У дітей старшого віку дисбактеріоз може проявлятися закрепами чи рідкими й частими випорожненнями, може бути чередування цих станів. Коліки та болі в шлунку, зниження апетиту, нудота, відрижка та гіркота у роті, біль внизу живота, що зменшується при відходженні газів – можливі скарги дітей .
Як відновити мікрофлору кишечника у дитини?
Дати відповідь на це питання намагаються багато спеціалістів, оскільки важливість впливу мікрофлори на функціонування організму в цілому важко переоцінити. Можна виділити комплекс заходів, спрямованих на коригування складу мікрофлори та її нормалізації:
![]() Дієтотерапія – дотримання умов дієтичного харчування залежно від показання лікаря
Дієтотерапія – дотримання умов дієтичного харчування залежно від показання лікаря
![]() Лікування патологій шлунково-кишкового тракту (в разі їх наявності)
Лікування патологій шлунково-кишкового тракту (в разі їх наявності)
![]() Усунення факторів ризику розвитку дисбактеріозу у дітей в залежності від вікової категорії
Усунення факторів ризику розвитку дисбактеріозу у дітей в залежності від вікової категорії
![]() Ентеросорбція і ентеропротекція
Ентеросорбція і ентеропротекція
![]() Призначення препаратів для зміцнення імунітету
Призначення препаратів для зміцнення імунітету
![]() Призначення бактеріотерапії – пробіотики, пребіотики, симбіотики.
Призначення бактеріотерапії – пробіотики, пребіотики, симбіотики.
На сьогоднішній день, існує багато пробіотиків, що містять у своєму складі корисні бактерії. Необхідно враховувати те, що ці препарати можуть відрізнятися складом, дозуванням, наявністю додаткових речовин. Однак, пробіотики обов’язково повинні відповідати чітким вимогам:
-
 Повинні містити живі бактерії, які відповідають здоровій мікрофлорі
Повинні містити живі бактерії, які відповідають здоровій мікрофлорі -
 Бактерії не повинні бути патогенними
Бактерії не повинні бути патогенними -
 Бути антибіотикостійкими
Бути антибіотикостійкими -
 Антагонізм по відношенню до патогенних мікроорганізмів
Антагонізм по відношенню до патогенних мікроорганізмів -
 Бути стійкими до агресивних факторів внутрішнього середовища (шлункового соку, жовчних кислот)
Бути стійкими до агресивних факторів внутрішнього середовища (шлункового соку, жовчних кислот) -
 Бути безпечними
Бути безпечними
Дітям потрібно призначати лише ті пробіотики, які відповідають цим вимогам та довели свою клінічну ефективність .
-
Найважливіше - своєчасно звернути увагу на збої в організмі дитини та запобігти ускладненню, провівши необхідні обстеження, лікування чи профілактичні заходи. Потрібно якнайшвидше звернутися за медичною допомогою до сімейного лікаря або педіатра, ні в якому разі не займатися самолікуванням.
-
Так Ви уникнете небажаних ускладнень і в короткі терміни будете здорові!
Перед будь яким лікуванням чи профілактичними заходами необхідно провести обстеження дитини на дисбактеріоз.
На базі мікробіологічної лабораторії нашої установи можна провести бактеріологічне дослідження на дисбактеріоз (383грн 83коп.)
за адресою смт.Богородчани вул.Петраша,8
Богородчанського відділ ДУ « Івано-Франківський обласний центр контролю та профілактики хвороб Міністерства охорони здоров’я України»
![]() кон.тел. (067)7082601- Лапко Лілія Ярославівна
кон.тел. (067)7082601- Лапко Лілія Ярославівна
Завідувач мікробіологічної лабораторії
Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Лілія ЛАПКО
05.05.2023 року
Піклуєтесь про свою шкіру?
НЕ пропустіть меланоми.
8 травня – Міжнародний день меланоми.
Меланома - найсерйозніший тип раку шкіри, що розвивається в клітинах (меланоцитах), які виробляють меланін — пігмент, який надає шкірі колір.
За даними ВООЗ, кількість уперше зареєстрованих випадків цього захворювання щороку збільшується та прогнозовано зросте на 25% протягом найближчих 10 років. Щорічно у світі меланома забирає життя близько 48 тисяч осіб. В Україні через меланому кожного року помирає близько тисячі осіб, понад 12% з яких - на першому році захворювання. Статистика свідчить, що злоякісні новоутворення шкіри на сьогодні є одним із найбільш поширених видів онкологічних захворювань в Україні.
Меланома може розвиватися в будь-якому місці тіла. Найчастіше вона розвивається на ділянках, які були під впливом сонця, таких як спина, ноги, руки та обличчя. Меланома також може розвинутися в тих ділянках тіла, які майже не піддаються впливу сонця, наприклад, між пальцями ніг і на долонях, підошвах, шкірі голови або геніталіях. Їх іноді називають прихованими меланомами, оскільки вони виникають у місцях, де більшість людей не подумає перевірити. Меланоми в ротовій порожнині, травному тракті, сечовивідних шляхах або піхві розвиваються на слизовій оболонці. Меланома ока, яку також називають очною меланомою, найчастіше виникає під склерою.
Причина розвитку меланом остаточно не встановлена.
Першими ознаками та симптомами меланоми часто є:
- Зміна наявної родимки;
- Поява нового пігментованого або незвичного на вигляд новоутворення на шкірі;
Меланома не завжди починається як родимка. Вона також може виникнути на шкірі, яка виглядає нормально.
Звичайні родимки
Звичайні родимки, як правило, мають однаковий колір - наприклад, коричневий, від світло до темно-коричневого або чорний - з чіткою межею, що відокремлює родимку від шкіри навколо. Вони овальні або круглі і зазвичай менше 1/4 дюйма (близько 6 міліметрів) в діаметрі — розміром з гумку олівця.
Більшість родимок починають з’являтися в дитинстві, а нові родимки можуть з’являтися протягом життя. Більшість людей мають від 10 до 40 родимок. З часом родимки можуть змінюватися, а деякі навіть зникнути з віком.
Незвичайні родимки, які можуть свідчити про меланому
Щоб не проґавити процес переродження родимки у злоякісну пухлину, треба знати тривожні сигнали організму, вчасно їх помічати і в разі чогось "підозрілого" не зволікати з візитом до лікаря.
Існує так звана “абетка меланоми”, яка описує певний ряд ознак перетворення доброякісної родимки на злоякісну. Ця абетка позначається першими п'ятьма літерами латинського алфавіту ABCDE:
A (asymmetry)- асиметрія. Родимка асиметрична?
B (border irregularity) - край. Край родимки нерівний, нечіткий, рваний?
C (color) - колір. Помітили зміни в кольорі, або взагалі знебарвлення?
D (diameter) - діаметр. Родимка понад 6 мм?
E (evolving) – еволюція, поява будь-яких зовнішніх змін родимки. Вона росте, кровоточить чи може потріскалась?
Якщо Ви відповіли “ТАК” хоч на одне питання — це істотний привід звернутися до лікаря.
Профілактика
- Уникайте сонця в середині дня. Плануйте заходи на свіжому повітрі на час доби без надмірного впливу сонця, навіть взимку або коли небо вкрите хмарами.
- Використовуйте сонцезахисний крем цілий рік. Рекомендується сонцезахисний крем широкого спектру дії з SPF не менше 50 навіть у похмурі дні. Щедро наносіть сонцезахисний крем і повторюйте його кожні дві години - або й частіше, якщо ви плаваєте чи пітнієте.
- Одягайте захисний одяг. Покривайте шкіру темним щільним одягом, який закриває ваші руки і ноги, не забувайте про капелюхи.
- Не забудьте сонцезахисні окуляри. Шукайте ті, які блокують обидва типи ультрафіолетового випромінювання — UVA та UVB промені.
- Уникайте соляріїв.
- Часто оглядайте свою шкіру на предмет нових новоутворень або змін наявних родимок, веснянок, горбків і родимок. За допомогою дзеркал перевірте своє обличчя, шию, вуха і шкіру голови.
- Оглядайте свою грудну клітку і тулуб, а також верхню і нижню сторони рук і кистей.
Зверніться до лікаря якомога швидше, якщо Ви помітили зміни шкіри, які здаються незвичайними. Зволікання може коштувати Вам життя.
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина ЛЕВИЦЬКА
04.05.2023 року
Чисті руки захищають нас від інфекцій та вірусів
Гігієна рук – один із важливих елементів у комплексі заходів, які проводяться з метою усунення забруднення, поту, бактерій та інших мікроорганізмів. Чисті руки –запорука здорового життя!
Регулярне миття рук – це проста звичка,що допоможе вам не тільки зберегти здоров’я,але й запобігти поширенню інфекційних захворювань.
Мікробіота шкіри — сукупність мікроорганізмів, що її населяють, є надзвичайно різноманітною. Кожна людина має власний набір таких бактерій, які співіснують із нею та приносять немалу користь.
Небезпеку становлять мікроорганізми, які, потрапивши на поверхню тіла під час контакту з іншою людиною, викликають хвороби шкіри, нігтів та волосся, наприклад:
-
демодекоз - паразитарне захворювання, яке спричиняє підшкірний кліщ;
-
мікроспорія — грибкове захворювання шкіри та волосся, яке викликає Microsporumcanis;
-
педикульоз — паразитарне захворювання шкіри, викликане вошами.
Деякі мікроорганізми можуть не викликати захворювання шкіри, але зберігатися на ній деякий час чи навіть розмножуватись, ніяк не проявляючи себе. І тут прихована найбільша небезпека. Якщо шкіра контамінована такими мікроорганізмами, особливо це стосується шкіри рук, людина може переносити їх на будь-яку поверхню, до якої торкається. У цьому випадку руки стають фактором передачі захворювання, навіть якщо ви про це не знаєте.
Збудники небезпечних інфекційних захворювань, таких як; дизентерія, вірусний гепатит, черевний тиф, сальмонельоз, холера через брудні руки можуть потрапити в організм разом із їжею та викликати гостру кишкову інфекцію.
Золотистий стафілокок під час контакту йогоможна перенести на пошкодженушкіру (мікротріщинки, садна), де він спричиняє місцеве ураження самої шкіри ( фурункул або підшкірний абсцес), або може поширитися через кров і викликати такі тяжкі захворювання як остеомієліт, менінгіт, сепсис.
Брудні руки також є факторами передачі інфекційних хвороб і від тварин Це може бути «пташиний» грип, атипова пневмонія. Від собак можна заразитися паразитами – стрічковими, круглими глистами, лямбліями, токсоплазмозом. Найбільш поширені випадки, коли люди, а особливо діти, заражаються глистом-солітером. Яйця цього паразита знаходяться в фекаліях собак, при попаданні в організм людини вони поселяються в якомусь органі і формують там кісту.
Найбруднішими предметами, з якими щодня стикається майже кожна людина, є: мобільні та стаціонарні телефони, письмові столи, клавіатура та мишка комп’ютера, кнопки ліфта, вимикачі світла, дверні ручки та поручні.
Перелік захворювань, які передаються контактним шляхом, у тому числі через брудні руки, надзвичайно великий, але перервати його досить просто- ретельно мити руки.
Мити руки треба:
– після повернення додому з вулиці, перебування у громадському транспорті;
– до, під час і після приготування їжі;
– перед трапезою;
– до і після догляду за хворим;
– після кашлю, чхання, сякання;
– до і після відвідування туалету;
– після зміни підгузків або прибирання за дитиною, яка скористалася туалетом;
– після винесення сміття;
– після дотику до поверхонь за межами дому, у тому числі до грошей;
– після того, як ви торкалися тварин, їхнього корму чи прибирали за тваринами.
Як мити руки правильно:
- Намочіть руки проточною водою;
- Нанесіть достатньо мила на мокрі руки;
- Протирайте всі поверхні рук, включаючи тильну сторону рук, між пальцями та під нігтями, протягом принаймні 20 секунд;
- Ретельно промийте руки проточною водою;
- Витріть руки чистим рушником з тканини або одноразовим рушником.
Для миття рук рекомендують використовувати рідке мило з дозатором. Важливо пам’ятати, що вода і звичайне туалетне мило не вбиває мікроорганізми, тому ефективність миття залежить лише від того, наскільки ретельно ви трете долоні.
Коли ви перебуваєте поза домом і не маєте можливості вимити руки водою з милом, можна застосовувати дезінфікуючий засіб для рук з 60% спирту. Після цього важливо вимити руки у воді з милом як тільки з’явиться така можливість.
Мийте руки ретельно і часто! Будьте здорові!
Бактеріолог мікробіологічної лабораторії Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Оксана ПИЛИПІВ
03.05.2023 року
УКУС КЛІЩА МОЖЕ БУТИ НЕБЕЗПЕЧНИМ
Саме зараз триває сезон активності кліщів, тож люди, які збираються на відпочинок на природу, повинні бути дуже обережними, так як можуть стати жертвою нападу кліщів. Щороку в Україні фіксують півтори тисячі випадків зараження на кліщовий бореліоз – хворобу Лайма. Проте за даними ВООЗ ця цифра занижена в 5-10 разів. Адже люди не звертаються вчасно за допомогою та не діагностують хворобу.
Хвороба Лайма – одна із найпопулярніших інфекцій, які передаються людям і тваринам від членистоногих. Збудником інфекції є борелії – різновид звивистих бактерій-спірохет, переносниками яких є кліщі.
Хвороба уражає нервову систему людини, серце, опорно-руховий апарат і шкіру. У зв’язку з тим, що специфіка поширення хвороби Лайма володіє певною схожістю з поширенням іншого небезпечного захворювання – кліщового енцефаліту, зустрічаються випадки змішаної інфекції.
Хвороба Лайма з’явилася порівняно недавно, однак, за темпами поширення вона на другому місці після СНІДу. За своїм географічним поширенням вона зустрічається практично повсюдно, оскільки в кожній лісовій місцевості водиться кліщ, її носій. Вільними від кліщів є лише хвойні ліси, позаяк фітонциди хвої діють на них згубно. Патологія переважно поширюється серед кліщів роду Ixodes, а вираженість симптоматики бореліозу залежить від пори року і виду бактерій спірохет, якими заражений паразит.
Найчастіше бореліозом хворіють після укусу хворого кліща. Однак, причиною зараження можуть бути й інші фактори:
-
вживання необроблених молочних продуктів від заражених тварин;
-
вживання м’яса інфікованих тварин;
-
через укус зараженої тварини (кішка, собака, пацюк тощо);
-
передача спірохет дитині від матері в утробі або через молоко.
Особливість хвороби Лайма полягає в тому, що до неї погано виробляється імунітет. Вилікувавшись від бореліозу, людина може заразитися ним вже через кілька днів після повторного укусу.
Оскільки спірохети локалізуються здебільшого у шлунку кліща, зараження може відбутися далеко не відразу. Саме тому так важливо правильно і своєчасно видалити кліща зі шкіри.
Після укусу збудники зі слиною паразита швидко розносяться кровотоком по всьому організму. Імунна система починає виробляти велику кількість антитіл, що призводить до множинних запальних процесів. Перші прояви хвороби починаються лише через кілька днів або навіть через місяць.
Симптоми схожі на звичайну застуду, що може ускладнити встановлення причини захворювання: почервоніння і запалення місця укусу, свербіж; гарячка; головні болі; біль в м’язах; втома; шкірний висип; алергічні реакції; аритмія.
За відсутності своєчасної лікарської допомоги хвороба активно прогресує і викликає серйозні порушення в нервовій, серцево-судинній системі і опорно-руховому апараті.
На ранніх стадіях хвороба Лайма виліковна, але в запущеній формі призводить до неминучої інвалідності або навіть смерті. Інфікована людина незаразна для інших людей.
Біль від укусу кліща майже не відчувається людиною, що є причиною пізнього виявлення зараження. Тому так важливо в теплу пору року ретельно перевіряти шкірні покриви на наявність укусів комах.
Діагностика
Після укусу кліща в найкоротші терміни потрібно звернутися в лікарню. Якщо ви встигли зняти з себе кліща, то його потрібно помістити в герметичну банку і відвезти в лабораторію на аналіз. Відповідні дослідження проводить ДУ «Івано-Франківський ОЦКПХ МОЗ», м. Івано-Франківськ, вул.Шевченка, 4.
Необхідно пам’ятати, що не можна:
-
прикладати до місця укусу різні компреси, рідкі рідини (спирт, олію тощо);
-
припікати кліща;
-
тиснути кліща пальцями;
-
брати кліща голими руками.
Лікування
У разі підтвердження зараженням хворобою Лайма, лікар складає схему лікування, яка може включати в себе медикаментозні засоби та фізпроцедури. При лікуванні застосовується комплексний підхід, спрямований на зниження вираження симптоматики, знищення хвороботворних бактерій і усунення можливих негативних наслідків.
Для запобігання укусу кліща необхідно :
-
Постійно проводити само- та взаємоогляди, особливо ретельно обстежувати ділянки тіла, покриті волоссям.
-
Використовувати засоби для відлякування кліщів – сучасні репеленти.
-
Місце для нічного сну або відпочинку на природі необхідно звільнити від сухої трави, гілок, хмизу в радіусі 20-25 м.
-
Вдома необхідно відразу змінити одяг, білизну, ретельно їх оглянути, випрати та випрасувати. Не можна залишати цей одяг біля ліжка чи спати в ньому. Витрушування одягу не позбавляє від кліщів.
-
На присадибних ділянках необхідно вчасно скошувати траву, обрізати кущі, тощо.
Тільки раннє виявлення даної хвороби - передумова успішного лікування та попередження можливих ускладнень.
Лікар-епідеміолог відділення епіднагляду (спостереження)
та профілактики інфекційних захворювань
Богородчанського відділу ДУ «Івано-Франківський ОЦ КПХМОЗ»
Світлана ГАВРИЛКО
03.05.2023 року
Фізична активність – основа життя і здоров’я
Фізична культура є важливим засобом гармонійного розвитку людини та головним чинником фізичного здоров'я людини. Повноцінна рухова активність є невід'ємною частиною здорового способу життя, що впливає практично на всі сторони життєдіяльності людини та організму в цілому.
Систематичне фізичне тренування компенсує рухову недостатність, задовольняє природну потребу людини в руховій активності, сприяє зміцненню здоров'я.
Користь рухової активності для фізичного благополуччя: фізична активність робить нас сильними, наповнює енергією, покращує статуру, координацію рухів і швидкість реакції. Вона тренує м’язи ( зокрема й серце), зміцнює кістки, стимулює обмін речовин, допомагає підтримувати ідеальну масу тіла, зменшує ризик виникнення захворювань. Регулярні тренування поліпшують показники роботи багатьох органів і систем, зокрема:
-
серцево-судинної системи — завдяки тому, що треноване серце менше «зношується» і забезпечує ефективне постачання кисню та поживних речовин до кожної клітини організму;
-
респіраторної системи — завдяки тому, що під час фізичних навантажень збільшується ємність легень і тренуються м’язи, які беруть участь у процесі дихання (треновані спортсмени менше страждають від задишки при фізичних навантаженнях);
-
скелета — завдяки тому, що фізичні вправи сприяють збільшенню щільності кісткової тканини та еластичності зв’язок. У поєднанні з повноцінним харчуванням це найкраща профілактика остеопорозу, який виникає через вимивання кальцію з кісток і загрожує складними переломами;
-
ендокринної системи — завдяки тому, що рухова активність пришвидшує обмін речовин, запобігає ожирінню і діабету;
-
нервової системи — завдяки тому, що регулярні тренування поліпшують координацію рухів і швидкість реакції, що особливо важливо для тих, хто водить автомобіль чи в майбутньому хоче стати водієм.
Користь рухової активності для психологічного благополуччя:
* Заняття спортом гартують волю, вчать досягати успіху в спорті й у навчанні. Завдяки насиченню крові киснем поліпшується робота мозку.
* Спортивні змагання вчать гідно переживати успіхи й поразки. Спортивні досягнення здатні суттєво підвищити самооцінку людини.
* Вправи на розтяжку (наприклад, заняття йогою) розслаблюють, знімають психологічне напруження, тривогу. Інтенсивні вправи допомагають упоратися з такими сильними емоціями, як, наприклад, гнів.
І найважливіше тепер: під час фізичної активності знижується рівень гормону стресу — кортизолу. І, навпаки, виділяється ендорфін — гормон щастя. Саме тому зараз рухатися дуже важливо для вашого психологічного стану, для нормального самопочуття та позитивного настрою.
Після повномасштабного вторгнення рф українці перебувають у стані постійного стресу, адже оговтатися від досвіду життя під постійними обстрілами досить важко. У таких умовах дуже важливо підтримувати фізичну активність. Спорт під час війни — це нормально та корисно.
Хтось скаже, які можуть бути вправи, якщо війна? Але це також внесок у нашу Перемогу. Наш оптимізм, наша віра в перемогу України — це потужна сила, яка підтримує наших близьких та захисників. Треба жити, рухатися, тримати на позитивній хвилі свій настрій та допомагати в цьому іншим.
Лікар з загальної гігієни Богородчанського відділу
ДУ «Івано-Франківський ОЦКПЗ МОЗ» Орест ГЛУШКО
24.04.2023 року
28 квітня-Всесвітній день охорони праці.

Ідея запропонувати такий особливий день з’явилася після того, як у 1989 році американські та канадські робітники та профспілки провели День вшанування пам’яті працівників, які загинули на роботі.
Міжнародна організація праці (далі – МОП ) заснована у 1919 році.
Завдання МОП:
- Підтримка демократії і соціального діалогу;
-Боротьба з бідністю і безробіттям;
-Заборона дитячої праці.
За оцінками МОП, щорічно відбувається понад 270 мільйонів нещасних випадків на виробництві. Кожен день в світі вмирають в результаті нещасних випадків і захворюваності на виробництві близько 5000 осіб, в рік – від 2 до 2.3 мільйона осіб.
Міжнародна організація праці оголосила 28 квітня – Всесвітнім днем охорони праці, для того, щоб привернути увагу світової громадськості до масштабів проблеми, а також для того, яким чином створення та просування культури охорони праці може сприяти зниженню щорічної смертності та інвалідності на робочому місці.
Вперше він відзначався у 2003 році.
Указом Президента України 28 квітня відзначають, як День охорони праці в Україні.
Девіз Міжнародної організації праці у 2023 р.- «Безпечне та здорове робоче середовище –основний принцип та право на роботі.»
Лікар паразитолог мікробіологічної лабораторії
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Василь ФЕДОРІВ
24.04.2023 року
МАЛЯРІЯ

Малярія – інфекційне захворювання, збудником якого є найпростіші (плазмодії малярії), що передаються від хворої до здорової людини через укус малярійних комарів. Хвороба найбільш поширена в країнах з тропічним кліматом. Захворювання часто починається з нездужання, слабкості, розбитості, головного болю, болю в суглобах, в м’язах, сухості в роті, потім- приступи високого підвищення температури, блювота, розлади травлення, кашель. За тяжкого злоякісного перебігу хвороба може закінчитись смертю.
В 1880 році відкрито збудника хвороби – плазмодіїв малярії, в 1981 році розроблена методика його фарбування в препаратах крові, в 1897 році виявлено переносника хвороби – малярійного комара.
Захворюваність на малярію залишається високою: щорічно хворіє до 500 млн. жителів земної кулі. Зберігається несприятлива ситуація в Африці, Азії, Південній Америці.
Збудники малярії – плазмодії – відносяться до типу найпростіших. У тварин і птахів виділено до 100 видів плазмодіїв. У людини малярію спричиняють 4 види плазмодіїв.
На людину нападає лише самка комара. Внаслідок кровосмоктання хворої на малярію людини, або носія плазмодіїв малярії самка комара заражається. Цикл розвитку малярійного плазмодія в тілі комара залежить від температури повітря і починається від 16 – 18 градусів тепла. Подальший розвиток малярійного плазмодія відбувається в організмі людини після укусу комара.
Сприйнятливість людей щодо малярії надзвичайно висока – майже 100%.
В Україні є ризики щодо поширення малярії – посилення міграції населення, прибуття студентів і інших осіб із небезпечних по малярії країн, зниження опірності організму людей внаслідок стресових ситуацій (війна, недоїдання, недосипання і т. п.), а також наявність відповідних водойм для розвитку комарів.
Захист від укусів комарів повинен здійснюватись як під час перебування в приміщенні, так і поза ним. Малярійні комарі нападають на людину найчастіше ввечері, з настанням сутінок та вночі. В цей час бажано носити одяг, що прикривав би більшу частину тіла. Відкриті частини тіла, особливо під час перебування поза приміщенням в сутінках, для запобігання нападу комарів слід змащувати репелентами. Тривалість дії репелентів від 30 хвилин до 3-4 годин.
Перед виїздом за кордон довідайтесь, чи реєструється малярія в тій країні, куди ви направляєтесь. Проконсультуйтеся з лікарем чи треба застосувати протималярійні препарати і які репеленти вам використовувати.
Лікар паразитолог мікробіологічної лабораторії Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Василь ФЕДОРІВ
19.04.2023 року
ВАКЦИНАЦІЯ - НАДІЙНИЙ ЗАХИСТ ВІД ІНФЕКЦІЙ
За ініціативою ВООЗ в усіх країнах світу в останній тиждень квітня відзначається Всесвітній тиждень імунізації, в Україні – з 2005 року. Його мета - підвищення рівня інформованості населення про використання вакцин для захисту людей будь якого віку від інфекційних хвороб, зміцнення довіри до вакцинації як суспільного блага, яке допомагає рятувати життя людей і захищати здоров'я.
В цьому році Всесвітній тиждень імунізації стартує 24 квітня і триватиме до 30 квітня.
Імунізація (за визначенням Всесвітньої організації охорони здоров’я) — це процес, завдяки якому людина набуває імунітет, або стає несприйнятливою до інфекційної хвороби, і який зазвичай здійснюється шляхом введення вакцини.
За підрахунками ВООЗ, щороку завдяки щепленням у світі вдається зберегти до 2,5 мільйонів дитячих життів. Завдяки вакцинації людство перемогло натуральну віспу, захворюваність на поліомієліт знизилася на 99%, щорічно понад 750 тисяч дітей уникають інвалідності, знизився рівень захворюваності на правець, дифтерію, кашлюк, і краснуху, смертність від кору знизилася на 75%, щорічна смертність новонароджених від правця знизилася в понад 13 разів.
В Україні Календар профілактичних щеплень передбачає обов’язкову вакцинацію проти десяти захворювань: туберкульозу, поліомієліту, дифтерії, кашлюка, правця, кору, гепатиту В, гемофільної інфекції, краснухи, епідемічного паротиту. Вакцини за Календарем безоплатні для громадян України, їх закуповують за державний кошт. Також в Україні є можливість отримати вакцинацію проти пневмококової, менінгококової, папіломавірусної інфекції, вітряної віспи та інших, які відносяться до рекомендованих щеплень і її
можна придбати за власні кошти.
Не дивлячись на доведену користь вакцин для суспільства, все ще існує багато викликів, серед яких: обмеженість ресурсів для повного охоплення вакцинацією, недостатня обізнаність пацієнтів. Існує навіть окремий рух, так зване «антивакцинаторство», яке ставить під сумнів користь щеплення і наголошує на його шкоді. Проте це явище не має під собою жодної наукової основи. Користь від щеплень значно перевищує можливу шкоду, а відмова від їх проведення призводить до тяжких наслідків.
У разі відмови від профiлактичних щеплень батьки повинні усвідомлювати, що вся відповідальність за здоров’я та життя своєї дитини лягає на них. Відмови від щеплень підвищують не лише ризик зараження інфекцією, але і ризик її важкого перебігу, розвитку ускладнень і навіть смерті.
За час війни в Україні мільйони сімей покинули свої домівки й опинилися в невизначеності, а це означає, що тисячі дітей по всій країні не отримали життєво важливих доз вакцин, які б захистили їх від поліомієліту, кору, дифтерії та інших небезпечних для життя захворювань. Впродовж 2022 року темпи рутинної імунізації знизились в порівнянні з довоєнним періодом. Відсоток виконання запланованих обсягів вакцинації дитячого населення по Україні на кінець 2022 року становить 58,9-74,1 (в різних вікових групах і по різних типах щеплень), по області – 42,5-78,9.
Попри те, що під час війни може бути складно продовжувати рутинну вакцинацію, медичні заклади по всій країні доступні для внутрішньо переміщених осіб. Надолужити пропущені життєво важливі щеплення дітей можна у будь-якому закладі охорони здоров’я. Для того, щоби зробити щеплення не обов’язково підписувати декларацію з лікарем у тимчасовому місці перебування.
Охоплення вакцинацією на рівні 95% населення країни дає можливість забезпечити повноцінний захист населення від спалахів та епідемій інфекційних хвороб, яким можна запобігти щепленнями, — це називається колективним імунітетом.
Імунізація є питанням національної безпеки, оскільки здоров’я українців — усіх разом і кожного зокрема, залежить від рівня охоплення щепленнями у країні.
Якщо існує ефективний метод профілактики захворювань, то важливо скористатися ним, адже Україні потрібна здорова нація, яка буде впевнено йти до Перемоги.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
19.04.2023 року
Всесвітній день здорового робочого середовища
У 2023 році Всесвітній день безпеки та здоров’я на роботі відзначатиметься 28 квітня, і його темою стане «безпечне та здорове робоче середовище як основний принцип і основне право у світі праці».
У червні 2022 року Міжнародна конференція праці вирішила включити «безпечне та здорове робоче середовище» в систему основних принципів і прав у сфері праці, що діє в Міжнародній організації праці.
Стійка система безпеки та здоров’я на роботі (БЗР) передбачає змістовну участь урядів, роботодавців, працівників, установ охорони громадського здоров’я і всіх зацікавлених сторін на національному рівні й на рівні підприємства.
Важливою складовою у системі БЗР є атестація робочих місць на підприємствах. Керівник (роботодавець) повинен під час укладення трудового договору поінформувати працівника під підписку про умови праці та про наявність на його робочому місці небезпечних і шкідливих виробничих факторів, які ще не усунуто, можливі наслідки їх впливу на здоров’я та про права працівника на пільги і компенсації за роботу в таких умовах відповідно до законодавства і колективного договору(п.3.2; наказу МОЗ України № 246 від 21.05.2007р).
Стаття 13 Закону України «Про охорону праці» вимагає від роботодавця створити на робочому місці умови праці відповідно до нормативно-правових актів та організувати атестацію робочих місць. Для того, щоб визначити, чи є ці умови безпечними, роботодавець має провести атестацію робочих місць в порядку і терміни, що визначаються законодавством.
Атестація проводиться на підприємствах, в установах та організаціях незалежно від форм власності та господарювання, де технологічний процес, використовуване обладнання, сировина та матеріали є потенційними джерелами шкідливих і небезпечних виробничих факторів, що можуть несприятливо впливати на стан здоров’я працівників.
Ігнорування вимоги чинного законодавства з охорони праці щодо проведення атестації є порушенням, за яке роботодавця можна притягнути до адміністративної відповідальності у вигляді сплати штрафу (ч.1 ст.41 Кодексу України про адміністративні правопорушення). А у разі заподіяння шкоди здоров’ю працівника, роботодавець може бути притягнутий до кримінальної відповідальності відповідно до ст. 271 Кримінального Кодексу України.
Атестація робочих місць передбачає:
• оцінку факторів виробничого середовища і характеру праці, відповідність їх характеристик стандартам безпеки праці, та санітарним нормам і правилам;
• виявлення факторів і причин виникнення несприятливих умов праці;
• санітарно-гігієнічне дослідження чинників виробничого середовища, визначення ступеня важкості й напруженості трудового процесу на робочому місці;
• встановлення ступеня шкідливості умов праці за гігієнічною класифікацією;
• обґрунтування віднесення робочого місця до категорії зі шкідливими (особливо шкідливими) умовами праці;
• визначення (підтвердження) права працівників на пільги;
• аналіз реалізації технічних і організаційних заходів, спрямованих на оптимізацію рівня гігієни, характеру і безпеки праці.
За результатами атестації складаються переліки: робочих місць, виробництв, робіт, професій і посад, працівникам яких підтверджено право на пільги і компенсації, передбачені законодавством; робочих місць, виробництв, робіт, професій і посад, на яких пропонується встановити пільги і компенсації за рахунок підприємства; робочих місць з несприятливими умовами праці, на яких необхідно вжити першочергові заходи щодо їх поліпшення.
До проведення атестації, як правило, залучають лабораторії, що мають право на проведення атестації робочих місць. З метою об’єктивного вибору лабораторії для проведення гігієнічних досліджень факторів виробничого середовища роботодавець має з’ясувати, чи належить така лабораторія до Інформаційного переліку лабораторій, атестованих на проведення гігієнічних досліджень факторів виробничого середовища та трудового процесу, який веде Держпраці.
ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб Міністерства охорони здоров´я України» включена до переліку лабораторій, атестованих на проведення гігієнічних досліджень факторів виробничого середовища та трудового процесу.
Лабораторія обласного центру контролю і профілактики на сьогодні єдина в нашій області, яка проводить лабораторно-інструментальні дослідження для атестації робочих місць.
Працівники лабораторій мають необхідну кваліфікацію, знання та досвід, використовують сучасні засоби вимірювальної техніки, проводять санітарно-гігієнічні дослідження шкідливих виробничих факторів за умовами праці та атестацію робочих місць за умовами праці у терміни, зручні для замовників.
Подання заяви та оформлення договорів здійснюється за адресою: м. Івано-Франківськ, вул. Шевченка,4. За додатковою інформацією звертайтеся за телефонами: 752853 – 533030.
Лікар з загальної гігієни Богородчанського відділу
ДУ «Івано-Франківський ОЦКПЗ МОЗ» Орест ГЛУШКО
17.04.2023 року
Стрес під час війни та як з ним боротися.

Триває війна… Кожен свідомий українець нині відчуває занепокоєння за долю держави й переживає стрес.
Пам’ятайте, що відчуття тривоги, занепокоєння та страх – це прийнятна реакція вашої психіки і організму на ситуацію, що склалася.
Ми всі переживаємо зараз стрес, особливо під час повітряних тривог, перебуваючи в бомбосховищах. Він проявляється психічно, фізично, емоційно та дає змогу адаптуватися до змін.
У людини стрес часто виникає під час взаємодії із соціумом. Зовнішні чинники сприймаються як загроза добробуту організму. Стрес має не лише реагувати на загрози та руйнуючі чинники, але повертати до стабільних умов існування.
Що відбувається в організмі під час стресової реакції? Мозок, сприймаючи загрозу, сигналізує наднирникам виділяти гормони стресу — адреналін і кортизол. Внутрішні резерви організму активуються, тому підвищується м’язова сила, швидкість реакції, витривалість та больовий поріг. Це важливі реакції, що допомагають організму боротися з джерелом небезпеки або втікати від неї. Коли загроза зникає, тіло повертається у розслаблений стан.
Сучасне життя, безперервні інформаційні потоки, наслідки війни спонукають організм працювати на повну силу. Стресова сигналізація не відключається, і згодом людина виснажується. Симптоми стресового стану дуже різні й залежать як від обставин, так і особливостей самого організму. Серйозні травматичні події можуть спричиняти гострий стресовий розлад.
Симптоматично стрес (як і стресовий розлад) появляється таким чином:
Фізичні реакції: труднощі зі сном, напруга, втома, тахікардія, болі, розлади шлунково-кишкового тракту (ШКТ).
Емоційні реакції: гнів, тривога, оніміння, сором, порожнеча, зниження здатності відчувати задоволення та ін.
Когнітивні реакції: кошмари, погана концентрація уваги, нерішучість, занепокоєння.
Міжособистісні реакції: недовіра, дратівливість, проблеми на роботі, у школі.
Як допомогти собі і отучуючим не впасти духом і зберегти емоційне здоров’я в умовах війни?
-
Усувайте чинники стресу
-
Підтримуйте друзів та рідних
Взаємодопомога важливий чинник у подоланні стресу.
-
Харчуйтеся збалансовано
-
Розслабляйте м’язи
Стрес провокує головні болі, напругу м’язів, біль у спині. Боротися з такими симптомами можна за допомогою розтяжок, масажу, теплих ванн.
-
Майте повноцінний сон
Здоровий сон — це підзарядка, відпочинок та відновлення організму, він потрібен кожному.
-
Будьте фізично активними
Під час фізичної активності знижується рівень гормону стресу (кортизолу), ми відчуваємо піднесений стан та отримуємо більше задоволення від життя.
-
Звертайтеся по допомогу до лікаря
Своєчасне медичне втручання допоможе подолати наслідки стресу, пропрацювати наслідки, визначити, як діяти наступного разу.
Пам’ятайте — стреси часті супутники нашого життя. Важливо навчитися ними управляти, протистояти негативним наслідкам стресу, адже вони впливають на здоров’я та викликають захворювання. Бережіть себе!
Завідувач відділення епіднагляду (спостереження)
та профілактики неінфекційних захворювань Лілія Концур
13.04.2023 року
Профілактика педикульозу
Педикульоз (від латинського Pediculus – воша) – вошивість. Воші людини (платтяні, головні, лобкові) – специфічні паразити, які проводять все життя на людині, живляться тільки її кров’ю.
Платтяні і головні воші є переносниками збудників висипного і зворотного тифів.
Лобкова воша практично не має епідеміологічного значення, але так само, як і платтяні та головні воші, спричиняє людині неспокій, викликаючи свербіж. При сильних розчухуваннях можливі різні гнійничкові захворювання шкіри.
Педикульоз може з'явитись як через поганий санітарно – гігієнічний стан в родині чи колективі так і серед людей, які дбають про гігієну.
Головна воша зазвичай живе у волоссі голови, але при великій кількості може зустрічатися як на тілі людини, так і на білизні, одязі та верхньому одязі. Лобкова воша живе у волоссі на лобку, бровах та інших волосистих частинах тіла, міцно тримаючись на шкірі, у зв’язку з чим малорухома. Без господаря може жити не більше 12 годин.
З метою попередження виникнення вошей та їх розповсюдження в сім’ї і колективі проводять гігієнічні заходи, які включають :
-користуватися тільки своїм особистим гребінцем;
-носити тільки свій одяг;
-в басейні купатися тільки в шапочці;
-регулярне миття тіла не рідше 1 разу в 7-10 днів;
-зміну натільної і постільної білизни в ці ж терміни або по мірі забруднення з наступним пранням;
-регулярну стрижку і щоденне розчісування волосся голови;
-систематичну чистку верхнього одягу, одягу, постільної білизни і охайне їх зберігання;
-регулярне прибирання приміщень, утримання в чистоті предметів оточення.
При виявленні вошей на будь-якій стадії розвитку (яйця, личинки, дорослої особини) необхідно негайно звернутися в медичний заклад (або до медичного працівника).
Дезінсекційні заходи по боротьбі з вошами включають механічний, фізичний та хімічний методи боротьби і направлені на одночасне знищення вошей безпосередньо як на тілі людини, так і на її білизні, одязі та інших речах і предметах. При головному і лобковому педикульозі проводять обробку волосся голови і волосистих частин тіла інсектицидами (педикулоцидами) з подальшим миттям оброблених місць гарячою водою з використанням будь-якого миючого засобу. Механічний метод звільнення від вошей та їх яєць проводиться шляхом вичісування густим гребенем, обстригання або гоління. Волосся збирається на папір і спалюється.
Перед вичісуванням волосся промивається теплим 5-10% розчином столового оцту, голова зав’язується хусткою або рушником на 30-60 хвилин. Після цього полегшується процес вичісування яєць вошей.
При хімічному методі боротьби використовуються аптечні протипедикульозні засоби.
Воші на білизні, одязі, інших речах ліквідують негайно по мірі виявлення особин. Завошивлену білизну кип’ятять в 2% розчині кальцинованої соди протягом 15 хвилин, потім прасують праскою з обидвох сторін, особливо звертають увагу на шви, складки, пояси.
Педикульоз добре піддається лікуванню, а невідкладні заходи значно знижують неприємні наслідки та попереджають подальше поширення.
Лікар-епідеміолог Світлана ГАВРИЛКО
11.04.2023 року
Діти без щеплень – у небезпеці !
Поговоримо про поліомієліт: в останні роки рівень охоплення щепленнями проти поліомієліту не перевищував 80% і в країні накопичилась критична маса дітей незахищених від небезпечної інфекційної хвороби.
Нагадаємо, що у жовтні 2021 року в Україні зафіксували випадок поліомієліту в Рівненській області. В січні 2022 року Центр громадського здоров’я повідомив про другий випадок гострого в’ялого паралічу в дитини з Закарпаття, спричинений тим самим типом поліовірусу. На жаль, двоє маленьких дітей, батьки яких відмовилися від вакцинації, тепер житимуть з невиліковним паралічем.
Довідково: навіть один випадок поліомієліту — класифікується як спалах захворювання в країні.
Усі діти до 6 років, які не отримали або пропустили щеплення проти поліомієліту опинились у небезпеці. Аби надати кожній дитині індивідуальний захист від інфікування поліовірусом, була запланована і розпочалася 1 лютого 2022 року кампанія імунізації проти поліомієліту.
Які ж симптоми поліомієліту: у 70% випадків захворювання має безсимптомний перебіг. Але його носій становить небезпеку для інших людей зі слабшим імунітетом.
-
У 25% випадків поліо має симптоми, що нагадують грип (гарячка, головний біль, нудота, біль у животі).
-
Поліовірус спричиняє рухові розлади: біль в уражених м’язах, повний параліч, що може розвинутися за кілька годин.
Інкубаційний період після зараження людини поліовірусом триває від 4 до 35 днів, після чого може розвинутися поліомієліт.
Як передається поліомієліт: поліовірус поширюється від людини до людини через фекалії та слину, найчастіше — через брудні руки, заражені їжу та воду.
Які ускладнення може зумовити поліомієліт: невиліковний параліч є одним з найважчих ускладнень. Він може вразити ноги, руки, плечі, груди, живіт, обличчя. Ураження дихальних м’язів часто призводить до смерті. У разі одужанні після поліомієліту функції вражених недугою нервів і м’язів не відновлюються.
Найбільш сприйнятливі до вірусу поліомієліту діти у віці до п’яти років.
Ліків проти поліомієліту не існує. Єдиним ефективним захистом від хвороби є вакцинація.
Щеплення проти поліомієліту є в Національному календарі профілактичних щеплень і проводиться за кошти державного бюджету.
До першого року життя дитина повинна отримати дві дози вакцини ін'єкційно (ІПВ) у 2 та 4 місяці. В 6 місяців дитина отримує вакцину у краплях (ОПВ). Таку ж вакцину (ОПВ) дитина отримує у 18 міс., 6 років та 14 років. Шість доз вакцини формують імунітет до поліомієліту до кінця життя.
А тепер підведемо підсумки кампанії імунізації від поліомієліту станом на 01 квітня поточного року у 10 громадах, які є на території обслуговування Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ». Після проведення верифікації даних про щеплення (згідно інформації із закладів охорони здоров'я ТГ), виявлено: кількість дітей зовсім невакцинованих проти поліомієліту (у віці від 1 до 6 років) через відмову батьків у КНП «Лисецька лікарня» - 35 із 362 дітей (9,67%), КНП «Дзвиняцький ЦПМСД» - 31 із 326 (9,5%), КНП «ЦПМД» Богородчанської СР – 236 із 2800 (8,43%), КНП «Загвіздянський ЦПМСД» - 20 із 249 (8,03%), КП«ЦПМСД»Угринівської с/ради – 12 із 157 (7,64%), в інших ТГ відмови становлять 2-7%.
Через відмови батьків від щеплень під загрозою опиняється і дитина, і все її оточення, адже імунітет невакцинованої дитини слабкий і неспроможний подолати такий сильний збудник. А захворіти на поліомієліт може кожна невакцинована дитина й дорослий. Щеплення створює індивідуальний захист і захист громади, де ми мешкаємо.
Закликаємо батьків до усвідомлення своєї відповідальності за здоров'я дітей. Приходьте до медзакладу та надолужуйте пропущені щеплення, але найкраще – дотримуйтесь Календаря щеплень і ваша дитина буде у безпеці.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
07.04.2023 року
Бактеріологічні дослідження
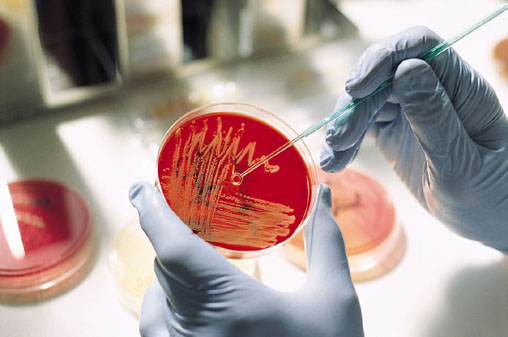
Сучасні лабораторні методи дають багато можливостей в плані вчасного виявлення та лікування різноманітних хвороб. Ще кілька десятиліть тому важко було дізнатися про деякі порушення в роботі організму через нестачу необхідних технологій. Сьогодні лікарі мають можливість дізнатися про мінімальні зміни та швидко на них вплинути, аби не сталося нічого дійсно поганого.
Однак окрім всіх сучасних методів, в лабораторіях також продовжують використовувати бактеріологічний метод дослідження. Йому вже багато років і хоча технології за цей час трохи змінилися, все ж ця методика є одною з найважливіших серед лабораторних досліджень.
Бактерії є збудниками величезної кількості різноманітних захворювань. І якщо лікар вчасно дізнається про те, який саме збудник оселився в організмі, він зможе обрати найбільш ефективний метод лікування.
Бактеріологічні дослідження проводяться на різних видах посівів. Це може бути мазок з горла, носа, вушного каналу, сеча, кал.
Як проводиться бактеріологічне дослідження
Як вже зазначалося вище, саме такий метод є одним з найважливіших в діяльності всіх мікробіологічних лабораторій. Якщо дослідження проведене правильно - лаборанти зможуть визначити, який чинник викликав захворювання, лікар вирішить, яке лікування варто обрати, щоб якомога швидше допомогти пацієнту.
Всі техніки, які використовуються в мікробіологічних лабораторіях, вимагають величезної скрупульозності та знання тонкощів, нюансів.
В мікробіологічній лабораторії Богородчанського відділу працюють досвідчені спеціалісти, які добре володіють технікою посівів та пересівів бактерій в різні живильні середовища. Наші бактеріологи та лаборанти знають принципи і методи виділення чистих культур. Завдяки використанню нових методів та володінню усіма необхідними техніками, ми гарантуємо швидкі та правильні результати. Це дає змогу лікарям призначити лікування, яке обов’язково допоможе пацієнту.
Перелік досліджень, які проводить мікробіологічна лабораторія
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХМОЗ»:
![]() Бакпосів виділень з зіву, носа, вух, очей на мікрофлору,гриби + антибіотикограма;
Бакпосів виділень з зіву, носа, вух, очей на мікрофлору,гриби + антибіотикограма;
![]() Дослідження слизу із зіву та носа на носійство патогенного стафілокока з профілактичною метою + антибіотикограма;
Дослідження слизу із зіву та носа на носійство патогенного стафілокока з профілактичною метою + антибіотикограма;
![]() Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
![]() Бакпосів харкотиння на мікрофлору та гриби + антибіотикограма;
Бакпосів харкотиння на мікрофлору та гриби + антибіотикограма;
![]() Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
![]() Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
![]() Бакпосів грудного молока на мікрофлору + антибіотикограма;
Бакпосів грудного молока на мікрофлору + антибіотикограма;
![]() Бакпосів слизу із зіву та носа з профілактичною та діагностичною метою;
Бакпосів слизу із зіву та носа з профілактичною та діагностичною метою;
Бакпосів випорожнень з діагностичною та профілактичною метою на шигели, сальмонели, патогенні ешеріхії;
![]() Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
*антибіотикограма – визначення чутливості виділених збудників до антибіотиків;
-
Бактеріологічне дослідження проб води питної (водопровідна та кринична);
-
Забір матеріалу на ПЛР-тестування та проводимо дослідження на антиген SARSCoV 2.
Наша адреса: смт.Богородчани вул.Петраша,8 мікробіологічна лабораторія Богородчанського відділу ДУ«Івано-Франківський ОЦКПХМОЗ»
кон.тел. (067)7082601- Лапко Лілія Ярославівна, завідувачка лабораторії.
Бережіть себе та користайтеся можливістю врятувати своє життя від невидимого ворога.
Дослідження проводимо з профілактичною та діагностичною метою.
Ми завжди готові вам допомогти.
З турботою про кожного пацієнта!
06.04.2023 року
7 квітня - Всесвітній день здоровˈя.
У цей день 1948 року під егідою ООН розпочала свою діяльність Всесвітня організація охорони здоров’я. День підписання статуту ВООЗ 7 квітня проголошено Всесвітнім днем здоров’я. Вперше свято відзначили вже 1950 року. Дане свято хоч і не входить до переліку офіційних, але змушує замислитися кожного громадянина про свою душу та фізичну форму.
У 2023 році цей день особливо визначальний – Благовіщення Господнє.
Найчастіше людина починає замислюватися про свій спосіб життя і здоров’я, коли наздоганяє якась проблема, з’являється нездужання чи хвороба.
Турбота про своє здоров’я не має бути проблемою, турбота про своє здоров’я повинна бути способом життя.
5 найважливіших правил здорового способу життя:
-
Здоровий спосіб життя: правило № 1
Найважливіше для здорового способу життя – це раціональне харчування. Нагадаємо про тарілку здорового харчування, яка передбачає споживання наступних продуктів:
Овочі та бобові - не менше 300 г на добу. Їжте капусту, огірки, листя салату та іншу зелень, цибулю, гарбуз, моркву, перець, помідор, редьку та інші овочі. Корисно споживати квасолю, горох, червону сочевицю ( 75 г на добу).
Фрукти та ягоди - не менше 300 г на день.
Надавайте перевагу цільнозерновим продуктам. Це вівсяна, гречана та пшенична каші, нешліфований рис, а також макарони з твердих сортів пшениці, цільнозерновий хліб та хлібці. Проте, випічки з білого борошна краще їсти менше.
Молочні продукти (молоко, йогурт, кефір, твердий та кисломолочний сир, сметану) 2-3 рази на день. Щодня варто з’їдати 1-2 яйця.
Корисні жири містяться у соняшниковій, оливковій, лляній та кукурудзяній оліях. Надзвичайно корисним є риб’ячий жир, тому слід прагнути регулярно споживати жирну морську рибу.
Здорове харчування передбачає переважне споживання м’яса птиці, телятини та кролятини. 2 рази на тиждень бажано їсти рибні страви, хоч одну з них - з морської риби.
Зверніть увагу на шкідливі продукти ! Це чіпси, солодкі газовані напої; фастфуд (біляші, чебуреки, картопля-фрі), кетчупи, майонези; продукти з консервантами (горішки, сухарики); маргарини, спреди, жирні кондвироби; бульйонні кубики, супи швидкого приготування (мівіна), що містять харчові добавки і велику кількість солі.
Не їжте багато солоного, жирного та солодкого. Рекомендується не більше 50 г цукру (10 чайних ложок) на день. Але прагніть до зменшення цієї порції ще вдвічі - до 25 г. Щодо солі, то її вживати можна не більше 5 г на день.
І не менш важливий продукт - вода. Організм людини на 70% складається з води. Споживайте чисту, краще, джерельну воду. Рідина використовується нирками як розчинник для накопичених в тканинах продуктів розпаду і формування сечі. Пити треба регулярно, рівними порціями впродовж всього дня.
-
Здоровий спосіб життя: правило № 2
Активність, активність і ще раз активність! Будьте активними, життєрадісними і відкритими до світу. В умовах постійної зайнятості важко знайти час на походи в спортзал, заняття спортом… А даремно. Піші прогулянки на свіжому повітрі, ранкову пробіжку, зарядки вранці ніхто не відміняв. Ходіть більше пішки, гуляйте у парках та лісах, будьте рухливими.
-
Здоровий спосіб життя: правило № 3
Здоровий спосіб життя жодним чином не сумісний зі шкідливими звичками: куріння, вживання алкоголю і тим більше наркотики. І якщо алкоголь по святах при здоровому способі життя ще можна зрозуміти (для дорослої людини, але ніяк не для дитини чи підлітка!), то куріння і наркотики скасовуються повністю.
-
Здоровий спосіб життя: правило № 4
Основа здорового способу життя – це, перш за все, здоровий сон. Потрібно спати - 7-9 годин. Найбільш сприятливий час для сну — з 22 години до 6 години ранку. В цей час відбувається очищення крові та перерозподіл енергії, а також організм виробляє мелатонін - гормон, який регулює роботу головного мозку, імунної та інших систем, працює як антиоксидант і сповільнює процеси старіння клітин. Потрібно привчити свій організм лягати і прокидатися в один і той же час, незалежно від того, який день тижня: будній чи вихідний.
-
Здоровий спосіб життя: правило № 5- Внутрішня гармонія
Одне з найважливіших правил здорового способу життя – це позитивний настрій! Не зациклюйтеся на невдачах і промахах. Вчіться долати стрес, адже джерело стресу — не події самі по собі, а наше сприйняття цих подій. Наше здоров’я й здоровий спосіб життя в цілому починаються з правильного внутрішнього настрою.
Здоровий спосіб життя – це дбайливе ставлення до себе! Навчіться любити і піклуватися про себе щодня, у будь-якому віці. Наприклад, при відвідуванні спортзалу займатися потрібно із задоволенням, думати про те, що кожна вправа підтягує Ваші м’язи, корегує хребет … Кожне наступне заняття наближає Вас до здорового ідеалу, а також віддаляє від старіння!
Головні причини, які підвищують ризик передчасної смертності глобально, це високий кров’яний тиск, куріння, алкоголь, високий рівень глюкози в крові, малорухливий спосіб життя, надмірна вага та ожиріння. В комплексі з генетичними факторами вони провокують смертельні хвороби: серцево-судинні, онкологічні, аутоімунні, порушення психічного здоров’я.
Найнадійніший та найдоступніший шлях для запобігання цим хворобам - здоровий спосіб життя.
Тому засвоюємо основні правила: правильно харчуйтеся, пийте чисту воду, ходіть пішки, дотримуйтеся режиму дня; будьте більш терплячими до інших; відмовтеся від куріння, алкоголю та інших шкідливих звичок.
Доброго Вам здоров’я!
Завідувач мікробіологічної лабораторії Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Лілія ЛАПКО
05.04.2023 року
6 квітня - Міжнародний день спорту на благо миру та розвитку.
Всесвітній день фізичної активності.

23-го серпня 2013-го року Генеральна Асамблея ООН прийняла резолюцію № A/RES/67/296, в якій проголосила 6 квітня Міжнародним днем спорту на благо миру та розвитку. Цей день обраний не випадково. Власне 6 квітня 1894р. у місті Афіни розпочалися І Олімпійські ігри сучасності.
Спорт на благо миру та розвитку - ключове формулювання цієї міжнародної події, яке підкреслює важливість і необхідність цього виду загальнолюдської діяльності для всіх нас, для суспільства, держави, урядових та неурядових організацій.
Здоровий спосіб життя, фізична та інтелектуальна активність є запорукою нашого загального процвітання і благополуччя.
Україна щороку долучається до відзначення цього свята, розуміючи, що спорт має унікальну силу для того, щоб сприяти об’єднанню людей навколо миру, дружби та розвитку.
Цього дня також світова спільнота відзначає Всесвітній день фізичної активності. Відомо, що рух продовжує життя. А його відсутність, навпаки, дається взнаки на організмі людини. Знижуються функції ЦНС, знижується діяльність гормональної системи, людина швидше втомлюється, стає ослабленою, розгубленою тощо.
Гіподинамія – саме так називають малорухливий спосіб життя – суттєво погіршує процес обміну речовин в організмі. Мета цього свята спонукати людей до фізичної активності. Ми повинні рухатися при першій можливості. Якщо робота є причиною пасивного способу життя, необхідно займатися фізичними справами, відвідувати фітнес-центр, займатися будь-яким видом спорту.
У тому, що фізична активність впливає на здоров’я, немає ніяких сумнівів. Ми всі чули таку фразу: «Рух – це життя, а життя – це рух!». І це правда! Широко відомий той факт, що недостатність рухів негативно впливає на перебіг складних біохімічних і фізіологічних процесів в нашому організмі. При цьому значно знижується функція центральної нервової системи, як наслідок – швидше настає стомлення. Людина стає млявою, розсіяною, знижується діяльність гормонів. При гіподинамії спостерігається погіршення загального обміну речовин. З віком цей процес ще більшою мірою посилюється.
З цього випливає висновок – людині просто необхідно рухатися при першій-ліпшій можливості. Тільки заняття фізичними вправами й спортом здатні забезпечити нормальне живлення серцевого м’яза і захистити людину від багатьох захворювань.
Рухова активність (ходьба, біг, зарядка, заняття в спортзалі) - одна із основних складових нашого здоров’я та довголіття. Регулярні вправи допоможуть уникнути застою крові в органах малого тазу, затримки сечі в організмі, запалень сечовидільної системи. Фізична активність - це також профілактика слабкої активності кишечника і поганого травлення, застою жовчі і утворення конкрементів (“каміння”), запальних захворювань репродуктивної системи у чоловіків і жінок.
Важливо не тільки дорослим приділяти увагу фізичним вправам, а в першу чергу - навчати цієї звички дітей, які віддають перевагу гаджетам.
Заохочуйте дітей та підлітків до щоденної рухової активності — це запорука не лише їхнього фізичного, але й психічного здоров’я. Фізична активність знижує дратівливість і тривожність, покращує самопочуття, додає впевненості у собі, сприяє соціальній інтеграції у суспільстві. Діти й підлітки віком 5–17 років мають активно рухатися щонайменше 60 хв щодня.
Фахівці рекомендують дітям займатися трьома видами фізичної активності.
Кардіонавантаження — їм варто приділяти найбільше часу з необхідних 60 хв. Діти мають виконувати кардіонавантаження принаймні тричі на тиждень. Це будь-яка активність, що пришвидшує пульс і змушує пітніти — наприклад, швидка ходьба чи катання на велосипеді.
Зміцнення м’язів — приміром, гімнастика та віджимання. Рекомендуємо виконувати такі вправи щонайменше тричі на тиждень.
Зміцнення кісток — це можуть бути стрибки на скакалці, біг — як мінімум тричі на тиждень.
Дітям має бути цікаво і зручно, адже фізична активність — це весело і здорово.
Як заохотити дитину чи підлітка до активного способу життя?
-
Ви можете допомогти своїм дітям зробити фізичну активність невід’ємною частиною їхнього життя.
-
Будьте прикладом для своєї дитини. Займайтеся спортом, відпочивайте активно.
-
Нехай фізична активність стане повсякденним заняттям вашої родини. Гуляйте разом, грайте в рухливі ігри.
-
Подаруйте своїм дітям спорядження для активних занять — велосипед, ролики, скакалку, м’яч.
-
Водіть дітей у місця, де вони можуть бути активними: громадський парк, ігровий майданчик, футбольне поле, стадіон.
-
Створюйте умови для занять спортом, спортивними хобі та знайомте дітей з новими видами фізактивності.
-
Замість того, щоб дивитися телевізор після обіду, заохочуйте свою дитину вигадувати веселі активні заняття з друзями та родиною, наприклад, гуляти, грати у квача або кататися на велосипедах.
-
Дотримуйтеся правил безпеки. Завжди дбайте про засоби захисту для своїх дітей — шоломи, наколінники, рукавички відповідно до віку.
Регулярні фізичні навантаження у будь-якому віці допомагають жити довго і якісно.
Наша порада – більше рухайтеся і будете здорові!
Начальник Богородчанського відділу
ДУ «Івано-Франкфівський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
04.04.2023 року
Епідситуація з СОVID-19 за тиждень.
Вакцинація в територіальних громадах триває.
Останні 3 тижні поспіль на Прикарпатті спостерігаємо поступове зниження кількості хворих на СОVID-19: 911 випадків, 906, 833 і 607 – на 13-му тижні. Середньообласний показник захворюваності на 100 тис. населення становить 44,4. Дітей захворіло 62, медиків – 10, летальних випадків серед дорослих – 8 (за минулий тиждень 4).
Дані про лабораторно підтверджені випадки захворювання СОVID-19 за минулий тиждень в наших територіальних громадах:
Богородчанська ТГ – всього 32 випадки (з них 4 – діти), проти 33 випадків за попередній тиждень. Захворюваність на 100 тис. населення становить 112,5. Всього у березні СОVID-19 лабораторно підтверджено у 123 жителів громади, в т.ч. у 18 дітей.
Солотвинська ТГ – 11 випадків проти 21 за попередній тиждень. У березні захворіло 90 жителів громади, в т.ч. 16 дітей.
Старобогородчанська ТГ - 3 випадки, за попередній тиждень 1. У березні зареєстровано всього 13 випадків.
Дзвиняцька ТГ – 7 випадків, попереднього тижня - 10. За весь березень – 29 випадків (5 з них діти).
Ямницька ТГ – 11 випадків проти 5 за попередній тиждень. Захворюваність на 100 тис. населення становить 117,6. У березні СОVID-19 лабораторно підтверджено у 49 жителів громади, в т.ч. у 2 дітей.
Тисменицька ТГ – 17 випадків, за попередній тиждень – 20. У березні СОVID-19 підтверджено у 77 жителів громади, в т.ч. у 3 дітей.
Загвіздянська ТГ - 2 випадки, на рівні попереднього тижня. У березні зареєстровано 13 випадків.
Угринівська ТГ - 0 випадків, за попередній тиждень – 2. У березні зареєстровано всього 5 випадків.
Єзупільська ТГ - 4 випадки, проти 7 попереднього тижня. У березні зареєстровано 21 випадок СОVID-19.
Лисецька ТГ - 1 випадок, за попередній тиждень – 6. У березні підтверджено СОVID-19 у 18 жителів громади.
Загалом у березні в області було зареєстровано 3257 випадків СОVID-19 (у лютому - 1507). Березень був «важкий» по СОVID-19 у зв’язку з великою кількістю хворих серед дітей (школярів), працівників закладів освіти, медиків, а також - зростанням летальних випадків (з 7 – у лютому до 22 – у березні). Ці цифри переконують: кожному потрібно пам’ятати, що існує надійний захист від хвороби, її важкого перебігу і це – вакцинація.
Нагадуємо, що заклади охорони здоров’я забезпечені якісною вакциною проти СОVID-19. З 27 по 31 березня активно проводили вакцинацію заклади охорони здоров’я у громадах:
КНП «Єзупільська МЛ» - виконано 64 щеплення проти СОVID-19,
КНП «Лисецька лікарня» - виконано 62 щеплення,
КНП «Дзвиняцький ЦПМСД» - 52 щеплення,
КНП «ЦПМД» Богородчанської СР – 42
КНП «Старобогородчанська НАГП» - 42,
КНП «ЦПМСД Ямницької с/р» - 36,
КНП «Загвіздянський ЦПМСД» - 11.
Серед усіх щеплень переважає бустерна доза (73%), адже її введення дозволяє поновити захист від COVID-19 та подовжити захист.
Зовсім мало вакциновано в КНП «Тисменицька МЛ» - 1 щеплення, КП «ЦПМСД Угринівської с/р» – 2 щеплення, нікого не вакцинували в КНП «Солотвинська лікарня».
Як подбати про себе і своїх дітей, щоб вистояти у час поширення корнавірусу, повинен вирішити кожний свідомий громадянин.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
04.04.2023 року
4 квітня – День вітаміну С

Щоб люди змогли дізнатися про користь вітаміну С для здоров’я, було відзначено особливий день у році – 4 квітня
Вітамін С в організмі не синтезується, тому він має надходити з їжею або у вигляді вітамінних добавок. Добова потреба у вітаміні С оцінюється приблизно 1 мг/кг маси тіла.
Вітамін С виконує в організмі людини низку важливих функцій. Його дефіцит має серйозні наслідки для здоров'я, тому за недостатньої кількості цього вітаміну в раціоні слід подумати про приймання препарату з L-аскорбінової кислоти. Натуральні та синтетичні форми вітаміну С мають однакову хімічну структуру, та їх використання підтримує правильне функціонування організму.
Вітамін С: корисні для здоров'я властивості
Аскорбінова кислота, або вітамін С, – це водорозчинний вітамін, необхідний правильного функціонування людського організму. Він належить до групи ненасичених багатоатомних спиртів.
Вітамін С в організмі не синтезується, тому він повинен надходити з продуктами харчування або як варіант у вигляді харчових добавок. Добова потреба у вітаміні С оцінюється приблизно в 1 мг/кг маси тіла для дорослих та трохи більше для дітей.
Така кількість може надходити з їжею, проте є фактори, що обмежують засвоєння вітаміну С, наприклад куріння, надмірне вживання алкоголю або кофеїну, похибки в харчуванні. Нестача вітаміну С може призвести до появи низки симптомів, таких як:
-
анемія;
-
кровотеча ясен;
-
сприйнятливість до інфекцій;
-
зниження швидкості загоєння ран;
-
погіршення стану волосся та шкіри;
-
поява на руках чи ногах синців;
-
сонливість, занепад сил.
Найважча форма дефіциту вітаміну С відома як цинга, в основному вражає людей похилого віку з неадекватним харчуванням. На щастя, цингу в 21-му столітті не слід розглядати як проблему — наша дієта настільки різноманітна, що ми несвідомо вживаємо нормальну кількість вітаміну С.
Вітамін С підтримує імунітет
Вітамін С – потужний антиоксидант, що ефективно нейтралізує вільні радикали. Саме ці активні форми кисню є відповідальними за розвиток багатьох хвороб цивілізації, включаючи рак.
Результати багатьох досліджень підтверджують надзвичайно сприятливий вплив вітаміну С на імунітет. Аскорбінова кислота ефективно бореться з вірусами та бактеріями, зменшує запальну реакцію. Як сильний антиоксидант вітамін С нейтралізує вільні радикали та знижує негативний вплив будь-яких інфекцій на організм.
Вітамін С для зору
Як згадувалося, вітамін З дуже ефективний у нейтралізації шкідливих вільних радикалів. Таким чином, він уповільнює процеси старіння, обмежує розвиток запалень та хронічних захворювань. Вітамін С підтримує роботу зорової системи за багатьма напрямами:
- зміцнює стінки судин ока;
- захищає очі від шкідливого впливу УФ-випромінювання;
- підтримує вироблення слізної рідини;
- бере участь у профілактиці розвитку синдрому сухого ока.
-
Вітамін С уповільнює процес старіння шкіри
Вітамін С в організмі є природним антиоксидантом, прискорює загоєння ран та уповільнює процеси старіння шкіри. Він також бере участь у синтезі колагену.
Одним з найбільш ефективних методів стимулювання вироблення колагену є забезпечення організму адекватною кількістю вітаміну С.
Вітамін С є специфічним каталізатором практично на кожній стадії виробництва колагену, від однієї амінокислоти до утворення всього білкового ланцюга. Вітамін С має надзвичайно позитивний вплив на шкіру завдяки своїй універсальній дії:
- нейтралізує вільні радикали, уповільнюючи процеси старіння ;
- зволожує шкіру та зберігає неушкоджену гідроліпідну мантію шкіри;
- незамінний у процесі синтезу колагену, тобто основного білка шкіри;
- пригнічує синтез меланіну, запобігає появі пігментних плям;
- має ніжний відлущуючий ефект;
- підтримує регенерацію епідермісу та знімає запалення.
Вітамін С, зокрема в косметичних продуктах, захищає шкіру від шкідливого впливу сонячної радіації, гальмує фотостаріння та зменшує виразність пігментації. І нарешті, вітамін С запечатує стінки судин, запобігаючи утворенню негарних судинних зірочок та почервоніння на обличчі.
Вітамін С для схуднення
Вітамін С, тобто аскорбінова кислота, є сполукою, яка бере активну участь у спалюванні жиру. Аскорбінова кислота необхідна для синтезу карнітину – основного переносника жирних кислот у м'язи та печінку, де вони є цінним джерелом енергії. Вітамін С бере участь у регуляції синтезу ДГЕА – дегідроепіандростерону, що допомагає підтримувати низький рівень жирової тканини. Як сильний антиоксидант вітамін С має здатність пригнічувати надмірну активність інсуліну, який є гормоном, що сприяє збільшенню ваги.
Вітамін С потрібен спортсменам
Спортсмени – одна з груп людей, яким потрібний великий запас вітаміну С. Він забезпечує правильне кровопостачання та харчування м'язів, ущільнює та тонізує стінки кровоносних судин, збільшує абсорбцію заліза, запобігаючи розвитку анемії. До того ж, він підтримує роботу серця і нормалізує артеріальний тиск – і це оцінить кожен спортсмен. Аскорбінова кислота має ще одну цінну властивість – створює оптимальні умови для регенерації м'язів, що визначає ефективність кожного тренування, особливо силової.
Вітамін С необхідний для розвитку плода
Вітамін С під час вагітності необхідний як майбутній мамі, так і дитині. Під час вагітності аскорбінова кислота обмежує розвиток серйозних дефектів нервової системи, підтримує розвиток щитоподібної залози дитини. Вітамін С необхідний синтезу колагену і, отже, на формування скелетної системи.
Вітамін С для здоров'я сечовивідних шляхів
Профілактика інфекцій сечовивідних шляхів зводиться до правильного питного режиму, що забезпечує оптимальний діурез — вироблення адекватних обсягів сечі. Аскорбінова кислота підкислює сечу, знижує її рівень pH, тим самим створюючи для хвороботворних бактерій некомфортне середовище існування.
Вітамін С підтримує роботу нервової системи
Вітамін С необхідний для правильного функціонування багатьох систем, включаючи нервову. Багато клінічних дослідженнях було доведено, що додавання високих доз вітаміну З може обмежувати несприятливі зміни у нервової системі. Крім того, аскорбінова кислота може використовуватися як елемент терапії шизофренії, доповнюючи приймання антипсихотичних препаратів.
У яких продуктах найбільше вітаміну С:
Коли йдеться про вітамін С, перше, що спадає на думку, – це лимони. Напрочуд, цитруси містять не найбільшу кількість аскорбінової кислоти.
Вміст вітаміну С на 100 грамів
Грейпфрут - 61 мг
Лимон - 53 мг
Апельсин - 50 мг
Лайм - 29 мг
Шипшина - 250-800 мг
Чорна смородина - 150-300 мг
Ківі - 84 мг
Петрушка 269 мг
Перець солодкий 125-200 мг
Кропива 600 мг
Часник 524 мг
Плоди горобини 100 мг
Безумовно, вітамін С повинен бути присутнім у раціоні як молодих, так і людей похилого віку та дітей.
Однак приймання дуже великої кількості вітаміну С в великій дозі може спричинити нудоту, блювання, діарею, печію та біль у шлунку. Іноді виникають шкірні висипання, головний біль, проблеми зі сном і підвищений ризик утворення каменів у нирках. Ці симптоми зазвичай швидко зникають після зниження дози
Бактеріолог мікробіологічної лабораторії Богородчанського відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Леся СКРИПНИК-ПЕТРУНИШИН
28.03.2023 року
Епідситуація з СОVID-19 за тиждень
Впродовж минулого тижня (12 тиждень) в Івано-Франківській області зареєстровано 833 випадки СОVID-19 проти 906 випадків за попередній тиждень (спостерігаємо зниження захворюваності на 8,1%). Середньообласний показник захворюваності на 100 тис. населення становить 60,9. Дітей захворіло 103, медиків – 7, летальних випадків серед дорослих – 4.
З 17 по 23 березня в більшості територіальних громад зменшилась кількість виявлених випадків СОVID-19, але показники захворюваності все ще перевищують середньообласні.
Солотвинська ТГ – 21 випадок (з них 2 дітей) проти 26 за попередній тиждень. Захворюваність на 100 тис. населення становить 80,1.
Єзупільська ТГ – 7 випадків, з них 1 дитина, за попередній тиждень - 9. Захворюваність на 100 тис. населення становить 92,8.
Зросла кількість виявлених хворих у громадах:
Богородчанська ТГ – всього 33 випадків (з них 2 дітей), проти 28 випадків за попередній тиждень. Захворюваність на 100 тис. населення становить 116,0.
Дзвиняцька ТГ – 10 випадків (з них 1 дитина), проти 8 попереднього тижня. Захворюваність на 100 тис. населення становить 120,0.
Лисецька ТГ - 6 випадків (з них 1 дитина), проти 2 попереднього тижня. Захворюваність на 100 тис. населення становить 81,4.
Тисменицька ТГ – 20 випадків проти 17 попереднього тижня. Захворюваність становить 69,6.
Нижчі від середньообласних рівні захворюваності в громадах:
Ямницька ТГ – 5 випадків проти 14 за попередній тиждень. Захворюваність на 100 тис. населення становить 53,5.
Старобогородчанська ТГ – 1 випадок, проти 7 за попередній тиждень. Захворюваність на 100 тис. населення становить 16,8.
Угринівська ТГ – 2 випадки, за попередній тиждень – 1(захворюваність – 58,9).
Загвіздянська ТГ – 2 випадки, за попередній тиждень – 5. Захворюваність на 100 тис. населення становить 34,4.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
28.03.2023 року
Що таке діабет і як не захворіти.
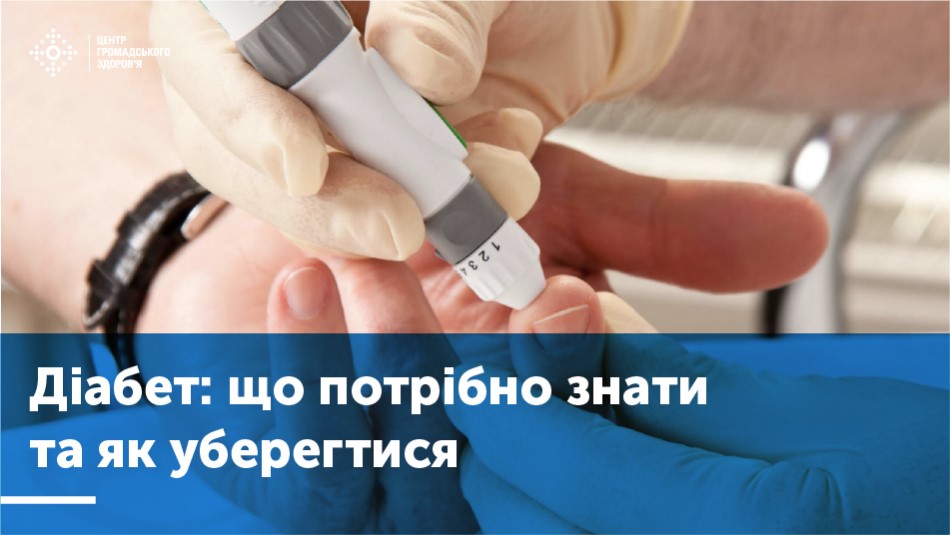
Цукровий діабет - серйозне захворювання, від якого щороку помирає понад мільйон людей, і захворіти на нього може кожен.
Діабет виникає, коли наш організм не може впоратися з рівнем цукру (глюкози) у крові. Кров стає густою, і згодом це може призвести до інфаркту, інсульту, сліпоти, ниркової недостатності та гангрени нижніх кінцівок.
Поширеність цукрового діабету в світі, як і в Україні, невпинно зростає. За даними ВООЗ, на сьогодні у світі близько 420 мільйонів хворих на діабет. Це майже вчетверо більше, ніж 40 років тому.
Однак, попри серйозну загрозу, яку діабет становить для здоров'я, половина діабетиків навіть не підозрюють про свою хворобу.
При цьому часто, щоб уникнути цукрового діабету, достатньо просто змінити свої звички та відкоригувати стиль життя.
Причини діабету
Коли ми їмо, наш організм переробляє вуглеводи, що містяться в їжі, на цукор (глюкозу). За його засвоєння відповідає інсулін - гормон підшлункової залози, який дає клітинам сигнал поглинати розчинену в крові глюкозу та використовувати її як джерело енергії.
Діабет виникає тоді, коли виробництво інсуліну припиняється або гормон не може нормально виконувати свою функцію, внаслідок чого цукор починає накопичуватися в крові.
Типи діабету
Цукровий діабет буває кількох типів:
При діабеті 1 типу підшлункова залоза припиняє виробляти інсулін і цукор починає накопичуватися в крові.
Найчастіше це трапляється досить рано - у дитячому чи підлітковому віці.
Вчені досі не знають, з якої саме причини це відбувається, однак, вважають, що тут свою роль може відігравати генетична схильність або вірусна інфекція, що пошкоджує клітини підшлункової, відповідальні за виробництво інсуліну.
Приблизно 10% діабетиків страждають саме на діабет 1 типу.
При діабеті 2 типу виробництво інсуліну не припиняється повністю, однак його недостатньо, або щось заважає йому ефективно працювати. Це зазвичай відбувається в середньому віці або ближче до старості, однак діабет другого типу зустрічається і в молодих, якщо вони страждають на ожиріння чи ведуть малорухливий спосіб життя.
Розрізняють і так званий предіабет - підвищений рівень глюкози у крові, що також може призвести до розвитку повноцінного захворювання.
Симптоми діабету
-
постійна спрага та відчуття голоду
-
часте сечовипускання, особливо в нічний час
-
підвищена втомлюваність
-
втрата ваги без причини
-
погіршення зору
-
порізи і подряпини, які довго загоюються
Часто симптоми є прихованими,особливо це стосується діабету 2 типу і людина може не здогадуватися про свій діагноз. Тому важливо контролювати рівень глюкози в крові регулярно.
Чи можна запобігти захворюванню?
Ризик захворіти на діабет залежить від генетичних чинників та умов життя. Однак, ви можете підтримувати концентрацію цукру в крові на нормальному рівні за допомогою здорової дієти та активного способу життя.ФОТО,
Один зі способів знизити ризик діабету максимально скоротити споживання цукру. Вживання цукру викликає швидке підвищення глюкози в крові, стимулюючи викиди великої кількості інсуліну. Якщо подібні скачки відбуваються досить часто, то клітини втрачають чутливість до інсуліну. Як наслідок, рівень глюкози в крові залишається підвищеним.
Також варто замінити вироби з білого борошна на фрукти і неочищені злаки.Для початку можна скоротити споживання кондитерських виробів та солодких напоїв, а білий хліб і макаронні вироби замінити їжею з борошна грубого помелу. Продукти з рафінованого цукру і очищених злаків бідні на поживні речовини, оскільки вітаміни й волокна містяться переважно в оболонці зерен. Це біле борошно, білий хліб, білий рис, біла паста, випічка, газовані напої, цукерки та пластівці з додаванням цукру.
Здоровий раціон містить овочі, фрукти, бобові й цілозернові продукти, а також корисні рослинні олії, горіхи й сорти риби, багаті на омега-3-ненасичені жирні кислоти, як-от сардина, лосось чи макрель.
Важливо їсти з регулярними інтервалами, щоб уникнути переїдання.
Зменшити вміст цукру в крові допомагають і фізичні вправи. Лікарі рекомендують приділяти щонайменше дві з половиною години на тиждень аеробним навантаженням - наприклад, ходінню чи підйомам сходами.
Важливо уникати сидячого способу життя.
Організму легше підтримувати нормальний рівень цукру в крові, якщо ви не маєте зайвої ваги. Але якщо вам потрібно схуднути, краще це робити повільно, втрачаючи не більше 0,5-1 кг на тиждень.
Щоб знизити ризик серцевих захворювань, відмовтесь від куріння та стежте за рівнем холестерину.
Які ускладнення дає діабет?
Високий рівень цукру в крові може дуже пошкодити судини. Коли кров густішає, їй стає важче рухатися тілом - до деяких клітин вона може не доходити зовсім, що підвищує ризик ушкодження нервів (це призводить до втрати чутливості й больових відчуттів), втрати зору та розвитку інфекційних захворювань ступнів. Зниження кровотоку через уражені судини в поєднанні з ураженням нервових закінчень значно підвищує ризик виникнення виразок на ногах, їх інфікування та в кінцевому результаті – ампутації.
За даними ВООЗ, цукровий діабет є однією з основних причин розвитку сліпоти, ниркової недостатності, інфаркту, інсульту та гангрени нижніх кінцівок, що призводить до ампутації ніг.
Не будьте байдужими, подбайте про своє здоров’я та здоров’я своїх близьких!
Завідувач відділення епіднагляду (спостереження)
та профілактики неінфекційних захворювань Лілія Концур
27.03.2023 року
Випалювання трави – небезпека для здоров´я людини

З настанням теплих весняних днів, коли починає оновлюватися природа, громадяни наводять лад на своїх подвір´ях та присадибних ділянках. Перше, за що вони беруться – спалювання сухостою і опалого листя, не задумуючись про те, яку небезпеку несе таке "прибирання".
Спалювання сухої трави і опалого листя завдає величезної шкоди довкіллю і здоров´ю людей, також призводить до некерованих надзвичайних ситуацій, адже полум’я може перекинутися на ліси та населені пункти, що в свою чергу завдасть неймовірних збитків: матеріальних, екологічних та гуманітарних. На превеликий жаль, люди рідко надають цьому значення.
Потрібно пам’ятати, що під час спалювання сухостою, у повітря виділяються небезпечні і канцерогенні речовини, а саме: сполуки свинцю, ртуті, що викликають подразнення та опіки дихальних шляхів, підвищення рівня цукру в крові, діють на вуглеводневий обмін, спричинюють головний біль, втомлюваність, знижують імунітет, посилюють важкий перебіг хронічних захворювань, навіть стають причиною виникнення онкологічних захворювань.
З димом вивільняється діоксин – темна, густа і дуже їдка речовина, яка подразнює очі, має неприємний запах і викликає алергію.
При тлінні трави і листя виділяється бензопірин, який спричинює висипання на шкірі, бронхіт. Бензопірен - речовина першого класу небезпеки, зміни, які він викликає, незворотні, це сильний канцероген і мутаген. Тобто він може викликати онкологічні захворювання і генетичні проблеми у майбутніх дітей. Особливо важливий той факт, що бензопірен при потраплянні в організм з нього не виводиться, а накопичується.
В сільській місцевості ситуація погіршується ще й тим, що при горінні в повітря вивільняються токсичні гербіциди, пестициди та інші сполуки, які вносилися на присадибні ділянки для захисту рослин та знищення шкідників. Постійно подразнювальний димом епітелій слизової оболонки дихальних шляхів не здатен протистояти мікробам. Особливо це шкодить людям, які страждають на бронхіти, бронхіальну астму, риніти чи тонзиліти.
Дим від вогнищ може утворювати смог і надовго зависати у повітрі на великих територіях. У цьому випадку погіршується видимість на дорогах, що призводить до збільшення ДТП, аварій і травматизму людей.
Окрім безпосередньої загрози людському здоров´ю, спалювання сухостою призводить до екологічної катастрофи. Руйнується грунтовий покрив, знищується коріння і насіння трав´янистих рослин, гинуть тварини та ґрунтоутворюючі мікроорганізми. На місці підпалу нормальне життя живих організмів відновлюється через 5-6 років, але дуже часто не відновлюється ніколи.
За офіційними даними Головного управління ДСНС України в Івано – Франківській області з початку року на території Прикарпаття виникло близько 400 пожеж сухої трави, і це в той час, коли допомоги рятувальників населення може потребувати в будь – яку хвилину.
Отже, наступного разу, коли надумаєте спалити сухостій, подумайте про те, скільки шкоди ви завдаєте собі і своєму оточенню, перетворюючи повітря навколо себе в отруту, родючі грунти - на попелище, додаючи при цьому роботи пожежникам. Крім того, на вас чекає немалий штраф!
Підпал сухої трави – це диверсія, що відволікає рятувальників та працює на користь ворога!
Біолог Богородчанського відділу
ДУ « Івано - Франківський ОЦКПХ МОЗ» Ольга ОСТАПИШИН
24.03.2023 року
Всесвітній день боротьби з туберкульозом
відзначають за рішенням Всесвітньої організації охорони здоров’я (ВООЗ) щорічно 24 березня – у день, коли у 1882 році німецький мікробіолог Роберт Кох оголосив про відкриття збудника туберкульозу.
У 1993 році Всесвітня організація охорони здоров’я оголосила туберкульоз національним лихом, а день 24 березня – Всесвітнім днем боротьби з туберкульозом.
Туберкульоз – інфекційне захворювання, що передається повітряно-крапельним шляхом. І без відповідного лікування людина, хвора на активну форму туберкульозу, щороку може заразити в середньому 10-15 осіб.
Щороку туберкульоз забирає життя 1,6 мільйона людей (більшість з яких – жителі країн, що розвиваються) і є однією з 10 головних причин смерті у світі.
Всесвітній день боротьби із захворюванням на туберкульоз – важлива подія, яка направлена на підвищення обізнаності населення щодо симптомів захворювання, важливості своєчасного звернення до лікаря, проходження додаткових обстежень.
На фоні епідемії коронавірусної хвороби у світі та повномасштабної війни в Україні існує проблема недовиявленого або пізно виявленого туберкульозу. Заклади охорони здоров'я первинної медичної допомоги мають чіткий алгоритм дій, щоб виявляти таких хворих: визначення груп ризику серед населення, скринінгове анкетування, дообстеження людей з підозрою на туберкульоз.
На сучасному етапі боротьби з туберкульозом особливістю є призначення лікування хворим на туберкульоз, , в т.ч. з бактеріовиділенням, в амбулаторних умовах. Але для того мають бути дотримані певні вимоги (окрема кімната для проживання, відсутність поряд дітей, дорослих з ослабленим імунітетом тощо).
Найбільш небезпечним є хворий з бактеріовиділенням в перші 2-3 тижні лікування, про це слід знати тим, хто є в оточенні хворого. А значить дотримуватись застережних заходів, виконувати рекомендації лікаря.
Пацієнти з ТБ легень, негативним за мазком мокротиння під час виявлення, та з позалегеневим туберкульозом, можуть продовжувати роботу або навчання впродовж курсу лікування.
Поширення знань про туберкульоз повинно сприяти прихильності до вчасних обстежень у разі появи тривожних симптомів, відповідальному ставленню до здоров’я.
Загалом, слід змінити існуючі стереотипи навколо туберкульозу і руйнувати міфи про хворобу, формувати адекватне ставлення до діагнозу і толерантне ставлення до людей, яких він торкнувся.
Пам’ятайте, що туберкульоз – це не соромно, це не хвороба виключно людей з асоціальним способом життя.
Вчасно виявлений туберкульоз дає вищі шанси на одужання.
Стежити за здоров’ям має стати звичкою !
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
24.03.2023 року
Пурпурний день (26 березня) – Всесвітній день боротьби з епілепсією.

Це міжнародний масовий захід, який відзначають більш ніж у 100 країнах, спрямований на підвищення обізнаності про епілепсію у світі.
Одного разу дев'ятирічна дівчинка Кессіді Меган (Cassidy Megan), яка страждає від епілепсії, вирішила показати іншим людям, що вона нічим не відрізняється від них. За свої дев'ять років дитина вже встигла відчути на собі певне нехтування з боку дорослих і однолітків, які сприймали її захворювання не зовсім адекватно, вважаючи його чимось на зразок легкої форми божевілля. Щоб розвіяти міфи про хвороби, Кессіді в 2008 році придумала «Фіолетовий день» (Purple Day). У цей день, 26 березня, всі охочі можуть висловити підтримку людям, які живуть з діагнозом «епілепсія». Ініціативу дівчинки підтримала спочатку Асоціація епілепсії Нової Шотландії, а потім й інші організації світу. Вже в 2009 році до Фіолетового дня приєдналися 100 тисяч студентів, близько 100 громадських об'єднань і понад 100 відомих політиків, а телевізійна вежа в Торонто на один вечір забарвилася у фіолетовий колір.
Епілепсія – це неінфекційне хронічне захворювання мозку, яке супроводжується судомними нападами. Патологія може бути вродженою. У 60% випадків епілепсії неможливо встановити причину виникнення, це так звана – первинна або ідіопатична епілепсія.
Також причинами розвитку хвороби можуть стати черепно-мозкові травми, пошкодження головного мозку в перед пологовий і післяпологовий період внаслідок гіпоксії або травм, захворювання головного мозку та мозкових оболонок ( менінгіт, енцефаліт), генетичні синдроми, кісти.
Інфекції центральної нервової системи є загальною причиною епілепсії в тропічних районах. Знищення паразитів в цих умовах і просвітницька робота щодо профілактики інфекцій є дієвими способами зменшення тягаря епілепсії у всьому світі, наприклад, епілепсії, обумовленої нейроцистицеркозом.
У всьому світі приблизно 50 млн людей страждають на неї. В Україні на цю недугу хворіють понад 100 тисяч людей. У той же час про епілепсію існує чимало міфів і мало хто знає, що насправді являє собою ця хвороба.
Розповсюджені міфи про епілепсію
1. Тільки діти хворіють на епілепсію – МІФ.
Реальність - Епілепсія може виникнути у будь-кого, незалежно від віку та статі. Однак, судоми у людей літнього віку можуть бути проявом різних станів, а не тільки епілепсії, що потребує ретельного дообстеження.
2. Епілепсією можна заразитися - МІФ.
Реальність – Однозначно ні. Це захворювання не є «заразним».
3. Пацієнт може проковтнути язик під час нападу (судом) - МІФ.
Реальність – Ні. Фізично це неможливо.
4. Як тільки розпочався напад, треба негайно дістати людині язик із ротової порожнини - МІФ.
Реальність – Ні, ні та ще раз ні. Правильна перша допомога абсолютно легка. Просто повертаємо людину набік та підкладаємо щось м’яке під голову, щоб уникнути травмування.
5. Людину із нападом судом треба міцно тримати – МІФ.
Реальність – Не потрібно. Адже напад все одно триватиме, а Ви матимете ризик травмування.
6. Епілепсію можна завжди вилікувати, приймаючи певний препарат – МІФ.
Реальність – Діагноз «Епілепсія» піддається лікуванню, при цьому часто потребує комплексної терапії. На жаль, є випадки епілепсії, яка є резистентною (стійкою) до лікування медикаментозними препаратами, у цьому разі тактикою вибору буде хірургічне лікування.
7. Люди з епілепсією не можуть відвідувати роботу - МІФ.
Реальність – Люди із діагнозом «Епілепсія» мають такі ж можливості, як і інші. Іноді є окремі випадки, коли захворювання обмежує працездатність (часто повторювані та неконтрольовані судоми).
8. Під час нападу можна просити людину повернутися на бік чи бути обережнішою – МІФ.
Реальність – Під час нападу людина недоступна до продуктивного контакту, тож даремно розмовляти з нею, вона Вас не чує.
Як розпізнати напад епілепсії?
Як правило, напади схожі: втрата свідомості, крик, посиніння, судоми в руках і ногах, слиновиділення у вигляді піни. Після цього людина відчуває сонливість, загальмованість. Напад ніби випадає з пам’яті – людина не пам’ятає, що з нею сталося, не може описати свій стан. У деяких випадках у пацієнта можуть спостерігатися нетипові симптоми. Напад епілепсії може бути без втрати свідомості і судом, а проявлятися в епізодах безпричинної агресії. Іноді людина завмирає на півслові, на хвилину-дві «застигає», а потім так само раптово включається в розмову.
Як допомогти під час нападу епілепсії?
Головне завдання людини, яка стала свідком нападу – захистити пацієнта від травми.
-
Приберіть подалі предмети, які можуть травмувати постраждалого, зніміть гострі прикраси з одягу, ослабте краватку.
-
Переверніть голову на бік і підкладіть під неї щось м’яке.
-
Не намагайтеся щось покласти між зубами. Таким чином можна тільки нашкодити. Під час нападу виникає спазм м’язів, і, застосовуючи силу, дуже легко пошкодити людині зуби.
-
Не тримайте пацієнта, намагаючись зупинити судоми – це марно. Не чіпайте і не рухайте його, якщо немає необхідності.
-
Викличте швидку і пам’ятайте, що напад зазвичай закінчується сам по собі через хвилину, максимум дві.
Хворобу можна взяти під контроль
Якщо у людини був напад епілепсії – їй необхідно обов’язково звернутися до невропатолога і пройти діагностику (електроенцефалографію). Головне завдання фахівця полягає в тому, щоб підібрати максимально ефективні препарати і взяти хворобу під контроль. Пацієнту також необхідно працювати над модифікацією способу життя і виключення провокуючих чинників. Це може бути недосипання, стреси, яскраві спалахи світла або гучна музика.
Бережіть здоров’я своє та своїх близьких, адже це найцінніший дар у житті!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина ЛЕВИЦЬКА
21.03.2023 року
Епідситуація з СОVID-19 за тиждень
За 11 тиждень 2023 року в Івано-Франківській області зареєстровано 906 випадків СОVID-19 проти 911 випадків за минулий тиждень (спостерігаємо незначне зниження захворюваності – 0,55%). Середньообласний показник захворюваності на 100 тис. населення становить 66,2. Дітей захворіло 121, медиків – 16, летальних випадків серед дорослих – 6.
З 10 по 16 березня в більшості територіальних громад зменшилась кількість виявлених випадків СОVID-19, але показники захворюваності все ще перевищують середньообласні.
Богородчанська ТГ – всього 28 випадків (з них 4 дітей), проти 30 випадків за попередній тиждень. Захворюваність на 100 тис. населення становить 98,4.
Солотвинська ТГ – 26 випадки (з них 2 дітей) проти 32 за попередній тиждень. Захворюваність на 100 тис. населення становить 99,2.
Ямницька ТГ – 14 випадків проти 19 за попередній тиждень. Захворюваність на 100 тис. населення становить 149,7.
Зросла кількість виявлених хворих у громадах:
Старобогородчанська ТГ – 7 випадків (з них 1 дитина), проти 2 за попередній тиждень. Захворюваність на 100 тис. населення становить 117,5.
Дзвиняцька ТГ – 8 випадків (з них 1 дитина), проти 4 попереднього тижня. Захворюваність на 100 тис. населення становить 96,0.
Єзупільська ТГ – 9 випадків, за попередній тиждень – 1. Захворюваність на 100 тис. населення становить 119,3.
Загвіздянська ТГ - 5 випадків (з них 1 дитина), за попередній тиждень – 4. Захворюваність на 100 тис. населення становить 86,0.
Нижчі від середньообласних рівні захворюваності в громадах:
Тисменицька ТГ – 17 випадків проти 23 попереднього тижня. Захворюваність становить 59,1.
Угринівська ТГ - 1випадок, за попередній тиждень – 2.
Лисецька ТГ - 2 випадки (1 дитина), за попередній тиждень – 9.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
18.03.2023 року
Боротьба з туберкульозом – спільна проблема громади та медичної спільноти

В Лисецькій територіальній громаді 17 березня відбувся диспут, присвячений Всесвітньому дню боротьби з туберкульозом. У диспуті взяли участь начальник Богородчанського відділу ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина Левицька, лікар-епідеміолог Світлана Гаврилко, заступник генерального директора КНП «Лисецька лікарня» Вадим Палій, заступник селищного голови Іван Говера, головний бухгалтер відділу освіти, культури, молоді та спорту Надія Гаргат, завідувачка дитячої консультації, лікар-педіатр Шаламай В.М., лікар-терапевт поліклінічного відділення Шпіляревич Х.С., заступник директора з виховної роботи Старолисецького ліцею Пташинська Г.І., педагог-організатор ліцею Кузишин Г.О., завідувач Старолисецької ЛАЗПСМ Грушецька М.М., педагог-організатор Лисецького ліцею Любов Стасюк, медична сестра ліцею Надія Манів, педагог-організатор Стебницької гімназії Віталія Портецька, медична сестра гімназії Ольга Черниш, вихователь-методист Старолисецького ЗДО «Малятко» Бабінчук О.М., медична сестра ЗДО «Малятко» Бойчук М.Р. Всього присутні 18 чол.
Начальник Богородчанського відділу Валентина Левицька звернула увагу учасників диспуту на проблему боротьби з туберкульозом у світі, коли вперше ВООЗ у квітні 1993 року проголосила епідемію туберкульозу глобальною небезпекою. За даними ВООЗ у 2020 році в Україні хворіли на туберкульоз близько 32 тисячі людей, наша країна входить до 30 країн світу, в яких поширений мультирезистентний туберкульоз (стійкий до антибіотиків).
Лікар-епідеміолог Світлана Гаврилко навела статистичні дані щодо захворюваності на туберкульоз населення по Україні, області та Лисецькій громаді за 2022 р. та 2021 р. За 2022 р. у Лисецькій громаді не виявлено жодного випадку туберкульозу, що спонукає до більш уважного та прискіпливого ставлення медиків до найменших скарг пацієнтів, оскільки загальна тенденція щодо туберкульозу невтішна. Звернула увагу, що найбільший ризик становить населення, що не має декларації з сімейним лікарем та внутрішньопереміщені особи. Наголосила на важливості наближення ВПО до отримання медичної допомоги як за наявними скаргами так і профілактичними обстеженнями. Епідеміолог відмітила зацікавленість фахівців Лисецької ТГ у профілактиці інфекційних захворювань серед населення громади, в т. ч. і туберкульозу. Світлана Гаврилко наголосила на важливості профілактичних медичних оглядів, виявлення пацієнтів шляхом активного та пасивного скринінгу, щорічного формування груп ризику з метою організації своєчасного обстеження хворих на туберкульозну інфекцію.
В ході обговорення проблеми виступив заступник генерального директора КНП «Лисецька лікарня» Вадим Палій, який занепокоєний відсутністю настороженості щодо інфекційних захворювань, в т.ч. туберкульозу, серед пересічних громадян старшого віку, особливо непрацюючого населення, та внутрішньо переміщених осіб, які рідко звертаються за медичною допомогою.
«Туберкульоз не може бути ліквідований виключно зусиллями медиків» ,- сказав В.Палій.
Диспут пройшов у невимушені та робочій атмосфері. Дякуємо організаторам і присутнім за участь!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХМОЗ» Валентина ЛЕВИЦЬКА
18.03.2023 року
НЕБЕЗПЕКА ТУБЕРКУЛЬОЗУ В ЧАС ВІЙНИ !!!!

В Україні триває війна…..
Війна завжди додає ризиків поширення різноманітних інфекційних захворювань, туберкульоз не виключення. Міграція населення, скупченість, нестабільність в країні, економічні негаразди, бідність-це ті фактори, які можуть спровокувати поширення туберкульозу.
Туберкульоз - це інфекційне захворювання людини та тварин, яке викликається бактерією туберкульозу ( паличкою Коха ).
Зараження туберкульозом відбувається повітряним та контактними шляхами. Близько однієї третини населення світу інфіковане паличкою туберкульозу, але найбільшу вірогідність захворіти має людина, у якої під час «зустрічі» з туберкульозною паличкою знижений, слабкий імунітет.
Основними симптомами захворювання є:
кашель понад 2 тижні; підвищена температура тіла; утруднене дихання; біль у грудях; поганий апетит; постійна слабкість; безпричинна втрата ваги; підвищена пітливість, особливо вночі; кровохаркання.
Епідемічна ситуація щодо туберкульозу напружена як серед цивільного населення, так і серед військовослужбовців ЗСУ і невпинно зростає у зв’язку з війною. Також на захворюваність впливають наступні чинники , які знижують імунну систему та збільшують сприйнятливість до мікобактерій:
-
погіршення умов побуту;
-
нерегулярне харчування;
-
порушення режиму сну та відпочинку;
-
перебування в постійних умовах стресу.
Повністю захиститись від туберкульозної інфекції неможливо, але можна запобігти розвитку хвороби та виявити її на ранній стадії.
Вся медична система адаптована до викликів війни і будь-який пацієнт з туберкульозом може звернутися до найближчого протитуберкульозного закладу того регіону, куди він евакуювався.
Забезпечення пацієнтів протитуберкульозними ліками, як і до війни, залишається безоплатним.
Що стосується людей, які підозрюють в себе туберкульоз і бажають пройти відповідні обстеження, вони можуть звернутися до сімейного лікаря або до працюючих профільних закладів.
Сьогодні фтизіатри, клініцисти, медичні сестри, лаборанти, волонтери боронять свій фронт. Своє плече підставляють і на міжнародному рівні, і всередині країни- ВООЗ, Глобальний фонд по боротьбі зі СНІДом, туберкульозом та малярією, міжнародні фонди та неурядові організації.
І пам'ятайте — туберкульоз виліковний і Україна має арсенал засобів для його подолання!
Лікар-епідеміолог Світлана ГАВРИЛКО
17.03.2023 року
5 МІФІВ ПРО ТУБЕРКУЛЬОЗ ТА ЩЕПЛЕННЯ ВІД НЬОГО
Деяким людям може видаватись, що туберкульоз — це хвороба минулого. Проте це не так. Попри стрімкий розвиток медицини та відкриття антибіотиків, туберкульоз і досі є причиною 2 мільйонів смертей у світі щороку.
Окрім лікування, проти туберкульозу є вакцина, назва якої багатьом відома — це БЦЖ. Про неї, як і про саму хворобу, існує багато міфів, яким легко повірити.
Міф 1. Вакцина БЦЖ не захищає проти туберкульозу, тому не варто нею і щепитись.
Нагадаємо, що навіть найефективніші вакцини не гарантують абсолютного захисту. Наприклад, одна вакцина проти кору надає 93% захист від хвороби. Проте навіть якщо вакцинована людина й захворіє, щеплення захищає від смерті та важких проявів хвороби. Провести тиждень вдома з нежиттю або місяць у реанімації — таки відчутна різниця.
Вакцина БЦЖ передусім захищає від смертельних форм туберкульозу — наприклад, такого важкого ускладнення як туберкульозний менінгіт, на який найчастіше страждають діти. Проте казати, що щеплення не рятує від інфікування — неправильно. Щеплення захищає від інфікування мікобактерією в 19-27 % випадків. Ефективність від важких форм туберкульозу серед дітей сягає 60-80%. Але вакцина дійсно не надає захист від хвороби на все життя.
Міф 2. В усіх розвинених країнах не щеплюють БЦЖ, отож і в Україні не потрібно.
Дійсно, далеко не в усіх країнах щеплення проти туберкульозу входить до переліку обов’язкових. Але це лише в тих державах, де рівень захворюваності на туберкульоз дуже низький. Наприклад, у Великій Британії немає БЦЖ у календарі щеплень, проте це щеплення можуть радити дітям з групи ризику.
Україна є регіоном, де все ще багато людей хворіє на туберкульоз. За даними Центру громадського здоров’я України, у 2022 році було зареєстровано 18 510 випадків захворювання на туберкульоз (включно з рецидивами). Це 45,1 випадків на 100 000 населення, що на 2,5% більше показника 2021 року. Отож, нашій країні все ще потрібно щепити дітей від туберкульозу.
Міф 3. Щеплення проти туберкульозу спричиняє туберкульоз.
Це абсолютно неправда. Вакцина містить у собі ослаблену форму бактерії і не може спричинити хворобу.
Серед можливих побічних ефектів:
-
→ підвищення температури; → головний біль;
-
→ збільшення лімфовузлів під пахвами тої руки, куди вводили вакцину;
-
→ біль, припухлість та виділення в місці ін’єкції.
У дуже рідкісних випадках може з’явитися таке серйозне ускладнення як дисемінована БЦЖ-інфекція. Це фіксували в 1 випадку на 10 000 вакцинованих і ускладнення було пов’язане з порушеннями імунітету в дітей, зокрема ВІЛ, важкими комбінованими імунодефіцитами, хронічним гранулематозом.
Міф 4. Туберкульоз дуже заразний.
Звичайно, туберкульоз — це інфекційне й дуже небезпечне захворювання. Але міфи про те, що можна заразитись від людини з туберкульозом, яка пройшла повз вас, — дуже небезпечні. Насамперед це стигматизує людей, хворих на туберкульоз, створює ілюзію того, що лише закривши їх у диспансерах на багато місяців інші будуть у безпеці. Щоб заразитись від когось, треба бути в тривалому й доволі тісному контакті з хворим на туберкульоз легень, який кашляє і не отримує лікування.
Міф 5. Реакція Манту — це щеплення проти туберкульозу.
Ні. Проба Манту — це тест, який допомагає виявити туберкульозну інфекцію. Він НЕ захищає вас від інфікування. І так! Її можна мочити!
Богородчанський відділ
ДУ «Івано-Франківський ОЦКПХ МОЗ»
15.03.2023 року
24 березня відзначається Всесвітній день боротьби з туберкульозом.
Мета цього дня - вкотре нагадати про проблему, яка існує в суспільстві, підвищити рівень обізнаності населення щодо туберкульозу, активізувати зусилля медичної спільноти, територіальних громад з метою зупинення розповсюдження туберкульозу.
Цьогоріч Всесвітній день боротьби з туберкульозом проходить під гаслом «Годинник відміряє час», який нагадує, що світ має не баритися, щоб долати небезпеку.
У квітні 1993 р. ВООЗ вперше проголосила епідемію туберкульозу глобальною небезпекою. В Україні тричі розпочиналися епідемії туберкульозу: у 1936, 1947 та 1995 р. І якщо перші дві вдалося подолати за декілька років, то остання триває і дотепер — 28 років.
В усьому світі туберкульоз є однією з перших десяти причин смерті. За оцінкою Всесвітньої організації охорони здоров'я, щорічно у світі 10 млн осіб уперше хворіють на туберкульоз і 1,5 млн осіб помирає від нього. За 2020 рік від туберкульозу померли 1,5 млн людей, за 2019 – 1,4 млн.
Якщо не вживати рішучих дій, нас може чекати зростання смертності від туберкульозу, в тому числі і в Україні — в 2 рази.
За даними ВООЗ у 2020 році в Україні хворіли на туберкульоз близько 32 тисячі людей. Україна входить до 30 країн світу, в яких особливо поширений мультирезистентний туберкульоз, який важко піддається лікуванню.
Кількість виявлених випадків туберкульозу знизилася у всьому світі в середньому на 15%. Серед 16 країн, де є найбільше скорочення показників є і Україна. Ті позитивні темпи реального зниження захворюваності, які були досягнуті в доковідний період, знизилися майже до нуля.
За даними Центру громадського здоров'я, в Україні за 2022 рік кількість уперше зареєстрованих захворювань на ТБ, включно з його рецидивами, становила 18 510, або 45,1 на 100 000 населення, що на 2,5% більше показника 2021 року .
Сьогодні в уяві пересічного українця туберкульоз не стоїть у ряду першочергових проблем, про цю підступну інфекцію люди дуже мало обізнані. Закономірно вважалося, що переважна більшість хворих на туберкульоз - це соціально дезадаптована група населення (алкоголіки, наркомани, засуджені, біженці, мігранти тощо). Проте історія знає дуже багато випадків, коли туберкульоз вражав відомих, талановитих і соціально-активних людей. Ось лише окремі імена: Леся Українка, Михайло Коцюбинський, Степан Руданський, Архип Тесленко, композитори і музиканти Фредерік Шопен, Нікола Паганіні, філософ Бенедикт Спіноза та інші.
Зрозуміло, що війна в Україні негативно вплинула на здоров’я громадян. Очевидно, що проблема туберкульозу ще більше ускладнилась. За рік повномасштабного вторгнення РФ в Україну на Прикарпатті від туберкульозу лікували майже пів сотні військовослужбовців з різних регіонів, частина з них про захворювання дізналася на фронті. У більшості пацієнтів, яким діагностували туберкульоз, захворювання проходить у відкритій формі та з критичними показниками.
Загалом майже у ста жителів Івано-Франківщини від початку 2023 року медики діагностували туберкульоз. За даними Івано-Франківського обласного фтизіопульмонологічного центру, як повідомила медична директорка Леся Манів - «Кількість хворих, у порівнянні з аналогічним періодом минулого року, зросла на 40%».
Кожен громадянин України повинен мати про туберкульоз необхідну інформацію, щоб вберегти себе від цього захворювання. Зараження туберкульозом залежить від стану імунітету, ступеня заразності хворого, тривалості контакту. Після 20-25-річного віку більшість людей інфікована, але хворіють не всі. Спалах інфекції відбувається під впливом провокуючих факторів при обов'язковому зниженні імунітету.
Небезпека епідемії на сучасному етапі визначається високим рівнем поширеності хіміорезистентного (стійкого до антибіотиків) туберкульозу. Поширення таких штамів бацил небезпечно тим, що туберкульоз переходить в категорію невиліковних хвороб.
Подолання епідемії вимагає більш радикальних заходів з боку держави. Україна першою в європейському регіоні оновила національні стандарти з надання медичної допомоги при туберкульозі відповідно до найновіших рекомендацій ВООЗ. Дані стандарти спрямовані на удосконалення нормативної бази на засадах доказової медицини та рекомендацій ВООЗ. Вони дозволять підвищити якість лікування, знизити рівень захворюваності, інвалідизації та смертності, а також зменшити витрати та ризики для пацієнтів.
Оновлена редакція стандартів медичної допомоги «Туберкульоз» включає такі напрями:
-
Охорона громадського здоров’я та профілактика туберкульозу.
-
Систематичний скринінг на туберкульоз серед груп підвищеного ризику.
-
Діагностика та лікування туберкульозу, в т.ч. із лікарською стійкістю.
-
Ведення ВІЛ-інфекції та інших супутніх захворювань у людей, хворих на туберкульоз.
-
Ведення туберкульозу дітей та підлітків.
«Продовжуємо працювати заради здоровʼя українців. Нові стандарти медичної допомоги при туберкульозі дозволять ефективніше протидіяти хворобі. Їх головна мета - одужання для пацієнтів, зупинення розповсюдження туберкульозу та недопущення того, щоб хвороба отримала медикаментозну стійкість», - сказав заступник Міністра охорони здоровʼя, головний державний санітарний лікар Ігор Кузін.
Туберкульоз - це хвороба, яку можна попередити дотриманням гігієнічного здорового способу життя. Захворіти може кожен! Вчасне обстеження може врятувати життя. Обов`язок кожної людини - уважно слідкувати за своїм здоров`ям, постійно зміцнювати і загартовувати свій організм, додержуватися термінів щеплень проти туберкульозу та інших керованих інфекцій, своєчасно проходити профілактичні огляди, а також - вчасно звертатися до лікаря і не займатися самолікуванням.
Для успішного лікування та профілактики туберкульозу потрібні знання про хворобу, посилена увага, бажання та відповідальність хворого, лікаря, громади і суспільства! Зупинимо туберкульоз в Україні!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Валентина Левицька
13.03.2023 року
Епідситуація з СОVID-19 за тиждень
Протягом 10 тижня 2023 року в Івано-Франківській області зареєстровано 911 випадків, проти 574 випадків за минулий тиждень (ріст захворюваності на 58,7%)
Середньообласний показник захворюваності на 100 тис. населення становить 66,6. Дітей захворіло 107, медиків – 13, летальних випадків серед дорослих – 4.
З 04 по 10 березня в територіальних громадах зареєстровано випадки СОVID-19 (підтверджені методом ПЛР або швидкими тестами):
Богородчанська ТГ – всього 30 випадків (з них 8 - діти), проти 23 випадків за попередній тиждень. Захворюваність на 100 тис. населення становить 105,4.
Солотвинська ТГ – 32 випадки (з них 9 дітей) проти 19 за попередній тиждень. Захворюваність на 100 тис. населення становить 122,1.
Старобогородчанська ТГ – 2 випадки, проти 1 за попередній тиждень. За лютий зареєстровано всього 3 випадки.
Дзвиняцька ТГ – 4 випадки, проти 2 попереднього тижня.
Ямницька ТГ – 19 випадків (1 – дитина) проти 10 за попередній тиждень. Захворюваність на 100 тис. населення становить 203,1.
Тисменицька ТГ – 23 випадки (3 дітей), захворюваність на рівні попереднього тижня і становить 80,0.
Загвіздянська ТГ - 4 випадки, за попередній тиждень – 6.
Угринівська ТГ - 2 випадки, за попередній тиждень – 1.
Єзупільська ТГ - 1 випадок, за попередній тиждень – 2.
Лисецька ТГ - 9 випадків (1 дитина), за попередній тиждень – 2. Захворюваність на 100 тис. населення перевищує середньообласний і становить 122,2.
Подбайте про вакцинацію для себе та своїх близьких, адже це рятує життя кожного. Активно вакцинували населення впродовж тижня медики в КНП «Лисецька лікарня» (виконано 62 щеплення проти СОVID-19),
КНП «Дзвиняцький ЦПМСД» (70 щеплень),
КНП «ЦПМД» Богородчанської СР (56),
КНП «ЦПМСД Ямницької с/р» (36),
КНП «Єзупільська МЛ» (28).
Менше від інших зроблено щеплень в КНП «Тисменицька МЛ» - 13, зовсім мало вакциновано у КП «ЦПМСД Угринівської с/р» – 3 щеплення, нікого не вакцинували в КНП «Загвіздянський ЦПМСД».
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
13.03.2023 року
Ехінококоз
Ехінококоз – це зоонозний природно – осередкований біогельмінтоз. Захворювання характеризується хронічним перебігом, алергізацією організму, деструктивним ураженням печінки, легень та інших органів.
Людина може уражатися 4 видами збудника: Echinococcus granulosus, Echinococcus multilocularis, Echinococcus vogeli, Echinococcus oligarthrus.
Найпоширенішим є однокамерний ехінокок – маленька гермафродитна цестода довжиною 5 – 8 мм і 1 мм шириною, що складається з головки, де є 4 присоски, 36 – 40 гачків, і стробіли, яку формують 3 – 4 членика. Останній членик найбільший і містить до 800 яєць із онкосферами.
У зовнішньому середовищі яйця зберігають життєздатність у сухій траві до 6 місяців при температурі до +20 градусів С. Онкосфери стійкі до дезінфектантів, при кип’ятінні гинуть за 20 секунд, витримують температуру від -30 градусів С. до +38 градусів С. У грунті (залежно від вологості) вони зберігають життєздатність до 1 року.
Ехінокок зустрічається повсюдно. В Україні реєструється переважно в південних областях ( Херсонській, Миколаївській, Одеській, Автономній республіці Крим). Щорічно виявляють 20 – 30 випадків цієї хвороби. В лісостеповій і поліській зоні України формуються осередки ехінококозу переважно за участю свиней і собак.
Механізм передачі ехінокока – фекально – оральний, шляхи передачі- харчовий, водний, побутовий.
Чинники передачі до людини – овочі, фрукти, забруднені руки онкосферами ( під час контакту з собакою, коровою, свинями, вівцями).
Велика та мала рогата худоба заражається на пасовиськах під час поїдання трави, забрудненої онкосферами ехінокока. Зараження хижаків відбувається під час поїдання органів травоїдних тварин.
В організмі собаки (вовка, лисиці) статевозріла форма паразитує від 5 місяців до 1 року. Яйце потрапляє в шлунково кишковий тракт із забрудненою їжею ( трава, овочі, ягоди) проміжного хазяїна тварини або людини, руйнується, звільняючи зародок ехінокока (гексант). Гексанти за допомогою гачків укорінюються в слизову оболонку тонкої кишки, а потім проникають у кровоносні судини. Із током крові зародок заноситься в різні органи і поступово перетворюються на ехінококову кісту .
У людини переважно формується ехінококоз печінки (60-80%), легень (20-25%), значно менше – селезінки, нирок, мозку, кісток, органів малого тазу. Материнська кіста росте повільно 0,2 – 0,5 см за 5 місяців. Протягом 3 – 10 років діаметр кісти збільшується і сягає від 1 до 30 см. Описані випадки, коли вага кісти сягала понад 10 кг.
Людина, як проміжний хазяїн, є епідемічно безпечною, оскільки вона є глухим біологічним кутом для личинкової стадії ехінококу, але сприйнятлива до ехінококозу.
Найбільша захворюваність спостерігається серед працівників тваринницьких ферм, боєнь, серед пастухів, чабанів, а також власників собак та членів їх родин. Імунітет нестійкий, тому можливе повторне зараження.
Інкубаційний період ( час від зараження до початку проявів хвороби) – від кількох місяців до десятиріч, у залежності від локалізації, чисельності і швидкості росту цисти-кісти.
Основні клінічні симптоми.
При локалізації цисти у печінці виникає важкість, ниючий біль у правому підребер’ї, іноді жовтяниця. При легеневій локалізації цисти викликають задишку, слабість, біль у грудній клітці під час дихання, кашель нерідко супроводжується виділенням кров’янистого харкотиння. Локалізація цисти в мозку, серці, у черевній порожнині, статевих органах спричинює порушення функції цих органів. При розриві міхура інвазуються сусідні органи і тканини, тоді з’являється множинний ріст міхурів або виникають ускладнення (перитоніт, анафілактичний шок, сепсис). Нагноєння місць ураження може призвести до смерті.
Оперативне втручання є основним методом лікування незалежно від локалізації процесу.
Профілактичні заходи.
Провідна роль належить дотриманню особистої гігієни, особливо у разі контакту з м’ясоїдними тваринами:
-
не торкатися руками собак при вживанні їжі,
-
миття рук після дотику собак,
-
вживання в їжу вимитих овочів, ягід, фруктів,
-
проводити планову дегельмінтизацію собак, особливо бродячих.
Лікар паразитолог Василь ФЕДОРІВ
10.03.2023 року
Обережно: пестициди в ранніх овочах!
Помідор з гладкою шкіркою, не порушена черв’яком груша, свіжа полуниця, не тільки влітку, але й цілий рік, - це блага цивілізації. Але з ними в нашу тарілку потрапляють і речовини, завдяки яким дари природи змогли вирости і дістатися до нас, тобто, пестициди. Сьогодні практично всі овочі та фрукти, які ми купуємо, вирощені з їх участю. Отже, пестициди це - хімікати, які використовуються в сільському господарстві, садівництві для боротьби зі шкідниками, але, на жаль, отрути впливають не лише на шкідників, а й на організм людини.
Зазвичай при купівлі будь-якого продукту ми звертаємо увагу на термін придатності, склад, на предмет наявності в ньому ГМО та консервантів. Не те, щоб нас не хвилювало питання «А чи присутні в цьому соку або фруктах пестициди?» Просто перевірити ми цього не можемо. Бажанням будь-якої мами є нагодувати свою дитину здоровою їжею, до якої належать овочі та фрукти. Тому намагаються матусі купити яблучко або морквину красивіше. Але не завжди красиві продукти будуть корисними для дитини і дорослого. Найбільш чистими і безпечними вважаються продукти, вирощені на органічних сполуках , тобто без хімікатів.
Чому так важливо убезпечити від пестицидів саме дитячий організм?
Дитина більше дорослого отримує забрудненої пестицидами їжі, тому що споживає більше соків і фруктів. Найстрашніше, що пестициди мають властивість накопичуватися в організмі і через багато років викликати згубні наслідки. Маленькі діти найбільш сприйнятливі до канцерогенної дії пестицидів, так як в організмі, що росте процес ділення клітин відбувається швидше. Оскільки печінка дитини ще не досягла повного розвитку, то вона не взмозі впоратися з пестицидами та знешкодити їх. Про надлишку в організмі пестицидів сигналізує загальний стан людини: турбують головні болі, безсоння, пропадає апетит, з'являється млявість. Дуже небезпечні пестициди для вагітних жінок, особливо на ранніх термінах, оскільки вони здатні змінювати клітки у плода, що розвивається. Є підтвердження, що діти в таких випадках народжуються недоношені або відстають у розумовому розвитку. Надмірна кількість пестицидів в організмі може сприяти розвитку ракових захворювань.
Наївно думати, що пестицидами заражені тільки овочі і фрукти.
Хімічні добрива потрапляють в річки і на пасовища, тобто пестициди проникають в рибу і м'ясо. Кожна мама повинна знати про їх руйнівну дію, і прагнути максимально обмежити потрапляння отрути в організм дитини.
При покупці готової продукції зверніть увагу на наступне: на етикетці має бути написано, що «продукт вирощений на органічних добривах». Це говорить про те, що при виробництві продукту дотримувалися всі стандарти, що він пройшов незалежну експертизу.Будь-який продукт повинен бути сертифікований. Сертифікація означає, що ферма пройшла перевірку, на її території були взяті зразки грунту і проби води на виявлення пестицидів. Все це повинно бути підтверджено відповідними актами. Наявність такого документа - найкращий доказ того, що ви для своїх дітей придбали справжній чистий продукт. Купуючи продукти, виконайте деякі рекомендації, які дозволять вам скоротити кількість пестицидів у них.
Овочі та фрукти ретельно мийте в теплій протічній воді, використовуючи щіточку. У шкірці залишиться частина не видалених пестицидів, тому для дітей краще знімати шкірку з яблук, груш, цитрусових, персиків. В огірків, крім того, ще потрібно зрізати кінчики.
Пестициди руйнуються при тепловій обробці продуктів. Намагайтеся овочі варити, тушкувати, смажити, а сумнівні фрукти краще пробланширувати. Слідкуйте за чистотою водопровідної води, для пиття краще використовувати бутильовану воду, а воду для приготування їжі треба пропускати через фільтр.
Отож, здоров'я - це найбільша цінність, яка є у будь-якої людини!!!
Біолог санітарно –гігієнічної лабораторії Богородчанського віділу
ДУ « Івано - Франківський ОЦКПХ МОЗ» Ольга ОСТАПИШИН
09.03.2023 року
Що потрібно знати про скарлатину
Захворюваність на скарлатину повсюдна, але у країнах з помірно холодним і вологим кліматом вона реєструється частіше. Як правило, кількість хворих збільшується восени і взимку.
З осені 2022 року в багатьох країнах Європи відбувається підйом захворюваності на скарлатину серед дітей та осіб молодого віку. На думку лікарів-практиків, ймовірно, зростання захворюваності пов'язано із адаптацією збудника через тривалі глобальні обмежувальні заходи.
У 2022 році в Івано-Франківській області було зареєстровано 35 випадків скарлатини. Вже у цьому році скарлатина зареєстрована в територіальних громадах Івано-Франківського та Калуського району.
На території обслуговування Богородчанського відділу з початку року зареєстровано 2 випадки захворювання на скарлатину в Солотвинській ТГ та 1 випадок - в Старобогородчанській ТГ.
Дитяча хвороби й недитячі ускладнення — саме так можна сказати про скарлатину.
Це інфекційне захворювання, яке проявляється висипом та ангіною і може призвести до таких ускладнень, як запалення лімфатичних вузлів, отит, синусит, артрит, міокардит тощо.
Захворювання, викликається бета-гемолітичним стрептококом групи А. Джерело інфекції – хворі на скарлатину або реконвалесценти, хворі на ангіну, хронічний тонзиліт, назофарингіт, а також здорові носії бета-гемолітичного стрептокока групи А.
Найчастіше хворіють діти від 3 до 10 років. Інкубаційний період недуги триває від 1 до 12 днів, частіше 2–7 днів.
Хвороба передається повітряно-крапельним та контактно-побутовим шляхом (наприклад, через іграшки).
Симптоми: - раптовий початок;
- збільшені мигдалики та біло-жовтий наліт на них;
- біль в горлі; почервоніння горла;
- температура вище 38-39°С; головний біль;
- нудота, слабкість.
Головним симптомом скарлатини є висип. Він з’являється на 1-2 день хвороби. Найбільше висип сконцентрований на згинальних поверхнях кінцівок, природних складках, передній і боковій поверхні шиї, боковій поверхні тулуба, животі. Висипка відсутня на носогубному трикутнику (симптом Філатова).
Спочатку на язиці з’являється білий наліт, проте за 4-5 днів він поступово зникає і язик набуває яскраво-малинового кольору з набряклими сосочками.
Захворювання може мати легкий, середній чи важкий перебіг.
Уникнути ускладнень при хворобі можна, якщо вчасно звернутись до лікаря за медичною допомогою та дотримуватись всіх рекомендацій.
Профілактика захворювання полягає у ранньому виявленні та ізоляції джерела інфекції, а також застосування карантинних заходів (в школах, дитячих садках, медичних установах).
Хворим на скарлатину слід перебувати в ізоляції 10 днів, якщо перебіг захворювання легкий і без ускладнень. Після цього терміну їм ще 12 днів не можна відвідувати місця великого скупчення людей: школи, офіси, тощо. Тож ізоляція триває протягом мінімум 3 тижнів.
Щеплення від скарлатини немає, але у перехворівших розвивається стійкий імунітет на все життя.
Важливі загальні профілактичні заходи: дотримання особистої гігієни, часте провітрювання приміщень, вологе прибирання із застосуванням миючих та дезінфікуючих засобів, харчування збагачене вітамінами. Слід уникати контакту з хворими людьми, при перших ознаках захворювання звертатись за медичною допомогою.
Лікар-інтерн-епідеміолог
відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу
ДУ ‹Івано-Франківський ОЦКПХ МОЗ› Юлія ВИСОЧАНСЬКА
08.03.2023 року
УВАГА ! МЕНІНГОКОКОВА ІНФЕКЦІЯ
З початку 2023 року на Прикарпатті зареєстровано два летальних випадки менінгококової інфекції серед дитячого населення - у Коломийському та Калуському районах (на Рожнятівщині).
Щороку в світі реєструють близько 300 000 – 500 000 випадків менінгококової інфекції, зокрема 30 000 – 50 000 летальних. Менінгококи групи В, що викликають найбільш загрозливі клінічні форми менінгококової інфекції – менінгококцемію та менінгіт – є одними із найпоширеніших в Україні. У 2022 році усього зареєстровано 98 випадків, у 2021 році – 91. Найвищий рівень захворюваності – серед дітей віком від 6 місяців до 3 років.
Отже, нагадуємо:
менінгококова інфекція (МІ) - це гостре антропонозне інфекційне захворювання, що передається повітряно-краплинним шляхом. Збудником МІ є менінгокок (Neisseria meningitidis). Існує 12 груп збудника. Найчастіше зустрічаються: А, В, С, W, Y.
Джерелом інфекції є люди — носії збудника, які виділяють менінгококи і не мають запальних змін у носоглотці, або ж хворі на гострий назофарингіт і генералізовані форми МІ.
Збудник передається із краплями слизу під час кашлю, чхання, розмови. Близький тривалий контакт з інфікованою людиною-носієм сприяє поширенню хвороби.
Інкубаційний період захворювання ( від моменту проникнення збудника до початку симптомів) - 1–10 днів і в середньому становить 4 дні.
Основні симптоми :
- різке підвищення t тіла до 39 – 410 С, блювота;
- геморагічний висип різного діаметру, який не зникає при натисканні;
- у дітей до 1 року: монотонний плач, постійні зригування, тім'ячко "вибухає";
- підвищена чутливість до звуків, світла;
- головний біль, періодичні судоми;
- характерна поза: ноги притиснуті до живота, голова закинута назад;
- збудження, що може змінюватись в'ялістю.
Після перенесеної хвороби зберігається тривалий імунітет.
Важливо своєчасно діагностувати хворобу. Якщо ви помітили в себе або рідних такі симптоми, то негайно зверніться до лікаря.
Але попередити це захворювання можна зробивши вакцинацію!
В Україні щеплення від менінгококової інфекції належить до рекомендованих і не фінансується з державного бюджету.
Ефективність вакцинації перевищує 93%, і найкращі результати — після щеплень в ранньому дитячому віці.
В Україні зареєстровані та доступні три вакцини:
Менактра (виробництво США) - проти штамів А, C, Y, W. Вводиться з 9 міс. - 2 дози, після 2 років і дорослим - 1 доза.
Німенрикс (виробництво Бельгія) - проти штамів А, C, Y, W. Вводиться з 6 тижнів - 3 дози, з 6 міс. 2 дози., після 1 року та дорослим - 1 доза.
Бексеро (виробництво Італія) - проти штаму В, зареєстрована в Україні з жовтня 2022 року. Вводиться з 2-5 міс. - 3 дози і бустерна, 6-23 міс. - 2 дози і бустерна, діти від 2 років і дорослі - 2 дози.
Лікар-інтерн-епідеміолог
відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу
ДУ ‹Івано-Франківський ОЦКПХ МОЗ› Юлія ВИСОЧАНСЬКА
06.03.2023 року
Епідситуація з СОVID-19 за тиждень.
На Прикарпатті кількість хворих на Covid-19 продовжує зростати і за останній тиждень зареєстровано 574 випадки захворювання (ріст на 35,4 % в порівнянні з попереднім тижнем). Середньообласний показник захворюваності на 100 тис. населення становить 42,0. Дітей захворіло 53, медиків – 13, летальних випадків серед дорослих – 4.
З 24 лютого по 3 березня в територіальних громадах зареєстровано випадки СОVID-19 (підтверджені методом ПЛР або швидкими тестами):
Богородчанська ТГ – всього 23 випадки (з них 5 - діти шкільного віку), проти 16 випадків за попередній тиждень. Захворюваність на 100 тис. населення становить 80,8. Всього у лютому СОVID-19 лабораторно підтверджено у 64 жителів громади, в т.ч. у 14 дітей.
Солотвинська ТГ – 19 випадків (з них 1 дитина) проти 12 за попередній тиждень. Захворюваність на 100 тис. населення становить 72,5. Всього у лютому СОVID-19 лабораторно підтверджено у 42 жителів громади, в т.ч. у 2 дітей.
Старобогородчанська ТГ - 1 випадок, як і за попередній тиждень. За лютий зареєстровано всього 3 випадки.
Дзвиняцька ТГ – 2 випадки, на рівні попереднього тижня. За лютий зареєстровано всього 9 випадків.
Ямницька ТГ – 10 випадків проти 19 за попередній тиждень. Захворюваність на 100 тис. населення становить 106,9. Всього у лютому СОVID-19 лабораторно підтверджено у 44 жителів громади, в т.ч. у 7 дітей.
Тисменицька ТГ – 23 випадки (1 летальний), за попередній тиждень – 9.Захворюваність на 100 тис. населення становить 80,0. Всього у лютому СОVID-19 підтверджено у 46 жителів громади, в т.ч. у 3 дітей.
Загвіздянська ТГ - 6 випадків, за попередній тиждень – 1. Захворюваність на 100 тис. населення становить 103,2. За лютий зареєстровано 11 випадків.
Угринівська ТГ - 1 випадок, за попередній тиждень – 0. За лютий зареєстровано всього 4 випадки.
Єзупільська ТГ - 2 випадки, на рівні попереднього тижня. У лютому зареєстровано 7 випадків СОVID-19.
Лисецька ТГ - 2 випадки, за попередній тиждень – 8. У лютому підтверджено СОVID-19 у 13 жителів громади.
Також повідомляємо: вже у шістьох областях України циркулює новий штам коронавірусу «Кракен». Його виявили наприкінці січня у Сумській області, за останні 2 тижні його зафіксували у Закарпатській, Тернопільській, Одеській, Черкаській та Львівській областях.
За словами спеціалістів Центру громадського здоров'я, новий підвид коронавірусу Omicron хоч і переноситься легше, проте має здатність передаватися швидше. Це додатково навантажує медичну систему. Аби захистити себе та близьких радимо вакцинуватися та робити бустерні щеплення. Якщо ви відчуваєте симптоми ГРВІ, то одягайте маску та ізолюйтесь якомога швидше і обов'язково повідомте лікарю про свій стан.
Щеплення проти Covid-19 доступне для усього дорослого населення та дітей від 5 років.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
06.03.2023 року
Cекрети довголіття
Протягом багатьох століть у Китаї шукали рецепти вічного життя й молодості, довголіття та краси . Ці секрети передаються з покоління до покоління.
Вчені вважають, що основи здоров'я в літньому віці закладаються у чоловіків в період від 30 до 50 років, у жінок - в період від 40 до 60 років. Тому найважливішим, на їхню думку, є вести здоровий спосіб життя після 40 років.
Ось основні рекомендації та секрети довголіття від китайських вчених.
Харчування
Раціон китайців багатий на продукти з сої та бобів, овочі, рибу, гриби та водорості. Поживні речовини, що містяться в сої, знижують рівень холестерину і цукру в крові, нормалізують тиск, сприяють схуднення та запобігають остеопорозу.
Овочі забезпечують організм необхідними мінеральними речовинами, вітамінами й антиоксидантами. Водночас більшість овочів мають низький глікемічний індекс.
Споживаючи рибу, вони отримують високоякісний білок та корисні жири, вітаміни А, В2, залізо, цинк та інші мікроелементи. Чорні деревні гриби запобігають утворенню тромбів, а також знижують рівень холестерину.
Китайські науковці рекомендують:
-
Вживайте менше солоного. Ця речовина, хоч і потрібна для нормального функціонування внутрішніх органів, та організм людини зазвичай просто перенасичений нею. Надлишки солі накопичуються і приносять непоправну шкоду здоров'ю. Щоб компенсувати ці надлишки, необхідно у 5-7 разів збільшити споживання свіжих овочів і фруктів, а також пити мінеральні води.
-
Вживайте продукти максимально свіжими. Прострочені продукти їсти не можна в жодному разі.
-
Не вживайте жири, що легко окислюються. Вони містяться, наприклад, в олії, яка залишається після смаження. Подібні жири містяться в копченому м'ясі та рибі, прострочених кондитерських виробах, деяких видах локшини.
-
Ніколи не готуйте продукти в киплячому маслі, воно виділяє особливо небезпечні речовини – наприклад, бутадієн, що сприяє швидкому передчасному старінню організму.
Професор традиційної китайської медицини Лі Цзюньї радить дотримуватися правил "Трьох більше і трьох менше": їсти менше жирної, солоної та солодкої їжі та споживати більше фруктів, злакових і води.
Фізична активність
Багато китайців починають свій ранок з дихальної гімнастики цигун, увечері грають у бадмінтон чи настільний теніс. Навіть спокійна ходьба від 10 до 20 хвилин на день може покращити кровообіг та, як наслідок, загальне самопочуття. Щоденні фізичні вправи протягом 30 хвилин сприяють підвищенню імунітету та накопиченню енергії янь в організмі.
Голкорефлексотерапія
Китайська народна медицина вважає, що внутрішні органи людини пов'язані із зовнішнім середовищем і між собою за допомогою меридіанів. А хвороби, на думку китайських медиків, виникають саме через порушення циркуляції енергії в організмі. Відновити її перебіг допомагає голкорефлексотерапії. Тому в Китаї дуже поширена превентивна голкорефлексотерапія для профілактики інсульту, сезонних простудних захворювань, підвищення імунітету та уповільнення процесів старіння.
Догляд за ногами
Народна китайська мудрість говорить, що аби "захистити дерево, необхідно захистити його коріння". Саме тому китайці ретельно доглядають за ногами. На думку китайських вчених, на стопах знаходиться понад 60 акупунктурних точок, які тісно пов'язані із внутрішніми органами. Якщо робити найпростіші ванни для ніг щовечора і розтирати підошви і пальці стоп, можна поліпшити кровообіг і розслабити м'язи.
Розчісування волосся
На голові також багато акупунктурних точок, тому розчісуючи волосся, масажуючи шкіру голови, можна полегшити біль і навіть покращити зір. Китайці розтирають шкіру голови руками, доки вона не стане рожевою, зазвичай вранці та ввечері. Масаж шкіри голови покращує приплив крові до мозку, підвищує здатність мислити й запам'ятовувати, а також покращує стан волосяних фолікулів.
Баланс праці та відпочинку
Китайці вважають, що є тісний зв'язок між довгим життям та розумним щоденним плануванням праці й відпочинку. Глибокий здоровий сон допомагає накопичувати енергію, відновлює сили. Надмірний обсяг роботи сприяє появі безсоння. Виникає замкнене коло - хронічна втома, відсутність сну, порушення працездатності, хвороба. Тому, як каже китайське прислів'я, потрібен баланс - "вдень - думки, а вночі - сни".
Позитивна життєва позиція
Сучасний спосіб життя немислимий без стресових ситуацій. Китайці намагаються уникати стресів - вони сприяють виробленню кортизолу - гормону, що ще називається "гормоном смерті", який руйнує структури клітин організму.
Дотримуйтеся цих правил - і молодість та довголіття вам забезпечені!
Завідувач відділення епіднагляду(спостереження)
та профілактики неінфекційних захворювань Лілія Концур
02.03.2023 року
Здоровий спосіб життя
«Здоров’я — не все, але все без здоров’я - ніщо», — сказав свого часу Сократ.
Існує чотири основні чинники, які визначають стан здоров’я: спосіб та умови життя (50–55%), екологічний стан навколишнього середовища (20–25%), спадковість (15–20%) і рівень медичного обслуговування (7–15%).
Зауважте, спосіб життя має найбільший вплив на стан нашого здоров’я.
Людина, яка нехтує елементарними правилами збереження власного здоров’я, рано чи пізно змушена витрачати значні кошти на відновлення здоров’я, а його як відомо і за гроші не придбаєш.
Наше здоров’я і довголіття в першу чергу визначається способом життя, воно- наслідок щоденної роботи над собою. Адже життєздатність основних органів людини, зокрема, серця, нирок, печінки, шлунка розрахована мінімум на 150 років. Це межа , яка відміряна нам природою, а «елегантний вік» - не хвороби і страх перед неминучим, а можливість реалізувати немало задумів і планів, вести активне і щасливе життя.
Здоровий спосіб життя закладає фундамент гарного самопочуття, зміцнює захисні сили організму та розкриває його потенційні можливості. Поступово змінюючи себе, свої звички і спосіб життя, ви зможете без зусиль досягти бажаного. Здоровий спосіб життя допоможе позбутися поганих звичок, знайти гармонію в житті, продовжити молодість і попередити захворювання.
Які основні елементи здорового способу життя:
1. Правильне, збалансоване харчування — основа здорового способу життя.
«Людина риє могилу своїми зубами» - писав Гіпократ. Хвороби приходять з неправильною їжею. Натуральна їжа — джерело енергії, необхідної нам для життя. Правильне, збалансоване харчування — це достатня кількість білків, вуглеводів, жирів, вітамінів, амінокислот, мікро- та мікроелементів.
Потрібно їсти до 6 разів в день. Це забезпечить нормальну роботу жовчного міхура і печінки, а значить - і судин. Якщо ви їсте рідко, але багато, це викликає різкі стрибки інсуліну в крові, а він руйнує судини. Щоб правильний раціон поліпшив стан здоров’я, він повинен відповідати певним правилам:
— їжа має бути різноманітною, споживайте більше овочів, злакових, фруктів;
— замініть тваринні жири рибою;
— вживайте молочні продукти середньої жирності;
— зменшіть вживання солі, цукру, відмовтеся від продуктів, що містять добавки;
— щодня з’їдайте один зубок часнику;
— почніть ранок зі склянки чистої води, випитої натщесерце;
— не пропускайте прийоми їжі, особливо, сніданок.
2. Достатня рухова активність .
Гіподинамія — одна з найбільших проблем на шляху до здорового способу життя. Адже м’язи і кровоносна система при малорухливому способі життя не діють, що провокує развиток багатьох захворювань.
Ходьба ( 4 км по свіжому повітрі), біг, плавання, лижі, помірна фізична робота - неповний перелік занять, які можуть значно покращити стан нашого здоров’я, зберегти молодість тіла і духу.
Обов’язково робіть зарядку у провітреній кімнаті або на свіжому повітрі.
Рухова активність зміцнює м’язи, зменшується навантаження на суглоби, це попереджує остеопороз, знижує ризик виникнення серцево-судинних захворювань, діабету, допомагає впоратися із зайвою вагою, стресом і депресією.
3. Аква віта
Ще одна складова доброго самопочуття і відмінного здоров’я - споживання чистої, краще, джерельної води . Організм людини на 70% складається з води. Важливо на протязі дня випивати до двох літрів рідини, з яких чиста вода повинна складати дві третіх.
4. Сон — важлива складова здорового способу життя.
Найбільш сприятливий час для сну — з 22 години до 6 години ранку. В цей час відбувається очищення крові та перерозподіл енергії. В цей час організм виробляє мелатонін - гормон, який регулює роботу головного мозку, імунної та інших систем, працює як антиоксидант і сповільнює процеси старіння клітин.
Для здорового повноцінного сну відмовтеся від напоїв, що містять кофеїн або, принаймні, не вживайте їх у другій половині дня.
5. Внутрішня гармонія.
Наше здоров’я й здоровий спосіб життя в цілому починаються з правильного внутрішнього настрою. Хвороби тіла є наслідками хвороб розуму — про це знали всі стародавні лікарі.
На Сході кажуть, що причиною всіх хвороб є три отрути людської свідомості: гнів, незнання та пристрасть. Ці три отрути викликають дисбаланс в організмі, що й призводить до хвороб.
Людина, яка перебуває в гармонії з самою собою і навколишнім світом, не схильна до його впливу.
Як досягти цього? Живіть в злагоді з собою; старайтеся радіти життю; менше хвилюйтеся; вчіться долати стресс; будьте більш терплячими до інших; відмовтеся від куріння, алкоголю та інших шкідливих звичок.
Пам’ятайте: джерело стресу — не події самі по собі, а наше сприйняття цих подій.
Проблема тютюнопаління.
Україна - серед перших за кількістю викурених цигарок на людину. В Україні курять 40% громадян старших за 15 років і близько 17% школярів. Це близько 19 млн. осіб.
Проблема алкогольної залежності.
Немає ефективнішого засобу знищити націю, ніж прищепити їй звичку до самознищення. Українцям цю звичку вже прищепили. За даними ВООЗ Україна посідає ганебне перше місце по рівню вживання алкоголю серед дітей та молоді. 40% українців від 14 до 18 років систематично випивають. Рівень вживання алкоголю в Україні – 13 літрів спирту на одного українця щорічно. І щорічно 40 тисяч українців гине через алкоголь.
Маємо бути свідомі того, що активність, творчість, висока працездатність, успіхи і досягнення в навчанні, роботі, житті – недосяжні для того, хто хворіє.
Дбайте про своє здоров’я, радійте життю, з Божою мудрістю і любов'ю ставтесь до своїх ближніх. Будьте здорові!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
28.02.2023 року
1 БЕРЕЗНЯ - ВСЕСВІТНІЙ ДЕНЬ ІМУНІТЕТУ
Цей день відзначається за ініціативою Всесвітньої Організації Охорони Здоров’я (ВООЗ) з 2002 року. Мета цього дня - залучення широкої громадської уваги до проблем, пов’язаних з поширеністю різних імунних захворювань, а також зі збереженням та зміцненням імунітету в цілому.
За даними Асоціації клінічних імунологів, тільки 10% людей можуть похвалитися потужним імунітетом, що захищає їх від більшості захворювань. Ще 10% - мають вроджений імунодефіцит і хворіють досить часто. У решти 80% сила імунної системи безпосередньо залежить від умов і способу життя.
Імунітет (в перекладі з лат. вільний, захищений) — це сукупність захисних механізмів, які допомагають організму боротися з чужорідними чинниками: бактеріями, вірусами, сторонніми тілами тощо. У вузькому значенні це – несприйнятливість організму до інфекційних та неінфекційних агентів та речовин.
Розрізняють вроджений і набутий імунітет. Вроджений імунітет передається спадково, як і інші генетичні ознаки. Набутий імунітет формується протягом життя і поділяється на природний (утворюється після перенесеної хвороби) і штучний (внаслідок вакцинації). Багато людей досі бояться щеплень, проте саме вони рятують світ від страшних інфекційних захворювань (наприклад, від поліомієліту).
Причини зниження імунітету можуть бути різні: вроджені (генетичні або спадкові) зміни, критичні гормональні періоди, посттравматичні стани, крововтрати, хронічні хвороби, виснаження, отруєння та інфекційні хвороби і т.д.
Руйнувати імунітет можуть: стреси (особливо, хронічні), тривалі хронічні інфекційні захворювання, гіподинамія, нерегулярне і одноманітне харчування, зловживання лікарськими препаратами та ін.
Ознаками порушення імунітету можуть бути: алергії, часті застуди (ГРВІ або ГРЗ), поява хронічних і важко виліковних захворювань.
Через зниження захисних функцій організму людина починає частіше хворіти, довше одужувати, починається хронічна втома. Питання «як підвищити імунітет?» стає особливо актуальним.
Для цього необхідно дотримуватися простих правил:
-
Стежити за своїм раціоном - їжте більше фруктів та овочів. Вони містять флавоноїди, які мають антибактеріальну та противірусну активність. Уникайте надмірного споживання цукру. Також важливо не переїдати, зменшити кількість жирної, борошняної і смаженої їжі.
-
Слідкувати за роботою шлунка і кишківника - більшість хвороб виникає саме внаслідок збою в роботі шлунково-кишкового тракту. Навіть банальний весняний авітаміноз, який ми звикли списувати на зміну сезонів, може бути викликаний браком корисної мікрофлори кишківника.
-
Займатися фізичними вправами. Почати можна з ранкової гімнастики, пробіжок на свіжому повітрі.
-
Уникати стресу, адже це - ворог нашого організму. Тому необхідно намагатися зберігати максимально позитивний настрій, більше думати про хороше. Психологи впевнені, що оптимізм - профілактика будь-якого захворювання!
-
Хороший сон - один із найважливіших способів зміцнення імунітету і пов'язаний зі збалансованим рівнем гормонів (включаючи гормон росту людини та гормон стресу, кортизол), зниженням ваги, ясним мисленням, здоровою шкірою. Хронічне безсоння може призвести до дефіциту імунної системи.
Ці та інші корисні поради щодо способу життя допоможуть повноцінно виконувати свої функції не тільки імунній системі, а й організму в цілому.
Якщо ви хочете дізнатися, як підвищити імунітет вітамінами чи іншими препаратами, обов’язково зверніться до лікаря. Самостійно добирати та приймати ліки чи харчові добавки, орієнтуючись на розповіді знайомих або рекламу, не варто. Замість користі вони можуть принести шкоду.
Здоровий імунітет дозволяє людині уникнути більшості захворювань, прожити здорове і повноцінне життя. Всі чинники, пов'язані зі здоровим способом життя позитивно позначаються на стані захисних сил організму та створюють основу нашого здоров'я.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
27.02.2023 року
Епідситуація з СОVID-19 за тиждень.
В Івано-Франківській області кількість хворих на Covid-19 за останній тиждень зросла на 41,3 % в порівнянні з попереднім (424 випадків проти 300). Середньообласний показник захворюваності на 100 тис. населення становить 31,0. Дітей захворіло 46, летальних випадків серед дорослих – 3.
З 17 по 23 лютого зареєстровано випадки СОVID-19 в територіальних громадах (підтверджені методом ПЛР або швидкими тестами):
Богородчанська ТГ – всього 16 випадків (з них 2 - діти шкільного віку). Захворюваність на 100 тис. населення становить 56,2.
Солотвинська ТГ – 12 випадків, за попередній тиждень – 9. Захворюваність на 100 тис. населення становить 45,8.
Старобогородчанська ТГ - 1 випадок, за попередній тиждень – 0.
Дзвиняцька ТГ – 2 випадки, за попередній тиждень – 3.
Ямницька ТГ - 19 випадків (з них 4 дітей шкільного віку), за попередній тиждень – 10. Захворюваність на 100 тис. населення становить 203,1.
Тисменицька ТГ - 9 випадків (1 летальний), за попередній тиждень – 3.Захворюваність на 100 тис. населення становить 31,3.
Загвіздянська ТГ - 1 випадок, на рівні попереднього тижня.Угринівська ТГ - 0 випадків, за попередній тиждень – 2.
Єзупільська ТГ - 2 випадки, за попередній тиждень – 1.
Лисецька ТГ - 8 випадків, за попередній тиждень – 2. Захворюваність на 100 тис. населення становить 108,6.
НАГАДУЄМО: вакцинація проти COVID-19, як і проти грипу, триває впродовж всього епідсезону.
Заклади охорони здоров’я в територіальних громадах (ЗОЗ) мають можливість вакцинувати всіх бажаючих. Проте, за даними ЗОЗ, активність населення дещо знизилась. Але медикам слід наполегливо доносити до людей інформацію про необхідність щеплень, переконувати, аргументувати…Це стосується також рутинних щеплень, як дітей, так і дорослих.
За останній тиждень вакциновано проти СОVID-19:
КНП «Лисецька лікарня» - 55 осіб, з них 5 – ВПО, 1 – дитина;
КНП «ЦПМД» Богородчанської СР – 45 осіб,
КНП «Старобогородчанська НАГП» - 28, з них 10 дітей;
КНП «Дзвиняцький ЦПМСД» - 17;
КНП «Загвіздянський ЦПМСД» - 15;
КНП «Єзупільська МЛ» - 11;
КНП «Тисменицька МЛ» - 8.
Не проводили щеплення в КНП «Солотвинська лікарня», КП «ЦПМСД Угринівської с/р», КНП «ЦПМСД Ямницької с/р».
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
27.02.2023 року
Всесвітній день рідкісних хвороб
В останній день лютого у всьому світі відзначають Міжнародний день рідкісних (орфанних) захворювань за ініціативи європейської організації з вивчення рідкісних хвороб «EURORDIS». Метою цього дня є привернення уваги до проблем хворих рідкісними захворюваннями, підвищення обізнаності про них та їх вплив на життя людей.
За даними статистики згідно Міжнародної класифікації Orphanet у світі нараховується 7000 рідкісних захворювань, в тому числі 50% - серед дітей. 350 млн людей мають такі захворювання.
Як зазначає Громадська спілка «Орфанні захворювання України», в нашій державі, за статистичними даними, 5% населення мають рідкісні (орфанні) захворювання. В Україні затверджено Перелік рідкісних захворювань, який нараховує 310 нозологій. За даними МОЗ України 4533 мають орфанні хвороби, 80% хворих- діти.
В Україні діагностуються і лікуються такі орфанні захворювання, як фенілкетонурія, гемофілія, муковісцидоз, хвороба Гоше, хвороба Фабрі, мукополісахарідоз та інші. З метою раннього виявлення, своєчасного лікування, профілактики інвалідності та розвитку важких клінічних наслідків, а також зниження дитячої летальності від спадкових захворювань проводиться неонатальний скрінінг.
В Україні обов’язковим є скринінг наступних захворювань: фенілкетонурія, муковісцидоз, вроджений гіпотиреоз, адреногенітальний синдром.
Фенілкетонурія – спадкове захворювання групи ферментопатій, пов’язане з порушенням метаболізму амінокислот, головним чином фенілаланіну. Якщо захворювання вчасно не діагностувати і не призначити дитині спеціальну дієту, то кетонові тіла, які утворюються в результаті розпаду цієї амінокислоти, будуть викликати судоми, розумову відсталість, а також інші ураження ЦНС. Якщо лікування розпочато вчасно і проводиться ретельно, то клінічні симптоми фенілкетонурії у дитини будуть відсутні, і дитина буде рости здоровою, практично не відрізняючись від однолітків. Процес лікування полягає в зменшенні вмісту фенілаланіну в їжі, яку отримує дитина. Також необхідно постійно контролювати вміст фенілаланіну в крові дитини з метою коригування складу продуктів та забезпечення нормального розвитку дитини.
Муковісцидоз – спадкове захворювання, що характеризується порушенням роботи органів, які виробляють екзокринний секрет: бронхів, підшлункової залози, кишечника і потових залоз. При даній патології утворюється дуже густий та в’язкий слиз, що призводить до порушень функцій органів. В таких випадках до слизу приєднується інфекція, і дитина практично постійно страждає від важких бронхітів, запалення легенів і порушень роботи шлунково-кишкового тракту. Якщо муковісцидоз виявляється у новонародженого і його починають лікувати з 2-го місяця життя, то клінічні прояви захворювання проявляються в меншому ступені і дитина нормально розвивається фізично і розумово.
Вроджений гіпотиреоз проявляється серйозними порушеннями росту і розвитку дитини з народження і обумовлений повним або частковим порушенням функції щитовидної залози, що виробляє йодовмісні гормони. Якщо вроджений гіпотиреоз не лікувати, то у дитини різко сповільнюється ріст, розвивається важка необоротна розумова відсталість і з’являються інші клінічні ознаки захворювання. Хвороба прогресує і може привести до довічної інвалідності. Однак, якщо лікування розпочато в 1-й місяць після народження, то в абсолютній більшості випадків дитина розвивається нормально. Вроджений гіпотиреоз спостерігають повсюдно з приблизно однаковою частотою – 1 хворий на 3000-4000 новонароджених. У дівчаток з нез’ясованих причин його виявляють вдвічі частіше, ніж у хлопчиків.
Адреногенітальний синдром – спадкове захворювання, при якому наднирники не здатні виробляти потрібну кількість кортизолу. В результаті, дитина страждає раннім статевим дозріванням, безпліддям, нирковими захворюваннями. Таким діткам необхідна адекватна замісна гормональна терапія.
Крім того, рідкісними хворобами у світі вважають такі інфекційні захворювання, як натуральна віспа, чума, холера, спастичний псевдосклероз та інші. Остання людина, що стала жертвою віспи, померла в 1978 р. Після цього не було зареєстровано жодного випадку захворювання.
Чума і холера. Вважаються не тільки найрідкіснішими, але і найдавнішими хворобами. Першу згадку про ці хвороби історики знаходять у Старому Завіті.
Слоняча хвороба (елефантіаз). Хворобу викликають паразитичні черв'яки, які передаються через укуси москітів. Вони оселяються у лімфатичних вузлах людини і перешкоджають нормальному току лімфи. В результаті, хворі органи розпухають до величезних розмірів. Зазвичай, ця хвороба вражає ноги.
Спастичний псевдо склероз- більше відомий як «коров’ячий сказ». Зараження відбувається через м’ясо тварини, веде до смертельного результату.
Прогерія- передчасне старіння організму, яке призводить до ранньої смерті людини. Всі внутрішні і зовнішні зміни не відповідають календарному віку хворого, 7-8-річна дитина виглядає як 80-річний старий.
Синдром перевертня (гіпертрихоз). Хвороба характеризується підвищеним зростанням волосся, причому на всіх ділянках тіла. Спровокувати її може онкологічне захворювання, нервове захворювання, ендокринний розлад.
Аллотріфагія. Вчені пов’язують її прояви з нестачею в організмі потрібних мікроелементів. У хворих людей спостерігається патологічне бажання вживати в їжу неїстівні речі: папір, землю, вугілля та н..
Синдром Аліси в Країні Чудес (мікропсія)
При цьому захворюванні людина сприймає речі меншими, ніж вони є насправді. Зазвичай це відбувається після черепно-мозкових травм.
Лікувати орфанні захворювання дуже складно.
Повністю побороти недугу практично неможливо, терапія носить підтримуючий характер, спрямована на зменшення симптомів і адаптацію людини. Люди з орфанними захворюваннями, особливо діти, варті повноцінного, здорового життя та потребують підтримки.
За даними статистики пацієнти витрачають від 2 до 4 років для встановлення діагнозу. 80% хвороб - генетичні. 30% дітей не доживають 5 років. 35 %- помирають в перший рік життя.
Важлива рання діагностика, результати якої дозволяють своєчасно починати ефективне лікування. Виробництво ліків проти рідкісних хвороб часто буває невигідним через обмеженість попиту, тому потребує державної підтримки. Попри це, розробки орфанних препаратів сприяють науковому прогресу в цілому.
Рідкісні хвороби наразі є рушійною силою для інновацій в медицині, адже чверть всіх інноваційних препаратів призначені для лікування саме цих недуг. Дослідження орфанних хвороб часто призводять до відкриттів, корисних для значно ширшого кола людей.
Всесвітній день рідкісних захворювань дарує надію тисячам хворих на позитивні зміни, що зрештою мають відбутися в нашій країні - на увагу, підтримку та доступне й ефективне лікування.
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
21.02.2023 року
Щотижнева інформація про Ковід-19
ЩОТИЖНЕВО інформуємо:
У лютому збільщилась кількість хворих на ГРВІ, в т.ч. СОVID-19. Щотижнево зростає захворюваність в територіальних громадах і по області. Це помітно після відновлення навчання у закладах освіти. На Прикарпатті кількість хворих на Covid-19 (з 13 по 19 лютого) зросла на 43,5 % в порівнянні з попереднім тижнем (300 випадків проти 209).
Отже, за період 13-19.02. зареєстровано випадки СОVID-19 в територіальних громадах (підтверджені методом ПЛР або швидкими тестами):
Богородчанська ТГ – всього 15 випадків (з них 3 - діти шкільного віку), за попередній тиждень – 12. Захворюваність на 100 тис. населення становить 45,7 при середньообласному показнику 21,9.
Солотвинська ТГ – 9 випадків, за попередній тиждень – 2. Захворюваність на 100 тис. населення становить 34,3.
Старобогородчанська ТГ - 0 випадків, за попередній тиждень – 1.
Дзвиняцька ТГ – 3 випадки, за попередній тиждень – 2.
Ямницька ТГ - 10 випадків (з них 1 дитина шкільного віку), за попередній тиждень – 5. Захворюваність на 100 тис. населення становить 106,9.
Тисменицька ТГ - 3 випадки, за попередній тиждень – 11.
Загвіздянська ТГ - 1 випадок, за попередній тиждень – 3.Угринівська ТГ - 2 випадки, за попередній тиждень – 1.
Єзупільська ТГ - 1 випадок, за попередній тиждень – 2.
Лисецька ТГ - 2 випадки, за попередній тиждень – 1.
Закликаємо наших громадян при появі симптомів ГРВІ звертатись до лікаря, пройти обстеження на наявність збудника СОVID-19 і отримати відповідні рекомендації.
Нагадуємо про профілактичні заходи в сезон ГРВІ: використовувати захисні маски, дотримуватись респіраторного етикету, а також - мити руки чи обробляти антисептиком.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
20.02.2023 року
22 лютого Всесвітній день енцефаліту
Всесвітній день енцефаліту (World Encephalitis Day) проводиться щорічно 22 лютого. Такий день поінформованості про енцефаліт був створений суспільством Encephalitis Society у 2013 році .
Енцефаліт - запалення головного мозку. Причину хвороби встановити не завжди вдається.
Енцефаліти бувають первинні та вторинні, вірусні та мікробні, інфекційно-алергічні, алергічні та токсичні.
Види енцефалітів:
-
Вірусні енцефаліти (віруси герпетичної групи, ентеровіруси, параміксовіруси, вірус сказу, ВІЛ тощо);
-
Бактеріальні енцефаліти та енцефаліти, спричинені іншими збудниками (Mycoplasma pneumoniae, Mycobacterium tuberculosis, Toxoplasma gondii, Borrelia burgdorferi, рикетсіози тощо).
Згідно з даними останніх досліджень, серед усіх вірусних енцефалітів у дітей перше місце за частотою посідає герпетичний енцефаліт (20-40%) друге – енцефаліт, спричинений вірусом вітряної віспи (10-20%).
Розрізняють первинний енцефаліт (самостійне захворювання, що спричинене переважно нейротропними збудниками) та вторинний енцефаліт (захворювання, що виникло на фоні основного захворювання).
В більшості випадків діти починають скаржитись на головний біль. Разом з тим батьки можуть помітити такі симптоми, як: підвищення температури тіла, нудота, блювота, після якої не настає покращення, зниження працездатності, млявість, сонливість, блідість шкірних покривів, порушення свідомості, судоми, порушення координації, мови, зору.
Важливим у встановленні діагнозу є анамнез, що передує розвитку захворювання. Завжди аналізуйте: які інфекційні захворювання нещодавно перенесла ваша дитина, чи був незадовго до появи симптомів контакт з хворою особою, тваринами, чи не було укусів комах, нещодавні поїздки (особливо закордонні), чи не почала ваша дитина приймати нові ліки.
Іноді енцефаліт можна сплутати з менінгітом. Діти до року залишаються однією з основних груп ризику. І енцефаліт, і менінгіт викликані вірусами або бактеріями. Зазвичай інфекція стримується і перемагається імунною системою організму. Але якщо вона потрапляє в кров і ліквор, що оточує мозок і спинний мозок, може виникнути запалення головного та спинного мозку. У важких випадках може розвинутися інсульт, судоми або смерть.
На порозі весна. Тому мусимо зайвий раз нагади про ще одну небезпечну хворобу - кліщовий енцефаліт. Разом з природою прокинуться небезпечні для людини комахи. І найбільш серйозну неприємність для здоров'я може принести енцефалітний кліщ.
Гостре вірусне захворювання, яке переносить цей вид павукоподібних, називається кліщовий енцефаліт або весняно-літній менінгоенцефаліт. Це захворювання, при якому уражається центральна нервова система, що супроводжується лихоманкою і загальною інтоксикацією організму. Захворювання настільки небезпечне, що може привести до інвалідизації або смерті пацієнта.
ВІРУС ПОТРАПЛЯЄ В ОРГАНІЗМ в результаті укусу кліща, через його слинні залози; аліментарний спосіб — при вживанні молока хворих тварин; трансплацентарний - передача вірусу може статися від матері плоду. Інкубаційний період дорівнює від одного до двох тижнів після укусу комахи.
Для типового розвитку захворювання характерно проходження двох стадій. На першій стадії характерні симптоми грипу різке підвищення температури; сильний головний біль; біль у суглобах; м'язовий біль; диспепсія — розлад шлунку (пронос або запор).
Специфічного лікування від вірусу енцефалітного кліща не існує. Тому, якщо організм людини не впорався з вірусною інфекцією на першому етапі, захворювання продовжує розвиватися.
І на другій стадії відбувається ураження центральної нервової системи. Спочатку відбувається запалення оболонок мозку — менінгіт. При цьому температура продовжує залишатися високою, головні болі посилюються. З'являється характерний симптом, при якому пацієнтові складно повернути голову. При негативному сценарії процес поширюється на весь головний і спинний мозок. До основних симптомів приєднуються порушення, утруднення мови; тремтіння кінцівок (тремор); порушується координація; паралічі; підвищується м'язовий тонус обличчя та шиї; порушується функція ковтання.
На цьому етапі проводиться симптоматичне лікування. Пацієнт отримує препарати, що зменшують симптоми захворювання. Тому так важливо потерпілому від укусу комахи обов'язково звернутися до лікувального закладу.
Якщо кліщ вилучений, то його необхідно обов'язково віддати на дослідження. Якщо ПЛР тест дасть позитивний результат на наявність вірусу енцефаліту, то нещепленим особам потрібно ввести протикліщовий імуноглобулін. Це бажано зробити протягом 96 годин від моменту укусу.
Виходячи з очевидної небезпеки захворювання, важливо вживати всіх можливих профілактичних заходів для захисту свого здоров'я.
Вони бувають специфічними (профілактична вакцинація, серопрофілактика) і неспецифічними.
До неспецифічних заходів відносяться:
-
обробка відкритих ділянок тіла спеціальними засобами від комах перед прогулянками на природі;
-
обробка одягу спеціальними засобами, через те, що комаха може приблизно годину, знаходитися на одязі в пошуках місця укусу;
-
правильно одягнутися перед походом в паркову або лісову зону, а саме: надіти високі шкарпетки, заправивши в них штани. Штани мають бути заправлені у взуття. Сорочка повинна бути з довгими рукавами.
-
Не нехтуйте головним убором.
Після завершення прогулянки необхідно уважно оглянути все тіло на предмет укусу або для виявлення комах, які присмокталися.
Потрібно пам'ятати, що при укусі з залоз кліща виділяється спеціальна речовина, яка знеболює дане місце.
Будьте пильні. Бережіть себе і своїх рідних.
Начальник відділу Валентина ЛЕВИЦЬКА
17.02.2023 року
Що потрібно знати про ГРВІ

В сезоні 2022 — 2023 років реєструється одночасна циркуляція вірусів грипу та коронавірусу SARS-CoV-2, що і визначатиме активність епідемічного процесу.
Цього року лабораторно підтверджено віруси грипу типу А H1 та H3, які є сезонними та циркулюють щороку.
Інтенсивний показник захворюваності – 320,0 на 100000 населення, це наразі менше епідпорогу.
Дитяче населення є рушієм епідпроцесу. Захворюваність на ГРВІ серед дітей зросла на 13,9% в порівнянні з минулим тижнем.
Як і завжди, до груп ризику належать:
-
люди віком 65 років і старше;
-
діти від 6 місяців до 5 років;
-
вагітні жінки;
-
люди з хронічними захворюваннями;
-
люди, які перебувають в закладах тривалого догляду;
-
люди з професійної групи ризику (лікарі, вчителі, військові, продавці тощо).
Цим людям рекомендовано отримати щеплення проти грипу, аби уникнути тяжких ускладнень від захворювання, що можуть призводити до смерті.
Оскільки вакцина є рекомендованою, то придбати її можна власним коштом в аптечній мережі:
-
ДЖІСІ ФЛЮ КВАДРИВАЛЕНТ, Корея;
-
ВАКСІГРИП ТЕТРА, Франція.
Ці вакцини пройшли реєстрацію та контроль Держлікслужби. Тому вони безпечні та ефективні.
Як населенню вберегтись від інфікування?
Перш за все нагадую, що коронавірусна інфекція, грип та інші ГРВІ — це вірусні хвороби, а тому не потребують лікування антибіотиками. Антибіотик не діє на віруси та призначений для лікування виключно бактеріальних інфекційних хвороб.
Рішення про призначення антибіотиків приймається виключно лікарем. Приймаючи антибіотики через затяжний кашель або нежить за рекомендацією сусіда — ви наражаєте себе на небезпеку розвитку побічних реакцій, у тому числі алергічних, токсичних і формування антимікробної резистентності.
Бережіть свій імунітет. Старайтесь добре спати, менше нервуйтесь (хоч це і важко, їжте здорову їжу, свіжі фрукти та овочі, гуляйте на свіжому повітрі, тепло вдягайтесь, не куріть та не пийте алкоголь.
Найкраща профілактика — вакцинація. Вакцинуватися від грипу дуже важливо. Це можна робити не лише на початку, а і впродовж усього епідсезону. Бо ризик захворіти на грип і мати тяжкі ускладнення є досить високим, особливо для людей із груп ризику.
До того ж ризик одночасного інфікування грипом і COVID-19 є дуже високим — у 6 разів вищий ризик смертності в разі поєднання цих інфекцій. Важливо, що вакцини від грипу і COVID-19 можна вводити в один день.
Щеплення від грипу не захищає від COVID-19 і навпаки. А також враховуйте, що згідно з останніми рекомендаціями МОЗ щодо поєднання вакцин - щеплення проти цих недуг можна робити в один день або з мінімальним інтервалом. Так ви збережете час і фінанси, які витрачаються на лікування.
Післявакцинальні реакції трапляються рідко і швидко минають. Серед них: нездужання, міалгія, головний біль, припухлість, почервоніння у місці ін’єкції.
Бережіть своє здоров’я!
Завідувач відділення епіднагляду (спостереження)
за неінфекційними захворюваннями Лілія Концур
15.02.2023 року
Чи знаєте ви про хворобу котячих подряпин ?
ХВОРОБА КОТЯЧИХ ПОДРЯПИН не є розповсюдженою хворобою, але контакт з кішками серед населення, особливо дитячого, є дуже тісним і про його вірогідні наслідки батьки повинні знати.
Інші медичні назви цієї хвороби – феліноз, підгострий лімфаденіт, доброякісний лімфоретикульоз.
НОСІЄМ ЗБУДНИКА ХВОРОБИ є домашні тварини - собаки, кішки, а також гризуни та мавпи. Власне, звідси і походить назва захворювання – felinus, у перекладі з латинської – кішка. Крім вказаних тварин, джерелом інфекції також можуть бути птахи. Між тваринами хвороба передається через блохи.
ШЛЯХИ ПЕРЕДАЧІ ІНФЕКЦІЇ – через попадання слини заражених котів чи інших тварин на подряпини та укуси, які вони наносять людині.
У разі потрапляння інфекції в організм людини відбувається запалення регіонарних лімфатичних вузлів, яке супроводжується лихоманкою та інтоксикацією, а також утворенням первинного афекту саме в тому місці, де сталося проникнення збудника.
Хвороба котячих подряпин У ДІТЕЙ ЗУСТРІЧАЄТЬСЯ та діагностується набагато ЧАСТІШЕ, ніж у дорослих. У медичній практиці не доведено можливості передачі цієї інфекції від хворої людини здоровій. Рівень захворюваності залишається стабільним протягом усього року. Трохи більший сплеск фіксується восени-взимку.
ІНКУБАЦІЙНИЙ ПЕРІОД триває від 10 до 30 діб, рідше – 2 місяці. Захворювання, починається гостро: різко підвищується температура тіла до 38-39 ° С, спостерігається легке нездужання, відбувається збільшення регіонарного лімфатичного вузла або групи лімфовузлів.
Більше інших схильні до інфікування лімфатичні вузли в області пахв, шиї. Іноді запалення лімфовузлів локалізується у незвичайних місцях – перед вушною раковиною, під чи над ключицею.
Величина уражених лімфатичних вузлів досягає розмірів курячого яйця. Вони малорухливі та болючі на дотик. Хворобу котячих подряпин розпізнають саме щодо збільшення лімфатичних вузлів.
Дуже рідко трапляються випадки зараження через органи дихання, мигдалики або травний тракт, коли може розвиватися атипова первинна пневмонія, виникати гострий живіт. Якщо збудник не затримується в лімфовузлах, а проникає в кров’яне русло, то можливі ураження очей, нервової системи, внутрішніх органів.
ДІАГНОСТИКА проводиться на основі огляду дитини, опитування, симптоматики і підтверджується серологічними методами.
ПРОФІЛАКТИЧНІ ЗАХОДИ зводяться до запобігання зараження котів блохами, уникнення прямого контакту дітей з бродячими котами.
Лікування данної хвороби залежить від тяжкості перебігу, локалізаціі процесу і як правило, включає системну антибіотикотерапію.
Якщо пошкодження шкірного покриву дитини відбулося, ранку слід промити водою та обробити дезінфікуючими засобами.
В даний час актуальність інформації про хворобу котячих подряпин збільшується. Велика кількість людей і котів переміщується із зони бойових дій, часто вони перебувають в одному приміщенні, що сприяє зараженню блохами. Під дією стресу коти можуть бути агресивними і дряпати чи кусати дітей.
БАТЬКИ ПОВИННІ ЗНАТИ, що найменша подряпина котом може становити загрозу здоров’ю дитини, тому слід уважно стежити за її станом та при появі симптомів звертатися до лікаря!
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Надія ГЛУШКО
14.02.2023 року
Акценти здорового харчування

Правильне, збалансоване харчування - основа здорового способу життя. Що означає збалансоване харчування? Це достатня кількість білків, вуглеводів, жирів, вітамінів, амінокислот, мікро- та мікроелементів.
Натуральна їжа — джерело енергії, необхідної нам для життя.
Молочні продукти
Щоденне споживання декількох порцій молочних або кисломолочних продуктів більше ніж на 50% задовольняє потребу у кальції та також постачає вітамін А, вітаміни групи В, цинк і селен.
Кальцій, який споживається у складі молочних продуктів, має найбільш повноцінне засвоєння. Належне споживання кальцію забезпечує здоров’я кісток та зубів, функціонування нервової системи та згортання крові. Споживання молочних продуктів асоційоване з низьким ризиком небезпечних захворювань – серцево-судинних, раку та цукрового діабету.
Розумним вибором є вживання несолодких молочних та кисломолочних продуктів помірної та низької жирності.
Рекомендований розмір порції для молочних та кисломолочних продуктів: одна склянка молока (250 мл), одна порція йогурту (200 мл), 40 г твердого сиру, 120 г домашнього сиру. Більше організм засвоїти НЕ ЗМОЖЕ.
Що було швидше - курка чи яйце?
Курячі яйця є важливим джерелом незамінних амінокислот, жиророзчинних (А, D, Е) та водорозчинних (В2, В12, фолієва кислота) вітамінів, а також низки важливих мінералів – кальцію, заліза, йоду, селену, цинку. Рекомендовано вживати одне-два курячі яйця на день.
- Риба є джерелом вітаміну D та незамінних поліненасичені жирних кислот. Омега-3 майже не містяться в інших харчових продуктах.
Рекомендується споживати як мінімум дві рибні страви на тиждень, одна з яких - морська риба.
- Українці люблять м’ясо. Воно є смачним харчовим продуктом із збалансованим складом незамінних амінокислот. Споживання свинини, яловичини та баранини повинно бути не менше 500 г на тиждень, при цьому слід споживати якомога менше оброблених м’ясних продуктів (ковбаси, сосисок, паштетів, напівфабрикатів тощо.
- М’ясо птиці, не поступаючись за харчовою цінністю іншим видам м’яса, є більш здоровим вибором.
- Сиров'яле м'ясо. Відмінне джерело білка! Сиров'ялена продукція зберігається довго і допоможе заповнити залізодефіцит.
Нагадаємо про тарілку здорового харчування, яка передбачає споживання наступних продуктів:
- Овочі та бобові - не менше 300 г на добу. Їжте капусту, огірки, листя салату та іншу зелень, цибулю, гарбуз, моркву, перець, помідор, редьку та інші овочі. Корисно споживати квасолю, горох, червону сочевицю ( 75 г на добу).
- Фрукти та ягоди - не менше 300 г на день. Застереження: не збирайте їх біля автодоріг (містять продукти згорання палива, солі важких металів).
- Надавайте перевагу цільнозерновим продуктам. Крупи та макарони можуть бути гарною вуглеводною складовою вашої тарілки. Це вівсяна, гречана та пшенична каші, нешліфований рис, а також макарони з твердих сортів пшениці, цільнозерновий хліб та хлібці.
- Випічки з білого борошна краще їсти менше.
Про користь жирів
Жири є важливим харчовим джерелом енергії та корисних жирних кислот. “У грамі жиру міститься 9 ккал (для порівняння: вуглеводи та білки містять по 4 ккал у грамі). Сучасні експерти вважають, що людині необхідно збільшити кількість здорових жирів у раціоні до 20%. Як і вуглеводи, жири поділяються на ті, які корисні для організму, і ті, які шкідливі.
- Насичені або тверді жири найчастіше зустрічаються у переробленій їжі тваринного походження. Доцільно обмежувати споживання тваринних жирів (вершкове масло та сало). Насичені жири справді можуть підвищити рівень холестерину у крові.
А ось продукти з ненасиченими жирами у складі (горіхи, рослинні олії, лосось, авокадо) краще додати до щоденного раціону, вони принесуть організму користь. Поліненасичені жирні кислоти, які містяться у насінні соняшника, соєвих бобах, гарбузовому насінні, тунці, грецьких горіхах, знижують рівень холестерину у крові. Полі - і мононенасичені жири позитивно впливають на серцево- судинну систему і швидко засвоюються організмом.
- Насичені жири (містяться в продуктах тваринного походження, пальмовій олії) відкладаються у підшкірний жир на проблемних зонах. Але найбільш небезпечними на сьогодні є трансжири (маргарин, фастфуд, солодощі і деякі перероблені продукти) - саме вони приводять до проблем з серцем та судинами, до ожиріння та збоїв у роботі ендокринної системи.
![]() Слід повністю відмовитись від придбання та споживання продуктів, які містять у своєму складі трансжири (частково гідрогенізовані рослинні жири, кондитерський та кулінарний жир).
Слід повністю відмовитись від придбання та споживання продуктів, які містять у своєму складі трансжири (частково гідрогенізовані рослинні жири, кондитерський та кулінарний жир).
При приготуванні їжі слід переважно використовувати жири, які містять у своєму складі ненасичені та насичені жирні кислоти (оливкова, соняшникова, рапсова, кукурудзяні олії).
Режим харчування
Потрібно їсти до 6 разів в день. Це забезпечить нормальну роботу жовчного міхура і печінки, а значить - і судин. Якщо ви їсте рідко, але багато, це викликає різкі стрибки інсуліну в крові, а він руйнує судини.
Розвантажувальні дні
Після святкування урочистих подій, коли люди вживають багато страв та алкоголю, які є калорійні і збагачені білками, жирами та вуглеводами, організму потрібно відпочити. Необачність та велика кількість вживання їжі призводить до негативного впливу на організм людини.
![]() Головне правило розвантажувального дня - баланс білків, жирів, вуглеводів і дефіцит калорій. Що рекомендується:
Головне правило розвантажувального дня - баланс білків, жирів, вуглеводів і дефіцит калорій. Що рекомендується:
![]() не вживати газовану воду та алкоголь;
не вживати газовану воду та алкоголь;
![]() пити більше рідини: трав'яні чаї, домашні несолодкі компоти (для того щоб розвантажити організм.
пити більше рідини: трав'яні чаї, домашні несолодкі компоти (для того щоб розвантажити організм.
![]() Утриматися від продуктів, що затримують воду в організмі. Це насамперед – сіль, спеції, соуси.
Утриматися від продуктів, що затримують воду в організмі. Це насамперед – сіль, спеції, соуси.
![]() Завдяки цим простим порадам ви зможете привести всі процеси організму в норму та перейти до звичного режиму харчування після свят!
Завдяки цим простим порадам ви зможете привести всі процеси організму в норму та перейти до звичного режиму харчування після свят!
- Підсумок
Щоб правильний раціон поліпшив стан здоров’я, він повинен відповідати певним правилам:
— їжа має бути збалансованою та різноманітною;
— їжте більше овочів, злакових, фруктів;
— замініть тваринні жири рослинними та рибою;
— вживайте молочні продукти середньої та низької жирності;
— відмовтеся від солі, цукру, а також продуктів, що містять добавки;
— щодня з’їдайте один зубок часнику;
— почніть ранок зі склянки чистої води, випитої натщесерце;
— не пропускайте прийоми їжі, особливо, сніданок.
Здоровий спосіб життя - наслідок щоденної роботи над собою. Поступово змінюючи себе, свої звички і уклад життя, ви зможете досягти бажаного - продовжити молодість і попередити захворювання.
Будьте здорові!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
10.02.2023 року
Чому щеплення від пневмококової інфекції важливе?
Пневмококова інфекція – це група інфекційних захворювань людини, що викликаються пневмококом (Streptococcus pneumoniae), мають загальну поширеність, вражають переважно дитяче населення і проявляються різноманітними симптомами.
Пневмокок є збудником пневмококових пневмоній (до 70 % з усіх пневмоній), гострого середнього отиту (близько 25 % з усіх отитів), гнійного пневмококового менінгіту (5-15 % усіх бактеріальних менінгітів), ендокардитів (близько 3 %), плевритів, артритів, сепсису.
Пневмококова інфекція поширюється повітряно-крапельним шляхом, наприклад, при кашлі, особливо при тісному контакті. Найчастіше це трапляється взимку або ранньої весни. Інкубаційний період триває від 1 до 3 днів.
Найвищий рівень захворюваності на важкі пневмококові інфекції реєструється у дітей до 5 років і серед людей похилого віку (старше 65 років).
За даними Всесвітньої організації охорони здоров’я, щороку від цієї інфекції помирає близько мільйона дітей.
Єдиним способом запобігти хворобам, зумовленим пневмококом, є вакцинація.
В Україні наявні 2 вакцини для профілактики пневмококової інфекції- це Синфлорикс (Бельгія) та Превенар 13 (Велика Британія).
Синфлорикс захищає від 10 штамів (видів) пневмококу і містить нетипований штам Haemophilus influenzae. Вакцинація проводиться дітям з 6-ти тижнів до 5 років.
Превенар 13 захищає від 13 штамів пневмококу. Вакцинацію проводиться дітям з 6-ти тижнів, а також дорослим з груп ризику.
Синфлорикс або Превенар 13 можна вводити одночасно з інактивованими і живими вакцинами (крім БЦЖ) в будь-які терміни до чи після їх введення.
Схеми вакцинації залежать від віку, в якому був розпочатий курс щеплень, і рекомендацій виробника.
Зробити щеплення можна у сімейного лікаря. На жаль, щеплення від пневмокока не входить до гарантованих державою, тому їх доведеться оплатити власним коштом.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
10.02.2023 року
Корисні властивості прикарпатських ягід

Наша земля в усі пори року дає нам саме ті речовини, які роблять нас особливо міцними, витривалими, більш стійкими до хвороб. З давніх давен усі знають, що ягоди корисні для нашого організму та здоров’я. Окрім вітамінів і мінералів вони містять необхідні для кишківника клітковину й антиоксиданти, а також вони здатні сповільнювати процеси старіння.
![]() Взимку - це наші рідні ягоди: калина, шипшина та барбарис. Тому акцент зробимо в першу чергу на них. Після морозів ці ягоди накопичують в собі найбільшу концентрацію антиоксидантів, біологічно активних речовин, які зменшують запальні процеси, пов'язані з менш активним зимовим способом життя, хронічним стресом, зменшують руйнівні наслідки шкідливої їжі, мають протиракову дію, сприяють відновленню всіх клітин, позитивно впливають на роботу імунної та нервової систем.
Взимку - це наші рідні ягоди: калина, шипшина та барбарис. Тому акцент зробимо в першу чергу на них. Після морозів ці ягоди накопичують в собі найбільшу концентрацію антиоксидантів, біологічно активних речовин, які зменшують запальні процеси, пов'язані з менш активним зимовим способом життя, хронічним стресом, зменшують руйнівні наслідки шкідливої їжі, мають протиракову дію, сприяють відновленню всіх клітин, позитивно впливають на роботу імунної та нервової систем.
КАЛИНА
-
Наш символ незламності. Калина - єдина у своєму роді рослина. Її корисні властивості практично не мають аналогів. Ягоди калини багаті на вітаміни A, E, P, К, Р, а вітаміну С в них більше, ніж у лимонах. До речі, якраз вітамін С при стресах різного роду допомагає організму адаптуватися і не "зламатися". У калині містяться такі мікроелементи як ванадій, калій, кальцій, залізо, магній, марганець, молібден, натрій, цинк, фосфор.
-
Крім того, в ній присутні дубильні речовини, фітонциди, пектини. Пектини - це природній "детокс", поглинають все шкідливе та токсичне. Фітостерини запобігають утворенню атеросклеротичних "бляшок" та налипання їх на судини. За рахунок дубильних речовин, гіркот, органічних кислот - покращує травлення та засвоєння їжі.
![]() Джерело кверцитину, цинку, селену, та деяких амінокислот, які впливають на синтез гормонів, зокрема, гормонів щитовидної залози та наднирників, зменшують пошкодження кори наднирників, яке виникає при тривалому стресі. Нормалізує роботу серця, має протинабрякову та противірусну дію.
Джерело кверцитину, цинку, селену, та деяких амінокислот, які впливають на синтез гормонів, зокрема, гормонів щитовидної залози та наднирників, зменшують пошкодження кори наднирників, яке виникає при тривалому стресі. Нормалізує роботу серця, має протинабрякову та противірусну дію.
ШИПШИНА.
![]() Шипшина - це майже український аналог зеленого китайського чаю, але навіть кращий, оскільки містить багато різних катехінів (одного з найцінніших компонентів чаю). Вона також скарбниця вітаміну С, який підтримує синтез дуже важливого білка - колагену (а це здорові судини).
Шипшина - це майже український аналог зеленого китайського чаю, але навіть кращий, оскільки містить багато різних катехінів (одного з найцінніших компонентів чаю). Вона також скарбниця вітаміну С, який підтримує синтез дуже важливого білка - колагену (а це здорові судини).
![]() Настій із шипшини нормалізує рівень холестрину, покращує утворення та виділення жовчі, засвоєння жиророзчинних вітамінів, активує відновлення ушкоджених клітин, стимулює опірність організму до несприятливих факторів зовнішнього середовища.
Настій із шипшини нормалізує рівень холестрину, покращує утворення та виділення жовчі, засвоєння жиророзчинних вітамінів, активує відновлення ушкоджених клітин, стимулює опірність організму до несприятливих факторів зовнішнього середовища.
Шипшина очищає кровоносну систему, покращує обмін речовин, багата на вітаміни, застосовується при малокрів’ї, цинзі, при хворобах нирок і сечового міхура, печінки.
У коренях шипшини багато дубильних речовин, тому їх використовують в якості в’яжучого засобу. З насіння шипшини отримують масло, що містить жирні кислоти і вітаміни. Воно має протизапальні і ранозагоювальні властивості. Настій пелюсток добре тонізує і освіжає шкіру.
Шипшина використовується як загальнозміцнюючий, вітамінний та тонізуючий засіб, послаблює розвиток атеросклерозу, підвищує опірність організму при інфекційних захворюваннях.
БАРБАРИС
![]() Як і попередні ягоди, також багатий вітаміном С, пектинами, антоціанами та каротиноїдами (тому і всі вони мають червоний колір).
Як і попередні ягоди, також багатий вітаміном С, пектинами, антоціанами та каротиноїдами (тому і всі вони мають червоний колір).
![]() Містить речовину берберин, яка сповільнює розвиток атеросклерозу та утворення атеросклеротичних бляшок, живить кишечні бактерії, які виробляють протизапальні та протиракові речовини.
Містить речовину берберин, яка сповільнює розвиток атеросклерозу та утворення атеросклеротичних бляшок, живить кишечні бактерії, які виробляють протизапальні та протиракові речовини.
![]() Саме протиракова активність берберину добре вивчена (впливає на багато видів раку: меланома, лейкемія, гліобластома, рак кишечника, печінки та інші). Позитивно впливає на засвоєння глюкози, тому має антидіабетичну дію.
Саме протиракова активність берберину добре вивчена (впливає на багато видів раку: меланома, лейкемія, гліобластома, рак кишечника, печінки та інші). Позитивно впливає на засвоєння глюкози, тому має антидіабетичну дію.
![]() Для одержання користі достатньо жменю плодів помити, потовкти і залити гарячою водою (у пропорції 1:5), дати настоятися до охолодження води. Процідити і вживати кілька разів на день по пів склянки.
Для одержання користі достатньо жменю плодів помити, потовкти і залити гарячою водою (у пропорції 1:5), дати настоятися до охолодження води. Процідити і вживати кілька разів на день по пів склянки.
-
Особливо корисно випити пів склянки настою після їжі, в якій багато простих вуглеводів та жиру (випічка, солодощі, смажена їжа з борошняними виробами).
-
Одне застереження: не робити концентровані настої тим, у кого виразка шлунку, бо в ягодах багато органічних кислот.
![]() Смородина
Смородина
Вона містить найбільше макро- й мікро-елементів та багата на вітаміни С, Р і К. Смородина корисна при виразці шлунка, гастриті зі зниженою кислотністю шлункового вмісту, атеросклерозі, хворобах нирок, порушеннях обміну речовин. Для того, щоб підвищити імунітет організму, слід вживати свіжі або свіжозаморожені ягоди цілий рік, а не тільки в період вірусних захворювань.
![]() Малина
Малина
У ягодах містяться вітаміни С, B1, B12, PP, мідь, залізо, калій, клітковина, пектини. Малина містить саліцилову кислоту, що має жарознижуючу дію. Також вона знищує спори грибків і стафілококів та сприяє зниженню високої температури.
![]() Аґрус
Аґрус
Містить цілий комплекс корисних для організму нутрієнтів. Люди, які з’їдають у день хоча б жменю цих ягід, надійно захищені від авітамінозу. Залізо та інші речовини, що надходять в організм при споживанні аґрусу, оздоровлюють систему кровотворення.
![]() Чорниця
Чорниця
Уживання ягоди допомагає зберегти зір, зміцнює серцево-судинну систему, протидіє інфекційним захворюванням.
![]() Лохина
Лохина
Ягоди містять провітамін А, каротиноїди, вітаміни В1, В2, РР, аскорбінову кислоту, вітаміни К і Р. Регулярне споживання ягід сприяє регенерації шкіри, виробленню колагену, очищенню кровоносних судин від шкідливого холестерину.
![]() Обліпиха
Обліпиха
У ній містяться вітаміни B1, B2, B3, В6, B9. Також є і вітамін К, який корисний для обміну речовин та вітамін Р, що перешкоджає згортанню крові.
![]() Ожина
Ожина
Багата на антиоксиданти, що захищають наш організм від раку. Допомагає зміцнити нервову систему та протистояти стресам. Окрім вітамінів групи Р, ожина містить вітаміни А, В1, В2, Е, С і РР.
![]() Журавлина
Журавлина
Має протиракові та протизапальні властивості. Поліпшує апетит і травлення. Посилюється вироблення соків шлунку та підшлункової залози. Ягоди мають також сечогінну й бактерицидну дію, корисні при пієлонефриті.
Вживайте дари рідної землі ![]()
Будьте здорові!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
09.02.2023 року
ПАМ’ЯТКА НАСЕЛЕННЮ

ЯК ДІЯТИ ПІД ЧАС ЗЕМЛЕТРУСУ
Землетрус - це підземні поштовхи та коливання земної поверхні, які виникають внаслідок розривів у земній корі та передаються на велику відстань у вигляді пружних коливань. Землетруси можуть лише відчуватися людиною, а можуть руйнувати будинки і викликати інші стихійні лиха.
![]() Дії під час землетрусу:
Дії під час землетрусу:
![]() ● Зберігайте спокій, уникайте паніки.
● Зберігайте спокій, уникайте паніки.
![]() ● Дійте негайно, як тільки відчуєте коливання ґрунту або споруди. Головна небезпека, яка вам загрожує - це предмети і уламки, що падають.
● Дійте негайно, як тільки відчуєте коливання ґрунту або споруди. Головна небезпека, яка вам загрожує - це предмети і уламки, що падають.
![]() ● Швидко залишіть будинок та відійдіть від нього на відкрите місце, якщо ви знаходитесь на першому - другому поверсі.
● Швидко залишіть будинок та відійдіть від нього на відкрите місце, якщо ви знаходитесь на першому - другому поверсі.
![]() ● Негайно залишіть кутові кімнати, якщо ви знаходитесь вище другого поверху.
● Негайно залишіть кутові кімнати, якщо ви знаходитесь вище другого поверху.
![]() ● Станьте в отворі внутрішніх дверей або у кутку кімнати, подалі від вікон і важких предметів.
● Станьте в отворі внутрішніх дверей або у кутку кімнати, подалі від вікон і важких предметів.
![]() ● Не кидайтесь до сходів або до ліфта, якщо ви знаходитесь у висотній споруді вище п'ятого поверху. Вихід зі споруди найбільш буде заповнений людьми, а ліфти вийдуть з ладу.
● Не кидайтесь до сходів або до ліфта, якщо ви знаходитесь у висотній споруді вище п'ятого поверху. Вихід зі споруди найбільш буде заповнений людьми, а ліфти вийдуть з ладу.
![]() ● Вибігайте з будинку швидко, але обережно. Остерігайтесь уламків, електричних дротів та інших джерел небезпеки.
● Вибігайте з будинку швидко, але обережно. Остерігайтесь уламків, електричних дротів та інших джерел небезпеки.
![]() ● Віддаліться від високих споруд, шляхопроводів, мостів та ліній електропередачі.
● Віддаліться від високих споруд, шляхопроводів, мостів та ліній електропередачі.
![]() ● Зупиніться, якщо ви їдете автомобілем, відчиніть двері та залишайтесь у автомобілі до припинення коливань.
● Зупиніться, якщо ви їдете автомобілем, відчиніть двері та залишайтесь у автомобілі до припинення коливань.
![]() ● Перевірте чи немає поблизу постраждалих, сповістіть про них рятувальників та, по можливості, надайте допомогу.
● Перевірте чи немає поблизу постраждалих, сповістіть про них рятувальників та, по можливості, надайте допомогу.
Богородчанський відділ ДУ «Івано-Франківський ОЦКПХ МОЗ»
06.02.2023 року
Увага! Переохолодження

Попереду тиждень низьких температур, саме тому зараз важливо берегтися від переохолоджень. Переохолодження виникає тоді, коли температура тіла людини падає до 35°C. Найчастіше воно виникає внаслідок впливу холодної погоди або занурення в холодну воду. Переохолодження може настати, якщо ви перебуваєте в приміщенні, температура якого нижче 10°C. Зневоднені чи фізично виснажені люди є найбільш вразливою групою.
Ознаки та симптоми гіпотермії (переохолодження) зазвичай з’являються повільно і можуть включати:
-
озноб;
-
нечітку мову або бурмотіння;
-
повільне, поверхневе дихання;
-
слабкий пульс;
-
незграбність або відсутність координації;
-
сонливість або дуже низький рівень енергії;
-
сплутаність свідомості або втрату пам’яті;
-
втрату свідомості;
-
яскраво-червону, холодну шкіру.
Що робити при переохолодженні:
-
Якщо перебуваєте на вулиці, негайно зайдіть у приміщення. Якщо це неможливо, постарайтеся захистити від вітру шию та голову.
-
Якщо ваші речі змокли, якомога швидше перевдягніться у сухі.
-
Якщо потрібне подальше утеплення, робіть це поступово. Наприклад, прикладайте теплі сухі компреси до центру тіла — шиї, грудей і паху. Якщо використовуєте пляшки з гарячою водою, спочатку загорніть їх в рушник, щоб не обпектися.
-
Вживайте теплі безалкогольні напої з цукром.
-
Більше рухайтесь, робіть вправи ногами та руками, щоб сприяти відновленню кровообігу.
Чого не варто робити при гіпотермії:
-
Не намагайтесь зігрітися занадто швидко, наприклад, за допомогою обігрівача чи гарячої ванни.
-
Не намагайтеся зігріти руки і ноги, розтираючи їх. Нагрівання або масаж кінцівок у стані переохолодження може спричинити навантаження на серце і легені.
-
Не вживайте алкоголь і сигарети. Перший перешкоджає процесу зігрівання, а другі — кровообігу, необхідному для зігрівання.
Тому взимку, коли настають морози, варто тепло вдягатись. Бажано це робити шарами, починаючи з одягу, створеного з легкої шерсті, поліестеру або поліпропілену. Не носіть бавовну в холодну погоду, адже вона вбирає вологу і утримує її біля тіла, від чого стає ще холодніше.
Наступний шар одягу може бути з флісу, шерсті або мікрофібри. Обираючи останній шар, наприклад, куртку, послуговуйтесь практичними міркуваннями, а не модою. Одяг цього шару повинен бути з тканини, що водночас пропускає повітря і не пропускає дощ і вітер.
Якщо ви знаєте про погіршення погодних умов, не забувайте про шапку, рукавички, шарф, можливо, спеціальну захисну маску для обличчя, теплі шкарпетки та водонепроникне взуття.
Ми всі добре знаємо, що краще запобігти виникненню проблеми, ніж потім її вирішувати.
Будьте уважні до себе та своїх близьких, подбайте про своє здоров’я!
Завідувач відділення
епіднагляду (спостереження)
за неінфекційними захворюваннями Лілія Концур
02.02.2023 р.
НИЗЬКИЙ РІВЕНЬ ВАКЦИНАЦІЇ - ШЛЯХ ДО СПАЛАХУ
Декілька років тому по всій території України спостерігалися численні спалахи кору. Це стало можливе через низький рівень вакцинації населення від цієї інфекції. Наслідки відомі: за період спалаху (2017- 2019 р.р) на кір захворіли більше 110 тисяч людей, 39 осіб - померли.
Наслідки можливого спалаху дифтерії можуть бути набагато серйознішими. За статистикою, серед тисячі хворих на кір помирає одна людина, а від дифтерії - від 50 до 100 смертей на тисячу інфікованих.
В Україні за період з 2011 по 2022 рік зафіксували 66 випадків захворювання на дифтерію. Востаннє епідемія дифтерії в Україні була в 90-х роках ХХ сторіччя. Тоді через низьке охоплення дітей вакцинацією та відсутністю ревакцинації у дорослих, захворіли близько 20 тисяч людей, 696 із них померли.
Зараз рівень охоплення плановими щепленнями проти дифтерії, правцю та кашлюку дітей до 1 року становить менше 70%. Лише незначний відсоток дорослих мають ревакцинацію проти дифтерії та правця, яку повинні проходити кожні 10 років.
Отже, нагадуємо: дифтерія - це гостре інфекційне захворювання дихальних шляхів. Збудник дифтерії передається повітряно-крапельним шляхом або через предмети побуту, якими користувався хворий.
Інкубаційний період захворювання (від моменту проникнення збудника до початку симптомів) – від 3 до 10 днів.
Симптоми хвороби:
-
біль у горлі; підвищена температура;
-
наліт на мигдаликах сірого кольору;
-
осиплість голосу;
-
ускладнене дихання та ковтання;
-
набряк слизової оболонки носоглотки;
-
збільшення лімфатичних вузлів.
Дифтерія найчастіше проявляється утворенням щільної плівки та набряку слизових оболонок, що блокує дихальні шляхи і часто призводить до смерті. Токсичне ураження серцево-судинної та нервової систем і вторинні інфекції можуть мати летальні наслідки.
Форми захворювання: дифтерія носа, дифтерія глотки, гортані і трахеї, дифтерія шкіри.
Важливо своєчасно діагностувати хворобу. Адже за своїми клінічними проявами вона схожа на ангіну та інфекційний мононуклеоз. Якщо ви помітили в себе або рідних такі ознаки, не легковажте і не списуйте все на звичайну застуду, а негайно зверніться до лікаря.
Пацієнтів із симптомами дифтерії слід лікувати в інфекційному стаціонарі. Всі тісні контакти повинні перебувати під щоденним спостереженням медиків протягом семи днів з дати останнього контакту з хворим на дифтерію.
ЯК І КОЛИ ВАКЦИНУВАТИСЯ ВІД ДИФТЕРІЇ?
Єдиний спосіб захиститися від дифтерії і запобігти розвитку небезпечних ускладнень – вакцинація.
Дітям роблять щеплення вакциною АКДП у 2, 4 та 6 місяців. У 18 місяців проводиться ревакцинація, згодом ревакцинацію проводять у 6 років вакциною АДП, наступну у 16 років — АДП-М.
Дорослі ж повинні отримувати щеплення кожні 10 років. Тобто якщо востаннє ви робили щеплення у 16, то першу ревакцинацію слід зробити в 26 років, другу - у 36 і так далі.
Якщо доросла людина або дитина старша 7 років раніше не вакцинувалися від дифтерії і правця, необхідно отримати як мінімум три дози вакцини АДП-М – спочатку перша доза, через місяць – друга, через 6 місяців після другої – третя.
Метою щеплення є створення антитоксичного імунітету проти дифтерії. Імунітет запобігає важкому перебігу хвороби та поширенню захворювання. Для колективного імунітету необхідно, щоб 95% населення отримали щеплення від хвороби.
На сьогодні всі заклади охорони здоров’я забезпечені вакциною проти дифтерії в достатній кількості. Це комплексна вакцина проти дифтерії, правцю і кашлюка, або проти дифтерії і правцю.
Приходьте до пунктів щеплень в закладах охорони здоров’я!
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
02.02.2023 р.
Підготуйтесь до холодів заздалегідь !

Зима цього року для України буде надскладною. Російські обстріли об’єктів критичної інфраструктури, ймовірно, продовжаться, тому українці ризикують залишитися без опалення.
Ось декілька порад, які допоможуть пережити зимові холоди, якщо з опаленням все ж таки виникнуть проблеми.
Теплий одяг.
Вдягатися тепліше – проста, але надзвичайно дієва порада. Особливо ефективно справляється з теплоізоляцією багатошаровий одяг. У якості нижнього шару можна використати термобілизну, яка виготовлена зі щільної та еластичної тканини. Така білизна добре відводить вологу зі шкіри, тим самим не даючи організму переохолоджуватися. Для верхнього шару одягу підійдуть светри, джемпери та кофти, бажано з натуральних матеріалів, тобто вовни або бавовни. Обов’язково слід подбати про теплі шкарпетки (знову ж таки, перевагу краще віддавати натуральним матеріалам) та капці з утепленими устілками. Якщо ноги будуть у теплі, то й решту організму буде зігріти значно простіше.
Теплі ковдри та пледи.
Зігрітися в ліжку при відсутності опалення допоможуть теплі ковдри з перини чи пуху. Для створення теплоізоляційного шару можна навіть покласти декілька таких ковдр одна на одну. Якщо у вас сидяча робота, можна придбати спеціальний плед з рукавами, який набагато зручніший, ніж багато шарів одягу або звичайних пледів.
Утеплення стін та підлоги.
Килими в наш час на стіни майже ніхто не вішає, адже це виглядає неестетично та здається анахронізмом. Проте килими у "бабусиних" квартирах не тільки відігравали роль елемента декору, а й забезпечували непогану теплоізоляцію. Аби не завішувати килимами всю кімнату, визначте яка зі стін промерзає найсильніше, та завісьте хоча б її. За допомогою килима також можна утеплити підлогу. Найкраще підходять для обігріву килими, які покривають велику площу та мають високу щільність. Обирати слід килим з повсті – він ефективніше блокуватиме холодне повітря, що надходить у приміщення через щілини у підлозі.
Утеплення вікон та дверей.
Чимало тепла оселя втрачає через шпарини у дерев’яних віконних рамах та двері, що нещільно зачиняються. Краще за все замінити вікна на сучасні склопакети, але якщо немає такої можливості, необхідно подбати про їх утеплення. Шпарини можна заклеїти ущільнювачами, клейкими паперовими стрічками чи навіть звичайним скотчем.
Шпарини між дверми та стіною також можна закрити за допомогою монтажної піни, нагельних рейок, ущільнювача, вирівнювача порогу, тощо. В ідеалі двері мають бути подвійними – зовнішні для захисту, а внутрішні – для теплоізоляції. Так ваше помешкання втрачатиме на 15% тепла менше у зимовий період.
Відкривайте штори в сонячні дні. Сонячні промені гріють навіть за мінусової температури. Вночі слід щільніше закривати вікна не лише шторами, а і пледами, ковдрами тощо.
Користуйтесь грілками: за 20 хвилин до сну її, максимально гарячу, слід класти посеред ліжка, а укладаючись спати перемістити в район ступнів.
Гарячі напої та ситна їжа.
Подбайте про наявність та наповнення термоса з гарячою водою. Він стане в нагоді й під час можливого відключення електроенергії. Такі напої, як трав’яний чай з імбиром, відвар шипшини, какао, гарячий шоколад та тепле молоко з медом, не тільки добре зігрівають, а й надають організму чимало енергії. В свій раціон також потрібно додати більше ситних м’ясних страв, адже калорії – це енергія, а енергія – це тепло. Страви слід приправити чорним та червоним перцем, куркумою, часником та мускатним горіхом – вони дещо підвищать температуру тіла.
Завідувач відділення епідеміологічного
нагляду (спостереження) та контролю
за неінфекційними захворюваннями Лілія КОНЦУР
01.02.2023 р.
Стафілококова інфекція
Стафілококи - рід бактерій родини Staphylococcaceae, який включає як умовно-патогенні види, так і класичні патогенні мікроорганізми. Умовно-патогенні мікроорганізми в звичайних обставинах загрози не становлять (імунна система людини легко з ними справляється і лікування вони не вимагають). Але за наявності сприятливих умов умовно-патогенні представники роду викликають стафілококову інфекцію. Патогенні види стафілококів можуть стати причиною інфекції навіть у здорової людини.
Деякі з цих захворювань загрози не становлять, інші - здатні привести навіть до летального результату.
Види стафілококових інфекцій
Стафілокок може вражати шкірні покриви, порожнину рота і дихальні шляхи, шлунково-кишковий тракт, оболонки мозку, очі, суглоби, слизові оболонки сечовивідних шляхів. Потрапляючи у відкриті рани, стафілокок може стати причиною гнійних запалень, сепсису та інших ускладнень.
Найбільш небезпечними вважаються штами золотистого стафілококу. Пов'язано це з його надзвичайною поширеністю, високою здатністю до виживання навіть в умовах термічної і хімічної обробки, а також схильністю до формування стійкості до антибактеріальних препаратів.
Найбільший ризик зараження - від пацієнтів з відкритими вогнищами інфекції (рани, фурункули, карбункули), стафілококовими інфекціями верхніх дихальних шляхів (бронхіт, ангіна, фарингіт), травної системи (гастроентероколіт, ентероколіт).
Стафілокок передається повітряно-крапельним, контактним і фекально-оральним шляхом.
Ознаки та причини стафілококу.
Зазвичай, стафілококова інфекція виникає на тлі інших чинників, що пригнічують імунітет:
-
вірусні захворювання (ВІЛ, гепатит, герпес та ін.);
-
онкологічні захворювання;
-
рани або опіки;
-
розлади травної системи;
-
ендокринні захворювання і т. д.
Симптоми стафілококового ураження:
-
температура тіла 38° С і вище;
-
гнійні запалення;
-
висип або лущення на шкірі;
-
нудота, блювота, діарея;
-
м'язові болі;
-
зниження артеріального тиску
Основні інфекційні захворювання, викликані стафілококом: стафілококова пневмонія, стафілококова ангіна, бактеріємія, ендокардити, артрити, гнійничкові запалення та інфекції (імпетиго, фурункульоз, фолікуліт, сикоз, карбункул), харчові токсикоінфекції, остеомієліти, інфекції очей, інфекції сечовивідної системи, ячмінь, гідраденіт, піодермія, ранові інфекції, як ускладнення - перитоніти.
При важкому стафілококовому ураженні може розвинутися токсичний шок. За відсутності адекватного лікування стафілококової інфекції, вона може поширюватися на інші органи, створюючи вторинні вогнища запалення.
Ускладнені інфекції лікувати набагато складніше і довше, тому за наявності симптомів потрібно відразу звертатися до лікаря.
Діагностика та лікування стафілококової інфекції
Для діагностики стафілококової інвазії проводиться загальний аналіз крові і сечі, бактеріологічне дослідження слизових оболонок ротової порожнини або носа, шкіри, тканин з ран або гнійників, мокротиння, калу.
За важких, генералізованих форм стафілококової інфекції призначають бакпосів крові, сечі, жовчі і т. д.
Лікування стафілококової інфекції полягає в поєднанні антибіотиків та інших медичних засобів, в залежності від локалізації запального процесу. Наприклад, при стафілококовому ураженні в горлі, призначається обробка слизової антисептиками (наприклад, хлорофіліптом), імуностимулюючі препарати, стафілококовий бактеріофаг.
Одночасно з медикаментозним лікуванням, необхідно застосовувати санітарно-гігієнічні заходи, спрямовані на недопущення поширення інфекції:
-
дезінфекція предметів побуту;
-
вологе прибирання приміщень;
-
споживання свіжої та якісної їжі, чистої води;
-
дотримання правил особистої гігієни і т. д.
Діагностика стафілококових інфекцій відбувається на підставі клінічної картини з урахуванням відомостей, які сповістив пацієнт. У всіх випадках діагноз необхідно підтвердити бактеріологічним дослідженням.
На базі мікробіологічної лабораторії нашої установи можна провести бактеріологічне дослідження на стафілококову інфекцію з визначенням чутливості до антибіотиків ( вартість 278 грн 02коп.)
за адресою смт.Богородчани вул.Петраша,8 Богородчанського відділ
ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб Міністерства охорони здоров’я України»
кон.тел. (067)7082601- Лапко Лілія Ярославівна
Бактеріолог мікробіологічної
лабораторії Оксана ПИЛИПІВ
31.01.2023 р.

Гігієна ротової порожнини — це те, що нас навчають з дитинства. Від стану ротової порожнини залежить здоров’я нашого організму в цілому. Здорові зуби – це не просто складова привабливої зовнішності та гарного самопочуття. Це ще і запорука повноцінного харчування і розбірливої мови.
«Людина риє могилу своїми зубами» - писав Гіпократ.
Більшість лікарів назвали три основні фактори здоров'я зубів: гігієна, правильне харчування та регулярні огляди.
Між регулярними візитами до стоматолога кожен із нас має дотримуватися простих рекомендацій, що значно зменшує ризик розвитку карієсу, пародонтиту та інших захворювань ротової порожнини.
До них відносяться:
- Двічі на день чистіть зуби зубною щіткою і щодня прочищайте міжзубні простори зубною ниткою
- Дотримуйтеся збалансованого режиму харчування, обмежуючи проміжні закуски між основними прийомами їжі
- Використовуйте продукти для догляду за ротовою порожниною із вмістом фтору, у тому числі й зубну пасту із вмістом фтору
- Полощіть рот ополіскувачами із вмістом фтору, дотримуючись рекомендацій Вашого стоматолога.
Неправильне чищення зубів
Неякісне чищення може призвести до утворення нальоту, через що може розвинутися карієс.
Чистити зуби необхідно не лише вранці, а й увечері. До того ж, зуби ввечері гірше очищаються за рахунок рідини та твердої їжі, тому що до кінця дня ми їмо та п'ємо, як правило, набагато менше. А якщо немає повноцінного чищення, то утворюватиметься наліт, який потім перетвориться на карієс.
Важливо правильно підібрати зубну щітку. 50% стоматологів використовують звичайну зубну щітку. Найважливіше — вона не повинна бути із жорсткою щетиною, яка дратує ясна та пошкоджує емаль.
Існують загальні правила:
-
Щетина має бути виготовлена зі штучного волокна. На натуральній щетині накопичуються бактерії.
-
Дорослим слід вибирати щітки середньої жорсткості. Дуже м'яка щетина призначена для дітей віком до 5 років, м'які щітки підходять для дітей віком від 5 до 12 років, а жорсткі та дуже жорсткі без рекомендації лікаря використовувати не можна, оскільки вони можуть травмувати ясна.
-
Зубні щітки слід регулярно міняти, як мінімум через 2-3 місяці.
-
Крім зубної щітки потрібно використовувати зубну нитку. Вона дозволить краще очищати зуби у важкодоступних місцях.
Шкідливі перекушування
За словами експертів, часті перекушування, особливо ті, у складі яких міститься багато цукру, - шкідливі для зубів. Солодку їжу дуже люблять бактерії. Переробляючи її, вони виділяють кислоту, яка псує тканини зуба. Тому після кожного прийому їжі потрібно чистити зуби, ополіскувати рот або хоча б випивати склянку води.
Багато води, менше газування
Ні для кого не секрет, що потрібно пити достатню кількість води. Це корисно не тільки для здоров'я загалом, а й для ротової порожнини.
У газованій воді міститься вуглекислий газ. У великій кількості він згубний для нашого організму. Крім того, в газованій воді міститься цукор (або його замінники) та кислота (лимонна). Всі ці інгредієнти можуть призвести до збільшення чутливості зубів, руйнування емалі тощо.
Кава та вино
Темний колір та висока кислотність цих напоїв може зіпсувати відтінок зубів. Тому намагайтеся якомога рідше використовувати каву та вино.
Шкідливі звички
Коли ви курите, відкриваєте пластикові упаковки зубами, кусаєте кінчик олівця чи льоду в холодних напоях – все це псує тканини зубів і може призвести до неправильного прикусу.
Профілактика захворювань ясен
Практично у будь-якому віці можуть виникнути захворювання ясен, проте найбільш розповсюджені вони серед дорослого населення.
Саме тому необхідно звернутись до лікаря-стоматолога, якщо ви помітили хоча б один із наступних симптомів:
-
набряк чи збільшення, почервоніння чи болючість ясен;
-
ясна кровоточать під час чистки зубів;
-
довжина зубів візуально збільшилась за рахунок опущення ясен;
-
з'явилися більші проміжки між зубами;
-
змінилось звичне змикання зубів під час жування;
-
наявні гнійні виділення з пародонтальних кишень;
-
існує постійний неприємний присмак та неприємний запах в роті.
Щоб уникнути таких проблем та зберегти здоров’я ясен і зубів, лікарі рекомендують проводити професійну гігієну 1- 2 рази на рік.
Варто пам’ятати, що як би ретельно та часто ви не чистили зуби самостійно, ця процедура не може замінити професійної гігієни, де використовуються професійне обладнання та спеціалізовані засоби.
На сьогоднішній день провідним напрямком медицини, і стоматології в тому числі, є профілактика, адже доведено, що запобігти самому захворюванню є значно легше і менш витратно, ніж його лікувати.
Начальник відділу Валентина ЛЕВИЦЬКА
25.01.2023 р.
Карієс у дитини
Звідки з’являються в дитини карієсогенні бактерії? Звичайно, їх джерелом є дорослі або діти з найближчого оточення дитини.
На жаль, в Україні рівень стоматологічного здоров’я дітей досить низький. Так, серед дітей віком 12 років поширеність карієсу зубів становить 72,3% .
Велике занепокоєння викликає також поширеність карієсу зубів у дітей перших трьох років життя. Так, у дітей віком 1 рік вона становить 10-15%, 2 роки – 45-55%, 3 роки – 75-87%,отже діти у 3 роки мають уже 5-6 уражених зубів.
Важливу роль у формуванні карієсу зубів відіграють бактерії, переважно стрептококи: Streptococcus mutans, S. sanguis, S. salivarius, S. milleri, Lactobacillus, Actinomyces viscosus, S. sobrinus, S. mitis; деякі види Lactobacillus; гриби роду Candida. При цьому тяжкість каріозного процесу залежить від активності мікрофлори. Дослідження показують : якщо рівень Streptococcus mutans у слині матері становить 100 тис. КУО/мл, то в слині дитини він становитиме 1000 КУО/мл.
S. mutans має домінуюче значення у формуванні карієсу. Цей мікроорганізм найкраще метаболізує сахарозу, внаслідок чого швидко підвищується рівень молочної кислоти, середовище стає кислим, тим самим погіршуються умови для розвитку інших бактерій. Крім того, S. mutans виробляє адгезини, тому є найбільш активним у створенні зубної біоплівки.
Результати низки досліджень показують, що деякі мікроорганізми створюють власну «компанію» з іншими бактеріями, в якій комфортно проживають. Так, S. mutans співіснує з грибами роду Candida (збудник кандидозу), Porphyromonas gingivalis (збудник швидкопрогресуючого пародонтиту дорослих) та іншими, з якими утворює небезпечну та агресивну асоціацію. Якщо в пацієнта виявляється один з перерахованих вище мікроорганізмів, найімовірніше, наявна і решта сусідів.
Інфікування дитини карієсогенною флорою є:
- проблемою перших трьох років життя дитини,
- наслідком низької особистої та недостатньої професійної (стоматологічної) гігієни батьків;
- наслідком порушень правил гігієни посуду та харчування дитини, які легко виправити.
Отже, метою первинної профілактики є запобігання інфікуванню дитини. Необхідно привчати дитину змалечку чистити зуби. Вибирайте правильну щіточку. Дуже м'яка щетина призначена для дітей віком до 5 років, м'які щітки підходять для дітей віком від 5 до 12 років.
Профілактику карієсу потрібно починати не в 3 роки, коли дитина вже має зуби і вперше потрапляє до стоматолога, а значно раніше.
Методами вторинної профілактики стоматологічних захворювань є:
- ефективна гігієна посуду та ретельний вибір продуктів харчування,
- щоденна гігієна порожнини рота всієї родини ,
- регулярна стоматологічна професійна гігієна.
Це ті базові методи, які дозволяють запобігти інфікуванню дитини.
Наявність стоматологічних захворювань у людини створює резервуар умовно-патогенної мікрофлори, яка здатна зумовити серйозні соматичні захворювання. Тобто соматичне здоров’я дитини безпосередньо пов’язане зі стоматологічним.
Бактеріолог мікробіологічної
лабораторії Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Леся СКРИПНИК-ПЕТРУНИШИН
20.01.2023 р.
Краса чи небезпека

Усім відома фраза – «зустрічають по вигляду». Кожна людина повинна звертати увагу на свою зовнішність. Тому практично ніхто не обходиться без послуг перукаря. Але ці послуги повинні бути не тільки якісні, але і безпечні для здоров’я, бо прирівнюються до медичних маніпуляцій.
Як захистити себе від небажаних захворювань при відвідуванні перукарень ( салонів краси)? Такі заклади є потенційно небезпечними щодо ризику зараження стафілококовими, стрептококовими, грибковими інфекціями, гепатитами В,С, ВІЛ та іншими захворювання.
Стафілокок, стрептокок – найпоширеніші інфекції. Якщо на шкірі голови, обличчя є мікротравми, заразитися можна у перукарні, після розчісування інфікованим гребінцем, гоління.
Бородавки не так небезпечні, але вносять у життя незручності. Бородавки – це вірусне захворювання. Вірус може проникати через ранки і подряпини.
Грибкові захворювання можна підхопити, в тому числі, і в манікюрному чи педікюрному кабінетах.
Педикульозом та коростою можна заразитися через предмети загального користування (рушники або гребінці). І, мабуть, найнебезпечніше, що через травми (подряпини, рани) шкіри в організм можуть проникнути збудники таких інфекцій, як гепатит B і C, ВІЛ.
Майстру також необхідно обов’язково пам’ятати, що і клієнти можуть бути безсимптомними носіями збудників різних інфекцій.
При підозрі на інфекційні шкірні захворювання волосся, нігтів у відвідувачів (висипання, плями, злущування шкіри та ін.), майстер має право обслуговувати клієнта після подання документа з відповідної лікувальної медичної установи щодо незаразності захворювання.
Тому, щоб не заразити когось і не заразитись самому, при виконанні клієнтам процедур необхідно суворо дотримуватися запобіжних заходів:
- перед початком роботи з кожним відвідувачем майстер повинен вимити руки з милом;
- покрити клієнта чистим пеньюаром, підкласти підкомірець, який змінюється після кожного клієнта (одноразовий);
- персонал закладу повинен мати не менше 2-х комплектів інструментів для почергового їхнього знезаражування з дотриманням терміну експозиції та стерилізації. Для цього перукарня повинна бути забезпечена стерилізатором, або засобами, призначеними для стерилізації інструментів, що мають сертифікат відповідності і дозволені до застосування Міністерством охорони здоров'я України. Стерилізація проводиться згідно з інструкцією із використання, затвердженою МОЗ України.
- перед проведенням хімічної завивки і фарбуванням волосся майстер зобов’язаний з’ясувати у клієнта наявність алергічних реакцій на хімічні препарати. У тому випадку, якщо вони у нього відмічалися раніше, а також якщо клієнту виконують такі процедури вперше, майстер зобов’язаний зробити клієнту біологічну пробу на чутливість, змастивши невелику ділянку шкіри за вухом або на ліктьовому згині відповідним хімічним розчином. Виникнення почервоніння за 5-10 хвилин вказує на те, що проводити завивку або забарвлення волосся цією речовиною даному клієнту не можна.
- кушетки для масажу перед обслуговуванням наступного клієнта повинні накриватися чистим простирадлом, що не використовувалося.
Також кожен майстер повинен регулярно проходити періодичні медичні огляди та гігієнічне навчання.
Наявність у перукарні комах та гризунів не допускається.
Всім, хто користується перукарськими послугами, необхідно звертати увагу на якість та безпеку обслуговування. Гарантування щоденної безпеки майстра і клієнта - це відповідальність. І таке відповідальне ставлення може бути своєрідною «візитною карткою» вашого закладу.
При відвідуванні перукарень та салонів не будьте байдужими до свого здоров’я.
Завідувач мікробіологічної лабораторії
Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Лілія ЛАПКО
20.01.2023 р.
Кава. Задоволення чи ризик для здоров’я.

Еспресо, лате, арабіка – ці слова відомі практично кожній людині. Історія кави як напою налічує тисячі років. За статистикою, у світі щодня випивають 2,5 мільярда чашок кави. І майже стільки ж років люди сперечаються про її користь, шкоду і корисну дозу. Вчені стверджують, що користь кави однозначно перевищує шкоду – якщо, звичайно, не пити її літрами. Кава містить чимало корисних речовин: калій, магній, кальцій, фосфор, вітаміни, органічні кислоти і кофеїн.
Кава має чимало інших корисних властивостей:
-
знижує ризик розвитку цукрового діабету 2 типу при частому вживанні, нормалізує рівень цукру в крові;
-
на короткий час покращує пам'ять і уважність, підвищує настрій;
-
знижує ризик розвитку хвороб Альцгеймера і Паркінсона, деменції, раку молочної залози, цирозу печінки;
-
полегшує головний біль, ефективна при мігрені;
-
покращує спортивні результати.
Кава є запорукою бадьорості зранку.
Чи можна пити її натщесерце без шкоди для здоров'я?
Думки різні, але підтвердження про шкідливість ранкової кави нема. Кава дійсно стимулює виділення шлункового соку. Проте кислотність напою - ph 5, а шлункового соку - 1-2. Чим менше число - тим кисліше середовище.
Тому кава натщесерце не шкідливо.
Існують міфи про шкідливість кави, які варто спростувати:
Спричиняє безсоння
Побутує думка, що кава, яку ви споживаєте до обіду, здатна викликати безсоння. Так, цей напій містить сильний стимулятор - кофеїн, але він виводиться з організму протягом 4-7 годин. Тому, якщо вип'єте кави о 15-тій, вона не позбавить вас сну вночі.
Зневоднює організм
Кофеїн справді має сечогінні властивості. Але ж каву готують на воді, відповідно вона поповнює водний баланс організму й нейтралізує дію кофеїну. Тому хвилюватися стосовно зневоднення не потрібно.
Викликає захворювання серця
Якщо випиваєте до трьох філіжанок кави на добу - будьте спокійні, вона суттєво не нашкодить здоров'ю. Проте може на деякий час підвищити тиск, але не стати причиною збільшення рівня холестерину чи серцево-судинних хвороб.
Сприяє схудненню
Кава притуплює апетит і може трохи прискорити метаболізм. Але нема доказів того, що вона сприяє схудненню.
Шкодить зубам і яснам
Вчені дослідили, що кава не лише не несе шкоди для зубів, а й навпаки зміцнює їх, перешкоджаючи виникненню тріщин у зубах.
Кава без кофеїну. Шкода чи користь?
Немає жодних доказів того, що вживання кави без кофеїну шкідливе для здоров'я, і вона може навіть мати деякі переваги. Наводимо висновки деяких досліджень:
-
Виявлено зв'язок між вживанням кави без кофеїну і зниженням ризику смерті від серцево-судинних захворювань.
-
Антиоксиданти, що містяться в звичайній каві та каві без кофеїну, дуже ефективні в нейтралізації вільних радикалів, що знижує окисний стрес і допоможе запобігти захворюванням серця, раку і діабету 2-го типу.
-
Крім антиоксидантів, кава без кофеїну також містить певну кількість поживних речовин. Одна чашка звареної кави без кофеїну забезпечує 2,4% рекомендованої добової норми магнію, 4,8% – калію і 2,5% – ніацину, або вітаміну B3 (РР).
Кому краще пити каву без кофеїну?
Кава без кофеїну може бути хорошою альтернативою звичайній каві для людей, чутливих до кофеїну. Вагітні жінки, підлітки і люди, які вживають певні ліки, також мають віддавати перевагу каві без кофеїну.
Однак, деякі з корисних ефектів звичайної кави безпосередньо пов'язані з кофеїном, тому кава без кофеїну тут поступається. Серед них такі:
-
Поліпшення настрою, реакції, пам'яті та розумових функцій.
-
Підвищена швидкість обміну речовин.
-
Зниження ризику легкої депресії у жінок.
Як правильно готувати каву?
У результаті досліджень вчені помітили зв'язок між способом заварювання кави, серцевими нападами та тривалістю життя.
Найшкідливішою є нефільтрована кава та кава, заварена просто в чашці. У такій міститься багато речовин, що підвищують холестерин. Їх там у 30 разів більше, ніж у фільтрованій.
А найкорисніша - кава, приготовлена способом одноразового протоку гарячої води через шар меленої кави, що є на фільтрі. Помірне вживання такого напою зменшує ризик смерті від серцево-судинних хвороб.
Найшкідливішою кава стає тоді, коли гуща надовго залишається в гарячій воді. Тому не варто захоплюватися кавою- еспресо, капучино, по-турецьки та кавою, завареною у френч-пресі.
Також вчені наголошують на тому, що кофеїн збуджує нервову систему. Тому надмірне споживання кави може викликати тривогу, тремор, підвищення тиску, прискорене серцебиття.
Кава з вершками. Чи корисна така кава?
Більшість звичайних вершків для кави виготовляються з довгого списку інгредієнтів, включаючи воду, цукор, олію, стабілізатори та ароматизатори. Молоко або вершки часто додають у такий продукт у невеликих кількостях, а кремоподібний смак в основному створюється за рахунок олії.
Якщо ви часто готуєте каву вдома, крапля вершків навіть допоможе здоровій дієті. Крім того, вершки для кави, що містять деяку кількість корисного жиру, можуть допомогти уповільнити всмоктування кофеїну. Це полегшує роботу надниркових залоз і призводить до більш збалансованої енергії, - вважають фахівці в галузі функціональної медицини.
Кава має кілька суворих протипоказів.
Не можна пити напій при:
-
виразці шлунка;
-
захворюваннях нирок і дванадцятипалої кишки;
-
аритмії;
-
діареї;
-
циститі;
-
вагітності (кофеїн збільшує ризик передчасних пологів і народження дітей з відхиленнями).
Скільки чашок кави можна пити в день
Дорослій людині рекомендується вживати не більше 400 мг кофеїну в день. Кава середньої міцності без молока містить приблизно 100 мг кофеїну. Тому денною нормою вважається 3-5 чашок напою в залежності від міцності. Розчинна і необсмажена кава вважаються менш міцними.
Смакуйте кавою на здоров’я!
Начальник відділу Валентина ЛЕВИЦЬКА
17.01.2023 р.
Пліснява та грибок на стінах – загроза для здоров’я людини

Пліснява та грибки на стінах, стелі, підвіконнях у виробничих, санітарно-побутових та інших допоміжних приміщеннях на підприємствах, установах, організаціях – не тільки неприємне явище, але і пряма загроза для здоров’я працівників. Тому, плісняву та грибок необхідно видалити як можна скоріше.
Найбільш розповсюдженими причинами появи плісняви та грибків є:
-
Промерзання зовнішніх стін.Причиною промерзання стін може бути порушення технологічного процесу при будівництві або утепленні стін. Тріщини та щілини також призводять до промерзання стін, утворення конденсату, і як наслідок, підвищеної вологості.
-
Погана вентиляція. Щільні пластикові вікна, відсутність системи кондиціонування, нерегулярне провітрювання – і в результаті по кутах стін розповзається грибок.
-
Ґрунтова вогкість.Через неправильне влаштування горизонтальної гідроізоляції цвіль може спостерігатися на стиках між підлогою та стінами.
-
Неполадки у водопроводі. При підтікаючих трубах цвіль дуже швидко поширюється.
-
Протікання даху.У суху погоду цей чинник може і не проявлятися, але при першому серйозному дощі з’являться широкі патьоки, які з часом стануть чорними. У зимову пору подібний витік в даху призведе ще до того, що замерзла вода залишиться в штукатурці.
-
Відсутнє або недостатнє опалення.Приміщення, яке не опалюється, відволожується і покривається пліснявою.
Всі зазначені чинники призводять до підвищеної вологості, яка створює сприятливе середовище для появи плісняви та грибків на стелі, стінах.
Грибок та пліснява виділяють в повітря десятки та сотні спор. Саме вони є причиною розвитку цілого ряду захворювань:
-
алергія різних видів (в тому числі дерматози, які важко піддаються лікуванню;
-
астма;
-
хронічні захворювання дихальних шляхів;
-
головний біль, втома;
-
зниження імунітету
З грибком необхідно боротися. Перш за все потрібно позбавити його основного компоненту для життя – води. Треба осушити приміщення спеціальними приладами чи обігрівачами, а також забезпечити доступ свіжого повітря, наприклад, полагодити вентиляцію. Далі слід знищити ці мікроорганізми. Складність процесу залежить від типу поверхні – чим гладкіша, тим легше очистити її від грибка. Грибкова колонія може утворитися навіть з однієї спори. За ідеальних для цвілі умовах цикл розмноження від однієї спори до потомства займає не більше 2-х діб.
Народні методи боротьби з цвіллю використовують:
-
Аміак (нашатирний спирт) – допомагає позбутися від грибка, який оселився на непористих поверхнях – плитці, склі, пластикових виробах. Аміак змішують з водою в пропорції 1: 1, наносять на уражену поверхню за допомогою пульверизатора, а через 1-2 години видаляють розчин вологою губкою.
-
Перекис водню – потужний антигрибковий і антибактеріальний засіб, не токсичний і не володіє неприємним запахом. Перекис наносять на уражені пліснявою поверхні в нерозбавленому вигляді, а після змивають вологою ганчіркою.
-
Лимонна кислота – засіб, ефективний проти будь-якого типу цвілі. Необхідно розвести 1 ст.л. кислоти в 200 мл води (1 склянка), нанести розчин на поверхню розпилювачем або губкою і залишити на 15-30 хвилин. Після цього змити.
Більш швидких і ефективних результатів в боротьбі з цвіллю на різних типах поверхонь можна домогтися, користуючись спеціальними засобами побутової хімії.
Завідувач мікробіологічної лабораторії, Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
16.01.2023 р.
Як уникнути падінь та травм під час ожеледиці.
Коли дороги перетворюються на ковзанку, притрушену снігом, травматологи мають “найгарячішу” пору на роботі. Невдале падіння загрожує забоями кінцівок, розтягненнями зв’язок, переломами та серйознішими травмами.
Тож під час ожеледиці варто бути надзвичайно обережними та уважними, щоб зберегти своє здоров’я. Ось декілька порад , як захистити себе від травм та падінь взимку.
Як уникнути травмування під час ожеледиці:
-
Обирай стійке та неслизьке взуття — з гумовою чи рельєфною підошвою. Відмовся від високих підборів. Якщо все ж маєш слизьку підошву, то придбай спеціальні насадки — льодоходи. Також тимчасово покращити ситуацію може пластир, наклеєний на підошву хрест-навхрест або ж драбинкою.
-
На слизькому рухайся, наче лижник — не підіймай високо ноги, наступай на всю підошву, роби невеликі плавні кроки. Уникай нерівних місць. Якщо все-таки треба йти льодом, то довжина твого кроку має дорівнювати довжині стопи.
-
Не тримай руки в кишенях — повір, тобі не вистачить часу витягнути їх у разі падіння.
-
Літнім людям краще ходити з палицею з гумовим наконечником.
-
Тримайся за поручні на вході та виході з громадського транспорту.
-
Не гуляй надворі в нетверезому стані. Адже алкоголь знижує чутливість до болю й людина не одразу розуміє, що отримала травму.
Як правильно падати?
Якщо падіння не уникнути, то принаймні можна зменшити силу удару:
-
під час падіння намагайся присісти та зменшити висоту. Щоб м’язи рефлективно запам’ятали цей рух, регулярно присідай вдома;
-
займи позицію ембріона — втягни голову в плечі, притисни підборіддя до грудей, а лікті — до тулуба, закрий голову руками, а ноги зігни в колінах;
-
напруж м’язи, адже так вони захистять кістки від перелому;
-
падай на бік, щоб вберегти від пошкоджень хребет, руки та кістки. Однак людям похилого віку не можна так робити, бо є ризик отримати перелом шийки стегна — небезпечну травму, що іноді може загрожувати життю;
-
під час падіння не виставляй руки чи ноги, намагаючись втримати рівновагу. Адже так можна приземлитись на кінцівки всією своєю вагою та спричинити тяжкі травми.
Бережіть себе та будьте здорові!
Завідувач відділення
епіднагляду (спостереження)
за неінфекційними захворюваннями Лілія Концур
16.01.2023 р.
Педикульоз – це не тільки там, де брудно

Педикульоз (від латинського Pediculus – воша) – вошивість. Воші людини (платтяні, головні, лобкові) – специфічні паразити, які проводять все життя на людині, живляться тільки її кров’ю.
Платтяні і головні воші є переносниками збудників висипного і зворотного тифів. Найбільшу епідемічну загрозу несуть платтяні воші. Воші, насмоктавшись крові, яка заражена збудниками висипного або зворотного тифів, здатні передавати збудників від хворої до здорової людини через 4-5 днів після зараження.
Лобкова воша практично не має епідеміологічного значення, але так само, як і платтяні та головні воші, спричиняє людині неспокій, викликаючи свербіж. При сильних розчухуваннях можливі різні гнійничкові захворювання шкіри.
Наявність вошей на людині, її білизні, одязі, і інших речах вказує на поганий санітарно – гігієнічний стан в родині чи колективі. Хоча є інформація про наявність педикульозу і серед людей, які дбають про гігієну.
Головна воша зазвичай живе у волоссі голови, але при великій кількості може зустрічатися як на тілі людини, так і на білизні, одязі та верхньому одязі. Лобкова воша живе у волоссі на лобку, бровах та інших волосистих частинах тіла, міцно тримаючись на шкірі, у зв’язку з чим малорухома. Без господаря може жити не більше 12 годин.
З метою попередження виникнення вошей та їх розповсюдження в сім’ї і колективі проводять гігієнічні заходи, які включають :
-регулярне миття тіла не рідше 1 разу в 7-10 днів;
-зміну натільної і постільної білизни в ці ж терміни або по мірі забруднення з наступним пранням;
-регулярну стрижку і щоденне розчісування волосся голови;
-систематичну чистку верхнього одягу, одягу, постільної білизни і охайне їх зберігання;
-регулярне прибирання приміщень, утримання в чистоті предметів оточення.
При виявленні вошей на будь-якій стадії розвитку (яйця, личинки, дорослої особини) необхідно негайно звернутися в медичний заклад (або до медичного працівника).
Дезінсекційні заходи по боротьбі з вошами включають механічний, фізичний та хімічний методи боротьби і направлені на одночасне знищення вошей безпосередньо як на тілі людини, так і на її білизні, одязі та інших речах і предметах. При головному і лобковому педикульозі проводять обробку волосся голови і волосистих частин тіла інсектицидами (педикулоцидами) з подальшим миттям оброблених місць гарячою водою з використанням будь-якого миючого засобу. Механічний метод звільнення від вошей та їх яєць проводиться шляхом вичісування густим гребенем, обстригання або гоління. Волосся збирається на папір і спалюється.
Перед вичісуванням волосся промивається теплим 5-10% розчином столового оцту, голова зав’язується хусткою або рушником на 30-60 хвилин. Після цього полегшується процес вичісування яєць вошей.
При хімічному методі боротьби використовуються аптечні протипедикульозні засоби.
Воші на білизні, одязі, інших речах ліквідують негайно по мірі виявлення особин. Завошивлену білизну кип’ятять в 2% розчині кальцинованої соди протягом 15 хвилин, потім прасують праскою з обидвох сторін, особливо звертають увагу на шви, складки, пояси.
Лікар-епідеміолог Богородчанського відділу ДУ «ІФ ОЦКПХ МОЗ»
Світлана Гаврилко
13.01.2023 р.
Здорова мікрофлора кишечника – відмінний імунітет

Здоров’я шлунково-кишкового тракту багато в чому визначає стан імунної системи людини. Чим гірше життєво важливим бактеріям, мікроорганізмам в кишечнику, то нижчий імунітет і більше болячок.
Приблизно 70% клітин-імуномодуляторів живуть саме в ШКТ.
Симптоми проблем з кишечником – метеоризм, запори і постійні застуди. Також на збої в шлунково-кишковому тракті вказують прищі, вугрі, від яких нічого не допомагає, патології суглобів, хронічна молочниця, герпес, алергії, екзема. Крім «класичних» ознак у вигляді здуття, болю, запору чи діареї, існують і вельми незвичайні, наприклад такі, як сильне чхання або підвищена тривожність. Тому , якщо хворієте давно, але полегшення все немає, пошукайте проблему глибше.
Хто і що знищує мікрофлору кишечника?
Виділимо перелік головних ворогів здорової кишкової флори:
Антибіотики – вони дієві від широкого спектру патологій, але, крім шкідливих бактерій, знищують і корисні. Отримуємо антибіотики ми не тільки у вигляді аптечних формул – відповідні речовини містяться в м’ясі, овочах, деяких інших продуктів.
Вода з крана – вона багата на фтор і хлор, і в буквальному сенсі здатна випалювати корисну флору. Причому пити таку воду, щоб отримати повний набір вражень, необов’язково – можна просто залити її у зволожувач повітря, результат буде не кращий.
Вихлопні гази, погана екологія – це ті чинники, на які жителі великих міст вплинути не можуть.
Постійні стреси – депресії, неврози, безсоння вкрай негативно позначаються на стані шлунково-кишкового тракту, можуть викликати порушення флори, зниження імунітету.
Алкоголь і неправильне харчування – ті щоденні звички, які «доможуть» зіпсувати те, що закладено організмом.
Повернемося до незвичних симптомів, які вказують на проблеми з кишечником.
Чихання.
Підвищене газоутворення може бути наслідком того, що в кишечнику починають домінувати патогенні бактерії. Це виникає, коли людина їсть надто багато цукру та штучних підсолоджувачів, наприклад, коли щодня п’є газовану воду.
Слабкі нігті.
Поганий стан нігтів (як і волосся) може бути ознакою того, що організм не засвоює з раціону поживні речовини, необхідні для здоров’я. Для здорового засвоєння їжі потрібно насамперед її достатньо пережовувати, а також мати достатню кількість шлункової кислоти для правильного розщеплення їжі та багато ферментів.
Почуття занепокоєння та пригніченість.
Коли кишковий мікробіом виходить із рівноваги, це може негативно впливати на наш психоемоційний стан. Існує нерв, що з’єднує кишечник з головним мозком, і нервові сигнали між двома органами безперервно проходять в обох напрямках. Поганий настрій, депресивні стани, емоційна пригніченість, зневіра, а також почуття підвищеного занепокоєння та тривожності – всі ці негативні психічні зміни можуть бути результатом бактеріального дисбалансу в кишечнику, зростання кількості патогенних мікроорганізмів.
Вживання в їжу великої кількості рослин щодня – овочів, трав та деяких фруктів – може допомогти повернути психічну рівновагу, оскільки волокна та пігменти в них живлять корисні бактерії в кишечнику та створюють різноманітний мікробіом. Ферментовані продукти, такі як кефір, вирощують корисні бактерії в кишечнику і допомагають відновлювати кишкову флору.
Якщо підозрюєте порушення флори кишечника, краще, що ви можете зробити – це підселити нові бактерії. Продукти вам потрібні наступні – йогурти без добавок, кефіри, квашена капуста.
Ви напевно чули про пробіотики - корисні бактерії, які живуть у нашому кишечнику. Їх дійсно легко додати до свого раціону, просто вживаючи пробіотичні йогурти, спеціально приготовлене молоко або таблетки з пробіотичними добавками. Найкраще приймати ці добавки з холодним напоєм або холодною їжею.
Пребіотики — добриво для пробіотиків. Вони містяться у таких продуктах, як цибуля-порей, цибуля, часник, цикорій, боби та картопля. Тому намагайтеся включати деякі з цих продуктів до свого раціону щодня.
Джерела натуральних пребіотиків – це яблука, банани, часник, малина, спаржа, полуниця, чорна смородина, морква, томати. Як бачите, продукти прості і всім доступні. Сезонні ягоди можна морозити на зиму про запас. Для досягнення оптимальних результатів пребіотики і пробіотики слід приймати спільно.
Перший крок до здоров’я кишківника — споживання великої кількості клітковини. Вона гальмує гниття продуктів в кишечнику (хрін, цибуля, редис, редька, пр.). Це підтримує здоров’я кишкових клітин і гарантує, що травна система здатна правильно очищати відходи.
Пийте достатньо води
Вода підтримує нашу травну систему, забезпечує правильне засвоєння мінералів і поживних речовин в організмі. Почніть день зі склянки води, щоб розбудити своє тіло, та пийте воду протягом дня — в ідеалі до двох літрів.
Начальник Богородчанського відділу Валентина ЛЕВИЦЬКА
12.01.2023 р.
Закликаємо використовувати антибіотики обдумано

Військові дії збільшили ризики зростання рівня розповсюдженості інфекційних хвороб, в тому числі спричинених збудниками, стійкими до антибіотиків (з антимікробною резистентністю — АМР).
Для військових це вкрай небезпечно, адже їм просто не зможуть надати медичної допомоги! Військові-пацієнти з супербактеріями також не зможуть лікуватися за кордоном, а перебуватимуть в ізоляційних боксах і втрачатимуть час одужання!
Цього можна уникнути — перестати вживати антибіотики без потреби. І на це ми можемо вплинути.
Серед основних факторів, які сприяють підвищенню розповсюдженню мікроорганізмів з АМР в період військових дій:
-
Обмеженість доступу до медичної допомоги створює передумови до самолікування антибіотиками.
-
Самолікування може бути невиправданим — наприклад, при вірусних інфекційних хворобах. Нецільовим — використання антибіотиків широкого спектра дії або групи резерву для лікування неускладнених бактеріальних інфекційних хвороб та без дотримання тривалості приймання.
-
Відсутність умов для дотримання правил загальної гігієни, гігієни рук, респіраторної гігієни та етикету кашлю.
-
Зменшення доступу медичних працівників до проведення діагностичних досліджень, зокрема з метою визначення збудника інфекційної хвороби та чутливості до антибактеріальних лікарських засобів.
До закінчення бойових дій неможливо повністю усунути вищезазначені фактори, однак вже сьогодні ми здатні щонайменше призупинити розповсюдження мікроорганізмів з резистентністю.
Антибіотики — критично важливі лікарські засоби, якими повинно бути забезпечено населення у фронтових і прифронтових зонах, а також наші герої - військовослужбовці.
Однак, далеко не всі антибіотики потрібні в зоні бойових дій. Згідно з класифікацією, антибіотики поділяються на антибіотики «доступу», «спостереження» та «резерву».
Антибіотики «доступу» лікують найбільш поширені 35 бактеріальних хвороб людини, серед яких запалення верхніх і нижніх дихальних шляхів: отити, бронхіти, пневмонії, кишкові інфекції, інфекції шкіри та підшкірної клітковини, сечостатеві інфекції та інші.
Слід зазначити, що до групи антибіотиків «доступу» входять антибіотики, які слід використовувати для профілактики інфекційних ускладнень при вогнепальних, мінно-вибухових та інших ураженнях воєнного часу: цефазолін, амоксицилін+ клавуланова кислота, кліндаміцин, метронідозол) .
Антибактеріальні препарати групи «спостереження», окрім того, що несуть ризики розвитку резистентності при нераціональному використанні, є препаратами вибору для лікування пацієнтів у стаціонарі. Споживання антибіотиків цієї групи на догоспітальному етапі скоріше не допомагає пацієнту, а спричиняє ризики у випадку необхідності продовження лікування у стаціонарних умовах — змушує лікарів призначати антибіотики групи «резерву».
Антибактеріальні препарати групи «резерву» або антибіотики «останньої надії» — це останній шанс пацієнта, що має тяжку бактеріальну інфекцію на виліковування, а іноді й життя. Використання їх поза межами закладу охорони здоров’я — це, без перебільшення, загроза національній безпеці!
Таке недбале застосування даної групи антибіотиків може призвести до появи так званих «супербактерій», що не чутливі до будь-яких лікарських засобів, а, отже, здатних спричинити надзвичайні події в сфері громадського здоров’я, призвести до величезної кількості смертей серед населення і військовослужбовців.
Центр громадського здоровʼя України висловлює свою подяку усім волонтерським організаціям і звертається з проханням доставляти населенню та військовим виключно антибіотики із групи «доступу».
Звертаємось до організацій, які проводять навчання з тактичної медицини, з проханням рекомендувати слухачам використовувати з метою профілактики бактеріальних ускладнень антибіотики групи «доступу»:
Цефазолін, амоксицилін + клавуланова кислота, кліндаміцин ( при алергії на пеніциліни), метронідазол ( при ураженні черевної порожнини).
За матеріалами Центру громадського здоров'я
04.01.2023 р.
«Прихований голод» або проблема йододефіциту.

Йодний дефіцит – проблема, знайома практично всім країнам світу. Для відновлення йоду в організмі й запобігання викликаних ним захворювань, впроваджуються постійно діючі програми на державному рівні: обов’язкове йодування солі й використання її не тільки в домашніх умовах, але й у харчовій промисловості. Крім цього, обов’язковим є проведення регулярних обстежень щитоподібної залози, для якої йод є основою синтезу гормонів, у свою чергу, без яких неможливе нормальне функціонування організму.
Україна входить до переліку країн із недостатнім споживанням йоду. А він необхідний людині протягом усього життя. Нестача йоду призводить до порушення функцій чи не найголовнішого органу у нашому організмі – щитоподібної залози.
Наслідки нестачі йоду в організмі:
-
відчуття постійної втоми, слабкість, депресія;
-
збільшення щитовидної залози (зоб);
-
затримка росту у дітей;
-
затримка інтелектуального розвитку у дітей;
-
зниження розумової активності у дорослих;
-
порушення обмінних процесів;
-
загроза переривання вагітності (навіть незначний дефіцит йоду у жінок під час вагітності спричиняє освітні та когнітивні порушення у дітей в майбутньому);
-
неонатальний гіпотиреоз;
-
рак щитовидної залози;
-
погіршення пам’яті, слуху;
-
підвищення холестерину;
-
сухість шкіри, втрата її еластичності;
-
порушення роботи кишківника;
-
відчуття холоду;
-
різке зниження чи підвищення маси тіла;
-
набряки;
-
випадіння волосся тощо.
Йод є головним елементом для синтезу гормонів щитоподібної залози.
Потреба в мікроелементі залежить від віку, особливостей біологічного стану, обміну речовин, періоду життя, статі, фізичної активності, наявності хронічних хвороб й інших факторів. У наш час, добова потреба йоду враховує вік людини i має такий вигляд:
-
діти до 12 місяців – 100 мкг, від 2 до 12 років – 120 мкг,
-
підлітки i дорослі –150 мкг,
-
вагітні жінки і матери, які годують дитину груддю, – 200 мкг,
-
люди похилого віку – 100 мкг на добу.
Більшість мешканців України щодня споживає лише 40–80 мкг йоду на добу!
У зоні найбільшого ризику — Західна Україна та Чернігівська область, де споживання йоду найменше. У південних та східних областях нашої країни дефіцит йоду виражений не так сильно.
Експерти ВООЗ вважають безпечною дозу йоду в 1000 мкг (1 мг) на добу.
До 90% цього мікроелемента людина отримує з їжею і лише незначну кількість – з водою та повітрям. Нині цілком доведено зв’язок між вмістом йоду у ґрунті, воді, продуктах харчування та ступенем зобної ендемії. У населення, що проживає в йододефіцитних районах, найчастішим видимим проявом дефіциту йоду є ендемічний зоб (дифузний, вузлуватий/ багатовузлуватий, змішаний), що має різні розміри.
Особливо небезпечною недостатність йоду для вагітних жінок є через те, що це веде до збільшення частоти викиднів, мертвонародження, підвищення перинатальної та дитячої смертності, ризику народження дітей з аномаліями розвитку.
Щоб уникнути йододефіциту, до щоденного раціону слід включити такі продукти:
-
морепродукти (мідії, кальмари, креветки, ікру);
-
білу рибу (минтай, хек, тріску та ін.);
-
морську капусту (ламінарію);
-
овочі (картоплю, редиску, часник, буряк, томати, баклажани, спаржу, зелену цибулю, щавель, шпинат);
-
фрукти (банани, апельсини, лимони, дині, ананаси, хурму, фейхоа);
-
яйця; молоко; яловичину; волоські горіхи.
Чому йодний дефіцит називають прихованим голодом?
У регіонах, де продукти харчування й вода бідні на йод, частіше зустрічаються безплідні подружні пари, жінкам складніше виносити дитину, діти відстають у розумовому й фізичному розвитку, порушується статевий розвиток хлопчиків і дівчаток. Список можна було б продовжити. Але захворювання, пов’язані з дефіцитом йоду, розвиваються поступово, тривалий час, залишаючись непоміченими. Недарма йодний дефіцит називають прихованим голодом. Тому навіть якщо в даний момент у людини немає клінічних проявів йододефіцитних захворювань, але вона мешкає в йододефіцитному регіоні, необхідна профілактика - щоб уникнути негативних наслідків у майбутньому.
Індивідуальна профілактика передбачає призначення препаратів калій йодиду конкретним людям за показами. Це, до прикладу, можуть бути вагітні жінки, жінки, які годують груддю, хворі з патологією щитоподібної залози.
Найефективнішим та найдешевшим способом профілактики дефіциту йоду в організмі є споживання йодованої солі. У більше, ніж 140 країн така норма навіть прописана в законодавстві.
За даними Інституту медицини США, дорослі чоловіки та жінки для профілактики дефіциту мають вживати 150 мкг йоду на добу. Для прикладу, в одній чайній ложці йодованої солі 250 мкг йоду. Тому тримайте на кухні цей цінний продукт і додавайте до страв.
Начальник Богородчанського відділу Валентина ЛЕВИЦЬКА
29.12.2022 р.
Чим небезпечна вітрянка для вагітних
Вітряна віспа (вітрянка) — це гостре вірусне захворювання, що переважно вражає дітей. Характеризується помірною загальною інтоксикацією і специфічним висипом на шкірі та слизових оболонках.
Вітряна віспа — одна із найпоширеніших інфекцій у світі.
Збудником є вірус вітряної віспи та оперізуючого герпесу. Цей ДНК-вірус нестійкий поза організмом людини, швидко гине від дезінфекційних засобів, а також під дією температури понад 60 °С.
Основним джерелом інфекції є хворий на вітряну віспу. Передається вірус від людини до людини – повітряно - крапельним шляхом.
Хвора людина стає небезпечною для інших в останні 1-2 дні інкубаційного періоду і до п‘ятої доби з моменту появи останніх елементів висипки. Додатковим джерелом може бути хворий на оперізуючий герпес.
Сприйнятливість населення до вітряної віспи становить 90–95%.
Інкубаційний період при вітряній віспі триває 11-21 дня, найчастіше близько 14 днів. Спочатку виникають симптоми загальної інтоксикації (нездужання, втрата апетиту, субфебрильна температура тіла тощо.). На такому фоні, або без будь-яких передвісників, на шкірі з‘являються висипання, що часто супроводжується підвищенням температури тіла.
Для вітрянки характерні ускладнення: енцефаліт, міокардит, нефрит, артрит, гепатит.
Вітряна віспа – типова дитяча інфекція. Новонароджені перших двох місяців життя мають пасивний материнський імунітет. Дошкільнята становлять біля 80% захворілих.
Захворюваність вітряною віспою серед дорослих росте з кожним роком. У дорослих вітрянка протікає набагато важче, можливий навіть летальний результат.
Особливу небезпеку хвороба становить для вагітних жінок, оскільки плід може бути уражений герпетичною інфекцією. Це стосується тих жінок, у яких в крові не визначаються антитіла до цієї інфекції. Кількість таких вагітних є приблизно 5%. Якщо в дитинстві жінка хворіла цією інфекцією, то антитіла в організмі утворюються і формується довічний імунітет, який захищає як її, так і дитину (внутрішньоутробно і в перші 3-6 місяців життя).
Загалом наслідки вітрянки під час вагітності залежать від терміну, коли відбулося інфікування. Якщо це сталося до 20 тижнів, то висока ймовірність:
-
розвитку синдрому вродженої вітряної віспи;
-
самовільних викиднів;
-
вагітності, що не розвивається;
-
вроджених вад розвитку, які можуть торкатися будь-якої системи плоду.
Інфікування в останні 10 днів до пологів здатне призводити до дисемінованої інфекції, яка досить часто закінчується внутрішньоутробною загибеллю плоду. Але наголошуємо, що всі ці наслідки характерні для жінок, у яких в крові відсутні специфічні антитіла. А вони утворюються після перенесеної хвороби, або після вакцинації.
Під час вагітності слід дотримуватися деяких правил безпеки. Уникайте контактів з хворими на грип та ГРЗ, оперізуючий лишай. Не варто близько спілкуватися і з тим, хто менше трьох тижнів тому контактував з хворим вітрянкою. Якщо він заразився, то може інфікувати і вас.
В Україні зареєстрована вакцина від вітряної віспи. Щеплення відносяться до рекомендованих та таких, які проводяться за епідемічними показами. Підлягають щепленню здорові діти, які досягли 12-місячного віку і не хворіли на вітряну віспу; діти при вступі до дитячого дошкільного закладу та школи, які раніше не хворіли на вітряну віспу; працівники охорони здоров'я, які мають високий ризик інфікування і не хворіли на вітряну віспу.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
26.12.2022 р.
Небезпека чадного газу: як уберегтися від отруєння.

Цьогоріч опалювальний сезон в Україні — найскладніший за всі часи незалежності. Треба бути готовими до того, що в оселі буде прохолодніше, ніж завжди. Тому, українці змушені задуматися над тим як опалювати своє житло. Водночас потрібно пам’ятати про небезпеки альтернативних способів опалення.
Найбільшу небезпеку несуть дрібні порушення на кшталт недбалого ставлення до контролю за димовими та вентиляційними каналами. Запобігти надзвичайним ситуаціям дуже просто: потрібно пам’ятати про необхідність суворого дотримання правил безпеки під час користування газовими приладами та своєчасне й систематичне обслуговування димових та вентиляційних каналів. Саме ці порушення найчастіше призводять до сумних наслідків, пов’язаних з отруєнням чадним газом.
Чадний газ не має кольору, запаху чи смаку, але він може бути смертельним для людини.
У кровоносній системі чадний газ з’єднується з гемоглобіном. Кров втрачає здатність переносити кисень до тканин, організм швидко відчуває його нестачу.
Хочу нагадати симптоми отруєння чадним газом :
-
головний біль
-
нудота
-
прискорене дихання
-
слабкість, відчутт втоми
-
запаморочення
-
сплутана свідомість.
Кількість випадків отруєнь чадним газом в Україні зростає. Статистика є дуже сумною. В листопаді отруїлися чадним газом 368 чоловік, понад 20 загинули, а в грудні отруїлося вже більше 100 людей, з них 14 померли. Найбільше випадків зафіксовано в Львівській (з початку року отруїлося 174 людини), Київській, Дніпропетровській областях.
Значна частина отруєнь виникла через використання пічного опалення.
Як правильно користуватися пічним опаленням:
-
перед початком, а також протягом усього опалювального сезону слід очищати димоходи та печі від сажі, щоб не сталось її займання. Очищати опалювальні печі періодичної дії на твердому та рідкому паливі від сажі та різноманітного бруду необхідно не рідше одного разу на три місяці;
-
біля кожної печі перед топковим отвором на горючій підлозі слід прибити металевий лист розміром не менше 0,5 х 0,7 м;
-
усі димові труби та стіни на горищі, через які прокладено димові канали, повинні бути заштукатурені й побілені;
-
золу і шлак, що їх видаляють із топки, необхідно заливати водою та виносити в спеціально відведені місця. Не дозволяється висипати золу і шлак поблизу будівель.
Під час використання пічного опалення не допускається:
-
залишати печі, які топляться, без нагляду або доручати нагляд за ними малолітнім дітям;
-
користуватися печами, які мають тріщини;
-
розміщувати паливо, інші горючі речовини та матеріали безпосередньо перед топковим отвором;
-
зберігати незагашені вуглини та попіл у металевому посуді, встановленому на дерев’яній підлозі або горючій підставці;
-
сушити і складати на печах одяг, дрова, інші горючі предмети та матеріали;
-
застосовувати для розпалювання печей легкозаймисті та горючі рідини;
-
використовувати для топлення дрова, довжина яких перевищує розміри топки;
-
здійснювати топлення печей із відкритими дверцятами топки;
-
закріплювати на димових трубах антени телевізорів, радіоприймачів тощо;
-
зберігати в приміщенні запас палива, який перевищує добову потребу.
Основні правила безпечної поведінки, дотримуючись яких можна уникнути трагічних випадків отруєння чадним газом:
-
під час користування газовими приладами встановлюйте вікно на провітрювання;
-
у жодному разі не використовуйте опалювальні прилади за відсутності тяги в димарі;
-
під час установки газової колонки, котла передбачте окремий димар для відведення продуктів горіння;
-
якщо ви використовуєте тверде паливо, не зачиняйте витяжку, до моменту повного згорання палива;
-
не користуйтеся газовими приладами при сильних поривах вітру, адже може утворитися зворотна тяга. Слідкуйте за кольором полум’я на пальниках: він має бути синім або фіолетовим. Жовте полум’я — це ознака неповного згорання газу, тож необхідно відрегулювати подачу повітря в пальник;
-
не користуйтеся газовими приладами не за призначенням! Наприклад, не використовуйте газову плиту для обігріву приміщення;
-
експлуатуйте тільки справні газові прилади.
Вкотре звертаємо Вашу увагу на те, що необхідно вкрай обачливо ставитися до експлуатації виробів, які за сьогоднішніх обставин (агресії рф) стали незамінимими в нашому побуті.
Пам’ятаймо, що тільки ми самі відповідальні за своє здоров’я і здоров’я наших близьких!
Завідувач відділення епідеміологічного нагляду (спостереження)
за неінфекційними захворюваннями
Лілія КОНЦУР
26.12.2022 р.
КІР: охоплення вакцинацією знизилось
Від початку пандемії COVID-19 рівні охоплення вакцинацією проти кору неухильно знижувалися. У спільній публікації Всесвітньої організації охорони здоров'я (ВООЗ) і Центру США з контролю і профілактики захворювань (ЦКПЗ) повідомляється, що у 2021 році рекордно велика кількість дітей у світі (майже 40 мільйонів) пропустили вакцинацію проти кору: 25 мільйонів дітей пропустили першу дозу, і ще 14,7 мільйона — другу дозу. Це означає, що мільйони дітей залишаються вразливими до інфекції. Кір становить безпосередню загрозу в усьому світі.
Цифри і факти. Кір — одна з головних причин дитячої смертності у світі. Кір має тяжкий перебіг і часто потребує госпіталізації. Може призвести до пневмонії, вушної інфекції, запалення мозку, інших серйозних ускладнень, а також до інвалідності та смерті.
Вірус кору — надзвичайно заразний. Він швидко передається від інфікованої людини до здорової під час вдихання найдрібніших крапель слизу, які потрапили в повітря при чханні, кашлі або розмові хворого.
На 4–5 день інфікування з’являється червоний висип, який починається зі шкіри голови й обличчя, а згодом розповсюджується на все тіло. На 6–12 день з’являються висока температура, нежить, кашель, іноді блювання і пронос. Хвороба із симптомами триває до 4 тижнів і більше.
За оцінками вчених, у 2021 році у світі сталося близько 9 мільйонів випадків захворювання на кір і 128 000 випадків смерті від нього. У 22-х країнах сталися великомасштабні та руйнівні спалахи хвороби.
Для забезпечення популяційного імунітету від кору необхідно забезпечити охоплення двома дозами вакцини на рівні 95% або більше. У світі цей показник значно нижчий: першу дозу вакцини проти кору отримують тільки 81% дітей, а другу дозу — тільки 71% дітей. З 2008 року це найнижчі показники охоплення першою дозою вакцини проти кору у світі, хоча рівні охоплення в різних країнах неоднакові.
За 6 місяців 2022 року в Україні лише 39,7% дітей в 12 місяців отримали свої дози щеплення проти кору, паротиту та краснухи. В 6 років охоплення щепленнями має показник — 40,7%. Цього недостатньо для безпеки громадського здоров’я.
Спалахи цього захворювання мають циклічний характер і відбуваються в Україні кожних чотири-п’ять років. Попередній спалах був зафіксований 2017–2019-го. Згідно з епідпрогнозом та враховуючи періодичність, у 2023-2024 роках є ризик спалаху захворюваності на кір.
Вакцинація – єдиний ефективний захист. В Україні вакцинація від кору передбачена Національним календарем щеплень і її можна зробити безоплатно. Для цього використовують комплексну вакцину від кору, паротиту і краснухи (КПК). Вона безпечна і ефективна. Дитина повинна отримати дві дози КПК вакцини (у 12 місяців і 6 років життя).
У листопаді в регіони України доставлено вакцину КПК, яка захищає від кору, паротиту та краснухи. Йдеться про 196 тисяч доз вакцини, отриманих у рамках гуманітарної допомоги від MSD. Загалом 23 українські регіони отримали вказану вакцину відповідно до потреби.
Батьки дітей, які пропустили щеплення, можуть просто звернутися до свого педіатра або сімейного лікаря та спланувати візит. Для внутрішньо переміщених осіб не потрібно укладати нову декларацію з лікарем — достатньо просто прийти до медичного закладу.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
26.12.2022 р.
Профілактика пневмонії
У військовий час люди змушені перебувати в умовах порушення повітряно-теплового режиму приміщень, тому частіше виникають простудні захворювання, які нерідко призводять до ускладнень. Серед них – пневмонія.
Пневмонія (запалення легень) — це гостре інфекційне захворювання, яке може бути небезпечним та мати навіть летальні наслідки. За даними ВООЗ, пневмонія є причиною близько 15% смертей дітей віком до п’яти років, але хвороба є однією з найбільш піддатливих до профілактики хвороб.
Розвитку пневмонії дуже часто передує потрапляння в організм грамнегативної й умовно-патогенної мікрофлори, цитомегаловірусу і грибів (зокрема, аспергілла). У виникненні позалікарняних пневмоній провідну роль відіграють пневмококи, стрептококи, стафілококи, гемофільна паличка. Атиповими збудниками є мікоплазми, легіонели, хламідії.
Велику роль в патогенезі запалення легень грає зниження імунітету первинної й вторинної форми. До цієї категорії належать пацієнти з різного роду новоутвореннями, з аутоімунними патологіями, хворі, які отримують променеву і/ або хіміотерапію, імуносупресивну терапію.
У розвитку пневмонії велику роль відіграють фактори ризику:
-
захворювання серця і кровоносної системи;
-
порушення функції травного тракту;
-
зловживання снодійними;
-
епілепсія; травми мозку;
-
алкогольна інтоксикація; куріння;
У всіх перерахованих випадках може статися аспірація вмісту ротоглотки й травного тракту, в якому міститься велика кількість різної мікрофлори.
Підвищують ймовірність розвитку захворювання різке похолодання в теплу пору, холодні сезони року, похилий вік, післяопераційний період. Часто запалення легень розвивається у пацієнтів, які перебувають на штучній вентиляції легень більше 24 годин.
У розвитку запалення легень значну роль відіграють вірусні інфекції. Пневмонія розвивається на тлі відсутності належного лікування при зараженні парагрипом, грипом А, В, С, аденовірусами, коронавірусами та ін.
Симптоматика пневмонії багато в чому залежить від характеру збудника та стану організму пацієнта на момент зараження. Пневмонія характеризується різним поєднанням бронхолегеневих і позалегеневих симптомів.
Симптоми пневмонії:
-
кашель; утруднене дихання і задишка;
-
біль у грудях;
-
знижений тиск; тахікардія;
-
загальна слабкість;
-
м'язовий біль; лихоманка;
-
сплутаність свідомості;
-
відходження мокротиння (слизової, слизисто-гнійної, рідко - кров'яної консистенції)
-
можливі симптоми менінгіту.
Хворий на пневмонію потребує якнайшвидшої діагностики та стаціонарного лікування.
Лікувати пневмонію самостійно вкрай небезпечно. Якщо у вас з’явилися симптоми або підозра на пневмонію, негайно зверніться до лікаря! Лише фахівець може підтвердити або спростувати ваші побоювання, поставити діагноз та призначити відповідне лікування.
Ускладнення
Несприятливі наслідки пневмонії спостерігаються не тільки в ураженні дихальної системи й пошкодженні легеневої тканини, але і в ураженні інших органів і систем.
Часто розвиваються такі ускладнення як:
-
Рубці на легенях
-
Парапневмонічний та гнійний плеврит
-
Абсцес легені
-
Гнійний розпад паренхіми легень
-
Набряк легень
-
Септичний шок
-
Поліорганна недостатність
-
Абсцеси головного мозку і печінки
-
Патології серця та нирок
Профілактика і вакцинація
Найбільш ефективна профілактика пневмонії – пневмококова та грипозна вакцинація. Педіатри рекомендують вакцинувати дітей від пневмококової інфекції, починаючи з 6-тижневого віку. Сучасні препарати розраховані й для щеплення дорослих пацієнтів.
Пневмококові вакцини бельгійського, французького та американського виробництва легко переносяться і не викликають ускладнень.
Щеплення від пневмококової інфекції бажане людям із хронічними хворобами легень та курцям. Дотримуватися планової вакцинації дуже важливо!
Важливими профілактичними заходами також є:
-
ведення активного, здорового способу життя;
-
фізична активність;
-
раціональне і повноцінне харчування;
-
адекватне лікування вірусних захворювань і бактеріальних інфекцій;
-
якісне прибирання житла;
-
покиньте шкідливі звички, особливо куріння.
Пам’ятайте! Хворобу легше попередити, ніж лікувати.
Начальник Богородчанського відділу Валентина ЛЕВИЦЬКА
23.12.2022 р.
Як правильно кашляти?
Відповідь на це питання може здаватися елементарною. Але, на жаль, мало людей дотримуються усіх рекомендацій щодо правильного кашлю.
Існує навіть таке поняття, як етикет кашлю — це правила поведінки людини із кашлем, що запобігають розповсюдженню інфекцій повітряним і крапельним шляхом.
Все дуже просто!
Дотримуйтесь таких рекомендацій:
![]() Під час кашлю та чхання затуляйте рот і ніс одноразовам носовичком або серветками. Не торкайтеся руками обличчя (очей, носа, губ). Після використання носовичок чи серветки викиньте в урну для сміття.
Під час кашлю та чхання затуляйте рот і ніс одноразовам носовичком або серветками. Не торкайтеся руками обличчя (очей, носа, губ). Після використання носовичок чи серветки викиньте в урну для сміття.
![]() Кашляйте і чхайте у згин ліктя за відсутності серветки чи носовичка. Прикривання рота і носа долонею призводить до поширення інфекції через руки і побутові предмети. Якщо вже так сталося — слід потім помити руки з милом. За відсутності такої можливості — користуйтеся антисептиками з вмістом не менше 70% спирту.
Кашляйте і чхайте у згин ліктя за відсутності серветки чи носовичка. Прикривання рота і носа долонею призводить до поширення інфекції через руки і побутові предмети. Якщо вже так сталося — слід потім помити руки з милом. За відсутності такої можливості — користуйтеся антисептиками з вмістом не менше 70% спирту.
![]() Залишайтеся вдома, якщо почуваєтеся зле. Не забувайте, що COVID-19, грип і ГРВІ нікуди не зникли, тож за можливості дотримуйтесь фізичної достанції та носіть маски в громадських місцях.
Залишайтеся вдома, якщо почуваєтеся зле. Не забувайте, що COVID-19, грип і ГРВІ нікуди не зникли, тож за можливості дотримуйтесь фізичної достанції та носіть маски в громадських місцях.
Бережіть не тільки себе, а й оточуючих !
Дотримуйтесь елементарних правил взаємоповаги !
За матеріалами Центру громадського здоров'я
21.12.2022 р.
Якщо розбився ртутний термометр ?

В такому випадку не піддавайтесь паніці, але знайте: ртуть - речовина 1-го класу небезпеки. Особливо шкідливі випари ртуті. У стандартному градуснику міститься до 5 г ртуті. Якщо термометр розбився в житловій кімнаті площею 12-18 кв.м., концентрація випарів ртуті через кілька годин перевищує гранично допустимі концентрації в 50-100 разів.
Перші ознаки отруєння ртуттю: головний біль, слабкість, апатія, запаморочення, починають тремтіти пальці рук, тремтять повіки і губи, з'являється металевий присмак у роті, набряклість та кровоточивість ясен, змінюється колір сечі, починається нудота і блювання, діарея, сльозяться очі.
Отже, якщо ви розбили градусник місяць-два тому і належним чином не прибрали приміщення, при виникненні таких симптомів негайно звертайтесь до лікаря!
Щоб попередити отруєння небезпечною речовиною, вжийте заходів для прибирання ртуті:
- виведіть з приміщення людей, в першу чергу дітей. Обмежте доступ сторонніх осіб в приміщення (закрийте двері), зніміть взуття при виході із забрудненого приміщення, щоб не розносити ртуть по суміжних кімнатах;
- вимкніть всі нагрівальні прилади (чим нижча температура, тим повільніше випаровується ртуть);
- для захисту органів дихання одягніть вологу марлеву пов’язку.
Захистивши руки гумовими рукавичками, обережно зметіть щіточкою дрібні кульки на лист паперу і помістіть у скляну банку з розчином (2 г перманганату калію на 1 л води) або з водою. Щоб зібрати всю ртуть, яка потрапила в щілини меблів чи підлоги, скористайтеся підручними засобами: медична груша з тонким наконечником, шприц, скотч;
- провітріть приміщення після того, як зібрана ртуть ( не створюйте протяг, він може рознести ртуть, яка осяде на всіх предметах і одязі);
- ні в якому разі не збирайте ртуть пилососом і не викидайте в контейнер зі сміттям або каналізацію.
Тепер, аби знешкодити всі, аж до найменшої частинки ртуті, потрібно здійснити хімічне очищення. Для цього використовуємо перманганат калію (марганцівку) або «Білизну» та мильно-содовий розчин. Готуємо 0,2% водний розчин марганцівки (2 г на літру води) або (1л «Білизни» на 8л води) і ним за допомогою щітки обробляємо забруднену поверхню. Через 1 годину змити продукти реакції мильно-содовим розчином (40 г мила +50 г соди на 1 літру води ). Промийте марганцівкою або «Білизною» і мильно-содовим розчином рукавички та взуття.
Зібравши всі відходи від термометра в герметичну тару, стійку до механічного, хімічного та термічного впливу, повідомте про це територіальний відділ управління ДСНС України в області (тел. 101).
За кваліфікованою допомогою щодо демеркуризації (видалення ртуті, очищення забрудненої площі) також потрібно звертатись до територіального відділу управління ДСНС України в області.
Провести заміри наявності ртуті в повітрі приміщення можуть спеціалісти Богородчанського відділу ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ України» (тел. 2-17-30).
При виявленні ртуті в повітрі – заміри знову проводяться через 7 днів після повторної демеркуризації.
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ » Орест ГЛУШКО
20.12.2022 р.
Небезпека чадного газу та як вберегтися від отруєння ?

Через терористичні дії російської федерації страждає енергетична сфера України, тож українці обладнують будинки генераторами, пічками та іншими нагрівальними приладами. Але, купуючи таке обладнання, важливо розуміти ризики його використання.
Чадний газ можуть виділяти дров’яні, газові, вугільні печі та каміни, двигуни внутрішнього згорання, бензинові або дизельні генератори.
Отруєння чадним газом частіше трапляються взимку. Він впливає на кровоносну систему організму - кров втрачає здатність переносити кисень, а організм швидко починає відчувати його нестачу. Якщо органіка згорає повністю, то формуються вода Н2О і двоокис вуглецю з формулою СО2. У разі, якщо горіння відбувається в умовах дефіциту кисню – в процесі неповного окислення утворюється чадний газ.
-
Чадний газ (або оксид вуглецю) – це токсичний газ. Як він впливає на організм людини ?
У кровоносній системі чадний газ з'єднується з гемоглобіном. Утворюється зовсім нова речовина – карбоксигемоглобін. Кров втрачає здатність переносити кисень до тканин. Тому дуже швидко розвивається киснева недостатність.
-
Найголовніша небезпека – чадний газ невидимий і ніяк не відчутний, він не має ні запаху, ні кольору. Тобто причина нездужання неочевидна, її не вдається виявити відразу. Монооксид вуглецю неможливо ніяк відчути, саме тому його називають – «тихий вбивця».
Ступінь отруєння залежить від концентрації чадного газу і часу, протягом якого людина його вдихала.
Симптоми отруєння чадним газом
Серед основних симптомів: головний біль, слабкість, відчуття втоми, нудота, прискорене дихання, запаморочення, сплутана свідомість, ціаноз шкіри.
Розрізняють три ступені тяжкості отруєння.
При легкому ступені постраждалий відчуває шум у вухах; запаморочення; порушення зору – мерехтіння, крапки перед очима; сухий кашель; нестача повітря, задишка; сльозотеча; нудота; гіперемія (почервоніння) шкірних покривів та слизових оболонок; тахікардія; підвищення артеріального тиску.
При середньому ступені тяжкості до попередньої стадії додаються: сплутаність свідомості, можлива втрата свідомості на короткий час; блювання; галюцинації, як зорові, так і слухові; нескоординовані рухи; біль у грудях стискаючого характеру.
Тяжкий ступінь отруєння характеризується такими симптомами:
-
параліч;
-
довготривала втрата свідомості, кома;
-
судоми;
-
розширення зіниць;
-
почастішання пульсу до 130 ударів на хвилину, але при цьому – він слабкого наповнення;
-
ціаноз (посиніння) шкірних покривів та слизових оболонок;
-
порушення дихання – воно стає поверхневим та уривчастим.
Перша допомога постраждалим:
Дуже важливо надавати першу допомогу оперативно, оскільки незворотні наслідки настають дуже швидко.
По – перше, необхідно якнайшвидше вивести або винести потерпілого на свіже повітря.
По – друге, потрібно полегшити дихання – очистити дихальні шляхи, якщо це необхідно, розстебнути одяг, укласти потерпілого на бік для того, щоб запобігти можливому западанню язика. Під голову можна покласти подушку або згорнуту ковдру.
По – третє, необхідно стимулювати дихання. Піднести нашатир, розтерти груди, зігріти кінцівки.
І найголовніше – треба викликати швидку допомогу. Навіть, якщо людина на перший погляд перебуває в задовільному стані, необхідно, щоб її оглянув лікар, тому що не завжди справжній ступінь отруєння можливо визначити лише за симптомами.
Як вберегтися від отруєння чадним газом?
-
Не залишайте ввімкнені газові прилади, а також каміни і буржуйки, без нагляду.
-
Для обігріву помешкання використовуйте лише призначені для цього прилади.
-
Не використовуйте газову плиту для обігріву приміщення.
-
Регулярно перевіряйте газове обладнання, вентиляційні канали та димоходи на справність.
-
У помешканні з пічним опалення завжди відчиняйте заслінку в пічці чи комині.
-
Часто провітрюйте приміщення, в якому є газові прилади.
-
При можливості встановіть прилад для визначення концентрації чадного газу.
-
Не спалюйте нічого в пічці чи каміні, якщо до них не під'єднана вентиляція.
-
Візьміть за правило – при виникненні симптомів, за якими можна запідозрити отруєння чадним газом, якнайшвидше забезпечте приплив свіжого повітря, відкривши вікна, а краще – залиште приміщення. Не лягайте, відчувши запаморочення, нудоту, слабкість.
-
Пам'ятайте – чадний газ підступний, він діє швидко і непомітно, тому життя та здоров'я залежать від швидкості вжитих заходів.
-
При найменших підозрах на отруєння чадним газом необхідно вимкнути усі прилади, які можуть його виділяти.
-
Викличте аварійну газову службу 104 або рятувальників за номером 101.
Бережіть себе та своїх близьких!
Біолог санітарно-гігієнічної лабораторії
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Галина ВАСИЛИК
15.12.2022 р.
Мобільний телефон – фактор передачі інфекції

88% людей беруть смартфон із собою в туалет, а потім несуть на кухню, де користуються ним, поки готують сніданок, обід чи вечерю.
Поверхня мобільного телефону в середньому містить 17 тис. часточок бактерій, що в рази більше, ніж на сидінні унітаза.
Що ж робити?
-
Дотримуватись правил особистої гігієни;
-
Чистити та дезінфікувати ваші гаджети.
Слід запам’ятати, що заливати в отвори телефону нічого не можна.
Також забороняється: чистити екрани смартфонів жорсткими тканинами та абразивними пастами, чистим спиртом та мийними засобами із хлором.
Перед чищенням слід вимкнути пристрій та зняти чохол.
Для чищення підійде серветка з мікрофібри або м’яка тканина без ворсинок, які слід змочити дистильованою водою або 70% спиртовим розчином.
Протріть акуратно гаджет спереду та ззаду, але не тисніть.
Мобільний телефон в руках у медика також потребує особливої уваги.
Науковці дослідили бактеріальне забруднення мобільних телефонів медичних працівників, чутливість до антимікробних препаратів та пов'язані з цим фактори.
З’ясувалося, що мобільні телефони медиків можуть містити мікроби, які спричиняють внутрішньолікарняні інфекції серед пацієнтів, членів родини та небезпечні для суспільства в цілому.
Загальна поширеність мікробного забруднення мобільних телефонів однією або кількома бактеріями склала 94,2%. Коагулазонегативні стафілококи (CoNS; 58,8%), Staphylococcusaureus (14,4%) та види Klebsiella (6,9%) були найбільш переважаючими бактеріальними ізолятами. Загальна поширеність бактерій із множинною лікарською стійкістю склала 69,9%. Близько половини грампозитивних і грамнегативних бактерій були стійкі до ампіциліну та триметоприму-сульфаметоксазолу.
Існує високий рівень мікробного забруднення мобільних телефонів медичних працівників внутрішньо лікарняними збудниками.
Телефон, планшет, ноутбук можуть стати фактором передачі внутрішньо лікарняної інфекції стійких до ліків патогенів через руки, інвентар і т.п., тому медичним працівникам особливо важливо дотримуватися стандартів миття рук та обробки обладнання, інвентаря, в т.ч. мобільних телефонів.
Бактеріолог мікробіологічної
лабораторії Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Оксана ПИЛИПІВ
14.12.2022 р.
Найкраща профілактика — вакцинація
В осінньо-зимовий період багато факторів сприяють поширенню гострих респіраторних інфекцій (зниження температури повітря, висока вологість), також має значення дотримання температурного режиму в приміщеннях закладів, установ, а також в житлових приміщеннях.
Найефективніше протистояти грипу, як і COVID-19, можна за допомогою вакцинації. Відмінність в тому, що проти грипу рекомендують вакцинувати дітей з 6 місячного віку.
Щеплення можна робити впродовж усього епідсезону. Бо ризик захворіти на грип і мати тяжкі ускладнення є досить високим, особливо для людей із груп ризику.
Нагадуємо, що до груп ризику належать:
- люди віком 60 років і старше;
- діти від 6 міс;
- вагітні жінки;
- люди з хронічними захворюваннями;
- люди з професійних груп ризику (лікарі, вчителі, військові, продавці тощо).
До того ж ризик одночасного інфікування грипом і COVID-19 є дуже високим —в разі поєднання цих інфекцій ризик смертності у 6 разів вищий.
Згідно з останніми рекомендаціями Національної технічної групи експертів з питань імунопрофілактики (НТЕГІ) — щеплення проти цих недуг дозволено робити в один день або з мінімальним інтервалом. Так ви збережете час і фінанси, які витрачаються на лікування.
В Україну завезені такі вакцини проти грипу: ВаксігрипТетра (виробник Франція); ДжісіФлюКвадривалент (Південна Корея). Вакцину можна придбати в аптеках за власнікошти і зробитищеплення у закладі охорони здоров’я.
Аби уникнути зараження грипом, також важливо дотримуватись певних правил:
Дотримуватися соціальної дистанції, часто проводити вологе прибирання, провітрювати приміщення, часто мити руки з милом, або обробляти антисептиком на спиртовій основі, використовувати засоби індивідуального захисту органів дихання та дотримуватися респіраторного етикету.
Статистика захворюваності ГРВІ, в т.ч. СOVID-19, в територіальних громадах.
За даними центрів первинної медичної допомоги в територіальних громадах, спостерігаємо на минулому тижні (49 тиждень року) зростання захворюваності на ГРВІ (гострі респіраторні вірусні інфекції) серед населення на території обслуговування відділу:
Богородчанська ТГ – на 81% (256 випадків проти 141 вип. за попередній тиждень). У жовтні-грудні всього захворіло на ГРВІ 1160 жителів громади ( в т.ч. 100 на COVID-19), серед них 614 дітей (52,9%).
Дзвиняцька ТГ – на 29,7% (48 вип. проти 37). За 40-49 тижні всього захворіло на ГРВІ 197 жителів громади ( в т.ч. 12 на COVID-19), серед них 125 дітей (63,5%).
Солотвинська ТГ – на 37,9 % (160 випадків проти 116). Від початку епідсезону всього захворіло на ГРВІ 893 жителі громади ( в т.ч. 74 на COVID-19), серед них 551 дитина (61,7%).
Старобогородчанська ТГ – на 7,7% (14 вип. проти 13). У жовтні-грудні всього захворіло на ГРВІ 114 жителів громади ( в т.ч. 33 на COVID-19), серед них 80 дітей (70,1%).
Лисецька ТГ – на 116 % (119 вип. проти 55). Впродовж 2,5 місяців всього захворіло на ГРВІ 709 жителів громади ( в т.ч. 20 на COVID-19), серед них 431 дитина (60,8%).
Ямницька ТГ – на 61,3% (50 вип. проти 31). Від початку епідсезону всього захворіло на ГРВІ 401 житель громади ( в т.ч. 49 на COVID-19), серед них 223 дитини (55,6 ).
У жовтні-грудні всього захворіло на ГРВІ(в т.ч. СОVID-19)жителів громад: Єзупільської – 434, з них дітей 232; Тисменицької - 458, з них дітей 303, Угринівської - 94, з них дітей 55, Загвіздянської - 143, з них дітей 65. В цих територіальних громадах на 49 тижнів у порівнянні з попереднім зменшилась кількість звернень за медичною допомогою з приводу ГРВІ.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
13.12.2022 р.
Наші очі страждають через відсутність світла.

Чому печуть очі за ноутбуком чи телефоном під час відключень світла і як врятувати зір?
Пояснюємо, чому освітлення важливе для здоров'я очей та як його зберегти в умовах відключення світла. Після масових обстрілів України 10 жовтня міста та села живуть в режимі відключень електроенергії. Однак роботу та навчання ніхто не скасовував.
Чому світло важливе для очей
Людина бачить предмет завдяки тому, що око сприймає промені сонячного світла, які відбиваються від нього. Увечері роль сонячних променів виконує штучнео світлення – лампи, ліхтарі, нічники. Комп’ютер, смартфон, планшет – також джерела випромінювання. Його часто демонізують та називають причиною поганого зору, але це хибна думка.
Випромінювання сучасних гаджетів нешкідливе. Проблема в іншому: людині фізіологічно непритаманно дивитися на екран, який яскраво світиться. Це виснажує пігментний епітелій сітківки. Результат – зорова втома, зниження концентрації, відповідно – ефективність роботи дорівнює нулю.
Особливо це шкідливо для людей, які мають астигматизм, короткозорість, далекозорість. Під час тривалої роботи за комп’ютером у темному приміщенні ці проблеми загострюються. Обов’язково слід звернутися до лікаря за корекцією зору – окулярами або контактними лінзами. Інакше доведеться прикладати вдвічі більше зусиль, щоб сфокусуватися на екраннихзображеннях.
У довгостроковій перспективі це може призвести до:
-
погіршення гостроти зору;
-
зниження працездатності;
-
головного болю.
Саме тому лікарі радять працювати за комп’ютером в освітленому приміщенні. Так світловий потік розподіляється рівномірніше сітківкою, а зоровий м’яз не надто напружується. Відвівши погляд від екрана, ви будете чітко бачити предмети навколо, а не розфокусовано.
Чому часто печуть очі?
На передній поверхні ока є слізна плівка. Вона захищає око від впливу зовнішнього середовища (наприклад, сухого або забрудненого повітря). Працюючи зосереджено за комп’ютером, ми перестаємо достатньо кліпати, тому слізна плівка не відновлюється і швидше пошкоджується – за менше ніж 10 сек. Без неї поверхня ока оголюється та стає вразливою до несприятливих чинників зовнішнього середовища.
Після робочого дня люди, які рідше кліпають, можуть відчути печіння очей. А вітер, ймовірно, викликатиме сльози. У перспективі це може призвести до хвороби сухого ока, яка частіше виникає під впливом гормональних вікових змін або через перебування в місяцях з поганою екологією.
Щоб позбутися дискомфорту, пов’язаного з сухістю, рекомендують зволожувати повітря в приміщеннях. Проте в умовах економії електроенергії та її відсутності це проблематично.
Альтернатива – використання зволожувальних крапель для очей, які абсолютно нешкідливі.
Як допомогти очам, коли нема світла?
І дорослим, і дітям лікарі радять:
За можливості, будуйте графік так, щоб робота та навчання були в умовах денного освітлення. Краще раніше вставати і зробити домашнє завдання, ніж виснажувати себе та зір, сидячи за ним під ліхтариком чи свічкою.
Зверніться до офтальмолога за консультацією. За необхідності лікар може призначити вам лікування або корекцію.
Виконуйте вправи для очей, наприклад, переміщаючи погляд з близького предмету на дальній. Це покращує кровопостачання органу зору та дає змогу перепочити. 5 хвилин таких вправ що 40-60 хв – достатньо.
Тримайте екран в середньому на відстані 60-80 см від обличчя. Бажання наблизитись чи збільшити шрифт – ознаки потреби у корекції зору.
Дотримуйтесь правил гігієни, якщо використовуєте лінзи.
Мийте руки перед контактом з ними. Інакше можна інфікувати поверхню ока й отримати серйозні запальні процеси.
Харчуйтесь збалансовано. Особливо зверніть увагу на вітаміни (овочі, фрукти, ягоди) та омега-3 поліненасичені жирні кислоти (олію, рибу, горіхи, насіння). На противагу трансжири (маргарин, плавлені сирки, фастфуд, напівфабрикати) слід виключити з раціону.
Не читайте в темноті (з ліхтариком чи на телефоні/електронній книзі). Це одні з факторів, які можуть призвести до розвитку зорової втоми та короткозорості.
Придбайте додаткове джерело освітлення. Наприклад, лампу, яка працює на батарейках. Це покращить комфорт та здоров’я очей.
Дбайте про свій зір та бережіть здоров’я!
Разом до перемоги!
Бактеріолог мікробіологічної
лабораторії Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Леся СКРИПНИК-ПЕТРУНИШИН
12.12.2022 р.
Що таке дисбактеріоз і як він проявляється
Дисбактеріоз зазвичай не самостійна хвороба, а прояв інших захворювань і розбалансування в організмі. При впливі зовнішніх факторів склад мікроорганізмів може змінитися: корисних бактерій стає менше, а шкідливих більше. Такий стан і називається дисбактеріоз. Цей стан може супроводжувати гастрит, панкреатит та інші хвороби органів травлення.
Найбільш частою причиною дисбактеріозу є необґрунтоване лікування або зловживання антибактеріальними препаратами (антибіотики, сульфаніламіди і т.д).
Як проявляється дисбактеріоз у дитини?
Порушення роботи кишківника може виникнути ще до появи добре виражених клінічних симптомів. Це можуть бути короткочасні коліки у животі, метеоризм, гурчання, закрепи чи навпаки рідкі випорожнення тощо. Все це вказує на негативні зміни в організмі дитини, і як наслідок, зниження імунобіологічного захисту організму. Хронічна інтоксикація, яка може виникати при дисбактеріозі, робить дитячий організм ослабленим перед різними інфекційними захворюваннями, сприяє розвитку ускладнень. Саме тому, дуже важливо, щоб діти вживали кисломолочні продукти в якості профілактики розладу мікрофлори, оскільки вони мають пробіотичні властивості .
Дисбактеріоз у дітей до року характеризується такими клінічними проявами, як зригування або блювота, може бути неприємний запах з ротової порожнини, уповільнення темпів збільшення ваги або взагалі її зниження, порушення сну, малюк стає плаксивим та нервовим. Випорожнення стають сильними, рідкими, можуть бути з піною, білими грудочками чи зеленуватого кольору, можуть мати різкий неприємний запах кислоти чи гнилі.
У дітей старшого віку дисбактеріоз може проявлятися закрепами чи рідкими й частими випорожненнями, може бути чередування цих станів. Коліки та болі в шлунку, зниження апетиту, нудота, відрижка та гіркота у роті, біль внизу живота, що зменшується при відходженні газів – можливі скарги дітей .
Як відновити мікрофлору кишечника у дитини?
Дати відповідь на це питання намагаються багато спеціалістів, оскільки важливість впливу мікрофлори на функціонування організму в цілому важко переоцінити. Можна виділити комплекс заходів, спрямованих на коригування складу мікрофлори та її нормалізації:
-
Дієтотерапія – дотримання умов дієтичного харчування залежно від показання лікаря
-
Лікування патологій шлунково-кишкового тракту (в разі їх наявності)
-
Усунення факторів ризику розвитку дисбактеріозу у дітей в залежності від вікової категорії
-
Ентеросорбція і ентеропротекція
-
Призначення препаратів для зміцнення імунітету
-
Призначення бактеріотерапії – пробіотики, пребіотики, симбіотики .
На сьогоднішній день, існує багато пробіотиків, що містять у своєму складі корисні бактерії. Необхідно враховувати те, що ці препарати можуть відрізнятися складом, дозуванням, наявністю додаткових речовин. Однак, пробіотики обов’язково повинні відповідати чітким вимогам:
-
Повинні містити живі бактерії, які відповідають здоровій мікрофлорі
-
Бактерії не повинні бути патогенними
-
Бути антибіотикостійкими
-
Антагонізм по відношенню до патогенних мікроорганізмів
-
Бути стійкими до агресивних факторів внутрішнього середовища (шлункового соку, жовчних кислот)
-
Бути безпечними
Дітям потрібно призначати лише ті пробіотики, які відповідають цим вимогам та довели свою клінічну ефективність .
Найважливіше - своєчасно звернути увагу на збої в організмі дитини та запобігти ускладненню, провівши необхідні обстеження, лікування чи профілактичні заходи. Якнайшвидше звернутися за медичною допомогою до сімейного лікаря або педіатра, ні в якому разі не займатися самолікуванням.
Так Ви уникнете небажаних ускладнень і в короткі терміни будете здорові!
Перед будь яким лікуванням чи профілактичними заходами необхідно провести обстеження дитини на дисбактеріоз.
На базі мікробіологічної лабораторії нашої установи можна провести бактеріологічне дослідження на дисбактеріоз (383грн 08коп.)
за адресою смт.Богородчани вул.Петраша,8 Богородчанського відділ
ДУ « Івано-Франківський обласний центр контролю та профілактики хвороб»
кон.тел. (067)7082601- Лапко Лілія Ярославівна
Завідувач мікробіологічної лабораторії
Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
09.12.2022 р.
Менінгококова інфекція: як захистити себе від захворювання?
В сезон, коли переважає захворюваність на ГРВІ, в т.ч. на СОVID-19, втрачається пильність щодо інших хвороб. Проте інфекційні захворювання досі є серед нас і слід знати, які їх прояви та як захистити себе.
Однією з таких, є менінгококова інфекція (МІ) – інфекційне захворювання, що передається повітряно-краплинним шляхом і має різні клінічні прояви: від безсимптомного носійства аж до важких генералізованих форм із високою летальністю. Це типова «дитяча» інфекція, діти до 5 років становлять більше 70% усіх хворих.
Щороку в світі реєструють до 500 000 випадків менінгококової інфекції, 10% - летальні випадки. В Україні статистика ще гірша – летальність від МІ – від 14% - 17%.
Джерелом інфекції є люди – носії збудника¸ які виділяють менінгококи і не мають жодних запальних змін у носоглотці або ж хворі на гострий назофарингіт чи генералізовані форми МІ.
Інкубаційний період триває 1-10 днів і в середньому становить 4-5 днів. Основними клінічними ознаками генералізованих форм МІ є менінгіт і сепсис.
Важливо знати, менінгококова інфекція дуже часто починається раптово, з підйому температури тіла до 39-40ºС і вище. Характерним є головний біль, нездужання, млявість, анорексія, можлива блювота. Основний симптом менінгококцемії – геморагічний висип багряно-червоного кольору із синюшним відтінком, який з'являється (залежно від віку дитини та форми захворювання) через кілька годин, рідше – на 2-й день хвороби. 10% усіх випадків менінгококової інфекції класифікуються як блискавичні, які у переважній більшості випадків закінчуються летально.
Вчасна і адекватна терапія дає змогу врятувати життя пацієнта і визначає сприятливий прогноз. Основним профілактичним заходом є раннє виявлення та ізоляція хворих, санація виявлених бактеріальних носіїв, дотримання правил особистої гігієни, санітарно-освітня робота серед населення. У період сезонного підвищення захворюваності слід обмежити відвідування місць із великим скупченням людей.
Медики наполегливо рекомендують використовувати вакцинацію, як єдиний надійний захист проти небезпечної менінгококової інфекції.
В Україні щеплення від менінгококової інфекції належить до рекомендованих. Вакцинацію дорослих і дітей з метою профілактики, а також за епідемічними показаннями здійснюють відповідно до наказу МОЗ України від 11.08.2014 № 551 «Про удосконалення проведення профілактичних щеплень в Україні». Для імунізації використовують однократну дозу 0,5 мл відновленої вакцини. Протягом двох тижнів в організмі виробляється стійкий імунітет.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Надія ГЛУШКО
09.12.2022 р.
НАГАДУЄМО ЯК ПРАВИЛЬНО, САМОСТІЙНО ВІДІБРАТИ ПИТНУ ВОДУ ДЛЯ ДОСЛІДЖЕННЯ В ЛАБОРАТОРІЇ!!!

Всі ми постійно п’ємо воду і готуємо на ній їжу, і всі ми знаємо, що її якість впливає на наше здоров’я. Надлишок нітратів, нітритів і інших хімічних елементів може спровокувати найрізноманітніші захворювання. Тому не дивно, що перш, ніж вживати воду з колодязів або свердловин виникає бажання, а нерідко і необхідність зробити аналіз її якості. Крім того, такі дослідження можуть знадобитися для правильного підбору фільтрів для очищення води. Тому оптимальний варіант – звернутися за допомогою в спеціалізовані акредитовані лабораторії.
Як правильно відібрати пробу води самостійно? Для відбору проби води за санітарно-хімічними показниками використовується скляна або пластикова тара (обов’язково чиста!). Її обсяг залежить від кількості показників, які Ви хочете отримати (оптимальний варіант – 3 літри). Для отримання найбільш достовірного і точного результату аналізу слід дотримуватися таких правил: ємність слід добре промити водою, з якої береться проба (без застосування миючих засобів!). Щоб уникнути попадання в пробу застояної води при наборі з водопроводу її слід попередньо злити протягом 10-15 хвилин, а якщо з свердловини – відкачати. Щоб запобігти зайвій хімічній реакції воду слід набирати по стінці тари тонкою цівкою, що допоможе уникнути її насичення киснем. Вода повинна заповнювати ємність повністю, під саму пробку / кришку, для того щоб не було повітря, яке може призвести до спотворення результату. Для досягнення максимально точного результату час між відбором проби та початком проведення аналізу повинен бути мінімальним (бажано до 2-х годин), якщо це з якихось причин неможливо, то пробу зберігають в холодильнику.
Для проведення мікробіологічного дослідження проба води відбирається в скляну стерильну тару, яку можна взяти в лабораторії ємністю не менше 0,5 літри. Перед відбором проби води руки потрібно продезинфікувати. Металевий кран необхідно спочатку обпалити за допомогою запальнички, а потім обробити ватою змоченою в спирті. Якщо носик пробовідбірника пластиковий, перед відбором води його потрібно обробити спиртом. Відкрити кран, дати воді стекти не менше 5 хвилин. Скляну стерильну тару відкрити безпосередньо перед набором води. Не торкатися пальцями внутрішньої частини стінок і кришки посуду. Ємність потрібно закрити герметично, не наповнюючи до самого верху щоб вода не торкалася кришки. Обполіскувати простерилізовану тару неможна. Для відбору проби води із колодязя або свердловини, якщо вони не обладнані насосом воду відбираємо з допомогою відра, ковша і переливаємо в підготовлену тару. При транспортуванні в лабораторію потрібно уникати попадання прямих сонячних променів на відібрані зразки. Проби відібраної води обов’язково повинні бути підписані. Після проведеного аналізу Вашої проби, фахівці установи нададуть висновки та відповідні рекомендації щодо якості питної води. Існують державні стандарти і санітарні норми, в яких передбачені обмеження на вміст у воді тих чи інших речовин. Якщо в отриманому аналізі певні показники перевищують гранично допустимі концентрації певних речовин, то таку воду вживати не можна. Необхідно вжити відповідних заходів: відкачати воду з колодязя, провести дезінфекцію, встановити фільтри для очищення води.
Спеціалісти Богородчанського відділу ДУ "Івано-Франківський ОЦКПХ МОЗ" проводять дослідження зразків питної води на платній основі. Вартість досліджень за санітарно–хімічними показниками становить – 752,6 грн., на мікробіологічні показники - 405,8грн.
Варіантів яку воду пити - безліч, а вибір – за Вами!
Біолог сан.-гіг. лабораторії Богородчанського відділу
ДУ "Івано-Франківський ОЦКПХ МОЗ" Світлана МАКСИМІВ
08.12.2022 р.
Популярно про громадське здоров’я
Нещодавно в Україні прийнято Закон «Про систему громадського здоров’я» , підписаний Президентом України В.Зеленським (6 вересня 2022 року № 2573-IX ).
Цей Закон визначає правові, організаційні, економічні та соціальні засади функціонування системи громадського здоров’я в Україні з метою зміцнення здоров’я населення, запобігання хворобам, покращення якості та збільшення тривалості життя.
Цим законом визначена велика кількість термінів, які пояснюють значення основних понять, що стосуються здоров’я громадян, інфекційної хвороби, неінфекційних хвороб, небезпечних факторів, надзвичайної ситуації, епідемії, карантину і т.п., які так чи інакше впливають на якість життя та благополуччя населення.
За словами міністра охорони здоров'я Віктора Ляшка, який прокоментував ухвалення закону, реалізація документа "більше інтегрує нас у європейський простір, а його виконання всіма нами дасть змогу збільшити нашу тривалість років активного життя та наблизити цей показник до європейського".
Закон уперше вводить в обіг принцип "єдиного здоров'я", який дає змогу дивитися далеко за межі звичного поняття "охорона здоров'я" або "медична допомога".
"Це постійна співпраця та взаємодія в галузі медицини, ветеринарії, безпечності харчових продуктів і питної води, захисту довкілля. У системі громадського здоров'я, що працює за принципом "єдиного здоров'я", є місце і роль для кожного, і кожен робить свій внесок у збереження здоров'я та безпеку навколишнього середовища. Основне завдання закону – встановити цей ключовий принцип і визначити функції та розподіл відповідальності для основних гравців", - написав Ляшко.
Отож, система громадського здоров’я - комплекс інструментів та заходів, що здійснюються суб’єктами системи громадського здоров’я та спрямовані на захист і зміцнення здоров’я населення, запобігання хворобам, покращення якості та збільшення тривалості життя, забезпечення санітарно-епідемічного благополуччя населення.
Основні завдання та оперативні функції системи громадського здоров’я вказані у статті 4.
Оперативними функціями системи громадського здоров’я є:
- епідеміологічний нагляд, а також оцінка, спостереження та контроль за показниками і чинниками, що впливають на здоров’я населення;
- моніторинг, готовність і своєчасність реагування на небезпечні чинники, події та надзвичайні ситуації у сфері громадського здоров’я;
- захист здоров’я населення;
- зміцнення здоров’я населення;
- використання правових та управлінських інструментів для профілактики хвороб і покращення стану здоров’я населення;
- ефективне запобігання виникненню хвороб та мінімізація їх випадків;
- інформаційно-роз’яснювальна робота, комунікація та соціальна мобілізація в інтересах здоров’я та благополуччя населення;
- підтримка реалізації ініціатив, що позитивно впливають на здоров’я населення, на місцевому рівні.
Стаття 6. Суб’єкти відносин у сфері громадського здоров’я
1) Кабінет Міністрів України;
2) центральний орган виконавчої влади, що забезпечує формування державної політики у сфері охорони здоров’я;
3) головна експертна установа у сфері громадського здоров’я;
4) органи державного нагляду (контролю) за дотриманням вимог санітарного законодавства у відповідній сфері;
5) інші органи державної влади;
6) центри контролю та профілактики хвороб, що належать до сфери управління центрального органу виконавчої влади, що забезпечує формування державної політики у сфері охорони здоров’я (центри контролю та профілактики хвороб).
З метою реалізації оперативних функцій громадського здоров’я центри контролю та профілактики хвороб, органи державної влади та органи місцевого самоврядування можуть залучати інших суб’єктів відносин у сфері громадського здоров’я до надання послуг у сфері громадського здоров’я.
Стаття 13. Повноваження органів місцевого самоврядування у сфері громадського здоров’я
Органи місцевого самоврядування у сфері громадського здоров’я:
1) забезпечують проведення медико-санітарних заходів на територіях населених пунктів, у місцях масового відпочинку населення та рекреаційних зонах, здійснюють діяльність, спрямовану на запобігання виникненню і поширенню інфекційних хвороб, локалізацію і ліквідацію їх спалахів та епідемій, у тому числі щодо вирішення питань фінансового та матеріально-технічного забезпечення таких заходів;
Стаття 15. Права та обов’язки фізичних осіб у сфері громадського здоров’я
1. Кожен має право на:
1) безпечні для здоров’я і життя харчові продукти, питну воду, умови праці, навчання, виховання, побуту, дозвілля, відпочинку та навколишнє природне середовище;
2) участь у розробленні, обговоренні та громадській експертизі проектів програм і планів розвитку системи громадського здоров’я та забезпечення санітарно-епідемічного благополуччя населення, внесення пропозицій з цих питань до відповідних органів;
3) відшкодування шкоди, завданої його здоров’ю внаслідок порушення вимог санітарного законодавства фізичними або юридичними особами, посадовими особами органів виконавчої влади, органів місцевого самоврядування;
4) достовірну і своєчасну інформацію про стан свого здоров’я, а також про наявні та можливі фактори ризику для здоров’я та їх ступінь.
2. Фізичні особи зобов’язані:
1) піклуватися про своє здоров’я та здоров’я і гігієнічне виховання своїх дітей, не шкодити здоров’ю інших осіб;
2) брати участь у проведенні медико-санітарних заходів;
3) виконувати розпорядження та вказівки посадових осіб органів виконавчої влади, органів місцевого самоврядування під час здійснення ними медико-санітарних заходів.
3. Особи, які хворіють на інфекційні хвороби чи є носіями збудника інфекційної хвороби, зобов’язані:
1) виконувати вимоги медичних працівників та актів законодавства для запобігання поширенню інфекційних хвороб;
Стаття 16. Епідеміологічний нагляд та інформаційний фонд громадського здоров’я
Епідеміологічний нагляд здійснюється за такими напрямами:
1) народжуваність та смертність населення;
2) інфекційні хвороби;
3) неінфекційні хвороби;
4) соціальне та психічне здоров’я;
5) здоров’я матері та дитини, репродуктивне здоров’я;
6) вплив стану навколишнього природного середовища на здоров’я населення;
7) професійні хвороби та охорона праці;
8) травматизм і насильство;
9) інфекційні хвороби, пов’язані з наданням медичної допомоги;
10) антимікробна резистентність;
11) імунопрофілактика;
12) робота з особами, віднесеними до груп ризику та інше.
Стаття 20. Порядок епідеміологічного розслідування епідемій і спалахів інфекційних та масових неінфекційних хвороб
1. Усі епідемії і спалахи інфекційних та масових неінфекційних хвороб підлягають епідеміологічному розслідуванню з метою встановлення причин їх виникнення, факторів передачі інфекції, радіаційної чи хімічної речовини, визначення меж осередків інфекційних та масових неінфекційних хвороб, масштабу поширення епідемії чи спалаху інфекційної хвороби, вжиття заходів щодо їх локалізації та ліквідації, а також виявлення осіб, винних у виникненні епідемії чи спалаху інфекційної або масової неінфекційної хвороби.
Стаття 21. Карантин
1. Карантин встановлюється, продовжується та скасовується Кабінетом Міністрів України.
Карантин встановлюється на строк, необхідний для локалізації та ліквідації епідемії чи спалаху особливо небезпечної інфекційної хвороби, який не може перевищувати два місяці. У разі неблагополучної епідемічної ситуації Кабінет Міністрів України приймає рішення про продовження встановленого карантину.
2. Рішення про встановлення, продовження, скасування карантину негайно доводиться до відома населення відповідної території через засоби масової інформації.
Стаття 22. Обмежувальні протиепідемічні заходи
1. Обмежувальні протиепідемічні заходи встановлюються місцевими органами виконавчої влади та органами місцевого самоврядування за поданням головного державного санітарного лікаря відповідної області, міста Києва чи Севастополя, Автономної Республіки Крим, якщо в населеному пункті, у закладі освіти, закладі оздоровлення та відпочинку виник спалах інфекційної хвороби або склалася неблагополучна епідемічна ситуація, що загрожує поширенням інфекційної хвороби. Обмежувальні протиепідемічні заходи застосовуються до суб’єктів господарювання, що здійснюють види господарської та іншої діяльності, які можуть призвести до поширення інфекційної хвороби.
Стаття 41. Засади профілактики хвороб
1. Органи державної влади та органи місцевого самоврядування в межах компетенції забезпечують планомірну науково обґрунтовану реалізацію функції профілактики хвороб з метою запобігання виникненню і поширенню інфекційних та неінфекційних хвороб, а також їх наслідків та ускладнень.
2. Профілактика інфекційних та неінфекційних хвороб є одним із пріоритетних напрямів діяльності органів державної влади та органів місцевого самоврядування.
Стаття 45. Обов’язкові медичні огляди
Працівники суб’єктів господарювання, які здійснюють діяльність, пов’язану з обслуговуванням населення .., а також працівники, зайняті на важких роботах і на роботах із шкідливими або небезпечними умовами праці, повинні проходити обов’язкові попередні (до прийняття на роботу) і періодичні медичні огляди. Періодичні медичні огляди проводяться за рахунок роботодавця.
Працівники, які без поважних причин не пройшли у встановлений термін обов’язковий медичний огляд у повному обсязі, відсторонюються від роботи і можуть бути притягнуті до дисциплінарної відповідальності.
Стаття 52. Фінансове забезпечення системи громадського здоров’я
Джерелами фінансування системи громадського здоров’я є:
1) кошти державного бюджету;
2) кошти місцевих бюджетів;
3) благодійні внески;
4) кошти міжнародних організацій;
5) кошти з інших джерел, не заборонених законодавством.
На завершення варто додати, що нещодавно в Україні відзначено ювілей Основ законодавства України про охорону здоров’я: 30 років з дня прийняття (19.11.1992). Роль і значення Закону важко переоцінити, адже його по праву називають «медичною конституцією», сьогодні Основи є малим медичним кодексом, документом, що є одним із ключових регуляторів правовідносин у сфері охорони здоров’я.
Запобігання розвитку хвороб і контроль над ними передбачені Угодою про асоціацію між Україною та Європейським Союзом, Європейським співтовариством з атомної енергії і їхніми державами-членами. Крім того, Україна як член Організації Об’єднаних Націй приєдналася до реалізації Цілей сталого розвитку, що також передбачає формування відповідних програм громадського здоров’я.
Начальник Богородчанського відділу Валентина ЛЕВИЦЬКА
07.12.2022 р.
Як вберегтися від переохолодження.

-
Зима 2022- 2023 року обіцяє бути особливо складною на тлі війни. Тому, температура в оселях може бути значно нижчою за оптимальну. При низьких температурах наше тіло втрачає тепло швидше, ніж виробляє.
-
Найчастіше переохолодження загрожує:
-
маленьким дітям,
-
людям похилого віку,
-
особам, що мають проблеми зі здоров'ям,
-
особам з захворюваннями серця або у яких може виникати порушення кровообігу,
-
особам , що колись перебували у стані гіпотермії.
-
Для того, щоб вберегтися від переохолодження та почувати себе комфортно, потрібно заздалегідь подбати про відповідний одяг.
-
Одяг при низьких температурах повинен забезпечувати людину теплом, бути зручним та безпечним. Перевагу варто віддавати натуральним матеріалам – бавовна, вовна, які краще зберігають тепло.
-
Для оптимальної терморегуляції важлива багатошаровість одягу. Завдяки повітряному прошарку між одежею тепло краще зберігається. Як правило, одяг повинен бути тришаровим:
-
нижній шар (спідня білизна, шкарпетки. термобілизна) має відводити вологу, адже мокре тіло втрачає більше тепла.
-
Середній шар (светри, кофти, тощо) утримує тепло.
-
Верхній шар захищає від зовнішніх чинників (дощу, снігу, вітру), тому він має бути з щільних матеріалів, що відштовхують воду.
-
Що більше шарів одягу, то тепліше. Одяг має бути з м'яких тканин і не сковувати рухи.
-
Не залишайте без утеплення кінцівки та голову, через них втрачається чимало тепла. Особливо потрібно подбати про ноги. Взуття повинно бути м»яким і теплим, відповідного розміру. Шкарпетки також мають бути вільними і без тугих гумок, які можуть здавлювати судини і порушувати кровообіг. Не можна допускати потіння ніг, волога охолоджує ноги ще швидше, тому шкарпетки і взуття повинні бути завжди сухими. Для додаткового підігріву можна придбати термохімічні устилки – грілки (зберігають тепло до 4-х годин).
-
Вдома варто мати декілька ковдр, бажано пухових. Не зайвим буде також ковдра чи простирадло з електропідігрівом, чи спальний мішок.
-
Щоб уникнути переохолодження – вживайте більше теплої рідини, що сприяє кращій терморегуляції організму. Уникайте вживання напоїв, які містять алкоголь (алкогольне сп'яніння сприяє високій втраті тепла, одночасно викликаючи ілюзію тепла). Додатковим негативним фактором , який сприяє переохолодженню – є паління, яке зменшує периферійну циркуляцію крові і робить кінцівки більш уразливими до дії холоду.
-
Проте не забувайте, що навіть правильно підібраний теплий одяг лише частково може врятувати від перехолодження. Важливо підтримувати достатню фізичну активність, раціонально та правильно харчуватися. Потрібно їсти ситну, висококалорійну їжу, бо на холоді організм потребує багато енергії.
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Галина ВАСИЛИК
05.12.2022 р.
Профілактика ботулізму
Через військову агресію росії багато українців опинилися в умовах, коли доступ до питної води та якісної їжі обмежений або зовсім відсутній. За таких обставин виникає загроза здоров’ю та навіть життю людини через харчові отруєння, викликані вживанням неякісних, зіпсованих або брудних продуктів.
Особливу небезпеку становить гостре токсико-інфекційне захворювання — ботулізм. Це харчове отруєння, яке може призвести до тяжких наслідків. Водночас у більшості випадків його можна уникнути, дотримуючись простих харчових правил.
З початку року в області зареєстровано чотири випадки ботулізму, з них один – летальний.
Основною причиною ботулізму є вживання в їжу неякісно приготовлених продуктів, що були забруднені бактеріями ботулізму.
Найчастіше причиною ботулізму стають: зіпсовані домашні консерви з м'яса та риби, рідше — овочів; консервовані продукти, які були погано вимиті, неправильно/недостатньо термічно оброблені; в'ялені/копчені продукти домашнього приготування. Проте реєструються випадки хвороби і після вживання продуктів вироблених у промислових умовах.
Рекомендації:
-
Не вживайте їжу з ємностей, які можуть нести ризик ботулізму: роздуті бляшанки; банки зі здутими кришками; банки, з яких щось витікає; банки, з яких відчувається дивний або неприємний запах.
-
Не вживайте консервовані в домашніх умовах продукти, які зберігаються понад рік, або термін зберігання яких сплив.
-
Уникайте споживання в’яленої, копченої, солоної та консервованої риби. Не купуйте консерви та інші продукти домашнього виготовлення з рук на вулицях та стихійних ринках.
-
Не вживайте продукти, якщо сумніваєтесь у їхній якості або не впевнені, що їх виготовляли, зберігали та/або транспортували належним чином.
-
Перед споживанням м’ясних та рибних консервів домашнього приготування піддавайте їх термічній обробці, адже токсин ботулізму за температури 80°С руйнується через 5–25 хвилин, в залежності від продукту, а за температури 100°С — у перші хвилини.
Перші симптоми захворювання найчастіше виникають через 12–24 години після споживання зараженої їжі. Але можуть виникнути і раніше (уже за дві години).
Негайно зверніться до лікаря, якщо:
-
відчуваєте порушення близького зору, або у вас сильно виражена сухість у роті; вам важко говорити (голос стає тихим, гугнявим або пропадає); у вас підвищена стомлюваність, м’язова слабкість чи запаморочення;
-
є короткочасні ознаки ураження шлунково-кишкової системи (нудота, блювання, послаблення випорожнень), а потім — стадія парезу кишківника (здуття живота, закреп), ураження м’язів шиї та кінцівок.
Успіх в одужанні залежить від ранньої діагностики, правильного лікування, у більшості випадків — введення ботулінічного антитоксину (сироватки, імуноглобуліну). Тому в разі виявлення характерних для ботулізму симптомів необхідно НЕГАЙНО звертатися за медичною допомогою.
Профілактикою захворювання є ретельне дотримання технологій домашнього консервування та виконання санітарно-гігієнічних вимог.
Бережіть себе та будьте уважні до свого раціону!
Завідувач відділення
епідеміологічного нагляду (спостереження)
та профілактики неінфекційних захворювань Лілія КОНЦУР
01.12.2022 р.
Охолоджені, або заморожені продукти - можуть бути небезпечними для вживання у разі вимкнення електроенергії.
В умовах аварійного або вимушеного відключення світла, коли електроенергія може бути відсутньою протягом тривалого часу, виникає питання зберігання продуктів. Адже, при відсутності електроенергії – не працюють холодильники, морозильні та охолоджуючі торгівельні камери – харчова продукція може зіпсуватися і стати небезпечною для вживання.
Ось поради, які допоможуть зберегти вашу їжу безпечною до вживання:
-
Подбайте про безпечну температуру в холодильнику та морозильній камері . У холодильнику має бути температура 4°С або нижче. У морозильній камері - 0°С або нижче.
-
Підготуйтеся до надзвичайної ситуації. Заморозьте контейнери з водою, щоб мати змогу зберегти температуру вашої їжі за температури 4°С або нижче, якщо вам доведеться виймати продукти з холодильника. За можливості придбайте сухий лід, або блоковий лід.
-
Коли вже електроенергію відключили, тримайте дверцята холодильника та морозильної камери закритими. Якщо дверцята залишаються закритими, продукти залишаються безпечними до 4 годин у холодильнику, 48 годин у повній морозилці. Якщо електроенергія відключена більше 4 годин, помістіть лід до продуктів у холодильник.
-
Якщо ви заздалегідь знаєте, що відключення електрики триватиме понад 4 години, можна згрупувати продукти разом у морозильній камері, за умов дотримання товарного сусідства. Це допомагає продуктам залишатися холодними довше.
-
Ніколи не пробуйте їжу на смак, щоби перевірити ї безпечність. Якщо маєте сумніви, викиньте її. Викидайте з холодильника продукти, що швидко псуються. (м»ясо, рибу, нарізані фрукти та овочі, яйця, молочні продукти та їх залишки) через 4 години без електроенергії або джерела холоду. Викидайте будь – яку їжу з незвичним запахом, кольором, чи текстурою.
-
Ви можете безпечно повторно заморозити або приготувати заморожені продукти, які все ще містять льодові кристали або мають температуру 4°С або нижче.
-
Для приготування страв краще використовувати олію, а не вершкове масло. Самі страви потрібно робити якомога простішими, з мінімальною кількістю інгредієнтів.
-
Найкраще зберігаються добре виварені або протушковані крупи і м’ясо.
-
Крім того, продукти харчування також можна зберігати у термосумці, у погребі чи підвалі та на балконі, якщо за вікном мінусова температура.
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ «ІФ ОЦКПХ МОЗ» Галина ВАСИЛИК
29.11.2022 р.
1 грудня –Всесвітній день боротьби зі СНІДом

Одна з останніх епідемій нашої сучасності була названа чумою 20-го століття - синдром набутого імунного дефіциту, скорочено - СНІД. Не дивлячись на досягнення нашої прогресивної науки, вона ще далеко не закінчена. Її масштаб, цинічність і підступність досі не може залишити байдужим жодної людини. Символ боротьби зі СНІДом - червона стрічка.
У січні 2022 року в Україні офіційно зареєстровано 987 нових випадків ВІЛ-інфекції, у 295 пацієнтів діагностовано СНІД, а 126 людей померли від СНІДу.
Шляхи інфікування ВІЛ в Україні у січні 2022 року: гетеросексуальний — 653; гомосексуальний — 26; парентеральний — 303; вертикальний — 107; невідомий — 2.
ВІЛ-інфекція – антропонозне вірусне захворювання, в основі патогенезу якого лежить прогресуючий імунодефіцит і розвиток внаслідок цього вторинних опортуністичних інфекцій і пухлинних процесів.
Природна сприйнятливість людей - висока.
Середня тривалість життя інфікованих ВІЛ становить 11-12 років. Однак поява ефективних хіміопрепаратів дозволила значно продовжити життя ВІЛ-інфікованих.
Джерелом ВІЛ - інфекції є ВІЛ - інфікована людина як з клінічними проявами так і без клінічних ознак інфекції.
У великій кількості вірус міститься в біологічних рідинах організму. Встановлено три основні шляхи інфікування ВІЛ, а саме:
1.Статевий шлях
2.Парентеральний –через кров (переливання інфікованої цільної крові або її компонентів, при використанні забруднених шприців, інструментарію; при пересадці інфікованих органів)
3.Вертикальний шлях (внутрішньоутробно через плаценту від ВІЛ - інфікованої матері до дитини);
ВІЛ - інфекція не передається : побутовим шляхом, при дотиках, обіймах, рукостисканнях; через поцілунки; при спільному проживанні в одній квартирі; через посуд, столові прибори; через їжу; фекально - оральним шляхом; через постільну білизну, предмети побуту, іграшки; повітряно - крапельним шляхом (у тому числі при чханні і кашлі); при купанні у воді; через ручки дверей і кранів, унітази; через гроші; через спортивні снаряди; при укусах комах або тварин.
Вірус ВІЛ надзвичайно чутливий до зовнішніх впливів, гине під дією всіх відомих дезінфектантів. Нагрівання до 56 °С різко знижує інфекційність вірусу, при нагріванні до 70-80 ° С він інактивується через 10 хв. Віріони чутливі до дії 70% етилового спирту (інактивуються через 1 хв), 0,5% розчину гіпохлориду натрію. Стійкий при ліофільному сушінні, дії ультрафіолетових променів і іонізуючої радіації.
В Україні домінує статевий шлях інфікування.
При даному захворюванні п р о ф і л а к т и ч н і заходи відіграють вирішальну роль: це недопущення парентерального шляху інфікування (дотримання вимог щодо безпеки лікувально-діагностичного процесу в лікувально-профілактичних закладах шляхом забезпечення для кожного пацієнта індивідуального стерильного набору мед інструментарію як при огляді пацієнта, так і здійсненні будь-якої медичної маніпуляції) та захищені випадкові статеві контакти.
Потрібно усвідомлювати, що наявність однократного вживання наркотичних речовин шляхом парентерального введення може привести до інфікування. Існує ще небезпека – це випадково травмуватися голкою шприца одноразового використання, які зі слідами крові наркомани залишають будь-де.
Необхідно бути обережним, відвідуючи салони перукарських та косметичних послуг, де неякісно продезінфікований інструментарій становить ризик.
Уважно ставтесь до власного здоров'я, пам'ятайте про ризик і будьте здорові!
Лікар-епідеміолог
Богородчанського відділу
ДУ «ІФ ОЦКПХ МОЗ» Світлана Гаврилко
22.11.2022 р.
Вчимося перемагати шкідливі звички
Основна функція травного тракту — розщеплення складних компонентів харчування. Деякі звички після прийому їжі перешкоджають цьому процесу, інші — викликають дискомфорт, а треті — блокують засвоєння важливих елементів. Крім того, деякі дії становлять загрозу не тільки для органів травлення, але і для здоров’я в цілому. Із якими справами краще почекати після їжі?
Чистити зуби
Чистити зуби після їжі закликають багато трактатів про здоровий спосіб життя. Однак є в цій звичайній дії «ложка дьогтю». Якщо ви вживаєте кислі продукти, любите фрукти, вино та соки, слід почекати не менше пів години. Це треба, щоб виділилося достатню кількість слини для нейтралізації кислотності їжі.
«Чищення зубів відразу після трапези проштовхує кислоту в структуру зубного покриття, тим самим, прискорюючи процес розкладання емалі та псування зубів», — пояснює доктор Говард Гембл, президент американської Академії загальної стоматології. Якщо вам важливо освіжити дихання, краще скористайтеся ополіскувачем. Від здоров’я зубів багато в чому залежить здоров’я органів травлення.
Пити дуже багато води
Для відмінного самопочуття та профілактики зневоднення людина повинна випивати близько восьми склянок води на добу. Робити це можна в будь-який час, крім безпосередньо моменту поглинання їжі та протягом години після цього.
Будь-яка рідина, яка надходить в організм разом із їжею, знижує ефективність шлункової секреції. Пиття холодної води зовсім уповільнює травлення та може викликати спазми у чутливих людей.
Чашка чаю або кави після їжі — теж погана звичка! Учені виявили в цих напоях поліфеноли та дубильні речовини, які перешкоджають засвоєнню заліза з їжі.
Подавати фрукти на десерт
Свіжі фрукти необхідні для здоров’я, молодості та краси людини. Адже це багате джерело антиоксидантів, мінеральних речовин, вітамінів і клітковини. Проте, якщо вживати їх на завершення «банкету», це може призвести до розладу шлунку. Фруктові кислоти викликають підвищене газоутворення та бродіння в шлунку. Отже, їжа буде перетравлюватися довше, а ви можете відчувати дискомфорт.
«Важкі» продукти на вечерю
Вечеря має бути поживною та легкою, тому з вечірнього прийому їжі потрібно виключити “важкі” продукти. Насамперед, варто відмовитися від напівфабрикатів, жирної їжі та фастфуду. Також з вечірнього прийому їжі слід виключити свинину, баранину та яловичину, тому що таке м’ясо перетравлюється близько 5 год. Така їжа вважається важкою для шлунка, вона не дасть можливості організму відпочити за ніч, тому що його енергія витрачається на її перетравлення. Не варто вечеряти картоплею, макаронами та продуктами, що містять багато калорій та мало клітковини.
Також необхідно виключити випічку та солодощі, краще віддати перевагу фруктам. Щоб уранці не виникло набряків, з вечірнього раціону потрібно виключити різні соління – вони стимулюють апетит та затримують рідину в організмі. Варто віддати перевагу нежирним сортам сиру, рослинній їжі, а також курячому м’ясу.
Приймати гарячу ванну
Гаряча ванна після рясної трапези потенційно небезпечна для загального самопочуття та здоров’я в цілому. Гаряча вода збільшує температуру тіла, що в свою чергу, впливає на кровообіг. Завдяки тому, що кров активно надходить у поверхню тіла, вона зменшується в межах шлунку, а це, як було вже зазначено, перешкоджає нормальному засвоєнню їжі.
Курити
Україну відносять до країн з високою розповсюдженістю паління. В наш час палять більше 50-ти відсотків чоловіків працездатного віку в міській і більше 60-ти відсотків - в сільській місцевості. Якщо в усьому світі на кожну людину припадає в середньому 870 випалюваних за рік сигарет, то в Україні - 1500-1800 або біля 4,5 сигарети в день, тобто приблизно в 2 рази більше, ніж в середньому на земній кулі.
Пристрасть до нікотину загрожує порушеннями нормальної гуморальної та нервової регуляції шлунка та кишківника. Проте на цьому вплив звички не закінчується! За рахунок того, що після їжі посилюється кровообіг, хімічні компоненти диму від сигарет активніше поглинаються організмом і пошкоджують життєво важливі органи — печінку, мозок і кровоносні судини.
Сідати за кермо
Після щільного обіду до травного тракту надходить більше крові, адже все з’їдене потрібно засвоїти. Організм відчуває переважний вплив парасимпатичної нервової системи. Щоб захистити організм від можливого стресу і тим самим попередити активізацію симпатичної нервової системи (яка не сприяє травленню) мозок нам дарує відчуття розслаблення, а разом із ним і сонливість. Сідати в такому стані за кермо небезпечно. Якщо на дорозі виникне стресова ситуація, нормальний процес травлення буде порушений.
Займатися фітнесом
Активні фізичні навантаження відразу після їжі завжди даються складніше, але це ніщо у порівнянні з тим впливом, який вони здійснюють на організм! Нудота, гикавка, поява кислотного рефлюксу і відчуття тяжкості та інші «капризи» травної системи, здатні зіпсувати тренування та звести нанівець користь від заняття.
Якщо ж регулярно тренуватися, не вичікуючи хоча б годину після рясної трапези, можна сповільнити обмін речовин і тим самим запустити процес накопичення зайвих кілограмів.
Вирушати в спортзал спалювати калорії найкраще через 2-3 години після їди, а ось виходити гуляти можна вже через 30-40 хвилин. У цьому випадку прогулянка буде сприяти нормальному травленню та засвоєнню цінних речовин із їжі.
Начальник відділу Валентина ЛЕВИЦЬКА
15.11.2022 р.
12- 18 листопада 2022 року - Всесвітній тиждень правильного використання антибіотиків

Початок ери антибіотиків почався у 1945 році, коли трьом науковцям Флемінгу, Чейну і Флорі за відкриття пеніциліну було присуджено Нобелівську премію. Це було найвидатніше відкриття в медицині XX століття. Однак поява резистентності до антибіотиків загрожує поверненням у доантибіотикову еру.
Стійкість до антибіотиків зростає до загрозливо високих рівнів у всьому світі. За даними Європейського співтовариства щорічно реєструється близько 400 тисяч інфекцій із множинною стійкістю до антибіотиків, що призвело до смерті 25 тисяч людей.
В основі цього звикання лежить природний відбір. Бактерії, що володіють чутливістю до антибіотиків, гинуть, а ті, що виявилися малосприйнятливими до цих ліків, виживають. Саме ці бактерії починають нестримно розмножуватися - так з’являється резистентний штам, який потім важко подолати поширеними антибактеріальними препаратами.
Кожного року в листопаді проводиться Всесвітній тиждень правильного використання антибіотиків, метою якого є підвищення обізнаності громадськості в усьому світі щодо проблеми стійкості до протимікробних препаратів. Антибіотики – це ліки, що використовуються для профілактики та лікування бактеріальних інфекцій, проти вірусів вони не діють.
Важливо пам’ятати, що саме бактерії, а не людина або тварина стають стійкими до антибіотиків. Резистентність до антибіотиків є однією з найбільших загроз у сфері охорони здоров’я в усьому світі, оскільки призводить до збільшення медичних витрат, тривалої госпіталізації та збільшення смертності. За прогнозами ВООЗ якщо не вжити термінових заходів, до 2050 року на нашій планеті кожні три секунди хтось вмиратиме від хвороб, викликаних стійкими до антибіотиків бактеріями.
Стійкість до антибіотиків може попередити кожен із нас.
Ось прості правила:
-
Не займайтесь самолікуванням
-
Приймайте лише ті антибіотики, які призначив лікар.
-
Не продовжуйте курс лікування без відома лікаря.
-
Не переривайте лікування. Завжди завершуйте курс антибіотиків, навіть якщо вам стало краще.
-
Ніколи не використовуйте антибіотики, які залишилися після курсу прийому.
-
Не консультуйте друзів, родичів, знайомих та не призначайте їм лікування
-
Ніколи не діліться антибіотиками з іншими.
-
Попереджуйте інфекції. Регулярно мийте руки, уникайте контакту із хворими людьми і вчасно робіть щеплення.
Пам’ятайте, найкраща профілактика хвороб – це збалансоване харчування, заняття спортом, повноцінний сон, вакцинація та регулярні візити до вашого сімейного лікаря. Дбайте про власне здоров’я!
Мікробіологічна лабораторія Богородчанського відділу ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб» проводить комплекс досліджень, серед яких визначення чутливості до антибіотиків:
Бакпосів виділень з зіву, носа, вух, очей на мікрофлору, гриби + антибіотикограма;
Дослідження слизу із зіва та носа на носійство патогенного стафілокока з профілактичною метою + антибіотикограма;
Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
Бакпосів грудного молока на мікрофлору + антибіотикограма;
Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
*антибіотикограма – визначення чутливості виділених збудників до антибіотиків;
-
Дослідження слід проводити до початку лікування антимікробними, протигрибковими, імунобіологічними препаратами або не раніше ніж через 7 днів після закінчення прийому препаратів.
-
Якщо пацієнт вже приймає антибіотики або антимікотики і припинити прийом препаратів неможливо, то матеріал відбирається безпосередньо перед черговим введенням або прийомом лікарського засобу.
Біоматеріал слід доставити в лабораторію не пізніше 2 годин після забору.
Вартість дослідження залежить від виділеного збудника (від 200 до 350 грн.).
За консультацією можна звернутися за адресою:
смт.Богородчани вул.Петраша,8 кон.тел. (067)7082601
Завідувач мікробіологічної лабораторії
Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
15.11.2022 р.
17 листопада - Міжнародний день відмови від паління.

Міжнародний день відмови від паління своїми витоками сягає Американської землі - континенту, з якого і почалося це тотальне горе - звички тютюнопаління. Цей день у 1977 році встановило Онкологічне Співтовариство Сполучених Штатів Америки. Було запропоновано відзначати його щорічно в кожен третій четвер листопада. А в 1988 році, за пропозицією ВООЗ, з’явився молодший брат цього Міжнародного дня - Всесвітній день без тютюну, який зараз відзначається 31 травня.
Статистика ВООЗ дуже сумна. Близько 63% всіх смертей на землі відбувається через неінфекційні захворювання. Тютюнопаління в цій страшній статистиці займає стійку позицію лідера.
Епідемія тютюнопаління в 20 столітті забрала з життя понад 100 мільйонів людей. Серед хворих на рак в різній формі – 95% курців; серед померлих від хронічного обструктивного захворювання легень (ХОЗЛ) не менше 75% курців; смертність від раку легенів серед тих, хто палить, вища у 20 разів. Щороку внаслідок куріння помирає 7 мільйонів людей у всьому світі. Понад 6 мільйонів із них – це курці або колишні курці, а 890 тисяч – люди, які є пасивними курцями, з них 120 тис. українців. Очікується, що до 2030 року ця цифра зросте до 8 мільйонів смертей.
Україна – одна з перших за кількістю викурених цигарок на людину. Це говорить про те, що в нашій країні ця проблема сягнула розмірів епідемії. В Україні палять 40% громадян старших за 15 років і близько 17% школярів. Це близько 19 млн. осіб. Із них 34% – завзяті курці. Приблизно третина населення у віці від 18 до 25 років — є постійними курцями, 53% старшокласників. Більш, як половина всіх курців свою першу сигарету викурили у віці до 12 років.
Не всі усвідомлюють тяжкі наслідки від вживання тютюну для свого здоров’я і здоров’я оточуючих, насамперед - молодь. У більшості випадків це є результатом відсутності переконливої інформації з даної теми, а також наслідком інформаційної протидії з боку тютюнових компаній.
Чому важливо кинути курити?
В абсолютно чистій атмосфері організм людини, що палить, зазнає такого токсичного впливу, ніби знаходиться в умовах, де забруднення в тисячі разів перевищує будь-які норми. Вдихати тютюновий дим у чотири рази шкідливіше, ніж вихлопні гази автомобіля безпосередньо з вихлопної труби.
Паління тютюну закупорює артерії і викликає серцеві напади та інсульт.
Паління - основний фактор ризику захворювань органів дихання: хронічного обструктивного захворювання легень (хронічний бронхіт та емфізема), пневмонія. До речі, 17 листопада також відзначається Всесвітній день боротьби проти хронічного обструктивного захворювання легень ( ХОЗЛ).
Куріння може стати причиною онкологічних захворювань. Пухлини, що з’являються внаслідок куріння, найчастіше уражають ротову порожнину, гортань, стравохід, трахею, бронхи, легені, шлунок, підшлункову залозу, нирки, товсту кишку, сечовий міхур, шийку матки та спинний мозок.
Внаслідок куріння також може розвинутись остеопороз, катаракта та сліпота, парадонтози.
Активне куріння часто стає причиною безпліддя та імпотенції.
Тютюнопаління завдає шкоди не лише фізичному, але і психічному здоров’ю. Курці нервово виснажені більше, ніж інші. Вони розхитують свою нервову систему, живучи від сигарети до сигарети, і спалахують з незначного приводу. Внаслідок порушення правильного перебігу нервових процесів людина стає дратівливою, конфліктує, погано харчується, у неї розвивається, як кажуть, «важкий характер».
Тому чим раніше ви відмовитесь від куріння, то краще.
Фізичний організм людини генетично запрограмований на життя. Коли виникають загрози - він працює з ними, щоб нівелювати їх небезпеку для свого подальшого успішного функціонування. На жаль, ми самі здатні обманювати життя і рідко дозволяємо собі відмовлятися від негативних звичок.
Метою Дня відмови від паління є активні дії по сприянню у зниженні поширення шкідливої тютюнової залежності. Це включає в себе боротьбу проти тютюнопаління в усіх прошарках суспільства і в першу чергу в середовищі лікарів і медичного персоналу. Широке інформування суспільства про шкідливий і згубний вплив тютюну на здоров’я курця і оточуючих його людей здатне позитивно вплинути на самосвідомість безлічі курців.
У зв’язку з цим ВООЗ та ряд міжнародних громадських та медичних організацій, пропонують урядам країн, що приєднуються до цієї боротьби захищати політику своєї суспільної охорони здоров’я від будь-яких інтересів тютюнової промисловості, прийняття податкових і цінових заходів по скороченню попиту на тютюнові вироби, законодавчий захист своїх співгромадян від впливу тютюнового диму. Це включає в себе:
-
Заходи з регулювання маркування та упаковки тютюнових виробів.
-
Заборона стимулювання продажів і реклами, а також можливості спонсорства тютюнових компаній.
-
Повсюдне надання кваліфікованої допомоги тим, хто вирішив позбутися від цієї шкідливої звички.
В багатьох розвинутих країнах світу зараз майже не курять освічені люди, які працюють на добре оплачуваних роботах. І це не лише регулюється державою і законодавством – це також повага людей один до одного.
Тому Міжнародний день відмови від паління - привід ще раз задуматись, що для кожного з нас важливіше - здоров’я чи сумнівне задоволення.
Начальник Богородчанського відділу Валентина ЛЕВИЦЬКА
11.11.2022 р.
НЕБЕЗПЕЧНИЙ СКАЗ
Щорічно у світі від сказу гине понад 55 тисяч людей і понад 1 мільйон тварин.
Сказ – дуже небезпечне вірусне захворювання всіх теплокровних тварин і людини. Сказ входить у п’ятірку інфекційних захворювань, спільних для людей і тварин, які завдають найбільших соціальних та економічних збитків. Дане захворювання характеризується гострим перебігом, ураженням нервової системи і закінчується летально.
Зараження сказом відбувається при попаданні слини хворих тварин на пошкоджену шкіру, слизові при покусах, подряпинах.
Головними ознаками захворювання диких тварин є неадекватна їх поведінка. Хворі на сказ тварини ведуть себе агрессивно чи, навпаки, спокійно, не реагуючи на наближення людини. У них невпевнена хода чи біг, інтенсивно виділяється слина, нетиповий погляд, блискучі очі, утруднене ковтання, настовбурчена шерсть.
Ознаками захворювання домашніх (собак, котів) та с/г тварин є – безпричинна агресія, вони можуть без будь-якої причини нападати на людей, інших тварин. Також проявляється сказ у тварин слинотечею, незвичайною поведінкою, водобоязню, парезом та паралічем щелеп і кінцівок.
Це захворювання не виліковується, але попередити і не допустити його розповсюдження при виникненні можливо і необхідно.
Система профілактичних заходів включає суворе виконання комплексу ветеринарно-санітарних та технологічних норм для утримання собак, котів і хижих тварин у населених пунктах, дотримання норм щільності популяції червоної лисиці.
Щоб не заразитися сказом, слід виконувати наступні правила:
– утримуватись від контактів з дикими та безпритульними тваринами;
– виконувати правила утримання домашніх тварин та норм поводження з ними;
– не вбивати здорових на вигляд тварин, які нанесли укуси та інші пошкодження, а терміново викликати ветеринарного лікаря;
– не знімати шкіру з трупів диких тварин при їх знаходженні;
– в разі укусу домашньою твариною, слід з’ясувати ім’я господаря та адресу, щоб фахівці ветеринарної медицини мали змогу спостерігати за твариною;
– доставляти фахівцям ветеринарної медицини хворих тварин або їх трупи на дослідження, якщо тварина загинула.
04.11.22 р. в с. Майдан (Ямницька ТГ) зареєстровано сказ кота в приватному господарстві. Відомо, що кіт захворів, а потім загинув (напередодні прийшов додому поранений, зі слідами крові на тілі). Встановлено четверо контактних осіб, всі приймають антирабічне лікування згідно схеми. Територію с. Майдан оголошено неблагополучною щодо сказу, а с. Павлівка-загрозливим. Станом на 11.11.22 р. в КНП «Лисецька лікарня» в наявності 28 доз антирабічної вакцини.
Фахівці ветеринарної служби проводять профілактичну вакцинацію тварин проти сказу в сс. Майдан і Павлівка. Карантинні обмеження щодо сказу встановлені в населених пунктах на 2 місяці.
Тільки виконання всіх профілактичних заходів в комплексі дасть змогу зупинити поширення вірусу сказу серед тварин, а це значить, що і людина буде в безпеці.
Лікар-епідеміолог
Богородчанського відділу
ДУ «ІФ ОЦКПХ МОЗ» Світлана ГАВРИЛКО
11.11.2022 р.
Рутинні щеплення в умовах війни
У воєнний час підвищується ризик розвитку і поширення інфекційних хвороб. Особливо вразливі до них діти і дорослі, які мають прогалини у графіку щеплень або не імунізовані взагалі.
За підсумками 2021 року рівень охоплення щепленнями в Україні залишається нижчим за рекомендований Всесвітньою організацією охорони здоров’я. Водночас вакцинація є однією з головних складових громадського здоров’я.
Щороку щеплення рятують 2–3 мільйони дитячих життів у всьому світі. Нещеплені ж діти ризикують інфікуватися, тяжко хворіти, а деколи й померти від наслідків захворювань. Тож важливо дотримуватися національного Календаря профілактичних щеплень. Особливо під час війни, адже медична система зараз долає нові виклики, і важливо не перевантажувати її додатково.
Тому радимо подбати про себе і своїх дітей та захиститися від інфекційних хвороб, щойно ви перебуватимете у безпечному місці в Україні або за кордоном. Для цього зверніться до найближчої амбулаторії/лікарні.
Відповідно до Календаря профілактичних щеплень, дитина має отримати вакцини від таких захворювань, як туберкульоз, гепатит В, кір, епідемічний паротит (свинка), краснуха, дифтерія, правець, кашлюк, поліомієліт та хіб-інфекція.
Коли і від чого вакцинуватися?
Гепатит В: протягом першої доба життя, у 2 та 6 місяців.
Туберкульоз: 3–5 доба життя.
Кір, паротит, краснуха (у складі комбінованої вакцини): у 12 місяців та 6 років.
Дифтерія, правець (у складі комбінованої вакцини): у 2, 4, 6, 18 місяців, 6 та 16 років.
Кашлюк (у складі комбінованої вакцини): у 2, 4, 6, 18 місяців.
Поліомієліт: інактивована вакцина (ІПВ) – у 2 та 4 місяці, оральна поліомієлітна вакцина (ОПВ) – у 6 та 18 місяців, а також 6 та 14 років.
Хіб-інфекція: у 2, 4 та 12 місяців.
Дорослі, щеплені за календарем, потребують ревакцинації від дифтерії і правця кожні 10 років: у 26, 36, 46 і так далі років.
Перевірте, чи має ваша дитина всі необхідні щеплення відповідно до віку і чи отримали ви ревакцинацію упродовж останніх 10 років.
Підтвердити щеплення можна у два способи:
- довідка або довідки, записи в амбулаторній картці, картка профілактичних щеплень (форма 063/о), паперові сертифікати або будь-яке фото цих документів;
- дані, внесені в електронну систему охорони здоров’я (ЕСОЗ), витяг з якого можливо запросити у сімейного лікаря, якщо подальші щеплення проводитимуться за кордоном.
Якщо ви не встигли взяти з собою медичну картку, спробуйте сконтактувати з вашим сімейним лікарем або педіатром, із закладом охорони здоров'я, де проводилась вакцинація. Також, ви можете звернутися до лікаря з проханням перевірити внесення записів про щеплення до ЕСОЗ. У разі, якщо ви не можете вийти на зв’язок із лікарем або не маєте підтверджених записів про проведені щеплення, курс вакцинації буде вважатися таким, що відсутній. Тож щеплення доведеться робити наново.
Що робити, якщо ви пропустили якусь із доз щеплення?
Якщо якась із доз щеплення була пропущена, не варто панікувати. Пропуск вакцинації не означає, що треба розпочинати серію щеплень спочатку. Проте вкрай важливо надолужити пропущені дози якомога швидше незалежно від того, скільки минуло часу.
Як вакцинуватися, якщо ви маєте порушення Календаря щеплень?
Якщо ви маєте порушення Календаря щеплень, вакцинація здійснюється з дотриманням мінімальних інтервалів (Наказ МОЗ України № 595 «Про порядок проведення профілактичних щеплень в Україні та контроль якості й обігу медичних імунобіологічних препаратів). Введення чергової дози вакцини/анатоксину з меншим, ніж мінімальний, інтервалом не зараховується. Під час вибору схеми вакцинації необхідно керуватися інструкцією виробника про застосування вакцини/анатоксину.
Не відмовляйтеся від рутинних щеплень, якщо вам їх запропонують. Від цього залежить здоров’я, а іноді і життя дитини чи дорослої людини.
Лікар-епідеміолог
Богородчанськоговідділу
ДУ «ІФ ОЦКПХ МОЗ» Світлана ГАВРИЛКО
10.11.2022 р.
14 листопада – Всесвітній день боротьби з цукровим діабетом
14 листопада відзначається Всесвітній день боротьби з цукровим діабетом, затверджений Всесвітньою організацією охорони здоров’я (ВООЗ) у 1991 році. Дата обрана не випадково – 14 листопада день народження Фредеріка Бантінга, канадського фізіолога, котрий відкрив (спільно з Джоном Маклеодом) гормон інсуліну, за що отримав у 1923 році Нобелівську премію з фізіології та медицини.
Цукровий діабет характеризується стійким підвищенням рівня глюкози у крові, може виникнути у будь-якому віці і продовжуватися протягом всього життя. Чітко прослідковується спадкова схильність, однак реалізація цього ризику залежить від дії багатьох факторів, серед яких лідирують ожиріння, надмірне споживання цукру та гіподинамія.
Цукровий діабет настільки швидко поширюється на нашій планеті, що визнаний ВООЗ неінфекційною епідемією. За даними ВООЗ, сьогодні на цукровий діабет хворіють близько 400 мільйонів людей. За попередніми підрахунками до 2030 р. у світі ця цифра подвоїться.
Класифікація цукрового діабету
Діабет І типу (інсулінозалежний) – характеризується недостатнім виробленням інсуліну.
Діабет ІІ типу (інсулінонезалежний) – виникає через неефективне використання інсуліну організмом. Більшість випадків діабету цього типу пов’язані з надлишком ваги та браком фізичної активності.
Найбільш поширений цукровий діабет 2 типу, яким страждають дорослі, а цукровий діабет 1 типу притаманний для дітей і осіб молодого віку, який супроводжується абсолютним дефіцитом інсуліну, тому потребує постійного введення інсуліну.
При цукровому діабеті порушуються всі види обміну речовин, уражаються більшість органів та систем, що веде до розвитку ускладнень, які є основною причиною ранньої інвалідизації та смертності.
Клінічні симптоми цукрового діабету:
постійна спрага, збільшення виведення сечі (або поява енурезу у дітей), постійне відчуття голоду, втрата ваги, підвищена втома, сонливість, запах ацетону у видихуваному повітрі, сухість та свербіж шкіри , погіршення зору.
ПРОФІЛАКТИКА ДІАБЕТУ
Профілактика діабету ІІ типу полягає у простих заходах із підтримання здорового способу життя. Щоб вберегтися від діабету ІІ типу, вам необхідно:
• досягнути нормальної ваги тіла та підтримувати її;
• бути фізично активним;
• дотримуватись здорового харчування та зменшувати кількість цукру та насичених жирів;
• утримуватись від тютюнокуріння.
Слід пам’ятати, що спровокувати розвиток цукрового діабету у дітей (зі спадковою схильністю) можуть фізичні та емоційні стреси, перенесені вірусні інфекції (кір, вітряна віспа, краснуха, Коксакі та ін.), токсичні речовини.
Профілактика хронічних та гострих ускладнень цукрового діабету - це перш за все підтримування нормального рівня цукру у крові. Вживання цукру викликає швидке підвищення глюкози в крові, стимулюючи викиди великої кількості інсуліну. Якщо подібні скачки відбуваються досить часто, то клітини втрачають чутливість до інсуліну. Як наслідок, рівень глюкози в крові залишається підвищеним. Надалі гіперглікемія може стати причиною розвитку цукрового діабету другого типу. Тому краще максимально скоротити споживання цукру.
Варто дотримуватись таких простих правил:
-
менше 50 г цукру в раціоні на добу.
-
Режим харчування: снідайте протягом першої години після підйому, не пропускайте обід і вечеряйте за три години до сну. Влаштовуйте собі один-два перекуси.
Дуже важливою є загальнонаціональна освіта українців стосовно проблематики та серйозності цукрового діабету. З цього приводу проводяться різноманітні заходи (школа цукрового діабету для батьків та дітей, страждаючих на цукровий діабет, конференції, лекції, «День Цукрового діабету») для підвищення рівня освіти з цукрового діабету.
Важливо не забувати, що це війна, в якій щорічно помирає близько 5 млн людей в усьому світі внаслідок цукрового діабету.
Завжди необхідно пам'ятати, що при найменших симптомах захворювання необхідно звернутися до лікаря !
Тільки своєчасно розпочате лікування може врятувати здоров'я і життя хворому!
Завідувач мікробіологічної лабораторії
Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Лілія ЛАПКО
08.11.2022 р.
ВТОМА: ЩО ВАРТО ЗНАТИ І ЯК УБЕРЕГТИСЯ
Наразі ми переживаємо найважчі дні у році: все живе навколо пригальмовує свій ритм або впадає у зимову сплячку, світловий день коротший, а температура низька. А ще постійні стресові ситуації ,пов’язані з війною, призводять до підвищеного фізичного та психологічного навантаження.
Наш організм зазвичай реагує на такі умови втомою, млявістю, роздратуванням.
Чому ми втомлюємося
Причини втоми можуть бути психологічні, фізіологічні, пов’язані зі способом життєдіяльності, медичні.
Втома може бути симптомом багатьох недуг, таких як діабет, серцево-судинні хвороби, артрит, анемія, захворювання щитоподібної залози, апное або ж синдром хронічної втоми.
До основних психологічних причин утоми, зокрема, належать монотонність праці, несприятливий соціально-психологічний клімат у колективі, значні інтенсивність і тривалість праці, її напруженість через підвищені виробничий ризик та небезпеку, стреси, депресивні й тривожні стани.
Як розпізнати втому
Найпоширеніші ознаки втоми:
-
відчуття знесилення — коли людина відчуває, що не спроможна виконувати звичайні функції належним чином;
-
неуважність та погіршення концентрації;
-
погіршення пам’яті;
-
уповільнення процесів мислення, зменшення глибини та критичності мислення;
-
зниження цікавості до роботи;
-
підвищена дратівливість;
-
перманентна сонливість;
-
реакція серцево-судинної системи — підвищення рівня артеріального тиску та частоти пульсу.
Усі ці симптоми сповіщають, що саме час зупинитися, відпочити та відновити втрачені сили.
Інакше ви ризикуєте отримати перевтому — сукупність стійких, несприятливих для здоров’я функціональних зрушень в організмі, після яких украй важко повернутися до норми.
Крім того, внаслідок перевтоми виникає хронічна гіпоксія (киснева недостатність) і порушення нервової діяльності.
Ознаки перевтоми:
-
головний біль;
-
підвищена втомлюваність;
-
хронічна дратівливість;
-
нервозність;
-
порушення сну;
-
загострення хронічних захворювань;
-
можливе виникнення артеріальної гіпертензії, виразкової хвороби, ішемічної хвороби серця.
Як подолати втому
У здорових людей втома виникає через фізичне та/або психічне навантаження. У цьому випадку взагалі не йдеться про якусь особливу проблему — втому «лікують» відпочинком.
Важливо вчасно зрозуміти, що ви втомилися, і дозволити собі перепочинок.
Дієві засоби від утоми
1. Повноцінний сон
Дорослим у віці 18–60 років рекомендовано спати не менше 7 год на добу, дітям 6–12 років — 9–12 год, а у віці 13–18 років — 8–10 год.
Перед сном намагайтеся знизити рівень емоційного навантаження: не дивіться «гострих» телевізійних передач або фільмів, не заходьте в соціальні мережі. Кращою альтернативою стане приємне спілкування з близькими або читання улюбленої книжки.
2. Правильно організований режим харчування відповідно до вікових потреб та енергозатрат
Здоров’я, працездатність, активне розумове та фізичне довголіття значною мірою залежать від правильного та повноцінного харчування. Саме через їжу людина поповнює свої енергетичні запаси, а організм одержує різноманітні речовини, необхідні для нормального функціонування органів та систем.
3. Регулярне фізичне навантаження
Будь-яка фізична активність — біг, плавання, катання на велосипеді, ковзанах чи лижах — принесе заряд бадьорості й позитивних емоцій. Головне, щоб такі заняття були регулярними.
4. Відмова від шкідливих звичок
Куріння та алкоголь, які люди часто застосовують, щоби розслабитися, насправді виснажують організм, посилюють утому та надзвичайно шкідливі для здоров’я.
5. Зміна діяльності
Намагайтеся раціонально розподіляти час роботи й відпочинку. Переключайтеся з фізичної праці на розумову та навпаки.
6. Розподіл завдань за пріоритетністю
За великої завантаженості не соромтеся звернутись по допомогу до колег. На роботі організуйте нетривалі, бажано активні, паузи, в обідню перерву вийдіть на свіже повітря та прогуляйтеся пішки 20-30 хв.
7. Оптимізм та почуття гумору
Неабияк впливають на здоров’я негативні емоції та душевні переживання. Намагайтеся вибудовувати взаємини між членами колективу або родини в атмосфері доброзичливості, порядності, інтелігентності, толерантності та співчуття.
8. Оберіть хобі для душі
Улюблені та цікаві захоплення наповнять день радістю і сенсом. Проте не перетворюйтесь на перфекціоніста — не прагніть бути досконалим і найкращим у всьому.
Поки немає ніякого спеціального медикаментозного лікування втоми, проте зміна поведінки неодмінно допоможе її подолати.
Однак, якщо старання були марними і ваш стан здоров’я не поліпшився, зверніться по допомогу до фахівця. Можливо, причини поганого самопочуття криються глибше, а правильно та своєчасно поставлений діагноз сприятиме швидкому одужанню.
Будьте здорові!
Завідувач відділення епіднагляду та профілактики
неінфекційних захворювань Лілія КОНЦУР
07.11.2022 р.
Покращуємо імунітет

З настанням холодної пори року у багатьох людей слабшає імунітет, тому виникає нагальна потреба у його підтримці під тиском вірусів.
Найпростіший спосіб покращення імунітету - споживання яблук.
У питаннях швидкого, корисного та поживного перекусу їм немає рівних. Яблука багаті вітамінами, мінералами, клітковиною та антиоксидантами — усіма поживними речовинами, які потрібні вашому організму, щоб боротися з вірусами та іншими інфекціями й хворобами, особливо у холодну пору року.
Яку користь для вашого імунітету приносить регулярне вживання цього фрукту?
-
Яблука багаті на пектин, специфічний тип харчових волокон, які впливають на метаболізм жирів. Пектин вважається хорошим джерелом їжі для корисних бактерій в кишківнику людини.
-
Яблука - є джерелом вітамінів A, С, В1, В2, РР і Е, а також магнію, фосфору, йоду, заліза, калію, кальцію, цинку.
-
Яблука можуть знизити ризик розвитку діабету II типу, адже містять поліфенольні антиоксиданти – кверцетин та флоридин. Перший міститься в шкірці фрукта й допомагає при резистентності до інсуліну, яка є основним фактором розвитку діабету. Він відомий своїми антиоксидантними та протизапальними ефектами, які допомагають регулювати імунну відповідь. А флоридин - зменшує всмоктування цукру в кишківнику і тим самим знижує його рівень у крові.
Вільні радикали не тільки пошкоджують ваші клітини, але й активують гени, які викликають посилення запальної реакції. Хронічне запалення пов’язане з багатьма серйозними захворюваннями та проблемами зі здоров’ям, але, на щастя, дослідження показали, що кверцетин може знизити маркери запалення. Багато цього флавоноїду міститься зокрема у червоних яблуках. Важливо не очищати ці фрукти від шкірки, адже кверцетин локалізується виключно там.
Левова частка вашого імунітету походить зі шлунково-кишкового тракту. Це означає, що підтримка здорового і збалансованого мікробіому є ключовою для того, щоб ваше тіло ефективно боролося з інфекціями. Яблука допомагають підтримати здоров’я кишечника, оскільки вони забезпечують певний тип розчинної клітковини, який називається пектином. Отож, покращити свій імунітет можна звичайними яблуками, якими обдарувала нас осінь.
Якщо ви з'їдатимете щоденно по два яблука, то зможете знизити рівень холестерину, ризики серцевого нападу та інсульту.
Яблука допомагають здоров‘ю мозку. Сік яблук запобігає віковому зниженню розумової активності та кількості нейромедіатору ацетилхоліну (відповідає за навчання, мислення та пам’ять). Низький рівень ацетилхоліну пов’язаний з хворобою Альцгеймера.
![]() Однак, попри корисні властивості, слід обмежити вживання яблук, якщо у вас:
Однак, попри корисні властивості, слід обмежити вживання яблук, якщо у вас:
![]() виразка шлунку;
виразка шлунку;
![]() гастрит;
гастрит;
![]() підвищена кислотність;
підвищена кислотність;
![]() людям, які мають проблеми із зубами, слід відмовитися від вживання таких сортів яблук, як груша, антонівка та аніс, оскільки вони становлять небезпеку для зубної емалі. Якщо ж ви все ж таки з’їли фрукт, то обов’язково почистіть зуби та прополощіть рот.
людям, які мають проблеми із зубами, слід відмовитися від вживання таких сортів яблук, як груша, антонівка та аніс, оскільки вони становлять небезпеку для зубної емалі. Якщо ж ви все ж таки з’їли фрукт, то обов’язково почистіть зуби та прополощіть рот.
![]() людям, які страждають на цукровий діабет, не слід їсти солодкі яблука (білий налив, золота китайка і медунка).
людям, які страждають на цукровий діабет, не слід їсти солодкі яблука (білий налив, золота китайка і медунка).
Щодо кісточок яблук, то вони містять таку небезпечну речовину – глікозид амигдалина (речовина, яка потрапляючи у шлунок розщеплюється в синильну кислоту (сильна отрута – ціанід). Звичайно ж, якщо ви вживатимете в невеликих кількостях кісточки, то вони не зашкодять, але з великою кількістю ціаніду ваш організм може не впоратися.
Їжте яблука щодня і забудьте про візити до лікаря! Насолоджуйтесь смаком та корисними властивостями!
Начальник Богородчанського відділу
ДУ «Івано-Франківський ОЦ КПХМОЗ» Валентина ЛЕВИЦЬКА
03.11.2022 р.
Ієрсиніоз! Будьте обережні!
Ієрсиніоз - захворювання інфекційного типу, що вражає, передусім травний канал. Інтерес до проблеми кишкового ієрсиніозу зростає з кожним роком. Він обумовлений не тільки широким розповсюдженням цього захворювання, але і великим екологічним значенням їх збудників. Підйом захворюваності відмічається в холодну пору року (навесні, восени) з піком у листопаді місяці.
Єрсиніо́з кишко́вий — гостре інфекційне захворювання, яке характеризується фекально-оральним механізмом передачі, симптомами інтоксикації, ураженням шлунково-кишкового тракту, печінки, суглобів, інших органів та систем. До хвороб, які спричинюють інші види єрсиній, відносять чуму і псевдотуберкульоз.
Встановлено, що збудники кишкового ієрсиніозу не тільки зберігаються при температурі 4-6 градусів, актуальною для холодильника, але й не втрачають можливості до розмноження. Ці дані пояснили причину виникнення спалахів захворювання після вживання в їжу продуктів, які довгий час зберігалися в холодильниках або овочесховищах. Враховуючи цю особливість, ієрсиніоз часто визначають ще й як «хвороба холодильників».
Кишковий єрсиніоз передається фекально-оральним механізмом, шляхи передачі: харчовий, водний і побутовий. Зазвичай людина інфікується при вживанні продуктів тваринництва, які контаміновані Y. еnterocolitica: молоко та продукти з нього, м'ясо як тваринне, так й пташине, яйця, овочі та фрукти. Водний шлях зараження при кишковому єрсиніозі зустрічається рідше, спостерігається при вживанні забрудненої води колодязів, відкритих водоймищ, природних джерел, в окремих випадках — водопровідної води.
Найбільш всіяні ієрсиніями є овочі, особливо ті, що закладаються на зберігання. Попадання збудника в харчові продукти можливо в місцях, доступних для гризунів – овочесховищах, підвалах, на полях, в зоні природних вогнищ, де земля може бути інфікована гризунами. При цьому створюються сприятливі умови для розмноження збудника (низька температура, вологість, наявність поживного субстрату). В кінці зими і навесні частота виявлення іерсиній в овочах досягає 10-20%.
Резервуаром і джерелом ієрсиніозів є переважно тварини: різні гризуни, домашня худоба, собаки. Люди можуть поширювати інфекцію, але зараження від людини відбувається досить рідко. У містах інфекцію в основному розносять гризуни, саме їх скупчення формують епідемічні вогнища інфекції в періоди спалахів.
Клінічна діагностика ієрсиніозів надзвичайно важка через різноманіття проявів, які маскують це захворювання під інші інфекційні та неінфекційні нозологічні форми. Тому нерідко вони маскуються під різними діагнозами: ентероколіт, харчова токсикоінфекція, скарлатина, краснуха, гепатит, апендицит, ревматизм, гостре респіраторне захворювання. Ієрсиніози становлять значну частку так званих кишкових інфекцій нез'ясованої етіології, і лише лабораторне дослідження дозволяє поставити достовірний діагноз, без якого неможливі цілеспрямовані протиепідемічні заходи.
Заходи профілактики ієрсиніозу практично такі ж, як і при будь-яких
кишкових інфекціях, але особливу увагу варто звернути на дотримання правил особистої гігієни, на умови зберігання та реалізації продуктів:
- ретельне миття рук, фруктів, овочів;
- для тривалого зберігання овочів і фруктів необхідно підготувати приміщення (склади, овочесховища, в приватних господарствах – підвали, льохи), звільнити сховище від залишків зимових овочів і сміття, обробити дезінфікуючими засобами, просушити стелажі і тару;
- не слід купувати фрукти і овочі з ознаками псування, перед вживанням необхідно ретельно мити проточною водою і обливати кип'яченою водою;
- готові до вживання продукти і страви зберігати окремо від сирих продуктів;
- молоко, куплене у приватних осіб, необхідно вживати після кип’ятіння;
- проводити боротьбу з переносниками інфекції - гризунами (дератизацію) в населених пунктах і сільськогосподарських угіддях.
Завдяки виконанню таких заходів можна значно знизити ризик зараження, а також обмежити поширення інфекції!!!
Лікар-епідеміолог
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Світлана ГАВРИЛКО
02.11.2022 р.
Домашні тварини і людина.

Ми живемо з домашніми тваринами протягом багатьох століть. Домашні тварини допомагають побороти самотність, покращити настрій. Вони стали повноправними членами сім’ї у багатьох родинах.
Але тварини теж хворіють і можуть стати джерелом хвороби для людей. Кішки і собаки є найпоширенішими переносниками зоонозів - хвороб, що передаються людині від тварин. Інфікування найчастіше відбувається, коли тварина дряпає або кусає людину.
Феліноз -хвороба котячої подряпини. Це гостре інфекційне захворювання, збудником якого є мікроорганізм Bartonellahenselae. Резервуаром для інфекції є коти, особливо сіамські, адже збудник хвороби є представником нормальної мікрофлори порожнини рота у котів. На місці укусу чи подряпини виникає утворення, зовні схоже на укус комах. Можуть збільшуватися найближчі до місця подряпини лімфовузли, підвищуватися температура. Навіть найдрібніші подряпини слід обробляти і слідкувати за їх загоюванням. Особливо це стосується дітей.
Сальмонельоз – характеризується ураженням органів травлення з розвитком синдрому інтоксикації. Хворобу викликає велика група бактерій сальмонел, які стійкі у зовнішньому середовищі. Одне з джерел зараження людини – контакт з фекаліями тварин, хворих на сальмонельоз. Симптоми захворювання: підвищена температура, головний біль, слабкість, нездужання, біль у животі, нудота, блювання, діарея. Сальмонельоз може спричинити серйозне ураження нирок у маленьких дітей.
Гельмінтоз. Токсокароз. Це паразитарне захворювання, зумовлене глистами, які паразитують у кишківнику собак або котів. Найчастіше хвороба передається дітям через контакт із домашніми тваринами. Симптомами токсокарозу є характерні висипання на тілі, набряк обличчя, лихоманка, збільшення лімфатичних вузлів. У частини хворих токсокароз викликає біль у животі, блювання, метеоризм, проноси тощо.
Ехінококоз. Це паразитарне захворювання, яке характеризується утворенням у печінці, а також у легенях та інших органах паразитарних кістозних утворень. Основним джерелом захворювання є інфіковані дозрілими ехінококами собаки, які виділяють у навколишнє середовище із випорожненнями яйця гельмінта. Зараження людини відбувається під час контакту з хворою собакою, або внаслідок вживання овочів, води, забруднених яйцями ехінокока. Клінічні прояви ехінококозу зумовлені локалізацією паразита та його розмірами. Гельмінти широко розповсюджені. Цьому, зокрема, сприяє велика кількість бездомних тварин, які є резервуаром паразитів.
Сказ. Це гостре небезпечне вірусне захворювання, спричинене нейротропним вірусом сказу. Характеризується розвитком своєрідного енцефаліту зі стрімким ушкодженням центральної нервової системи. Джерелом та резервуаром збудника сказу є дикі та свійські тварини. Людина може заразитися сказом від інфікованих тварин через укус, подряпини та мікроушкодження шкіри, потрапляння зараженої слини на слизові оболонки.
У контактний спосіб людей найчастіше інфікують коти та собаки. Особливу небезпеку становлять безпритульні тварини, зокрема собаки. Скажених тварин характеризують певні клінічні симптоми та поведінкові зміни, які важливо візуально визнати: втрата природного страху перед небезпекою (хвора дика тварина може «розгулювати» у населеному пункті), агресивність. При цьому з’являється слиновиділення, водобоязнь. Тварини, які покусали людей або інших тварин, підлягають негайній доставці до найближчого ветеринарного закладу для огляду та карантину під наглядом фахівців протягом 10 днів. Якщо за цей період не з’явилися ознаки сказу, тварина вважається здоровою, а потерпіла людина- не заражена сказом.
В разі укусу тварини необхідно ретельно промити поверхню рани (протягом 15 хвилин) струменем води з господарським милом (в найкращому випадку). Далі слід обробити краї рани 5% настоянкою йоду, накласти стерильну пов’язку і негайно звернутися до медичного закладу.
Лікар паразитолог В. Федорів
01.11.2022 р.
ЯК МАГНІТНІ БУРІ МОЖУТЬ ВПЛИВАТИ НА НАШЕ ПСИХІЧНЕ ЗДОРОВ'Я ТА САМОПОЧУТТЯ.

Сьогодні ми все частіше можемо спостерігати нестабільність магнітного поля Землі. Магнітні бурі та їх тривалість можуть впливати на самопочуття багатьох людей, що реагують на зміни погоди. Погоду визначає безліч чинників: атмосферний тиск, температура, вологість, вміст у повітрі озону і кисню, радіоактивність, магнітні бурі. Кожен з них здатний впливати на самопочуття і здоров’я людини.
Магнітні бурі значно впливають на організм людини. Метеозалежні люди можуть відчувати біль в серці, головні болі, слабкість, перепади настрою. Магнітні бурі, насамперед, впливають на стан нервової системи, зумовлюючи посилення емоційних реакцій. Зокрема: розвиток тривожних станів, підвищення агресивності, посилення страху та панічних проявів тощо. Тому у дні підвищеної сонячної активності варто зменшити фізичні та розумові навантаження. На чутливість до погоди найбільш впливають такі чинники: стать, вік, спадковість і загальний стан здоров’я. Так, жінки більш схильні до зміни погоди, ніж чоловіки.
Найсильніше погодні аномалії діють на людей, що мають хронічні недуги: бронхіальну астму, артрит, ревматизм, серцеві захворювання, тиск. Метеозалежність часто розвивається і у тих, хто переніс струс мозку, страждає вегето-судинною дистонією або атеросклерозом. У людей, які сильно залежні від погодних умов може навіть розвинутися метеофобія – важкий психічний стан, коли людина перебуває в стані підвищеного стресу через потенційні загрози природних катаклізмів та з великою тривогою очікує кожну метеозміну. Така гіпертрофована боязнь поганої погоди є приводом звернутися до фахівця за допомогою.
Нещодавно вчені з’ясували одну цікаву закономірність – швидкість, з якою людина реагує на зміну погоди, залежить від її психологічних особливостей. Тобто коли людина знаходиться у стані психологічної рівноваги реакція слабшає. Цей факт пояснює, чому кількість людей із важким ступенем метеочутливості збільшується, адже сучасна людина перебуває у постійному стресі та нервовому напруженні. Саме тому перший крок в боротьбі із метеочутливістю – це повернення собі душевної рівноваги. Передусім варто відмовитися від шкідливих звичок (зловживання алкоголем, кофеїном, тютюнопаління, надмірне споживання солодкого). Дотримуйтеся режиму дня. Контролюйте свої емоції та рівень психологічного напруження протягом дня. Якщо фізичний стан дозволяє – займіться фізичною активністю. Все це допоможе знизити рівень психологічної напруженості.
Остаточно позбутися метеочутливості, нажаль, неможливо. Проте знизити прояви її симптомів цілком реально. Так, медики рекомендують щодня перебувати на свіжому повітрі не менше 30 хвилин, регулярно займатися спортом та загартовувати організм, більше відпочивати і вести здоровий спосіб життя. Крім того, позбутися від симптомів метеозалежності можна, дотримуючись дієти. Слід відмовитися від важкої їжі, краще харчуватися частіше, але невеликими порціями, віддаючи перевагу рослинним та молочним продуктам. З приємних процедур метеозалежним людям показані масаж, ароматерапія і лікувальні душі.
Також є певні рекомендації, яких потрібно дотримуватися у дні, коли змінюються погодні умови та посилюється метеочутливість:
1. Намагайтеся скасувати справи, які вимагають підвищеної уваги, витрат сил і енергії.
2. Якщо самопочуття погіршилося, за наявності такої можливості, перенесіть важливі зустрічі або ж візьміть вихідний.
3. Пізніше коли тіло адаптується до погодних умов, ви зможете зробити все необхідне в гарному самопочутті та настрої.
4. Намагайтеся їсти більше овочів, зробіть раціон легшим, пийте більше води (спостерігайте за тиском: якщо він підвищується, то споживання води, навпаки, зменшуйте), відмовтеся від жирного, гострого, кави і алкоголю.
5. Додайте в дієту продукти з підвищеним вмістом калію, вони допоможуть роботі серця (горіхи, сухофрукти, сир, риба, банани та інші).
Дбайте про своє фізичне та психічне самопочуття, ведіть здоровий спосіб життя і нехай зміна погоди впливає на вас найменшим чином!.
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ » Орест ГЛУШКО
31.10.2022 р.
Про користь і норми споживання питної води.
Понад 60% ваги тіла людини становить вода. Згідно з дослідженнями, мозок і серце містить 73% води, легені – 83%, навіть наші кістки складаються з води на 31%. Кожна клітина, тканина чи орган у живому організмі повсякчас потребують води, щоби повноцінно працювати.
Отже, корисність води для людини:
-
потрібна для травлення та засвоєння поживних речовин організмом;
-
виводить з організму «відходи» через сечу, піт, кал;
-
використовується мозком, аби синтезувати необхідні нейрогормони та медіатори, які регулюють роботу організму на різних рівнях;
-
допомагає доставити кисень до клітин (у складі крові);
-
підтримує температуру тіла в нормі (через піт та під час дихання);
-
захищає делікатні органи як «буфер», наприклад, головний і спинний мозок;
-
зволожує слизові оболонки;
-
надає тонус шкірі, зволожує її;
-
«змащує» й амортизує суглоби.
Недостатність води призводить до зневоднення організму. Зневоднення (дегідратація) може виникнути через замалу кількість води, що надходить із питтям чи їжею, або при надмірній втраті води, наприклад, під час високої температури, інтенсивної фізичної роботи. Навіть помірна дегідратація може значно порушити функцію клітин, знижувати енергію, проявитися втомою. Ось чому важливо пити воду в достатній кількості щодня.
Вікові норми вживання води:
-
діти від 1 до 4 років мають пити 2-4 склянки рідини;
-
діти від 4 до 8 років мають пити 5 склянок рідини;
-
діти від 9 до 13 років мають пити 7-8 склянок рідини;
-
особи старші 14 років мають пити від 8 до 11 склянок рідини;
-
загальна добова потреба води для чоловіків становить 3,7 літра;
-
загальна добова потреба води для жінок становить 2,7 літра.
Отож:
-
Вода – дуже важливий компонент здорового харчування.
-
Сформуйте корисну звичку тримати біля себе свою пляшку з водою.
-
Пийте чисту воду без барвників та підсолоджувачів.
-
Мінеральну воду з лікувальною метою варто вживати тільки за призначенням лікаря.
-
Зверніться за порадою до лікаря, якщо ви маєте схильність до набряків.
Будьте здорові!
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Ольга ОСТАПИШИН
26.10.2022 р.
Пневмококова інфекція
Осінь – пора фарингітів та тонзилітів. Найчастіше причиною є вірус, але можуть бути і бактерії.
Найчастіше бактеріями – збудниками є:
S. pneumoniae , S.aureus, H.influenzae, M.catarrhalis, Streptococcus (A, B, G),
Corynebacterium diphteriae, Candida albicans.
Поговоримо про пневмококи!
Streptococcus pneumoniae або просто «пневмокок» — важливий патоген людини, в XIX столітті визнаний як головна причина пневмонії, об'єкт багатьох досліджень гуморального імунітету. Здатен спричинити також ще багато хвороб, які об'єднують у поняття "пневмококова інфекція". Виявлено принаймні 90 різних капсульних типів S. pneumoniae, але більшість (більше 90 %) інвазивних захворювань спричинюють 23 серовари.
Джерелом інфекції є хворі та бактеріоносії. Носійство поширене як серед дітей дошкільного віку (20 — 50 %), так і серед дорослих (20 — 50 %). Основний механізм передачі інфекції — повітряно-крапельний, в період епідемії можливий і контактно-побутовий шлях. Пік захворювання припадає на холодний сезон року.
Ризики захворіти найвищі саме в перші роки життя дитини . Згодом ризик знижується завдяки набуттю природного імунітету, і знову підвищується в старшому віці через «імунне старіння» і вищу сприйнятливість до пневмококів через супутні патологічні стани.
Для діагностики пневмококів потрібен посів із носоглотки,зіва. Бактеріолог точно виділить збудника і до якого антибіотика є чутливість .
Не забуваймо,що пневмококи можуть викликати такі ускладнення :
бактеріальна пневмонія, менінгіт, сепсис, повзуча виразка рогівки, отит,
ендокардит, перитоніт та інші.
Для специфічної профілактики пневмококової інфекції використовують вакцини.
В Україні зареєстровано пневмококову вакцину виробників Великої Британії та Бельгії.
Адекватне ставлення до власного здоров‘я, турбота про себе та свій імунітет-це найкраща профілактика! Потурбуйтесь про здоров’я своє та своїх рідних!
Бактеріолог
мікробіологічної лабораторії
Богородчанського відділу
ДУ « Івано -Франківський ОЦКПХ МОЗ»
Леся СКРИПНИК -ПЕТРУНИШИН
24.10.2022 р.
Як впливає переведення годинника на здоров’я громадян

Як уже згадувалося раніше, щорічно Україна переходить на зимовий час в останню неділю жовтня. Цього року нам треба буде перевести годинник у ніч із суботи, 29 жовтня, на неділю, 30 жовтня. Робиться це зазвичай о 4-й годині ранку. Стрілку годинника потрібно буде перевести на одну годину назад.
Що відомо про переведення годинників в Україні
Переведення годинників на зимовий і літній час відбувається через те, що взимку світає пізніше, а сутінки настають раніше, ніж влітку. Тобто завдяки цьому світловий день здаватиметься хоча б трішки довшим.
В Україні вже неодноразово підіймалося питання щодо скасування переходу на зимовий і літній час, як це практикують у Європі. Однак остаточне рішення про відмову від цього процесу поки що ухвалено не було, тому ми й надалі переводимо стрілки годинників у жовтні та березні.
Як підготуватися до переходу на зимовий час
Щорічне переведення годинників, яке ще й відбувається двічі на рік, досить негативно впливає на організми людей. Найчастіше після переведення стрілок годинника в них відбувається порушення ритму біологічного годинника, і на його відновлення потрібно від декількох днів до декількох тижнів.
І хоча частина вчених стверджують, що безпосередній негативний вплив на здоров'я людей переведення годинника не чинить, все-таки дослідження показують, що в момент переходу на зимовий/літній час збільшується кількість інсультів і звернень до «швидкої допомоги», зростає кількість ДТП.
Спеціалісти визначили чотири основні групи захворювань, які залежать від переведення годинників:
-
травми;
-
психічні розлади;
-
захворювання, пов'язані з імунною системою.
Зазвичай у період переведення годинника у 10% людей, які належать до цих груп, відбувається погіршення стану.
Щоб підготувати свій організм до переведення годинника, необхідно:
-
за кілька тижнів до дати переведення годинника на зимовий час почати прокидатися та йти до сну пізніше на 20 — 30 хвилин;
-
провітрювати приміщення та більше гуляти на свіжому повітрі, щоб наситити мозок киснем;
-
проводити вранці розминку для м'язів;
-
щодня споживати ситний сніданок, що дасть змогу запустити необхідні процеси в організмі.
Бережіть себе і своє здоров’я!
Т.в.о начальника Богородчанського відділу
Лілія КОНЦУР
21.10.2022 р.
Що робити у разі відсутності водопостачання?

Через активні обстріли ворога багато міст України під загрозою відключення централізованого водопостачання або вже стикнулися з цією проблемою.
☝Закликаємо громадян завчасно створити запас питної та технічної води. Зберігати воду питну потрібно в закритих ємностях. За потреби зробіть позначення «Вода для пиття» та «Вода для господарських потреб». Як правило, роблять 2–3-добовий запас.
У разі відключення централізованого водопостачання, органи місцевої влади мають працювати над забезпеченням населення привізною питною водою. Про місця та графік підвезення питної води вони мають інформувати населення.
Також можна використовувати питну воду з бюветів, колодязів, шахтних криниць.
Для пиття та приготування їжі воду потрібно кип’ятити не менше 10 хвилин від моменту закипання. Це ефективний метод знезаражування води.
☝Воду з відкритих водойм можна використовувати тільки для технічних цілей.
Пам’ятайте, за умови використання для пиття води з неперевірених джерел є ризик спалахів інфекційних хвороб.
Якщо з’являються ознаки інфекційних захворювань — підвищення температури тіла, лихоманка, запамарочення, головний біль, болі в животі, нудота, пронос, нежить, кашель, пожовтіння шкіри, склер очей, висипи на тілі, поява гнійників тощо — негайно зверніться по медичну допомогу, не допускайте самолікування, бо перебіг багатьох інфекційних хвороб змінний і може бути незвичним.
Бережіть своє здоров’я та здоров’я близьких вам людей!
Пам’ятайте, що особливо в цей тяжкий для вас час зберегти здоров’я вам і вашим рідним допоможуть дуже прості правила гігієни!
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Ольга ОСТАПИШИН
20.10.2022 р.
УВАГА-СИБІРКА!

В Київській області в фермерському господарстві виявлено випадок сибірки. Захворіла одна з кіз даного господарства. Цей випадок повинен підвищити насторогу до даного захворювання, оскільки сибірка в людини має тяжкий перебіг і часто закінчується смертю.
У зв’язку з утворенням збудником сибірки спор та довготривалим зберіганням в ґрунті, спалахи сибірки в Україні можуть виникнути де завгодно. Спори бактерій сибірки можуть залишатися в латентному стані в ґрунті тривалий час і активізуватися, коли поверхня ґрунту порушується, наприклад, у результаті повені, зливи, зсувів або механічного впливу.
Сибірка – гостре небезпечне інфекційне захворювання всіх видів сільськогосподарських, домашніх і диких тварин, а також людей, яке спричиняється Bacillus anthracis.
Джерелом і факторами передачі палички сибірки є переважно свійські тварини, а також шкіра, шерсть, роги, копита і продукти харчування тваринного походження (м'ясо, молоко і ін.). Зараження частіше відбувається під час забою худоби, зняття шкіри з тварин, розрізування м'яса худоби, яка хворіла на сибірку. Найчастіше захворювання спостерігається теплої пори року.
Залежно від шляхів проникнення в організм спор можуть бути різні клінічні форми сибірки: легенева (виникає у разі вдихання мікробів), кишкова (у разі харчування зараженим м'ясом, молоком), шкірна (через пошкоджену шкіру), яка проявляється утворенням специфічної виразки –карбункулом. Карбункульозна форма спостерігається найчастіше (99,1 %).
Інкубаційний період при сибірці відносно короткий — від кількох годин до кількох діб.
Для профілактики інфікування сибіркою потрібно неухильно дотримуватись наступних заходів:
-купувати м’ясо та м’ясопродукти лише в місцях, де якість продуктів контролюють;
-люди, які переробляють та реалізують м’ясо, м’ясопродукти чи будь-яку тваринницьку сировину, зобов’язані дотримуватися гігієнічних норм, щоб убезпечити себе та інших;
-важливий контроль захворюваності тварин;
-забій домашньої худоби повинен відбуватися лише з дозволу ветпрацівників;
-потрібно дбати про упорядковане захоронення трупів тварин, а заражені трупи тварин – знищувати;
-необхідний ветконтроль хутряної та шкіряної сировини;
-не нехтувати щепленнями тварин проти сибірки;
-особи, які мали контакт із хворими тваринами або сировиною від хворих тварин, мають отримати екстрену профілактику антибіотиками. Для імунізації людей проти сибірки використовують живу суху вакцину. У разі прямого контакту людей з матеріалом, який містив сибіркові палички або спори, їх участі у забої і розбиранні туш тварин, які виявилися хворими на сибірку, особам, які доглядають за хворими тваринами і брали участь у їх захороненні, вживали в їжу м'ясо хворої тварини, показана екстрена профілактика, її проводять лише в ранні строки після зараження (не пізніше ніж 5 діб). Для екстреної профілактики застосовують антибіотики і протисибірковий γ-глобулін (20—25 мл).
В Івано-Франківській області налічується 175 стаціонарно неблагополучних населених пунктів щодо сибірки, де були у свій час зареєстровані спалахи захворювання.
Крім того, в області є 108 відомих місць захоронень трупів тварин, що загинули від сибірки.
Останній спалах захворювання на Івано-Франківщині було зафіксовано ще в 2007 році (с.Старуня Богородчанського району, особисте селянське господарство).
Спеціалістами Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» щороку проводиться відбір проб грунту зі скотомогильників, де відбулись захоронення тварин, що загинули від сибірки для лабораторного контролю на базі лабораторії особливо небезпечних інфекцій.
Лікар-епідеміолог
Богородчанського відділу ДУ «ІФ ОЦКПХ МОЗ» Світлана ГАВРИЛКО
18.10.2022 р.
Від кого залежить біобезпека населення України?
Біобезпека — одна з найголовніших складових національної безпеки будь-якої країни. Це добре розуміють у сучасному світі, де набирає обертів біотероризм, де наука чи не щодня дарує нові технології, які можна застосувати як з добрими, так і з лихими намірами. Як уникнути пандемій, епідемій, інших небажаних «сюрпризів» від природи і діяльності ?
Чи варто сподіватися, що медицина — головний щит від біозагроз? І чи можна почуватися в безпеці там, де охорона здоров’я сама подає сигнали «SOS»?
Біобезпека – одна з найголовніших складових національної безпеки будь-якої країни. Це добре розуміють у сучасному світі, де набирає обертів біотероризм, де наука чи не щодня дарує нові технології, які можна застосувати як з добрими, так і з лихими намірами. Не меншими «терористами» сучасної цивілізації залишаються свого часу забуті й нові інфекційні хвороби, віруси — відомі і ще не розгадані людством. Як уникнути пандемій, епідемій, інших небажаних «сюрпризів» від природи і діяльності людини?
Не можна відкидати жодної з існуючих у світі біозагроз. Здавалося б, людство вже не так страждає від чуми, холери, сибірки — спалахи цих хвороб обмежено, але вони постійно мають місце. Натомість нам загрожує поширення не таких загрозливих, але соціально й економічно небезпечних інфекцій: ВІЛ/СНІДу, туберкульозу, грипу,COVID-19. Пригадаймо події 10-річної давнини, коли велика кількість людей загинула від SARS-інфекції. Чи спалахи пташиного грипу H5N1, що поширився з Китаю у 2005 році, летальність якого досягала 60%! Добре, що цей вірус не передавався від людини до людини, інакше його наслідки навіть важко було б уявити. Зрештою, біозагрозу для біорозмаїття можуть нести ГМО, якщо вони створені з порушенням технологій та умов інтродукції. До джерел біозагроз належать неякісна їжа і питна вода, неякісні ліки — це також питання державної ваги.
Хоча ніхто не закликає припиняти подальші наукові дослідження. Навпаки, успіхи сучасних біологічних наук – це запорука й основа сучасної та особливо майбутньої медицини – винайдення нових ефективних ліків від хвороб, які нині погано або зовсім не лікуються, розвитку персоналізованої медицини. В той же час людство, кожна країна повинні бути готовим до боротьби з будь-якими біозагрозами – мінімізувати ризики їхньої появи, а при виникненні – ефективно їх ліквідовувати. Існує загальноприйнята у світі теза: «Готовність країни до боротьби зі спалахами інфекційних захворювань – це свідчення її готовності до боротьби з можливими біозагрозами». Найкращий шлях – це попередження розвитку інфекційних захворювань, і вакцинація залишається найефективнішим профілактичним заходом у цьому напрямку. У разі ж виникнення інфекцій потрібно вміти їх вчасно виявити. Сучасне устаткування дозволяє зробити це за лічені години, як і виявити чутливість цих інфекцій до існуючих ліків та подолати. Але робота з небезпечними та особливо небезпечними інфекціями потребує дотримання третього та четвертого рівнів біобезпеки.
Кожні 8-9 місяців на Землі виникає нова інфекція, часто повертаються і ті, які вважали зниклими. Чорне і, особливо, Азовське море є сприятливими для розмноження холерного вібріону. Теплішає клімат, і в Україні можуть виникнути нові умови розвитку інфекцій. У разі використання біологічних агентів затверджено детальний перелік заходів, що потрібно робити на всіх рівнях місцевій владі, правоохоронним органам, службібезпеки.
На випадок біозагрози розроблено порядок організації та проведення аварійно-рятувальних робіт у зоні біологічного зараження які передбачають створення координаційного органу (надзвичайного штабу), визначення і створення зон карантину, пунктів збору, встановлення кордонів, виявлення можливих джерел зараження, визначення порядку евакуації з вогнища зараження. Кабмін вводить карантин на відповідній території. Карантин передбачає повну ізоляцію осередку інфекційної хвороби, заборону виходу людей, санітарну обробку населення дезінфекцію, дезінсекцію та дератизацію. Коли інфекційна хвороба не відноситься до групи особливо небезпечних, запроваджуються обмежувальні протиепідемічні заходи – режим обсервації. Громадяни, які виявили бажання покинути територію карантину, повинні пройти обстеження та медичний нагляд у спеціалізованому закладі охорони здоров’я-обсерваторі.
Війна не зупиняє біозагрози !
Завідувач мікробіологічної
лабораторії, лікар-бактеріолог Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
17.10.2022 р.
Чому мити руки важливо? Як правильно це робити.
Щороку, а саме 15 жовтня відзначають Всесвітній день миття рук. Головна мета цього дня показати як просте миття рук водою з милом допоможе ефективно боротися з безліччю інфекційних захворювань. "Брудні руки" є однією з головних причин високої дитячої смертності в Азії та Африці. За даними експертів ООН та ВООЗ, миття рук рятує тисячі дитячих життів щодня.
Через немиті руки в організм людини потрапляють збудники холери, вірусної пневмонії, гепатиту, грипу, короновірусу та гострих респіраторних захворювань, глистових інвазій. Потрібно пам´ятати самим та привчати дітей змалечку систематично мити руки. Запобігти інфікуванню можна завдяки дотриманню простих правил коли мити руки:
- перед приготуванням та прийомом їжі
- після відвідування вбиральні
- після винесення сміття
- до і після догляду за хворими
- після контакту з тваринами
- після кашляння, чхання
- після контакту з різними забрудненими поверхнями( ручки дверей, кнопки ліфта, кошики для покупок, тримання грошей у руках)
- після контакту із будь якими біологічними рідинами (кров, слина, сеча)
- після відвідування місць масового скупчення людей, громадського транспорту та прогулянок на вулиці.
Під час миття рук дотримуйтесь правильної техніки. Не забувайте про критичні ділянки на руках: зона між пальцями, тильна сторона долоні, великий палець та кінчики пальців. Тертя рук з милом має займати не менше 20-30 секунд. Для сушіння рук обирайте одноразові паперові рушники. Використання багаторазових рушників може бути додатковим фактором передачі збудників інфекційних хвороб. Потрібно пам´ятати, що вологі серветки, навіть антибактеріальні, не можуть замінити миття рук з милом. Не зловживайте антибактеріальними миючими засобами, найкращий вибір – мило без додавання триклозаму.
Як мити руки правильно:
-
намочити руки проточною водою
-
нанести достатню кількість мила на мокрі руки
-
протерти всі поверхні рук включно з тильною стороною, між пальцями та під нігтями протягом
-
ретельно промити руки проточною водою
-
витерти руки чистим рушником
Дотримуйтесь цих простих порад, не лінуйтесь зайвий раз помити руки – це може зберегти ваше здоров´я та життя!
Біолог сан. –гіг. лабораторії
Богородчанського відділу
ДУ "Івано-Франківський ОЦКПХМОЗ" Світлана МАКСИМІВ
11.10.2022 р.
Йодна профілактика у разі радіаційної аварії.
-
У разі аварії на ядерних установках атомної станції може відбутися викид радіоізотопів йоду, цезію, стронцію та інших радіонуклідів. В результаті викиду може утворитися радіаційна хмара, яка може забруднювати грунт, воду, їжу. Крім того, опади з хмари можуть осідати на шкірі та одязі людини. Так виникає зовнішнє опромінення, а при вживанні забруднених харчових продуктів, води, вдиханні забрудненого повітря – внутрішнє.
-
Значна частина викидів містить радіоактивний йод, або так звані радіактивні ізотопи йоду («поганий йод».) Якщо не вживати заходів захисту, то в такому разі радіактивний йод дуже легко і швидко поглинається щитоподібною залозою (особливо у дітей) і може призвести до її захворювань.
-
Значний ризик для здоров»я має внутрішнє опромінення – коли радіоізотопи потрапляють в організм людини через вдихання повітря, споживання забруднених харчових продуктів.
-
Щоб зменшити негативний вплив радіоактивного йоду на щитоподібну залозу – використовують калію йодид. Такий захід називається йодною профілактикою. Після прийому препарату відбувається блокування щитоподібної залози, що перешкоджає накопиченню в ній радіоізотопів йоду.
-
Допоки немає сповіщення від офіційних органів влади про евакуацію чи йодну профілактику, приймати пігулки «для профілактики» не можна, бо будуть ускладнення у вигляді різних хвороб щитоподібної залози. А коли настане час екстреної йодопрофілактики, вона вже не матиме ефекту. Ефективне прийняття препарату за 6 годин до можливого враження радіоактивним йодом та 8 годин після його враження.Через 14 годин після зараження радіоактивним йодом ефективність йодної профілактики зменшується до 50%. Через 24 години йодна профілактика неефективна і навпаки шкодить.
-
Профілактика калієм йодиду дає результат тільки проти радіоактивного йоду. Інші чинники радіоактивного забруднення, такі як наприклад – стронцій – вливають більше на кісткову систему.
-
Дози пігулок йодиду калію, які необхідно приймати:
-
Діти від 1 місяця до трьох років – 32 мг,
-
Діти 3-12 років – 62,5 мг,
-
Підлітки 12-13 років та дорослі до 40 років – 125 мг.
-
Людям віком понад 40 років – за винятком вагітних жінок, або тих, які продовжують грудне вигодовування – приймати йодид калію не потрібно: в такому віці щитоподібна залоза не накопичує радіоактивний йод, а прийом йодиду калію – може привести до порушень функції щитоподібної залози, зокрема гіпотиреозу.
-
Йодид калію продається в аптеці без рецепту. Альтернатив цьому препарату немає – ані спиртова настоянка 5% йоду, ані розчин «Люголя», ані «Йодомарин» чи інші препарати, що містять йод – не замінять ці ліки.
-
У МОЗ наполягають: скуповувати препарат йодиду калію в аптеках не потрібно. Якщо станеться надзвичайна ситуація , всі жителі України зможуть отримати пігулки у відповідних пунктах видачі. Препаратом для екстреної йодопрофілактики держава забезпечена. Нещодавно Ураїна від ЄС додатково отримала 5,5 мільйона пігулок.
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Галина ВАСИЛИК
07.10.2022 р.
Обережно - ГРИП !!!
Грип — це високозаразне вірусне захворювання з можливістю тяжких ускладнень та ризиком смерті. Грип має симптоми, подібні до ознак інших гострих респіраторних вірусних інфекцій (ГРВІ), але набагато небезпечніший. За перших симптомів звертайтеся до лікаря. Самолікування може бути шкідливим для вашого здоров’я.
Клінічні ознаки грипу: раптовий початок; головний біль; ломота у м’язах і суглобах; біль у горлі; підвищення температури тіла до 38 °С і більше; кашель; в окремих випадках — блювота і пронос.
Вірус грипу передається повітряно-краплинним, повітряно-пиловим шляхом (вірусні частки переносяться повітрям від хворої людини до здорової під час розмови, кашлю, чхання), внаслідок тісного контакту (перебування на відстані близько 2 м).
Хвора людина, навіть із легкою формою грипу, становить небезпеку для інших протягом усього періоду прояву симптомів — це, в середньому, сім днів.
Ускладненням грипу найчастіше є пневмонія, що інколи може за 4-5 днів призвести до смерті хворого. Також нерідко розвивається серцева недостатність.
Як попередити зараження грипом:
-
уникайте контакту з особами, що мають прояви грипозної інфекції;
-
обмежте відвідування місць великого скупчення людей;
-
часто провітрюйте приміщення;
-
часто мийте руки з милом;
-
не торкайтеся очей, носа, рота немитими руками;
-
уникайте обіймів, поцілунків і рукостискань;
-
прикривайте ніс і рот під час чхання або кашлю одноразовою серветкою, яку зразу ж після використання потрібно викинути;
-
якщо у людини є симптоми грипу, то необхідно триматися від неї на відстані не менше двох метрів.
Як батьки можуть попередити зараження дітей грипом:
-
навчіть дітей регулярно мити руки з милом щонайменше 20 секунд;
-
батьки також повинні виконувати цю процедуру, що служить добрим прикладом для дітей;
-
навчіть дітей кашляти і чхати в серветку або руку (згин ліктя);
-
навчіть дітей не підходити до хворих ближче, ніж на півтора-два метри;
-
хворі діти мають залишатися вдома (не відвідувати дошкільні установи й школи);
-
дітям і батькам слід утримуватися від відвідування місць скупчення людей.
Щорічна вакцинація від грипу — це найкращий спосіб профілактики грипу:
-
зменшити ризик захворіти на грип;
-
зменшити ризик серйозних ускладнень, госпіталізації та смерті.
Вакцина захищає від усіх актуальних штамів грипу, є безпечною і ефективною.
Найкращий час для щеплення — напередодні грипозного сезону (у вересні). Якщо такої можливості не було, то вакцинуватися можна і впродовж усього сезону. Всупереч поширеному міфу, це не ослаблює, а посилює здатність організму протистояти грипу.
Особливо важливою вакцинація є для представників груп ризику, оскільки вона значно збільшує шанси цих людей запобігти смертельним наслідкам хвороби.
Основні групи ризику
1. Медичні працівники, які мають більший ризик захворіти на грип через особливості професії. Ми закликаємо їх захистити себе і своїх пацієнтів та зробити щеплення від грипу.
2. Вагітні, яким варто пам’ятати, що грип може мати серйозні наслідки під час вагітності. Натомість вакцинація проти сезонного грипу безпечна на всіх етапах вагітності.
3. Літні люди — імунітет із віком послаблюється і стає менш ефективним у боротьбі із грипом, який може мати серйозні наслідки, коли вам за 65.
4. Люди із хронічними захворюваннями, яким слід пам’ятати, що за наявності хронічних недуг ризик ускладнень грипу значно підвищується, тому важливо захистити себе від них.
Вакцинація проти грипу належить до рекомендованих щеплень та відсутня у національному календарі щеплень, тому вакцину можуть закуповувати за гроші місцевих бюджетів, підприємств або власним коштом громадян.
Лікар-епідеміолог Богородчанського
відділу ДУ «ІФ ОЦКПХ МОЗ» Світлана ГАВРИЛКО
05.10.2022 р.
УВАГА! ІНФОРМАЦІЯ!
ЗАПОБІГАННЯ БЕЗКОНТРОЛЬНОМУ ПРИЙОМУ АНТИБІОТИКІВ ТА САМОЛІКУВАННЮ
Протимікробні препарати (антибіотики, противірусні, протигрибкові й протипаразитарні препарати) представляють собою лікарські засоби, що застосовуються для профілактики та лікування інфекцій у людей.
Стійкість до протимікробних препаратів виникає в результаті поступової мутації бактерій, вірусів, грибків і паразитів таким чином, що вони можуть протистояти лікам, які використовували для боротьби з ними. Що значно ускладнює лікування поширених інфекцій, а також підвищує ризик тяжкого перебігу й летального наслідку хвороб.
Стійкі бактерії виживають і розмножуються й здатні поширюватися дуже швидко.
Розвиток стійкості до протимікробних препаратів є природним процесом. Проте стрімке зростання впродовж останніх років антимікробної резистентності значною мірою зумовлене діяльністю людини.
Особливо тривожною тенденцією є швидке поширення бактерій з множинною або тотальною стійкістю («супербактерії»), що викликають інфекції, які не піддаються лікуванню протимікробними препаратами, які існують на сьогодні.
Зростання антимікробної резистентності спричиняє й неналежне та надмірне використання протимікробних препаратів у медицині, неправильне їх призначення, недотримання режиму лікування пацієнтами, незадовільна діяльність щодо профілактики інфекцій, низький рівень обізнаності щодо застосування протимікробних препаратів, високий рівень самолікування, а також відсутність контролю за дотриманням законодавства (безрецептурний відпуск рецептурних ліків). Новий наказ МОЗ України № 1971 зобов’язує лікарів з 1 квітня 2022 року виписувати лише електронні рецепти на лікарські засоби, які згідно з інструкцією підлягають відпуску за рецептом. Відтак кожне призначення вашого сімейного лікаря чи педіатра буде зваженим та контрольованим, а шкідливій практиці самолікування буде покладено край.
Неконтрольоване та безвідповідальне споживання антибіотиків в умовах продовження тенденції до підвищення захворюваності на COVID-19 та пневмонію може мати негативні наслідки. У період пандемії коронавірусу Європейський офіс ВООЗ наголошує, що антибіотики не лікують такі хвороби, викликані вірусами, як грип або COVID-19.
У разі якщо інфекційні захворювання більше не піддаються лікуванню препаратами першої лінії, застосовуються більш дороговартісні лікарські засоби, а одужання займає більше часу. Це призводить до підвищення витрат на лікування та зростання економічного тягаря.
Стійкість до протимікробних препаратів ставить під загрозу певні досягнення медицини останнього часу, а відсутність ефективних варіантів профілактики та лікування інфекцій призводить до підвищення ризику ускладнень під час проведення хірургічних операцій, трансплантації органів, хіміотерапії.
Що кожен громадянин може зробити для запобігання поширенню стійкості до антибіотиків?
‽ Приймати антибіотики тільки за призначенням кваліфікованого працівника охорони здоров’я.
‽ Ніколи не вимагати призначити антибіотики, якщо, за словами лікаря, в них немає необхідності.
‽ Завжди дотримуватися рекомендацій професіонала охорони здоров’я щодо застосування антибіотиків. Перед призначенням пройти обстеження на чутливість до антибіотиків.
На базі мікробіологічної лабораторії нашої установи за адресою смт.Богородчани вул.Петраша,8 Богородчанського відділ ДУ « Івано-Франківський обласний центр контролю та профілактики хвороб» кон.тел. (067)7082601- Лапко Лілія Ярославівна.
можна провести:
![]() Бакпосів виділень з зіву, носа, вух, очей на мікрофлору, гриби + антибіотикограма;
Бакпосів виділень з зіву, носа, вух, очей на мікрофлору, гриби + антибіотикограма;
![]() Дослідження слизу із зіва та носу на носійство патогенного стафілококу з профілактичною метою + антибіотикограма;
Дослідження слизу із зіва та носу на носійство патогенного стафілококу з профілактичною метою + антибіотикограма;
![]() Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
![]() Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
![]() Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
Бакпосів грудного молока на мікрофлору + антибіотикограма;
![]() Бакпосів слизу із зіву та носу з профілактичною та діагностичною метою;
Бакпосів слизу із зіву та носу з профілактичною та діагностичною метою;
![]() Бакпосів випорожнень з діагностичною та профілактичною метою на шигели, сальмонели, патогенні ешеріхії;
Бакпосів випорожнень з діагностичною та профілактичною метою на шигели, сальмонели, патогенні ешеріхії;
![]() Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
*антибіотикограма – визначення чутливості виділених збудників до антибіотиків;
Тягар антимікробної резистентності має дуже широкий вплив — на систему охорони здоров’я та економіку в цілому. Інфекції, викликані резистентними штамами мікроорганізмів, зазвичай характеризуються більш тяжким перебігом, частіше вимагають госпіталізації хворого, збільшують тривалість перебування його в стаціонарі, зумовлюють застосування більш дорогих препаратів. Усе це призводить до збільшення витрат на лікування, погіршує прогноз терапії, а також створює умови для виникнення епідемій.
Завідувач мікробіологічної
лабораторії, лікар-бактеріолог Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
Бездимне законодавство на сторожі здоров’я українців

Три місяці, як життя в Україні стало безпечнішим для тих, хто не вживає тютюн. 11 липня 2022 року набули чинності норми антитютюнового Закону 1978–IX, який підсилив уже наявні обмеження в бездимному законодавстві. Зокрема, Закон розширив перелік місць, де не можна курити, а також визначив, що відтепер там заборонено вживати не лише кальяни, тютюнові вироби та електронні сигарети, а й сигарети для нагрівання (ТВЕНи) разом із пристроями для нагрівання тютюну.
Як виявило опитування, українське суспільство очікувало на такі законодавчі зміни. Так, 86% опитаних підтримують розширення переліку громадських місць, вільних від куріння, а 80% — схвалюють заборону використання ТВЕНів у громадських місцях.
Проте головне — зміни відбулися не лише в нормативних документах, а й у свідомості молоді та дітей. Вживання тютюну вже не толерується суспільством так, як раніше, і юний українець, спостерігаючи все менше курців у громадських місцях, відповідно, має меншу спокусу спробувати сигарету або ТВЕН.
Як саме діють нові «бездимні» заборони?
Закон 1978–IX врегулював роботу суб’єктів господарювання практично всіх форм власності. Нині заборона на куріння тютюнових виробів, кальянів, електронних сигарет та ТВЕНів разом із пристроями для нагрівання тютюну діє в приміщеннях та на території закладів ресторанного господарства, навчальних закладів, спортивних і фізкультурно-оздоровчих споруд, закладів охорони здоров’я, підприємств, установ та організацій, на станціях і вокзалах, у громадському транспорті тощо. У разі порушення Закону суб’єкти господарювання мають сплатити штраф у розмірі 1 000 грн, а в разі повторного протягом року порушення — 10 000 грн. Також місця та заклади, охоплені законодавчими обмеженнями, зобов’язані розмістити графічний знак і текст про заборону куріння на своїй території, інакше отримають штраф у розмірі 1 000 грн.
Дещо розширеними є норми Закону щодо закладів ресторанного господарства. Адміністрація зобов’язана проінформувати персонал про нові правила, а також прибрати попільнички та кальяни як рекламні атрибути для заохочення до куріння. Відповідальність за порушення норм Закону — штраф у розмірі 3 000 гривень та 15 000 гривень у разі повторного порушення протягом року.
Якщо відвідувач закладу чи установи відчуває, що його обкурюють, варто не соромитися та звернутися із зауваженням до адміністрації. А в разі відсутності реакції — звернутися до поліції за номером 102 або скласти скаргу до Держпродспоживслужби на заклад, що порушує норми бездимного законодавства.
Для фіксації порушень антитютюнового закону та подання скарг Центр громадського здоров’я розробив:
- онлайн платформу для подання скарг громадянами та з інформацією про контроль над тютюном — nosmoking.phc.org.ua;
- мобільний застосунок;
- чат-боти в месенджерах Telegram i Viber.
Ці онлайн інструменти допоможуть стимулювати та спростити процес подання скарг громадянами, а це, зі свого боку, призведе до покращення дотримання вимог про заборону куріння в громадських місцях.
Дотримуємося антитютюнового законодавства — піклуємося про своє здоров’я під час війни
Сьогодні в Україні війна, тож наше завдання — ще ретельніше дбати про своє здоров’я та берегти сили для подальшої відбудови держави. На щастя, це зрозуміло дуже багато українців, які схвально зустріли оновлене законодавство.
Закликаємо всіх до свідомого ставлення до себе й одне до одного. Турбота про здоров’я — і своє, і людей навколо — внесок у перемогу, який доступний для кожного з нас!
Т. в. о начальника Богородчанського відділу
Лілія КОНЦУР
28.09.2022 р.
Що необхідно знати про дифтерію.
Дифтерія — інфекція, збудником якої є бактерія Corynebacterium diphtheriae, яка викидає токсини. Проникає в організм переважно через ніс і ротоглотку, де викликає запалення і набряк слизових оболонок з подальшим утворенням нальоту — дифтерійних плівок. Захворювання є небезпечним через можливі ускладнення, включаючи задуху. До повсюдної вакцинації дана інфекція була однією з найпоширеніших причин дитячої смертності. Для дифтерії визначена традиційна для багатьох захворювань осінньо-зимова сезонність
Як відбувається зараження дифтерією
При потраплянні в зовнішнє середовище дифтерійна паличка довго зберігає життєздатність. Збудник відноситься до дуже стійких бактерій, виживає у зовнішньому середовищі, в тому числі на предметах побуту і різних поверхнях, де мікроорганізми можуть існувати до 2 тижнів. Найчастіше інфікування відбувається при контакті з хворою людиною або носієм. Окремі категорії пацієнтів можуть не мати симптомів хвороби, але бути її переносниками. Передача збудника дифтерії в даному випадку відбувається повітряно-крапельним шляхом. Також можливе зараження контактно-побутовим шляхом. Ризик однаковий для всіх вікових категорій, але підвищується в міру ослаблення набутого імунітету.
Форми дифтерії і симптоми захворювання
Характерні ознаки інфекції залежать від місця проникнення бактерій в організм, а також від форми захворювання, яке може бути локалізованим або поширеним. У 95% випадків фіксують дифтерію ротоглотки, коли хвороба вражає мигдалини і слизову оболонку рота. До локалізованих форм відноситься дифтерія гортані — зустрічається в 1,3% випадків і провокує розвиток крупу з можливою задухою. Рідко зустрічається вид інфекції, що вражає очі, ніс, статеві органи (не більше 0,5% випадків), а також шкіру. Крім того, дифтерія може мати поширену форму і виходити за межі гортані, зачіпаючи одночасно кілька органів. Хворобі передує інкубаційний період, який займає від 2 до 14 днів. У цей проміжок часу ознаки інфекції відсутні або спостерігається легке загальне нездужання. Розвиток захворювання може бути стрімким, що вимагає негайного введення ПДС — дифтерійного антитоксину, і лікування в умовах стаціонару.
Симптоми дифтерії:
-
виражена слабкість, сонливість;
-
біль в м'язах;
-
помітна блідість шкіри;
-
підвищення температури тіла до 40 ° С;
-
хворобливість в області шиї;
-
утруднене ковтання через біль у горлі;
-
набряк і почервоніння слизової глотки;
-
утруднене носове дихання, сукровичні виділення (при дифтерії носа);
-
поява на піднебінні, мигдалинах, в області гортані брудно-білих плівок, щільно з'єднаних з тканинами;
-
сухий кашель, зміна голосу, наростаюча задишка;
-
збільшення лімфатичних вузлів, набряк шиї.
При важкій формі інфекційного захворювання спостерігаються великі щільні нальоти, що покривають слизові, гіпертермія, судоми, наростаюча дихальна недостатність. Хворий перебуває в несвідомому стані. Без введення протидифтерійної сироватки в 50% випадків настає летальний результат.
Діагностика дифтерії
При захворюванні, що протікає в легкій формі, слід виключити ангіну і ларингіт, які мають схожі симптоми. Відмінні риси дифтерії — плівка має чіткі межі і може покривати як всю мигдалину, так і її частину, а також піднебіння. На відміну від нальоту дифтерійні плівки важко видаляються, а в разі пошкодження — викликають кровоточивість слизових оболонок. Спостерігається солодкувато-нудотний запах з рота. Ковтання дуже болюче, при ураженні гортані у хворого раптово з'являється гавкаючий кашель з наростаючою задишкою. Для підтвердження діагнозу необхідно лабораторне дослідження мазка, взятого з мигдалин, із зіву або порожнини носа.
Профілактика дифтерії і вироблення імунітету
Колективна імунізація 95% населення є єдиним способом захисту від можливого зараження. Відмова від щеплень, незнання того, що таке дифтерія і як вона поширюється, призводить до підвищення числа хворих, що відзначається в останні роки. Таким чином, для набуття імунітету необхідно виконувати планову вакцинацію: триразово з 2-х місячного віку дитини з інтервалом 2,4,6 міс., потім у 18 місяців проводиться ревакцинація, далі в 6 і 16 років. Дорослим щеплення від дифтерії проводиться раз в 10 років.
Подбайте про своє здоров’я та здоров’я своїх близьких!
Завідувач мікробіологічної
лабораторії
Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
23.09.2022 р.
Чому рутинна вакцинація важлива
У воєнний час підвищується ризик розвитку і поширення інфекційних хвороб. Особливо вразливі до них діти і дорослі, які мають прогалини у графіку щеплень або не імунізовані взагалі.
За підсумками 2021 року рівень охоплення щепленнями в Україні залишається нижчим за рекомендований Всесвітньою організацією охорони здоров’я. Водночас вакцинація є однією з головних складових громадського здоров’я.
Вакцини вже понад 200 років захищають нас від хвороб, які загрожують життю та заважають нашому розвитку. З їхньою допомогою ми можемо прогресувати без тягаря таких хвороб, як віспа та поліомієліт, які коштували людству сотень мільйонів життів. З розвитком вакцин ми наближаємося до світу, вільного від кашлюка й дифтерії, зменшуємо захворюваність дітей на такі хвороби, як кір чи правець.
Вакцини – це один із найпотужніших і найдієвіших інструментів для збереження здоров’я цивілізації. Імунізація є питанням національної безпеки.
Від яких захворювань можна щепитись?
В Україні доступні безоплатні щеплення проти 10 захворювань: туберкульозу, поліомієліту, дифтерії, кашлюка, правця, кору, гепатиту B, гемофільної інфекції, краснухи, епідемічного паротиту. Цей перелік обов’язкових щеплень визначений в Національному календарі профілактичних щеплень, затвердженому наказом МОЗ України від 16.09.2011 року №595. Безоплатною є і вакцинація від COVID_19.
Також держава закуповує вакцину від сказу, яку потрібно вводити потерпілим від укусів бездомними тваринами або ж з підтвердженим сказом. За власний кошт можна зробити рекомендовані щеплення – від вітряної віспи, ротавірусу, грипу, менінгокока, гепатиту A, пневмокока, папіломавірусної інфекції.
Згідно досліджень фахівців, для повноцінного захисту від вже відомих хвороб потрібно, щоб 95% населення мали щеплення. За даними ВООЗ, щороку щеплення допомагають врятувати від 2 до 3 млн дитячих життів. Завдяки вакцині людство подолало пандемію віспи, а захворюваність на поліомієліт знизилась на 99%. Знизився рівень захворюваності на правець, дифтерію, кашлюк та краснуху. Смертність від кору зменшилась на 75%, а щорічна смертність новонароджених від правця – в понад 13 разів.
Зростання кількості невакцинованих осіб (тобто незахищених) підвищує ймовірність спалахів інфекцій, які попереджує вакцинація (кір, кашлюк, поліомієліт тощо).
Як безоплатно вакцинуватись?
Кожен, хто уклав декларацію з сімейним лікарем чи педіатром, має право на безоплатне щеплення. Однак для дорослих та дітей відрізняється перелік вакцин, які оплачує держава.
Кожна дитина може безоплатно отримати вказаних вище 10 обов’язкових щеплень. Дорослі безоплатно отримують щеплення від дифтерії та правця. Ревакцинацію потрібно проводити кожні десять років.
Такі щеплення можна зробити у приватному чи комунальному медзакладі, який підписав договір з НСЗУ. Також у вашій амбулаторії чи поліклініці можна ввести вакцину, яку ви придбали за власний кошт. Дізнайтесь у лікаря, як правильно її доставити у кабінет щеплень.
Ваше здоров’я та здоров’я всіх українців разом залежить від рівня охоплення щепленнями в країні. Вакцини захищають у будь-якому віці, тож робити щеплення ніколи не пізно.
Лікар-епідеміолог відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Світлана ГАВРИЛКО
23.09.2022 р.
Що варто знати про вірус мавпячої віспи ?
Віспа мавп — віспоподібне захворювання, що спричинюють віруси родини поксвірусів. За клінічними ознаками воно дуже схоже на натуральну віспу.
Віспу мавп характеризують як зоонозне захворювання. Тобто те, яке передається від тварини до людини.
Важливо, що віспа мавп у більшості випадків протікає значно легше, ніж натуральна віспа. Проте іноді вона все ж таки може призвести до летальних наслідків.
Хоча у назві цього захворювання згадуються примати, проте до людини вона може передаватись і від гризунів.
За наявною наразі інформацією, передача цієї віспи від людини до людини носить дуже обмежений характер.
Також важливо, що попередня вакцинація від натуральної віспи є високоефективною профілактикою віспи мавп.
Варто також зазначити, що специфічного лікування або вакцини проти віспи мавп у широкому доступі немає.
Які зафіксовані шляхи передачі?
-
Інфікування відбувається в результаті прямого контакту з кров’ю, біологічними рідинами, ураженою шкірою або слизовою інфікованих осіб чи тварин.
-
Можливим фактором інфікування також є вживання в їжу м’яса інфікованих тварин, яке не було належно термічно оброблене.
Чи можливо інфікуватись людині від людини?
-
Так, на жаль, можливо, але за певних умов. Передача вірусу від людини до людини може відбуватися в результаті тісного контакту з інфікованими виділеннями з дихальних шляхів, ушкодженими ділянками шкіри інфікованої людини або з предметами, біологічними рідинами або матеріалами з осередків ураження хворої людини.
-
Найбільший ризик інфікування мають члени однієї родини, якщо вони мають тривалий особистий контакт з інфікованим членом сім’ї, а також медичні працівники у випадках недостатнього дотримання правил контакту з пацієнтом.
-
Інфікування також може відбуватись через плаценту.
Скільки триває інкубаційний період?
-
Інкубаційний період (від часу інфікування до появи симптомів), зазвичай, становить від 6 до 16 днів, але може коливатися в діапазоні від 5 до 21 дня.
Які бувають ознаки та симптоми?
-
У період інвазії (тобто проникнення до організму) віспа мавп супроводжується гарячкою, сильним головним болем, збільшенням лімфатичних вузлів, болем в спині, у м’язах і сильною астенією (слабкістю). Такі симптоми можуть тривати до 5 днів.
-
Потім, через кілька днів після інвазії, починається період висипки.
-
У 95% випадків висипка виникає на обличчі, а потім поширюється на інші частини тіла. У 75% випадків – це долоні та ступні.
-
Первинним місцем появи висипу можуть бути статеві органи, якщо передача відбулася під час статевого акту
-
До повного зникнення кірочок, які виникають внаслідок висипання, може пройти до трьох тижнів.
-
У деяких пацієнтів може спостерігатись збільшення лімфатичних вузлів, що є характерною ознакою віспи мавп в порівнянні з іншими схожими захворюваннями.
Як діагностують віспу мавп?
-
Рекомендованим методом діагностики залишається ПЛР-тестування. Для цього досліджуються вміст або покриви висипань..
Яка буває профілактика?
-
Основним способом запобігання поширенню інфекції залишається підвищення рівня знань про цю недугу та про фактори ризику. Важливо, щоб люди знали шляхи передачі та уникали тісних контактів з інфікованими.
-
Важливим способом профілактики не лише цього захворювання залишається миття рук.
-
Важливу роль також відіграють заходи епідемічного нагляду та оперативне виявлення нових випадків.
Чи зареєстровані випадки вірусу мавпячої віспи в Україні?
В Україні вже зареєстровано 3 випадки захворювання з діагнозом мавпячої віспи, епідеміологічне розслідування триває.
Важливо! Якщо маєте схожі на віспу мавп симптоми, відразу зверніться до лікаря та перебувайте на самоізоляції, своєчасні дії допоможуть запобігти ускладненням та поширенню даного захворювання серед населення.
ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ України» проводить безкоштовно діагностику цієї хвороби за наявності відповідної симптоматики (ПЛР-тестування).
Лікар-епідеміолог
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Світлана ГАВРИЛКО
22.09.2022 р.
COVID-19 нікуди не зник і восени ризик захворіти підвищується .
В Україні за останній місяць помітно збільшився рівень захворюваності на COVID-19 . За даними Міністерства охорони здоров я України, лише за минулий тиждень(12.09-18.09) зафіксовано 36683 нових підтверджених випадків коронавірусної хвороби COVID-19 (з них дітей-5628), що на 53,7% більше, ніж тижнем раніше. Працівниками відділу зареєстровано та опрацьовано 183 випадки захворювання на COVID-19.
Річ у тім, що COVID-19 нікуди не зник ні у світі, ні в Україні. Наразі більша частина тих, хто зараз звертається до лікарів, раніше не хворів на коронавірус.
Нагадуємо, що COVID-19-гостра респіраторна хвороба, спричинена коронавірусом SARS-CoV-2.Тяжкість перебігу захворювання залежить від багатьох факторів. Основною групою ризику тяжкого перебігу хвороби чи смерті є літні люди та люди з хронічними захворюваннями. Вірус передається від людини до людини повітряно-крапельним шляхом при тісному контакті. Поширення коронавірусної інфекції (COVID-19) потребує підвищення рівня обізнаності, посилення та проведення додаткових профілактичних заходів в місцях масового перебування людей (ринках, вокзалах, транспортних засобах, супермаркетах), на підприємствах, в установах, тобто в місцях імовірної присутності джерела збудника.
Захистити себе та інших від інфікування допоможуть прості й корисні звички: використовуйте захисні маски, користуйтеся дезінфектантами, мийте руки і тримайте дистанцію понад 2.0 метри.
А також своєчасне тестування захищає людей із груп ризику, стримує розповсюдження хвороби.
У разі появи симптомів ГРВІ (підвищеної температури, головного болю, втоми, кашлю, болю в горлі, чхання, нежитю тощо) необхідно зробити тест на COVID-19, щоб встановити точний діагноз.
Наразі доступні 2 типи тестування на COVID-19:
- ПЛР-тести. Їхня чутливість найбільша в період між 7 і 14 днями після інфікування. Для дослідження береться мазок із носа і ротоглотки;
- швидкий тест на визначення антигену SARS-CoV-2, який використовують на ранніх стадіях захворювання і виявляють у вірусі певний білок на основі зразка з носа або носоглотки. Його перевагою є швидке та легке виконання (результат готовий за 15–30 хв).
Варто підкреслити, що в умовах воєнного стану фахівці нашого відділу продовжують виконувати покладені на них завдання щодо лабораторної діагностики COVID -19, зокрема на базі мікробіологічної лабораторії Богородчанського відділу проводяться :
![]() ПЛР -тестування вартість 580,27грн.
ПЛР -тестування вартість 580,27грн.
Визначення АНТИГЕНУ SARS -CoV-2
(COVID 19)Швидкий тест вартість 240,78 грн.
Для виїзду закордон -результат надаємо з перекладом англійською мовою та проставляється QR-код
Вартість ПЛР тестування 639,55грн.
Визначення Антигену SARS CoV-2
(COVID-19)-366,19грн.(в т ч зняття з САМОІЗОЛЯЦІЇ )
Результат можна отримати в день забору матеріалу. Швидкий тест до 1 години(e-mail,Viber, WhatsApp, Telegram).
За адресою вул.Петраша,8
смт.Богородчани, мікробіологічна лабораторія ДУ « Івано-Франківський ОЦКПХ МОЗ» ( колишня санепідстанції).
Контактний телефон :
0677082601 Лапко Лілія Ярославівна.
Тому профілактичними заходами та тестуванням можна подбати про себе і своїх близьких, запобігти новим спалахам захворювання .
Бактеріолог мікробіологічної лабораторії
ДУ«Івано-Франківський ОЦКПХ МОЗ» :
Леся СКРИПНИК-ПЕТРУНИШИН
20.09.2022 р.
ГРИБИ: ПРОФІЛАКТИКА ОТРУЄНЬ ТА ПЕРША ДОПОМОГА

Страви з грибів — традиційний продукт у раціоні харчування мешканців багатьох регіонів України. На території нашої країни росте майже 2 000 видів шапинкових грибів, до 500 з них вважають їстівними. Найчастіше гриби використовують як приправи до страв або ж у консервованому вигляді.
Гриби є доволі специфічним продуктом, що містить значну кількість азотистих речовин, зокрема білків, а також жирів, вуглеводів, деякі вітаміни (В1, РР), мінеральні речовини (зокрема фосфор). Клітковина хітин, що входить до їхнього складу, майже не перетравлюється у шлунково-кишковому тракті, тому гриби вважають «важкою» їжею.
Вживати гриби не рекомендовано вагітним, жінкам, які годують грудьми, та літнім людям. Не варто годувати грибами чи стравами з них дітей до 12 років.
Як не отруїтися грибами
-
Найкраще відмовитися від споживання дикорослих грибів, замінивши їх грибами, вирощеними штучно, котрі підлягають контролю та продаються в торговельній мережі.
-
Не купуйте гриби на стихійних ринках.
-
Уважно оглядайте гриби: звертайте увагу на колір капелюшка, губки, ніжки.
-
Збирайте лише добре знайомі вам гриби. За найменшого сумніву одразу викиньте гриб, не залишайте його поряд з іншими.
-
Не беріть занадто молоді чи старі гриби — їх легко переплутати з отруйними.
-
Не збирайте гриби поблизу трас, промислових підприємств, забруднених територій: гриби вбирають в себе широкий спектр отруйних речовин, зокрема важкі метали.
-
Не збирайте гриби в посушливу погоду: в цей час гриб пересихає, віддавши воду і збільшивши концентрацію токсинів.
-
Не куштуйте сирі гриби.
-
Вдома ще раз ретельно перевірте гриби: всі сумнівні треба викинути.
-
Готуйте гриби протягом першої доби після збирання.
-
Варіть гриби не менше трьох разів, щоразу в свіжій підсоленій воді не менше 30 хв.
-
Зберігайте страви з грибами в холодильнику в емальованому посуді не більше доби.
Симптоми отруєння грибами
Ознаки отруєння грибами можуть проявитися як через 30 хв. після споживання, так і протягом кількох днів:
-
нудота;
-
блювота;
-
різкий біль у животі;
-
діарея;
-
запаморочення;
-
підвищення температури тіла;
-
зниження пульсу;
-
задуха;
-
судоми;
-
відтік крові від кінцівок (холодні руки та ноги);
-
марення, поява галюцинацій.
За наявності будь-якого з наведених симптомів негайно викликайте лікаря!
Перша допомога у разі отруєння грибами
-
терміново телефонуйте до «швидкої» — загальний номер 103;
-
промийте шлунок простою водою;
-
дотримуйтеся постільного режиму;
-
пийте багато рідини (вода, підсолена вода чи прохолодний чай) — це допоможе відновити водно-сольовий баланс та вивести токсини;
-
прийміть сорбенти.
Категорично заборонено вживати алкогольні напої, будь-яку їжу чи молочні та кисломолочні продукти — це може прискорити всмоктування токсинів у організм.
Не займайтеся самолікуванням, це небезпечно для життя!
Залишки грибів або грибних страв слід обов’язково зберегти, адже лабораторне їх дослідження допоможе з’ясувати причину отруєння та призначити правильне лікування
Бактеріолог мікробіологічної
лабораторії Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Оксана ПИЛИПІВ
16.09.2022 р.
17 вересня – Міжнародний день мікроорганізмів

Щорічно 17 вересня відзначають Міжнародний день мікроорганізмів, який обрано у зв’язку з тим, що саме в цей день 1683 року голландський натураліст без університетських ступенів Антоні ван Левенгук (1632-1723 рр.) надіслав лист Лондонському Королівському товариству, в якому представив перший опис одноклітинного організму.
Сьогодні важко уявити життя без мікроорганізмів. Їх активно використовують у промисловості, зокрема у фармацевтичних виробництвах, харчовій галузі, біотехнології та екології. Так ґрунтові бактерії підвищують родючість ґрунту, за допомогою молочнокислих бактерій отримують всі кисломолочні продукти; збудниками пропіоновокислого бродіння є пропіонові бактерії, які знаходять широке застосування у сироварінні; а дріжджі людина використовує ще з давніх-давен при виготовленні продуктів бродіння та в хлібопекарстві. До того ж, мікроорганізми — продуценти цілого спектру біологічноактивних речовин, які використовуються при виготовленні лікарських засобів.
Мікроорганізми займають важливу роль в нашому житті, адже вони живуть всюди навколо нас, завдяки їм відбувається колообіг речовин і енергії у природі. Лише у мікроорганізмів зустрічається таке широке різноманіття неймовірних типів метаболізму, на яких тримається стабільність глобальних екосистем. Тому метою цього дня є підвищення суспільної обізнаності і свідомості про яскравий та різноманітний світ мікробів, які нас оточують!
Проте необхідно пам’ятати, що, на жаль, існують як корисні, так і патогенні мікроорганізми, які здатні викликати хвороби чи патологічні стани. Сьогодні як ніколи гостро стоїть питання впливу та негативних наслідків, які спричиняє неклітинна форма життя, а саме підступний SARS-CoV-2.
Отже, бережімо себе та рідних від шкідливих збудників! Адже життя та здоров’я — це наша спільна відповідальність.
Завідувач мікробіологічної
лабораторії, лікар-бактеріолог Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
14.09.2022 р.
Заходи безпеки при роботі з пестицидами
Основним засобом боротьби з бур'янами, як відомо, є пестициди. Пестициди — препарати, які використовують проти шкідників, збудників хвороб рослин, бур’янів і шкідливих організмів, що спричиняють псування сільськогосподарської продукції, матеріалів, виробів, а також проти паразитів і переносників небезпечних хвороб людини й тварин.
Отже, пестициди — це біологічно активні речовини, здатні викликати порушення життєдіяльності теплокровних тварин, людини та сільськогосподарських рослин. Окрім того, часто-густо пестициди потрапляють на нецільові об’єкти: в навколишнє середовище — грунт, повітря, водні басейни; знищують корисну фауну, бджіл, комах запилювачів, переносяться на суміжні посіви та поля, які не обробляють. У нинішніх умовах господарювання, коли вирощування картоплі, більшості овочевих і плодових культур зосереджено в приватному секторі (фермерські господарства, присадибні та дачні ділянки), де пестициди застосовують люди, які не завжди обізнані з технікою безпеки під час роботи з пестицидами, конче потрібним є постійне надання консультацій щодо охорони праці та охорони довкілля від забруднення. Пестициди в загальному обсязі забруднення біосфери землі займають 8- місце після таких речовин, як нафтопродукти, ПАР (поверхнево-активні речовини), фосфати, мінеральні добрива, важкі метали, окиси азоту, сірки, вуглецю та інші сполуки.
Хімічний метод захисту рослин простий, доступний, надійний та ефективний. Однак, при його невмілому застосуванні, можна завдати значної шкоди не тільки навколишньому середовищу, а й здоров'ю людини. Паралельно зі збільшенням використання пестицидів накопичувалися й докази їх негативної дії на довкілля. Пестициди є не тільки дуже токсичними речовинами, але і досить стійкими. Стійкість пестицидів порівнюють із радіоактивними ізотопами і оцінюють також по періоду напіврозпаду – час, за який концентрація пестицидів зменшується в 2 рази. Самими стійкими є хлорорганічні пестициди. Потрапивши в живу природу, пестициди починають власний рух, не контрольований людиною. Потрапляючи з навколишнього середовища в організм людини, пестициди починають накопичуватися в ньому, що, призводить до розвитку багатьох хронічних захворювань і гострих отруєнь, а також до збільшення кількості вроджених аномалій розвитку і дитячої смертності. Пестициди надовго затримуються в організмі, деякі залишаються в ньому назавжди. Близько 99% пестицидів, застосовуваних для обробки рослин, згодом попадають у навколишнє середовище, з якого, у свою чергу, надходять до складу сільськогосподарських продуктів, уживаних людьми і тваринами. Багато пестицидів, навіть будучи малотоксичними, мають канцерогенні і мутагенні властивості. Вони отруюють плід, організм матері і, виділяючись із молоком, негативно впливають на розвиток і ріст дитини.
Тому, всі роботи з пестицидами слід проводити в ранні ранкові (до 10год.) і вечірні години при мінімальних висхідних повітряних потоках. Як виняток, допускається проведення обробок у денні години у похмурі і прохолодні дні з температурою навколишнього повітря нижче + 100С. Для обробки індивідуальних садів і городів в межі населеного пункту дозволяється застосування тих пестицидів, які дозволені для роздрібного продажу населенню "Переліком пестицидів і агрохімікатів, дозволених до використання в Україні" і Доповненнями до нього.
Вимоги до організації робіт із пестицидами :
Правильна організація робіт — одна з основних умов запобігання шкідливому впливу пестицидів на організм людини.
З пестицидами у великих колективних господарствах працюють на пунктах хімізації постійні бригади, які пройшли медогляд, навчені та проінструктовані з техніки безпеки, й оволодівають способами надання першої допомоги. Керівниками таких бригад (груп) призначають людей, які мають досвід роботи з пестицидами чи пройшли курс спеціальної підготовки.
Не допускаються до роботи особи, молодші 18-річного віку, вагітні жінки та матері-годувальниці, особи після хірургічних операцій (упродовж року) та ті, що мають медичні протипоказання. Категорично забороняється допускати до роботи осіб у нетверезому стані.
Тривалість робочого дня під час роботи з надзвичайно небезпечними препаратами має не перевищувати 4 годин (з доопрацюванням упродовж 2 годин у нешкідливих умовах), з іншими пестицидами — 6 годин.
На період роботи з пестицидами робітників слід забезпечити засобами індивідуального захисту, безкоштовним спецхарчуванням відповідно до медичних вказівок, організувати душ і прання одягу.
Слід стежити за дотриманням правил техніки безпеки, виробничої та особистої гігієни.
Для харчування і відпочинку відводять спеціально обладнане місце, не менше як за 200 м з невітряного боку від робочого поля, де мають бути бачок з питною водою, рукомийник, мило, рушник, аптечка першої допомоги.
Перед початком хімічної обробки посівів повідомляють місцеве населення про місце і строки роботи; на відстані не менше 300 м від меж поля, що оброблятимуть, виставляють єдині застережні знаки; власників бджолосімей попереджають про потребу вжити заходів щодо їх охорони. Знаки знімають по закінченні встановленого терміну. Санітарно-захисна зона за наземної обробки має бути не меншою за 500 м, а за авіаційної — 1000 м.
Керівник робіт зобов’язаний стежити за станом і самопочуттям працюючих. За першої ж скарги працюючого слід відсторонити від роботи, надати першу допомогу та кваліфіковану медичну.
Після закінчення роботи спецодяг старанно очищають, дотримуючись правил техніки безпеки, і залишають його в спеціально відведеному місці. Брати його додому забороняється.
Знешкоджують тару, спецодяг, взуття, транспорт, а також ліквідовують залишки застарілих пестицидів згідно з діючими інструкціями та санітарними правилами.
У кожному господарстві необхідно вести суворий облік використання пестицидів для обробки рослин, вести журнал обліку.
Залишок пестицидів у харчових продуктах не повинен перевищувати встановлені гігієнічні норми, передбачені санітарними правилами, що гарантують безпеку здоров'я людей.
Необхідно строго дотримуватись строків останніх обробок насаджень до збирання врожаю.
З метою запобігання забрудненню пестицидами харчових продуктів забороняється: обробка ними суниць і малини після цвітіння; внесення стійких препаратів (гексахлорану) на ділянки, призначені для садіння суниць.
Купувати пестициди та агрохімікати слід тільки в спеціальних магазинах, де є всі необхідні дозвільні документи. Торгівля ведеться тільки фасованими, герметично упакованими препаратами згідно з «Переліком пестицидів і агрохімікатів дозволених до використання в Україні».
Категорично забороняється виносна торгівля та торгівля в невстановлених місцях. Дотримання регламентів застосування пестицидів, особистої гігієни та заходів безпеки при проведенні робіт з ними гарантує безпечність для Вашого здоров'я.
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Ольга ОСТАПИШИН
13.09.2022 р.
НЕІНФЕКЦІЙНІ ЗАХВОРЮВАННЯ ПІД ЧАС ВІЙНИ: ЯК БОРОТИСЯ З РИЗИКАМИ?
Неінфекційні захворювання (НІЗ) — це хворобливі стани, які не передаються від людини до людини, мають тривалий перебіг і повільно прогресують, а також погіршують психоемоційне і фізичне здоров’я. НІЗ є результатом поєднаного впливу генетичних, фізіологічних, екологічних і поведінкових чинників. Та є основною причиною смертності в світі. Люди з супутніми неіфекційними хронічними хворобами мають великий ризик тяжких ускладнень від COVID-19.
Повномасштабна війна змінила життя людей. Багато хто опинився в тяжких життєвих обставинах, стресових умовах, обумовлених втратою близьких людей, перебуванням під постійними бомбардуваннями, евакуацією та переміщенням далеко від дому. А неконтрольований стрес може призвести до втрати здоров’я та підвищення ризику виникнення НІЗ.
Для того, щоб людина залишалася здоровою та її фізичний і психологічний стан не погіршувався, вона має стежити за 4 факторами ризику:
-
вживання тютюну;
-
вживання алкоголю;
-
харчування;
-
фізична активність.
Проте, це працює тільки в комплексі! Людині важливо піклуватися про свій організм, при цьому звертати увагу на всі складові, що є факторами ризику виникнення НІЗ.
Відмова від тютюну та алкоголю, здорове харчування (сюди ж входить безпека харчових продуктів в умовах війни та вживання безпечної води) і звісно регулярна фізична активність — всі ці фактори знижують ризик розвитку НІЗ. Про це варто розповідати внутрішньо переміщеним особам, адже вони стикаються з проблемами таких факторів дуже гостро.
Як приклад, внутрішньо переміщені особи можуть мати проблеми з харчуванням. В раціоні переселенців зазвичай переважають вуглеводи, а білки — в дефіциті.
Розуміння проблематики НІЗ допоможе ефективніше допомагати внутрішньо переміщеним особам, які потрапили у складні життєві обставини, а також військовим, що потребують підтримки. Здоровий спосіб життя може допомогти запобігти низці хвороб, яких можна уникнути. Варто не забувати про це під час війни, адже здоров’я допоможе нам не лише спокійно та комфортно жити, але й ефективно допомагати нашим громадянам, воїнам та волонтерам.
Не забуваймо про це!
Т.в.о. начальника Богородчанського відділу Лілія КОНЦУР
ДУ «Івано-Франківський ОЦКПХ МОЗ»
02.09.2022 р.
Забрудненість грунту яйцями гельмінтів
В епідеміології аскаридозу, трихоцефальозу, стронгілоїдозу та деяких інших гельмінтозів значну роль відіграє грунт, забруднений яйцями гельмінтів. У грунті городів та дворів яйця аскарид і волосоголовців знаходять сприятливі умови для розвитку, стають інвазійними (заразними), а потім тими чи іншими шляхами можуть бути занесені в рот людини і призвести до зараження. Спостереженнями багатьох авторів встановлено , що основними факторами механізму передачі інвазійних яєць згаданих гельмінтів є: грунт-овочі -рот і грунт-руки-рот, решта мають далеко менше значення.
Люди можуть заражатися аскаридами і волосоголовцями, поїдаючи в сирому вигляді овочі і ягоди, що ростуть на городах і ягідниках, грунт яких удобрюється не знешкодженими нечистотами. При земляних роботах, наприклад, на городі, коли діти бавляться на землі і т. п., забруднюються руки грунтом, у якому можуть бути яйця гельмінтів, а потім брудними руками яйця гельмінтів можуть бути занесені в рот, чи ними може бути забруднена їжа. Забруднений нечистотами грунт може бути змитий талими й дощовими водами і занесений у водойми. Якщо вода з таких водойм буде використана для поливання городів чи для пиття, не виключена можливість зараження людини.
Грунт не каналізованих дворів інтенсивніше забруднюється яйцями гельмінтів, ніж каналізованих. Забруднення грунту яйцями гельмінтів знижується в міру віддалення від найбільш забрудненої ділянки (біля вбиралень він значно більше забруднений, ніж поблизу жилих будинків).
При забрудненні грунту яйця гельмінтів можуть бути на різній глибіні. Найбільшу небезпеку в поширенні аскаридозу в населеному пункті становить поверхневий (у 2-3 см.) шар землі; чим глибший шар землі, тим менша кількість яєць у нього проникає. У різні сезони року відмічається не одинакова забрудненість грунту яйцями гельмінтів. У населеному пункті вона наростає з осені і знижується весною. Частина інвазійних яєць аскарид зберігається в грунті протягом півтора року. Яйця гельмінтів, які є в грунті, можуть переміщуватися підгрунтовими і дощовими водами. Вони можуть бути занесені в глибину грунту при обробці, а також завдяки життєдіяльності організмів, що живуть у грунті – при цьому створюються умові для проникнення яєць гельмінтів у глибші шари.
Яйця аскарид розвиваються в грунті при температурі від 12-13 до 32 градусів тепла, при вищій температурі розвиток припиняється. Швидкість розвитку залежить від температури: при 12-20 градусів триває 60 днів, при 24-30 градусів усього 15 днів. У період дозрівання яєць аскарид і волосоголовця відносна мінімальна вологість грунту повинна бути не нижча 8%.
Надзвичайно важливе питання в епідеміології аскаридозу про основний період зараження людей звичайно пов’язують з часом масової появи в грунті інвазійних (заразних) яєць аскарид. Так, найчастіше жителі нашої області заражаються аскаридами з червня-липня по вересень-жовтень.
У всіх місцях, де виявлені місцеві випадки аскаридозу, більша чи менша частина перезимувалих у грунті яєць аскарид лишається живими і весною та влітку, при настанні сприятливих кліматичних умов, ці яйця починають розвиватися. Навіть в умовах суворих і тривалих морозів частина яєць аскарид переживає несприятливий період року. Яйця волосоголовця менш стійкі до низьких температур, ніж яйця аскарид.
При контакті з грунтом можна також заразитися личинками анкілостоми (кривоголовкою) і некатором. Заразитися людина може двома шляхами: перкутантно (через шкіру), коли інвазійні личинки заглиблюються через неускоджену шкіру і, мігруючи, попадають у верхній відділ тонкого кишечника людини. Перорально (через рот) зараження буває при проковтуванні інвазійних личинок разом із забрудненими овочами, фруктами і т. п. При температурі повітря нижче 12-14 градусів тапла, достатній вологості та аерації через 1-2 дні розвивається личинка, спочатку рабдитна (незаразна), потім вона линяє і перетворюється у філяріоподібну (заразну) личинку, остання вбуравлюється в тіло людини. Весь процес у грунті триває 7-10 днів. Вологими стеблами личинки можуть підніматися до 30 см. За несприятливих умов інвазійні личинки втрачають рухливість, але залишаються життєздатними до 15 тижнів.
Люди, які за родом своїх занять пов’язані з земельними роботами можуть заражатися стронгілоїдозом. Це може бути тоді, коли грунт забруднений фекаліями хворих на стронгілоїдоз. У тонкій кишки людини паразитує самка, яка відкладає за добу до 50 яєць. Із них у просвіті кишки утворюються личинки, які не є заразними. Разом із фекаліями людини вони потрапляють у грунт. При сприятливих умовах ( температура +28-34 градуса, достатній вологості) із них утворюються покоління живучих у грунті самок і самців, які утворюють нове покоління личинок, що далі перетворюються на філяріоподібні (заразні). Перше покоління личинок існує 1-4 тижня. У разі відсутності сприятливих умов перше покоління протягом 24-48 годин перетворюється на філяреподібні (заразні) личинки, термін виживання яких є близько 3-4 тижнів. У хворого на стронгілоїдоз виділення личинок гельмінта з фекаліями починається через 17-27 днів після зараження і може продовжуватися до 20 років.
В місцях вигулу собак, при великій кількісті бездомних собак та котів, грунт може бути забрудненим яйцями токсокар, які виділяються з фекаліями хворих тварин . При проковтуванні яєць (брудні руки, забруднені овочі та фрукти і т. п.) у тонких кишках людини утворюються личинки, які мають міграційну активність, проникають у кров’яне русло і заносяться в різні органи і тканини і там інкапсулюються. Клінічні прояви залежать від масивності інвазії і локалізації процесу в організмі людини.
Могутнім фактором, що дегельмінтизує грунт, є сонячна радіація. Доведено, що яйця гельмінтів, які є на поверхні грунту, швидко гинуть, бо опромінюються сонцем. Профілактичні заходи спрямовані на попередження фекального забруднення оточуючого середовища, особливо грунту городів, ягідників, парників, небезпеку вживання немитих ягід, овочів і фруктів, дотриманні правил особистої гігієни, проведення медичних оглядів декретованого населення.
За даними медичних видань.
Лікар паразитолог В.Федорів
23.08.2022 р.
Паразитози.
Боротьба з паразитарними інвазіями потребує від практичних лікарів різного фаху розуміння закономірностей паразитування конкретного виду черв’яка, специфіку клінічних симптомів і проявів, лабораторну діагностику, методику лікування та проведення профілактики. На відміну від інфекційних захворювань гельмінти мають унікальні цикли розвитку, різноманітні і досить тривалі в часі. Воєнні дії, розширення міграційних процесів, туристичні подорожі, різноманітні катаклізми збільшують ризик заносу на раніше вільні території певних паразитів, виникає реальна загроза їх укорінення, вимагає для практичних лікарів додаткових знань про екзотичні гельмінтози. Багато гельмінтозів не розпізнаються і порушення стану здоров’я не трактується як такий, що спричинений певними видами гельмінтів. У таких випадках не призначається адекватна терапія, що приводить до погіршення перебігу і прогнозу хвороби. Несвоєчасне виявлення уражених людей сприяє поширенню гельмінтозів, оскільки не проводяться профілактичні та протиепідемічні заходи серед населення. У частини паразитів розвиток відбувається за участю не одного але й проміжного, а іноді й додаткового хазяїна. Переважно хазяїном-годувальником гельмінта виступає людина, а також інші біологічні види тварин, як велика рогата худоба, свині, коти, собаки тощо. Більшість гельмінтозів має тенденцію до затяжного або хронічного перебігу, їм властивий дуже широкій діапазон клінічних проявів – від безсимптомних до важких форм.
Розберемо розвиток такого захворювання як трихоцефальоз. Трихоцефальоз спричиняється волосоголовцем. Волосоголовці названі так тому, що їхній довгий передній головний відділ, яким вони прикріплюються до кишки, тонкий, як волосина, задній кінець тіла потовщений. Живуть волосоголовці в товстому відділі кишечника, в основному в сліпій та ободовій кишках. Довжина самців -до 45 мм, самок -до 55 мм. За добу самка може відкладати до 3500 незрілих яєць. Яйця з фекаліями потрапляють у грунт і стають інвазійними (заразними) через 17-20 днів при температурі +15 -+37 градусів тепла при наявності кисню та високій вологості. За таких умов життєздатність яєць зберігається від 10 до 36 місяців. Резервуаром і джерелом інфекції є хвора людина, яка виділяє яйця гельмінтів із фекаліями у зовнішне середовище. Людина не становить небезпеки оточуючим людям, оскільки яйця гельмінта мають пройти цикл розвитку у грунті. Механізм передачі -фекально-оральний через немиті овочі , городину, фрукти, брудну воду…Яйця у тонкій кишки перетворюються у статевозрілі форми і розвиваються від 3 до 10 діб, потім сповзають до товстої кишки, фіксуються у слизовій оболонці переднім кінцем, а задній кінець виступає в просвіт кишки. Тривалість життя паразита в організмі людини до 5 років. При масивній інвазії у людей спостерігається нудота, зниження апетиту, блювота, приступоподібні болі внизу живота, апендикулярний синдром, втрата маси тіла. Хворі дратливі, мають порушення сну, можливі запаморочення. Розвивається анемія.
Інше захворювання - Опісторхоз. Викликається двома видами гельмінтів: кошачим двовустецем та опісторхісом вівері. Захворювання зустрічається в країнах Азії, Європи (Італія, Франція, Голандія), Росії. В Україні реєструється в басейнах річок Дніпра, Десни, Південного Бугу, Ворскли…Джерелом інфекції є інвазовані люди і тварини, які виділяють яйця гельмінта у зовнішнє середовище із фекаліями. У воді яйця заковтуються прісноводним молюском, в кишках якого з яйця виходять личинки. В тканинах молюска личинки перетворюються в спороцисту (редію), з якої трансформуються в личинки наступного покоління (церкарії). Із одного яйця утворюється кілька сотень церкаріев. Вони активно пересуваються і проковтуються рибами (короп, плітка, вобла, лящ тощо). Протягом доби в рибах утворюється метациркарій, якій за 6 тижнів стає заразним для людей і тварин. Через 3-5 годин після зараження людини (вживання риби) метациркарії активно пересуваються жовчовивідними шляхами, досягають печінки, жовчного міхура, де через 3-4 тижня починають виділяти яйця. Виділення яєць продовжується біля 10 років. Механізм передачі-фекально-оральний, чинники передачі - сира, недостатньо оброблена риба. Основні клінічні прояви: на ранній фазі хвороби характерні слабкість, погіршення апетиту, диспепсичні розлади, артларгії, гепатолієнальний синдром. У хронічній фазі характерні симптоми хронічного холецистохолангіту, гастродуоденіту, панкреатиту, гастриту. Можливе ураження серця та нервової системи.
Наступне захворювання – Токсокароз. Токсокароз у людей викликають личинки аскарид собак і аскарид котів. Резервуаром і джерелом токсокароза собак є представники родини псячих - собаки, вовки, шакали, а токсокароза котів - родина котячих (коти, леопарди, рисі…). Найвища ураженість спостерігається серед собак, яка сягає 15-70%. Сприйнятливість у людей невисока. Можливі реінвазії. Хворіють переважно діти у зв’язку з відсутністю у них гігієнічних навичок і тісного спілкування із собаками. Скритий період у людей триває декілька місяців і навіть років. Клінічні прояви залежать від масивності інвазії і локалізації процесу в організмі людини. Можлива рецидивуюча лихоманка, алергічна екзантема, приступи бронхіальної астми, анемія. При уражені легень спостерігається пневмонія, задишка, ціаноз, сухий кашель. При ураженні печінки має місце її збільшення, болючість, помірна жовтяниця. При локалізації личинок в інших місцях виявляються симптоми їх ураження: ЦНС-судоми, парези, паралічі, енцефалопатія; очі-кератит, офтальміт, сліпота.
Ціп’як свинячий, паразит ссавців, викликає у людей хворобу- теніоз . Як проміжних хазяїв використовує свиней, собак, зайців, кролів, верблюдів і людину. Остаточний хазяїн -тільки людина. Ціп’як має довжину тіла 2-4 метри. Має стрічкоподібну форму, а тіло гельмінта (стробіла) складається з тісно пов’язаних сегментів (проглотид). Ці проглотиди об’єднані в ланцюжок і прикріплені до голівки (сколекса). У свинячого ціп’яка є від 800 до 900 проглотид. На головці свинячого ціп’яка є чотори присоски і два ряди з 22-32 коротких гачків, які розташовані по колу і нагадують корону. Сколекс настільки досконало сформований, що дозволяє гельмінту міцно триматися у кишках і ефективно протидіяти хвилям перистальтики, які прагнуть викинути його назовні. Свинячий ціп’як міцно прикріплюється, спричиняє у місці прикріплення сильне запалення з нерідким больовим відчуттям. Зрілі проглотиди за забарвленністю та формою нагадують домашню локшину і містять всередині понад 50000 яєць, в яких знаходиться зародок. Травнева система у свинячого ціп’яка відсутня, поживні речовини всмоктуються усією поверхнею тіла, він здатний довести людину до дістрофії.
Дирофіляріоз – небезпечне природно-осередкове гельмінтозне захворювання собак, кішок і диких представників родини собачих і котячих. Захворювання супроводжується тяжкою патологією всіх систем організму, включаючи головний мозок і очі. Від тварини до тварини і від тварини до людини захворювання переносять комарі, що є проміжними хазяїнами для дирофілярій. Безпосередньо від собак і кішок людина не заражається. Дирофілярії у людей локалізуються, в основному, під шкірою або слизовою оболонкою, в підшкірній жировій тканині. З моменту зараження до появлення пухлини проходить не менше 1 місяця, а інколи проходить і 2 роки. Перші симптоми захворювання - безбольова пухлина, в місці локалізації якої відмічається сверблячка і печія різного ступеня і інтенсивності. Характерним симптомом захворювання є міграція гельмінта, яка проявляється в пересуванні пухлини під шкірою. Гельмінт може пересуватися від декількох до десятків сантіметрів, швидкість міграції до 30 см за 2 доби. Специфічною ознакою дирофіляріозу є відчуття рухання і повзання в пухлині. Іншими симптомами захворювання може бути головний біль, нудота, слабість, підвищена температура, сильні болі в області локалізації гельмінта з ірадіацією по ходу нервових стволів. Досить часто уражається орган зору ( під шкірою повік, під кон’юнктивою, очне яблуко), збудника знаходили в області кінцівок, слизовій порожнини рота, кореня язика, глотки.
Ентеробіоз – гельмінтоз, який зустрічається повсюдно. Збудником ентеробіозу є дрібний гельмінт-гострик. Самка довжиною до 10 мм, самець-4-5 мм. У самця хвостовий кінець гачкоподібно загнутий, а у самиці загострений, звідки й назва «гострик». Дорослі гельмінти населяють нижній відділ тонкої кишки і частину товстої, паразитують самиці, самці виділяються з випорожненнями. Самиці гостриків, матка яких переповнилася яйцями, втрачають здатність прикріплюватися до слизової кишечника, спускаються в пряму кишку, активно виходять через анальний отвір, відкладають яйця на періанальних складках і гинуть. Процес яйцекладки займає від 15 хвилин до 1,5 години. Одна самиця відкладає до 17 тисяч ще незаразних яєць, які через декілька годин стають заразними. Джерело інвазії- хвора людина. Інвазовані люди є небезпечними для оточуючих. Провідний шлях передачі -контактно-побутовий, основним фактором є руки, забруднені яйцями гельмінтів, а також забруднені яйцями гостриків предмети побуту (дверні ручки, поверхня меблів, кухонне начиння, посуд, іграшки…). Яйця, відкладені самицями гостриків, дозрівають через 4-6 годин і стають інвазійними (заразними). Вони потрапляють на натільну і постільну білизну, накопичуються під нігтями при розчісуваннях і, при недотриманні гігієнічних правил, забруднюють навколишні предмети. Яйця гостриків відносно стійкі у зовнішньому середовищі і зберігають здатність заражати до 2-4 тижнів. Перші прояви хвороби виникають через 10-15 днів після зараження і проявляються стійким свербіжем перианальної ділянки, який буває не тільки вночі, але і вдень, нерідко нестерпний. Діти погано сплять, погіршується апетит, зменшується працездатність, виникає безсоння, неврастенія, нічне нетримання сечі. Інколи спостерігаються болі в животі, нудота, блювота, тенезми, рідкий стілець, частіше з домішками слизу. Як ускладнення можливі апендицит, піодерміт, сфінктерит, парапроктит.
Захворювання людини спричиняють понад 270 видів гельмінтів, ми розглянули усього 6, а в Україні зустричаються близько 30. Рівень захворюваності на гельмінтози населення України сягає 800-900 на 100 тис. населення. Найпоширеніший є ентеробіоз, найвищий рівень якого є серед дітей дошкільного віку та серед учнів молодших класів шкіл. В Івано-Франківській області більш поширеним є аскаридоз, клімат області є просто ідеальним для розвитку яєць цього гельмінта (подибний цикл розвитку яєць до трихоцефальозу).
Здебільшого люди заражаються гельмінтами через рот (перорально). Яйця гельмінтів проковтуються разом із забрудненими продуктами харчування: овочами, ягодами, з водою, можуть заноситися вони в рот пальцями, забрудненими грунтом, що містить яйця гельмінтів (аскариди, волосоголовці…). Зараження відбувається і при поїданні м’ясних та рибних продуктів, інвазованих личинками (бичачій та свинячій ціп’яки, трихінела, стьожак, опісторхіс та інші). Людина може заражатися і перкутантним (через шкіру) шляхом (дирофілярії), де переносниками є крововисні (комарі). Для ряду гельмінтозів людини єдиним джерелом інвазії є хвора людина (ентеробіоз, гіменолепідоз).
Важливим етапом у боротьбі з гельмінтозами є виявлення хворих. Відомо, що немає клінічних специфічних симптомів, які б з певністю свідчили на ті чи інші гельмінтози. Звичайно при гельмінтозах у людини відмічаються загальні неспецифічні ознаки, які можуть спостерігатися при найрізноманітніших захворюваннях. Тому точно діагностувати можна лише лабораторними методами дослідження. Виявлення гельмінтів, їх фрагментів або яєць паразитів у фекаліях чи виділеннях хворих, а також позитивні результати імунологічних методів дослідження дають підставу ставити діагноз певного захворювання.
Забрудненість яйцями гельмінтів предметів, що оточують людину. Численними дослідженнями доведено, що яйцями гостриків можуть бути забруднені майже всі предмети, які є в житлі людини. Було виявлено яйця на вікнах, підвіконнях, на сидіннях стільців і парт, на підлозі, під партами, на шафах, на опалювальних приладах, на ручках дверей, на класній дошці, піаніно, на іграшках, олівцях, учнівських книгах і зошитах, на спинках і ніжках ліжок, на простирадлах, подушках, на рушниках. Яйця гельмінтів виявлено і на взутті. При дослідженні паперових грошей на них знаходили яйця гостриків і аскарид. Певну роль як механічні переносники яєць гельмінтів відіграють мухи (кімнатна, хатня, зелена падалова та ін.) При дослідженні мух знайдено яйця гостриків, аскарид, волосоголовця, анкілостомід, карликового ціп’яка, щурячого ціп’яка, теніїд, стьожака широкого, опісторхіса. Чорні та руді таргани можуть також бути механічними переносниками яєць гельмінтів; яйця аскарид у кишечнику і у фекаліях таргана зберігаються до 6 діб. Більшість яєць аскарид, що пройшли через кишечник курей, і яєць анкілостомід, що пройшли через травневий тракт свиней, курей, щурів, горобців, залишаються життєздатними і може розвиватися у зовнішньому середовищі.
Лабораторну діагностику гельмінтозів у людини здійснюють в мікробіологічній (паразитологічній) лабораторії Богородчанського відділу Івано-Франківського районного відділу ДУ «Івано-Франківській обласний центр контролю та профілактики хвороб МОЗ України». Там же можна дослідити на яйця гельмінтів пісок, овочі, воду, а також змиви з предметів навколишнього середовища. Адреса лабораторії: смт. Богородчани, вул. Петраша 8.
За даними медичних видань.
Лікар паразитолог В.Федорів
19.08.2022 р.
Увага! В Україні реєструється збільшення захворюваності на ГРВІ та грип.
Зокрема, в громадах бувшого Богородчанського району за останні три тиждні кількість випадків збільшилась майже в 2 рази. По Тисменицькому районі наразі ситуація стабільна, збільшення захворюваності не реєструється.
Специфічного лікування грипу не існує, але профілактика є – це вакцинація, вона захищає від усіх актуальних штамів, безпечна, ефективна й доступна для українців. Вакцина позитивно впливає на імунітет людини, зміцнює його і змушує працювати більш активно і продуктивно.
Щорічно епідемічний сезон з грипу триває орієнтовно з вересня – жовтня по березень – квітень. У цей період є найбільший ризик заразитися небезпечним недугом. Щеплення від грипу можна й потрібно робити впродовж усього епідемічного сезону.
Кому вакцинуватись першочергово?
-
Медичним працівникам.
-
Вагітним.
-
Людям віком понад 60 років.
-
Людям з хронічними захворюваннями.
-
Вчителям, соціальним працівникам, військовослужбовцям та усім, хто працює в місцях скупчення людей.
Як отримати щеплення?
Вакцинація проти грипу належить до рекомендованих – її немає у Національному календарі профілактичних щеплень, тому вакцину можуть закуповувати коштом місцевих бюджетів, підприємств або ж власним коштом в аптеках, а щеплення безоплатно зробити в медзакладі, де укладена декларація із сімейним лікарем. В час пандемії COVID-19, війни особливо активно постає необхідність вакцинуватись в тому числі від сезонного грипу. Важливо, що вакцини від грипу і COVID-19 можна вводити в один день.
Як підготуватися до вакцинації?
Вам потрібно звернутись до свого сімейного лікаря, який проведе опитування та огляд перед вакцинацією. Обов'язково попередьте лікаря про алергічні реакції на попередні щеплення, якщо вони були.
Що можна очікувати після вакцинації?
Протягом одного - двох днів після вакцинації можливі короткочасні побічні реакції: підвищення температури тіла, набряк та біль в місці введення вакцини.
Грип – це гостре вірусне респіраторне захворювання з можливістю розвитку тяжких ускладнень та ризиком смерті. Інкубаційний період триває 1-7 днів ( у середньому – 2 дні). Особливо заразна інфікована людина при грипі в період розпалу хвороби, в гарячковому стані. Передача інфекції відбувається переважно повітряно-крапельним шляхом.
Клінічні ознаки грипу: раптовий початок, підвищення температури тіла до 38ᴼС і вище, головний біль, ломота у м’язах і суглобах, біль у горлі, кашель, нежить, втрата апетиту, нудота, блювання, легка діарея.
Проконсультуйтеся зі своїм сімейним лікарем і вакцинуйтеся, тому що це важливо!
Будьте здорові!
Інтерн-епідеміолог Богородчанського відділу
ДУ «Івано - Франківський ОЦКПХ МОЗ» Юлія Височанська
16.08.2022 р.
ГЕПАТИТИ — ЦЕ НЕ ВИРОК
Нещодавно світ відзначав Всесвітній день боротьби з вірусними гепатитами. Слоганом цьогорічного Дня від ВООЗ є «Наблизимо ВГ-послуги ближче до тебе». Під час війни в Україні, повномасштабне вторгнення в межах якої розпочала росія 24 лютого 2022 року, питання доступу до тестування, лікування та профілактики вірусних гепатитів особливо гостро виходить на порядок денний.
Гепатит — це захворювання печінки запального характеру, як правило, вірусного походження. Серед вірусних гепатитів найбільш небезпечними є вірусні гепатити В (ВГВ) та С (ВГС), які призводять до 96% всіх смертей, пов’язаних з вірусними гепатитами. Саме тому важливі профілактичні заходи. До них належить і тестування.
-
Періодичне тестування на вірусні гепатити варто зробити правилом. Передусім варто звертатися до сімейного лікаря, який може провести швидке тестування та у разі позитивного результату направити до вузькопрофільного спеціаліста.
-
Для захисту від гепатитів важливо дотримуватися такої ж профілактики, як і при інших вірусних захворюваннях: мити руки, вживати в їжу вимиті та/або термічно оброблені продукти, мати індивідуальні засоби особистої гігієни, використовувати бар’єрну контрацепцію тощо.
-
Або ж вакцинуватися. До Національного календаря щеплень входить лише вакцинація від вірусного гепатиту В. Це захищає людину і від вірусного гепатиту D, оскільки він розвивається тільки у пацієнтів із вірусним гепатитом В. Вакцини проти гепатиту С не існує.
Поранення, переливання неперевіреної крові та сексуальне насильство, які, на жаль, мають місце в Україні із початком повномасштабного вторгнення російської армії, підвищують ризик інфікування вірусними гепатитами В і С. І саме тому надзвичайно важливо ставити здоров’я на перше місце — й профілактувати ці захворювання.
Згідно з ВООЗ, щотридцять секунд у світі від захворювання, що пов’язане із вірусними гепатитами, помирає одна людина. Саме тому необхідно діяти вже зараз: пройти тестування та почати лікування у разі позитивного результату. Лікування існує!
Вірусні гепатити В і С піддаються лікуванню
Вірусні гепатити В і С — це хронічне захворювання, лікування якого існує. Це не вирок! Завдяки профілактиці вірусних гепатитів ви можете захистити інших від інфікування, а ефективне лікування допоможе вам одужати або значно стримати захворювання.
Нині існує якісне та ефективне лікування вірусного гепатиту С.
І найголовніше — безоплатне! Понад 95% людей, які мають вірусний гепатит С, повністю одужають після три- або шестимісячного прийому ліків. Дізнатися про наявність препаратів у вашому регіоні можна за телефоном гарячої лінії 0–800–50–33–10.
Попри небезпечність вірусу, у більшості хворих ураження печінки розвивається досить повільно (інколи — через 20–30 років). Але навіть якщо вірус зараз не призводить до помітних уражень печінки, лікування показано абсолютно всім хворим. Хоч і не є нагальним для тих, у кого відсутні такі ураження.
Численні дослідження доводять, що вірусний гепатит С виліковний. Пацієнти, які мають вірусний гепатит С, незалежно від стадії ураження печінки можуть бути повністю вилікувані. Що раніше розпочати лікування — то вищими будуть шанси на одужання.
Лікування вірусного гепатиту В довготривале. Однак завдяки вчасному та регулярному прийомі лікарських засобів, розвиток хвороби можна значно стримати. Лікування від вірусного гепатиту В можна також отримати безоплатно.
Подбайте про своє здоров’я та здоров’я своїх близьких.
Т.в.о.начальника Богородчанського відділу Лілія КОНЦУР
11.08.2022 р.
Увага!Дизентерія!
Літо – сприятлива пора для розвитку шлунково-кишкових інфекцій. Одна з них дизентерія.
Дизентерія – бактеріальна інфекція, яка передається від хворої людини до здорової. Наслідки від інфекції доволі неприємні.
Дизентерія – це синдром гострого ураження людини із запаленням дистального відділу товстої кишки з типовими проявами коліту з та появою крові у випорожненнях.
Причини дизентерії
Збудником дизентерії є бактерія Shigella dysenteriae. При руйнуванні мікробів виділяється токсин, який відіграє велику роль у розвитку хвороби й обумовлює її прояви. Збудники дизентерії відрізняються високою стійкістю у зовнішньому середовищі. Залежно від температурно-вологісних умов вони зберігаються від 3-4 діб до 1-2 місяців, а в ряді випадків до 3-4 місяців і навіть більше. Найчастіше причиною дизентерії є порушення правил особистої гігієни та санітарних вимог.Дизентерія може протікати як у хронічній, так і в гострій формі. Інкубаційний період доволі короткий — від 1 до 7 діб (частіше два-три дні). Гостра форма починається через 24–48 годин від моменту зараження
Симптоми дизентерії:
– нудота;
– діарея(понос);
– головний біль;
– зневоднення організму;
– підвищена температура;
– млявість;
– болі у печінці, шлунку;
– загальна інтоксикація організму.
При появі перших ознак захворювання ,обов’язково звертайтесь до лікаря!
При наявності блювоти протягом перших десяти – дванадцяти годин показано голодування з рясним питвом.
Медикаментозне лікування дизентерії призначає тільки лікар після проведення необхідних досліджень.
Профілактика дизентерії безпосередньо пов’язана з проведенням санітарно-гігієнічних заходів у громадських місцях і дотриманням загальноприйнятих правил особистої гігієни:
– ретельно мийте руки з милом перед вживанням їжі та її приготуванням;
– не купуйте продукти харчування у сумнівних місцях, де їхня якість і свіжість не перевіряється, а самі продавці працюють без медичних оглядів;
– перед вживанням молока та молочних продуктів, які були куплені на фермерських ринках, обов’язково повинні пройти термічну обробку;
– не допускайте споживання продуктів сумнівної якості та із закінченим терміном зберігання;
– для пиття і приготування їжі використовуйте лише питну воду у пляшках або воду з централізованих джерел водопостачання, а при децентралізованому водопостачанні (криниці) воду перед вживанням кип’ятіть;
– ретельно мийте овочі і фрукти проточною водою, для споживання дітьми – обдайте окропом;
– при виявленні симптомів хвороби не займайтеся самолікуванням, а негайно зверніться за допомогою до медзакладу.
Будьте здорові!
Т.в.о.начальника Богородчанського відділу Лілія КОНЦУР
10.08.2022 р.
ЯК ПРАВИЛЬНО САМОСТІЙНО ВІДІБРАТИ ВОДУ ДЛЯ ДОСЛІДЖЕННЯ
Всі ми постійно п’ємо воду і готуємо на ній їжу, і всі ми знаємо, що її якість впливає на наше здоров’я. Надлишок нітратів, нітритів і інших хімічних елементів може спровокувати найрізноманітніші захворювання. Тому не дивно, що перш, ніж вживати воду з колодязів або свердловин виникає бажання, а нерідко і необхідність зробити аналіз її якості. Крім того, такі дослідження можуть знадобитися для правильного підбору фільтрів для очищення води. Тому оптимальний варіант – звернутися за допомогою в спеціалізовані акредитовані лабораторії.
Як правильно відібрати пробу води самостійно? Для відбору проби води за санітарно-хімічними показниками використовується скляна або пластикова тара (обов’язково чиста!). Її обсяг залежить від кількості показників, які Ви хочете отримати (оптимальний варіант – 3 літри). Для отримання найбільш достовірного і точного результату аналізу слід дотримуватися таких правил: ємність слід добре промити водою, з якої береться проба (без застосування миючих засобів!). Щоб уникнути попадання в пробу застояної води при наборі з водопроводу її слід попередньо злити протягом 10-15 хвилин, а якщо з свердловини – відкачати. Щоб запобігти зайвій хімічній реакції воду слід набирати по стінці тари тонкою цівкою, що допоможе уникнути її насичення киснем. Вода повинна заповнювати ємність повністю, під саму пробку / кришку, для того щоб не було повітря, яке може призвести до спотворення результату. Для досягнення максимально точного результату час між відбором проби та початком проведення аналізу повинен бути мінімальним (бажано до 2-х годин), якщо це з якихось причин неможливо, то пробу зберігають в холодильнику.
Для проведення мікробіологічного дослідження проба води відбирається в скляну стерильну тару, яку можна взяти в лабораторії ємністю не менше 0,5 літри. Перед відбором проби води руки потрібно продезинфікувати. Металевий кран необхідно спочатку обпалити за допомогою запальнички, а потім обробити ватою змоченою в спирті. Якщо носик пробовідбірника пластиковий, перед відбором води його потрібно обробити спиртом. Відкрити кран, дати воді стекти не менше 5 хвилин. Скляну стерильну тару відкрити безпосередньо перед набором води. Не торкатися пальцями внутрішньої частини стінок і кришки посуду. Ємність потрібно закрити герметично, не наповнюючи до самого верху щоб вода не торкалася кришки. Обполіскувати простерилізовану тару неможна. Для відбору проби води із колодязя або свердловини, якщо вони не обладнані насосом воду відбираємо з допомогою відра, ковша і переливаємо в підготовлену тару. При транспортуванні в лабораторію потрібно уникати попадання прямих сонячних променів на відібрані зразки. Проби відібраної води обов’язково повинні бути підписані. Після проведеного аналізу Вашої проби, фахівці установи нададуть висновки та відповідні рекомендації щодо якості питної води. Існують державні стандарти і санітарні норми, в яких передбачені обмеження на вміст у воді тих чи інших речовин. Якщо в отриманому аналізі певні показники перевищують гранично допустимі концентрації певних речовин, то таку воду вживати не можна. Необхідно вжити відповідних заходів: відкачати воду з колодязя, провести дезінфекцію, встановити фільтри для очищення води.
Спеціалісти Богородчанського відділу ДУ "Івано-Франківський ОЦКПХ МОЗ" проводять дослідження зразків питної води на платній основі. Вартість досліджень за санітарно–хімічними показниками становить – 752,6 грн., на мікробіологічні показники - 405,8грн.
Варіантів яку воду пити - безліч, а вибір – за Вами!
Біолог сан.-гіг. лабораторії Богородчанського відділу
ДУ "Івано-Франківський ОЦКПХ МОЗ" Світлана МАКСИМІВ
09.08.2022 р.
Увага! Отруєння грибами.

Непоодинокі випадки отруєнь дикорослими грибами реєструються в Україні попри заборону відвідування лісів, адже бойові дії охопили близько 600 тисяч гектарів лісових земель.
За 7 місяців 2022 року в Україні зареєстрували 12 осередків отруєння дикорослими грибами, унаслідок яких постраждало 19 людей, з них 1 дитина. Летальних випадків не було. Найбільше отруєнь було зафіксовано у Вінницькій області – 6 випадків.
Нагадуємо декілька простих правил, які допоможуть запобігти отруєнню грибами:
-
Кладіть гриби до кошика лише за цілковитої впевненості у тому, що вони їстівні.
-
Не збирайте старих, перезрілих або дуже молодих грибів, у яких нечітко виражені зовнішні ознаки.
-
Не збирайте грибів, що ростуть поблизу швидкісних трас чи на радіаційно забруднених територіях.
-
Не збирайте грибів під час посухи. У спекотну погоду змінюється обмін речовин в організмі гриба, він втрачає воду, накопичує токсини.
-
Не купуйте гриби на стихійних ринках чи у продавців на автошляхах. Купуйте гриби у місцях, де вони проходять відповідний контроль.
Отруїтися можна не лише отруйними грибами, але й їстівними, якщо вони не пройшли належної термічної обробки або виросли на забруднених територіях.
Як готувати гриби, щоб уникнути отруєння:
-
Не вживайте сирих грибів.
-
Уважно перевірте зібрані гриби перед тим, як починати готувати страву або робити заготівлі.
-
Відібрані гриби спочатку ретельно промийте та відваріть. Радимо кип’ятити гриби двічі (залити чистою водою після першого кипіння). Після другого кипіння, проваріть гриби іще 15-20 хвилин.
-
Готові страви з грибів зберігайте у холоді в емальованому посуді, не більше доби.
Увага! Не годуйте грибами дітей. Не можна вживати гриби вагітним та жінкам, які годують груддю.
Ознаки отруєння грибами можуть проявитися як через 30 хв. після споживання, так і протягом кількох днів:
-
нудота;
-
блювота;
-
різкий біль у животі;
-
діарея;
-
запаморочення;
-
підвищення температури тіла;
-
зниження пульсу;
-
задуха;
-
судоми;
-
відтік крові від кінцівок (холодні руки та ноги);
-
марення, поява галюцинацій.
За наявності будь-якого з наведених симптомів негайно викликайте лікаря. Не займайтеся самолікуванням, це небезпечно для життя!
Перша допомога в разі отруєння грибами:
-
терміново телефонуйте до «швидкої» — загальний номер 103;
-
промийте шлунок простою водою;
-
дотримуйтеся постільного режиму;
-
пийте багато рідини (вода, підсолена вода чи прохолодний чай) — це допоможе відновити водно-сольовий баланс та вивести токсини;
-
прийміть сорбенти.
Увага! Залишки грибів або грибних страв слід обов’язково зберегти, адже лабораторне їх дослідження допоможе з’ясувати причину отруєння та призначити правильне лікування.
Дотримуйтесь правил «тихого полювання». Подбайте про своє здоров’я та здоров’я своїх рідних.
Т.в.о.начальника Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Лілія КОНЦУР
08.08.2022 р.
Як вберегтися від нітратів у кавунах і динях!

Кавуни і дині їсти потрібно дуже обережно. Кавуни – цінний харчовий продукт, що містить значну кількість корисних речовин, вітаміни А, С, В1, В3, РР, солі магнію, калію, марганцю, нікелю, заліза. Він має цілющу дію при хворобах печінки, жовчного міхура, нирок і сечовивідних шляхів. Однак зробити кавун чи дині небезпечними для здоров’я можуть як неправильні умови їх вирощування, транспортування, зберігання і споживання, так і порушення правил торгівлі ними.
Кавуни та дині, що доспіли до середини липня, максимально накопичують нітрати – солі азотної кислоти. Коли вони потрапляють в організм, утворюються нітрозаміни - канцерогени, які накопичуються здебільшого в печінці та спричиняють гастрит, холецистит, панкреатит. Людям, які страждають від кишково-шлункових захворювань або мають хвору печінку, а також маленьким дітям лікарі радять їсти тільки серединку – в ній нітратів удвічі або навіть втричі менше.
Щоб придбати якісну і безпечну продукцію, рекомендуємо покупцям цікавитися результатами лабораторних досліджень щодо вмісту в баштанних культурах нітратів, залишків пестицидів.
Існує декілька правил при купівлі баштанних, дотримання яких вбереже від отруєння:
– у жодному разі не купуйте розрізані навпіл кавуни - ви наражаєте себе на бактеріальне отруєння. Якщо кавуни ще й накриті поліетиленовою плівкою, то під дією сонця рівень нітратів різко підвищується;
– не слід купувати баштанні з пошкодженою шкіркою або вм’ятинами, пам’ятайте, що лікування отруєння обійдеться вам значно дорожче;
- Аби обрати свіжий кавун, зверніть увагу на хвостик. Якщо він зеленкуватий, кавун зірваний порівняно недавно, а коли сухий, то ягода вже давно чекає на покупця. Не обирайте м’який плід, бо в ньому вже почався процес бродіння. Також бажано понюхати диню. Запах має бути ароматним, насиченим і приємним. Перезріла диня може пахнути зацукрованими фруктами.
– перед споживанням обов’язково треба помити під проточною теплою водою;
- якщо цьогоріч ви ще не смакували кавунами й динями, то бажано починати з однієї-двох скибочок на день, щоб організм адаптувався до їжі, від якої встиг відвикнути.
– не доїдайте до шкірки, бо саме в ній сконцентрований найбільший вміст нітратів;
– розрізані кавуни та дині можна зберігати в холодильнику не більше однієї доби.
Важливо пам’ятати, що будь-які овочі, фрукти, ягоди доцільно купувати по сезону, коли вони дозрівають і будуть корисними, а ризик отруїтися набагато меншим. Для динь і кавунів - це серпень-вересень.
Визначити «на око» кількість нітратів у кавуні чи іншій плодоовочевій продукції неможливо, тільки за допомогою досліджень, проведених в лабораторних умовах. Максимальні рівні вмісту нітратів в овочах і фруктах зазначені у Державних гігієнічних правилах і нормах. Такі лабораторні дослідження проводять фахівці санітарно-гігієнічної лабораторії Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» за адресою: смт.Богородчани, вул.Петраша,8. (Вартість одного дослідження 52,36грн.)
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Ольга ОСТАПИШИН
04.08.2022 р.
Бактеріологічні дослідження
Сучасні лабораторні методи дають багато можливостей в плані вчасного виявлення та лікування різноманітних хвороб. Ще кілька десятиліть тому тяжко було дізнатися про деякі порушення в роботі організму через нестачу необхідних технологій. Сьогодні лікарі мають можливість дізнатись про мінімальні зміни та швидко на них вплинути, аби не сталося нічого дійсно поганого.
Однак окрім всіх сучасних методів, в лабораторіях також продовжують використовувати бактеріологічний метод дослідження. Йому вже багато років і хоча технології за цей час трохи змінилися, все одно ця методика є одною з найважливіших серед лабораторних досліджень.
Бактерії є збудниками величезної кількості різноманітних захворювань. І якщо лікар вчасно дізнається про те, який саме збудник оселився в організмі, він зможе обрати найбільш ефективний метод лікування.
Бактеріологічні дослідження проводяться на різних видах посівів. Це може бути мазок з горла, носа, вушного каналу, сеча, кал.
Як проводиться бактеріологічне дослідження
Як вже зазначалося вище, саме такий метод є одним з найважливіших в діяльності всіх мікробіологічних лабораторій. Якщо дослідження буде проведено правильно – лаборанти зможуть визначити, який чинник викликав захворювання, лікар вирішить яке лікування варто обрати, аби якомога швидше допомогти пацієнту.
Всі техніки, які використовуються в мікробіологічних лабораторіях, вимагають величезної скрупульозності та знання тонкощів, нюансів. В лабораторії відділу працюють кращі спеціалісти, які добре володіють технікою посівів та пересівів бактерій в різні живильні середовища. Окрім того наші спеціалісти знають принципи і методи виділення чистих культур.
Завдяки використанню нових методів та володінню усіма необхідними техніками, ми гарантуємо швидкі та правильні результати, завдяки яким завжди можна призначити лікування, яке обов’язково допоможе пацієнту.
![]() Бакпосів виділень з зіву, носа, вух, очей на мікрофлору, гриби + антибіотикограма;
Бакпосів виділень з зіву, носа, вух, очей на мікрофлору, гриби + антибіотикограма;
![]() Дослідження слизу із зіва та носу на носійство патогенного стафілококу з профілактичною метою + антибіотикограма;
Дослідження слизу із зіва та носу на носійство патогенного стафілококу з профілактичною метою + антибіотикограма;
![]() Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
Бактеріологічне дослідження сечі на стерильність + антибіотикограма;
![]() Бакпосів харкотиння на мікрофлору та гриби + антибіотикограма;
Бакпосів харкотиння на мікрофлору та гриби + антибіотикограма;
![]() Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
Бакпосів виділень ран, випотів та пунктатів + антибіотикограма;
![]() Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
Бакпосів крові на стерильність (аеробні мікроорганізми) + антибіотикограма;
![]() Бакпосів грудного молока на мікрофлору + антибіотикограма;
Бакпосів грудного молока на мікрофлору + антибіотикограма;
![]() Бакпосів слизу із зіву та носу з профілактичною та діагностичною метою;
Бакпосів слизу із зіву та носу з профілактичною та діагностичною метою;
![]() Бакпосів випорожнень з діагностичною та профілактичною метою на шигели, сальмонели, патогенні ешеріхії;
Бакпосів випорожнень з діагностичною та профілактичною метою на шигели, сальмонели, патогенні ешеріхії;
![]() Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
Бакпосів випорожнень на кишковий дисбактеріоз + антибіотикограма;
*антибіотикограма – визначення чутливості виділених збудників до антибіотиків;
-
Бактеріологічне дослідження проб води питної ( водопровідна та кринична);
-
Забір матеріалу на ПЛР-тестування та проводимо дослідження на антиген SARS CoV 2.
смт.Богородчани вул.Петраша,8 мікробіологічна лабораторія
Богородчанського відділ
ДУ « Івано-Франківський обласний центр контролю та профілактики хвороб»
кон.тел. (067)7082601- Лапко Лілія Ярославівна.
Бережіть себе і не нехтуйте можливістю врятувати своє життя від невидимого ворога. А ми завжди готові вам допомогти. З турботою про кожного пацієнта!
Завідувач мікробіологічної
лабораторії, лікар-бактеріолог Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
01.08.2022 р.
В УКРАЇНІ ВИЯВИЛИ НОВИЙ ТИП COVID-19
Новий різновид штаму COVID-19 "Омікрон", який називають типом "ВА.5", вже зафіксували в Україні.
Медики ідентифікували 7 таких випадків в Чернівецькій області.
Ймовірно, новий підтип “Омікрону” вже є і в інших областях України, наразі триває дослідження зразків. У МОЗ наголошують, що COVID-19 нікуди не зник, вірус мутує і намагається обійти імунну відповідь.
Також, за даними ВООЗ, цей штам наразі активно поширюється і в країнах Європи.
Досліджень про новий підтип “Омікрону” не дуже багато, тому наразі невідомо, чи є він більш заразним чи смертельним за інші штами. Утім останні дослідження підтверджують, що отримання бустерної дози вакцини значно підвищує рівень утворення антитіл проти цього різновиду COVID-19. Тому навіть якщо після двох доз вакцини, ви перехворіли на Ковід, вам варто отримати бустерну дозу щеплення.
Також дослідження клітинного імунітету вказують, що Т-клітини утворені в тілі людини після трьох доз мРНК вакцини, зберігають свою ефективність проти штаму “Омікрон”.
Саме клітинний імунітет пов’язують із захистом проти тяжкого перебігу інфекції, госпіталізації та смерті”.
Памятаймо , що вакцинація – єдиний спосіб захиститися від потенційно смертельної недуги, можливість уникнути додаткових навантажень і на здоров’я громадян і на систему охорони здоров’я загалом. Сьогодні, в умовах війни – це питання національної безпеки.
Т.в.о.начальника відділу Лілія КОНЦУР
28.07.2022 р.
28 ЛИПНЯ -ДЕНЬ БОРОТЬБИ З ГЕПАТИТАМИ
28 липня – Всесвітній день боротьби з гепатитами, оголошений Міжнародним Альянсом з боротьби з гепатитами /World Hepatitis Alliance/, що об’єднує більше 200 асоціацій хворих на гепатити у цілому світі.
Мета цих заходів - підвищення обізнаності світової громадськості про симптоми, методи діагностики, скринінгу, профілактики та лікування гепатитів, особливо групи В і С.
Вірусний гепатит – це запалення печінки вірусної етіології, характеризується значним поширенням, важким перебігом, ускладненнями з переважним ураженням печінки. Існує 8 типів вірусів гепатиту: A, B, C, D, E, J, F, TT.
Що таке парентеральні гепатити?
Це інфекційні вірусні захворювання, збудник яких передається від хворої до здорової людини через кров. Розрізняють парентеральні гепатити: В, С, D.
Наскільки небезпечними є парентеральні гепатити?
Гепатити мають тяжкий перебіг, часто переходять у хронічні форми, можуть викликати цироз або рак печінки.
Як швидко розвивається хвороба при парентеральних гепатитах? Період від моменту потрапляння вірусу в організм людини до появи перших ознак захворювання може коливатись від одного до шести місяців.
Як можна заразитись парентеральними гепатитами? Навіть один контакт з кров’ю хворого чи інфікованими нею матеріалами може спричинити захворювання. Віруси парентеральних гепатитів передаються через ушкоджену шкіру та слизові оболонки, через кров, сперму. Таке може трапитися при недотриманні санітарних вимог та дезінфекційних заходів під час надання косметологічних або перукарських послуг, лікувальних та діагностичних процедур, переливанні крові. А також при незахищених статевих контактах, використанні одного шприца при ін’єкційному введенні наркотиків, використанні спільно з хворим зубних щіток, пристроїв для гоління, манікюрних наборів.
Які ознаки інфікування парентеральними гепатитами? Нудота, підвищена температура тіла, жовтяниця, біль у суглобах та правому підребер’ї, свербіж шкіри. Іноді хвороба може протікати безсимптомно.
Як не заразитися парентеральними гепатитами? Від гепатиту В існує вакцина яка одночасно може захистити і від гепатиту D. В закладах охорони здоров’я та надання побутових послуг необхідно проводити знезараження медичного інструментарію, використовувати одноразові рукавички, шприци. Слід уникати порізів шкіри при отриманні косметичних та перукарських послуг, уникати незахищених статевих контактів.
Через перебої у зв'язку з війною з постачанням вакцини від гепатиту В, процес вакцинації від гепатиту В дещо призупинився. Але зараз вакцина поступила в заклади охорони здоров'я і діти мають змогу провакцинуватись і отримати імунітет від цієї важкої хвороби.
Як лікувати парентеральні гепатити? При виникненні ознак захворювання необхідно звернутись за медичною допомогою. З метою профілактики особам, які контактували або проживали з хворим, здати кров на визначення маркерів парентеральних гепатитів.
Що потрібно знати про вірусний гепатит А ? Гепатит А- це інфекційне захворювання вірусної природи з переважним ураженням печінки та травного каналу.
Хто є джерелом інфекції при гепатиті А? Тільки хвора людина. За два тижні до появи жовтяниці вірус виділяється в зовнішнє середовище і людина в цей час стає заразною – саме тоді, коли ніхто і не підозрює про гепатит. З моменту появи жовтяниці вірус припиняє виділятися в зовнішнє середовище і людина стає безпечною для оточуючих.
Як передається вірус при гепатиті А? Від людини до людини (після контакту з хворим або його речами), через забруднену воду, харчові продукти, предмети вжитку, брудні руки.
Які перші ознаки захворювання? Період від моменту зараження до появи перших клінічних ознак хвороби від 7 до 45 днів. Захворювання починається гостро - температура тіла підвищується, з’являється головний біль, розбитість, ломота в тілі, знижується апетит, виникають нудота, блювота, гіркота в роті, важкість та тупий біль в епігастрії і правому підребер’ї, далі приєднується жовтяниця.
Що робити коли захворіли Ви чи ваші близькі ? Хворого при можливості потрібно ізолювати та викликати лікаря.
Як уникнути зараження вірусним гепатитом А ? Профілактичні заходи при гепатиті А –це санітарно-гігієнічні заходи як і при будь-якій кишковій інфекції. Дотримуватись правил особистої гігієни, обов’язково мити руки з милом, особливо перед приготуванням та вживанням їжі, після відвідування громадських місць. Для пиття і приготування їжі використовувати воду питну гарантованої якості, краще бутильовану або з централізованих джерел водопостачання. Купатись у відкритих водоймах виключно у відведених для цього місцях, уникати потрапляння води у рот або її проковтування. Перед споживанням овочів, фруктів та ягід їх необхідно добре промити питною водою. Дієвим та гарантованим засобом профілактики є вакцинація від гепатиту А. Для мандрівників до країн з високою поширеністю захворювання, вакцинація показана за 2-4 тижні до поїздки.
Лікар-епідеміолог Світлана ГАВРИЛКО
26.07.2022 р.
Кавуни з асфальту

Усі ми звикли до того, що овочами і фруктами у нас торгують не лише на міських вулицях, але й біля автотрас чи залізниці. Сливи, абрикоси, кавуни, дині, помідори, яблука, гриби, огірки, рибу - усе це люди в дорозі доволі часто купують. Плоди та овочі, куплені чи вирощені при дорозі, вбирають у високій концентрації вихлопні гази. Однак мало хто замислюється, яку небезпеку може крити така продукція.
Загалом придорожна продукція ніким не контролюється, бо це стихійна торгівля з рук приватних осіб. Та й усі точки продажу перевірити неможливо.
Які саме речовини і елементи можуть загрожувати людині через продаж городини і садовини, кавунів та інших баштанних на дорогах? Бруд, пил, свинець і сполуки важких металів осідають на поверхню кавунів, овочів та фруктів, які продаються одразу біля проїжджої частини, чи ростуть поряд з нею. Внаслідок споживання таких продуктів можливе комбіноване ураження організму: хімічне і токсичне - від вихлопних газів і механічне - від пилу з вулиці. Крім того кавуни, дині, огірки, помідори, сливи можуть швидко псуватися через невідповідність температури при якій зберігається товар. Кавуни та інші баштанні, як правило продаються просто з землі або піддонів. Навіть якщо купуєте кавун зі спеціального контейнера, все одно поцікавтеся у продавця супровідними документами та якісними посвідченнями на продукцію, де має бути вказано вміст нітратів, пестицидів і радіонуклідів.
Люди, які купують овочі і фрукти на трасах і стихійних ринках , наражаються на небезпеку. Тому, не варто купувати будь яку продукцію на стихійних ринках . Якщо ви вже купили при дорозі, якісь плоди, то перед тим як споживати, старанно промийте їх гарячою водою, можна навіть у слабкому розчині питної соди чи з милом. Не просіть надрізати кавун чи диню - інакше весь бруд, що є на поверхні, потрапить у м’якоть.
Не варто задля економії наражати себе на небезпеку!
Лікар з загальної гігієни Орест ГЛУШКО.
25.07.2022 р.
Користь чи шкода від сонця?

Літо в самому розпалі! Ми намагаємося якомога більше часу проводити на сонці, насолоджуватися ним максимально. І це не дивно. Адже під впливом сонця в нашому мозку виробляється так званий «гормон щастя», і ми на підсвідомому рівні прагнемо отримати дозу цього гормону скоріше і побільше. Але мало хто з нас замислюється про те, що крім незаперечної користі сонячні промені несуть в собі також і певну небезпеку.
Користь від сонця.
Крім згаданого «гормона щастя» сонце здійснює на наш організм сприятливий вплив і багато в чому іншому. Ультрафіолетові промені активують обмін речовин, покращують роботу залоз внутрішньої секреції і кровоносної системи, збільшують кількість гемоглобіну. Під променями сонця в організмі виробляється вітамін Д, який зміцнює кістки, допомагає засвоєнню мінеральних речовин, покращує імунну систему. Ультрафіолетове випромінювання має антибактеріальну дію, шкіра стає здоровою, еластичною, зникають вугри і ранки.
Шкода від сонця.
Ніколи не помиляється відома приказка – все добре в міру. У випадку з любов’ю до сонця – теж. Зловживання ним може призвести до сумних наслідків. Вам знайомі такі відчуття-через день після відпочинку на пляжі шкіра починає хворіти, червоніти, виникає печіння, а згодом вона починає облазити? Мало хто замислюється, що означають подібні симптоми. Адже це вірні ознаки сонячного опіку! Hаш улюблений модний загар є нічим іншим, як захисною реакцією організму на ультрафіолетове випромінювання.
Надмірне перебування на сонці сушить шкіру, призводить до її передчасного старіння, руйнує білки та інші корисні речовини.
Зловживання сонцем може призвести до утворення меланоми, хвороби, відомої як рак шкіри.
Але не тільки шкіра схильна до ризику негативного впливу сонячних променів. Постраждати може і головний мозок. Якщо довго перебувати на сонці з непокритою головою, можна отримати сонячний удар, який може призвести до летального результату.
У спекотні літні дні бажано переглянути своє харчування. Перш за все зменшите розмір порцій, до яких ви звикли. Відмовтеся від солоних, жирних і смажених страв. Після них сильніше хочеться пити. Набагато краще підійдуть легкі холодні супи (окрошка, борщ), пісне м’ясо і риба, овочеві салати і фрукти. Пиво і кофеїновмісні напої сприяють зневодненню. Навіть морозиво не стільки охолоджує організм, скільки обтяжує, бо це жирний продукт. У спеку кращий десерт це фрукти і ягоди.
Пам’ятайте і про те, що харчові отруєння влітку трапляються значно частіше, ніж в інші сезони! Свіжоприготовлена домашня їжа допоможе їх уникнути.
Ось кілька правил, дотримання яких допоможе вам зробити сонце абсолютно безпечним для вас:
-
Косметологи в один голос рекомендують користуватися кремами для обличчя з SPF-фільтром.
-
Перебувайте на сонці в сонцезахисних окулярах;
-
Якщо у вас особливо чутлива шкіра, загоряйте тільки в тіні;
-
Не загоряйте натще і відразу після їжі (витримайте паузу в годину-півтори);
-
Пийте більше рідини, щоб уникнути зневоднення організму;
-
Під час загоряння не можна спати і не рекомендується читати;
-
Не можна засмагати вагітним.
Пережити жарку пору буде значно простіше, якщо ви станете дбайливо і уважно ставитися до свого здоров’я. Прислухайтеся до свого організму і постарайтеся створити для нього щадний режим.
Приємного вам відпочинку і сонячного літа!
Біолог санітарно –гігієнічної лабораторії Ольга ОСТАПИШИН
Богородчанського віділу
ДУ « Івано - Франківський ОЦКПХ МОЗ»
21.07.2022 р.
Жорстка вода

Жоден процес в організмі людини не відбувається без участі води. Якщо врахувати ще й те що і сам організм складається на 65% з води, то без перебільшення "ми є те, що ми п'ємо". Перелік хвороб, що можуть бути викликані неякісною питною водою дуже великий. Інфекційні захворювання викликаються бактеріями, вірусами, мікроорганізмами що містяться у воді. Мікроелементи, якщо їх вміст у воді занадто великий, можуть викликати проблеми у внутрішніх органах. Твердість це найбільш поширена проблема якості води. Приміром жорстка вода призводить до "кам'яних" хвороб сечокам'яної, жовчнокам'яної.
Що таке жорсткість або твердість води? Жорсткість води – це природна властивість води, зумовлена наявністю в ній розчинних солей кальцію і магнію. Якщо вода містить значні кількості таких солей, то таку воду називають жорсткою, а коли цих солей зовсім немає, або вони містяться а незначних кількостях, то м'якою.
Звідки береться жорсткість? Основним шляхом надходження іонів кальцію і магнію є натуральні мінерали: доломіт, кальцит, воластоніт. Вода рухається крізь підземні шари грунту, що містять ці породи, та вимиває певну кількість мінералів.
Чи можна пити таку воду? Кальцій і магній є важливими елементами. Вони відіграють важливу роль в роботі серцево – судинної і сечовидільної систем, беруть участь у формуванні ферментів і кісткової тканини. Варто зазначити, що в рівній мірі небезпечні як недостача, так і надлишок солей твердості. Якщо у воді низький вміст мінералів, то організм накопичує недолік з їжі, а якщо має підвищений вміст солей, то при тривалому вживанні відбувається перевантаження сечовидільної системи і як наслідок, утворення каменів у нирках. Також наслідком є гіпертензія і набряки. З естетичних проблем варто звернути увагу на вплив такої води на волосся і шкіру. Якщо ви спостерігаєте сухість і твердість волосся, тьмяний відтінок – то це часто є причиною миття високо мінералізованою водою. При застосуванні твердої води для вмивання, має місце камедогенний ефект за рахунок забивання пор нерозчиненими солями іонів кальцію і магнію з компонентами шкірного сала.
Чи можна користуватися жорсткою водою в побуті?
Жорсткість води характеризується утворенням вапняних відкладень на стінках посуду та накипу на нагрівальних елементах приладів (чайник, пральна машина, бойлер) що негативно впливає на їх роботу та може призвести до поломки.
Єдиним дієвим способом дізнатися про показники безпечності та якості питної води, яку ви споживаєте із джерел децентралізованого водопостачання (криниць, колодязів, каптажів), в тому числі на визначення жорсткості, є проведення лабораторних досліджень.
Спеціалісти Богородчанського відділу ДУ "Івано – Франківський ОЦКПХМОЗ" проводять дослідження води питної на платній основі. За результатами проведених досліджень води питної надаються висновки та відповідні рекомендації. Вартість проведення досліджень води питної за санітарно – хімічними показниками становить – 752,60 грн.
Біолог сан.- гіг. лабораторії Богородчанського відділу ДУ "Івано-Франківський ОЦКПХ МОЗ" Світлана МАКСИМІВ
20.07.2022 р.
Що їсти та пити у спеку

В усіх регіонах України прогнозується екстремально висока температура повітря. Вона протримається щонайменше декілька днів і, без сумнівів, знов повернеться до кінця цього найважчого літа в нашій історії. Як допомогти організму витримати спеку?
Багато людей можуть бути вразливими до високих температур. Серед них — люди похилого віку (особливо старші 75 років), маленькі діти, особи з певними хронічними захворюваннями (ожиріння, діабет, серцево-судинні, ниркові хвороби тощо), а також ті, хто тривалий час перебуває або фізично працює просто неба.
Щоб допомогти собі подолати спеку, важливо вживати достатню кількість рідини. При цьому потрібно дотримуватися простих правил:
-
Майте вдома достатній запас води. Зважайте на можливі проблеми із централізованим водопостачанням у воєнний час.
-
Дослухайтеся до себе: щойно відчуваєте спрагу — пийте. Так організм подає сигнал про необхідність відновлення водного балансу.
-
Дотримуйтеся усереднених норм споживання рідини: 2-2,5 літри на добу.
-
Вашим головним джерелом рідини має бути звичайна питна вода (без кислого, лужного, гіркого або іншого присмаку внаслідок надмірної мінералізації).
-
Вживайте перші страви, помірну кількість чаю та кави як альтернативні джерела отримання рідини.
-
Обмежте вживання фруктового соку до 150-200 мл на добу. Варто відмовитися від солодких, і особливо алкогольних напоїв.
Рослинні продукти, зокрема овочі, фрукти та ягоди, бобові і злакові, насіння та горіхи мають залишатися основою здорового харчування й у спекотні дні.
Пам’ятаймо, що огірки, кавуни, цибуля, селера, шпинат та різноманітна зелень сприяють гідратації. Спеції, такі як каєннський перець та куркума, поліпшують кровообіг та допомагають краще переносити спеку.
Може видатися дивним, але тарілка гарячого супу надвечір також сприятиме легшому перенесенню високих температур, так само як і гострі страви, які сприяють охолодженню нашого організму через потовиділення.
Споживайте менше їжі у спекотні дні, особливо жирного м’яса та багатих на вуглеводи продуктів.
Контролюйте об’єми страв і їхню кількість, не переїдайте, адже це напевно погіршить вашу здатність адаптуватися до спеки.
Зважайте також на загальні поради за високої температури довкілля:
-
Подбайте про людей, особливо вразливих до спеки, надайте їм необхідну допомогу, забезпечте для них прохолодні умови в оселі та достатню кількість води.
-
Перебуваючи вдома, завісьте вікна, особливо ті, що розташовані зі сонячного боку будинку.
-
Якщо надворі прохолодніше, ніж у помешканні, робіть провітрювання.
-
Виходячи у справах або на прогулянку, тримайтеся затінку та намагайтеся більше перебувати у прохолодних місцях, носіть панаму чи капелюх із широкими полями.
-
Уникайте перебування під сонцем між 11:00 та 15:00 годинами.
-
Ніколи не залишайте нікого, особливо дітей, людей похилого віку і тварин у зачинених транспортних засобах!
-
Плануючи фізичну активність, обирайте для тренувань ранок або вечір.
Дотримуючись цих рекомендацій, ви знизите ризики погіршення самопочуття протягом днів, коли ми маємо на термометрі показники вищі за 30 градусів за Цельсієм. Проте, якщо ви відчуваєте, що висока температура все ж призвела до значних негативних наслідків для вашого здоров’я — не зволікайте і терміново звертайтеся по медичну допомогу.
Будьте здорові!
Т.в.о начальника відділу
Лілія Концур
19.07.2022 р.
Профілактика стафілококових отруєнь
За частотою випадків саме стафілококове отруєння посідає перше місце серед харчових отруєнь. Причина його виникнення – потрапляння в організм ентеротоксину, що виділяється Staphylococcus aureus (Золотистий стафілокок). Чутливість людини до ентеротоксину стафілокока дуже висока - отруєння настає у 90%, що вживали заражену їжу.
Що таке стафілокок та як від нього вберегтися? Стафілококи оточують людину всюди: вони присутні в пилу й одязі, на поверхні предметів, у дрібних бризках слини, що потрапляють у повітря при кашлі або чханні. Здебільшого вони трапляються на поверхні шкіри, носоглотці, у кишечнику людини, формуючи так звану мікрофлору організму.
Стафілококи можуть розвиватися за температури від 10 до 45°С. Ці бактерії спор не утворюють, тому їх легко знищити при належному тепловому обробленню харчових продуктів. Зазвичай клітини стафілококів гинуть при 70-80°С, однак деякі види витримують нагрівання до 100°С. Розвиваючись у харчових продуктах, стафілокок може виділяти особливий вид токсину-ентеротоксину, що діє на кишечник людини. Ентеротоксин термостабільний, для повного його руйнування необхідне двогодинне кип’ятіння.
Джерелом стафілококової токсикоінфекції є зазвичай такі харчові продукти: м'ясні та рибні страви, молоко, сир, соуси, пудинги, але основним продуктом є кондитерські вироби з кремом. У молоко інфекція може потрапити з вим’я корів, хворих на мастит. Свіжа риба і птиця зазвичай не містять стафілококів, але можуть бути заражені під час забою або при післязабійному обробленні.
Забруднювати харчові продукти стафілококом також можуть люди, хворі на ангіну, катар верхніх дихальних шляхів, гнійничкові захворювання шкіри.
Рекомендуємо дотримуватись наступних правил, аби знизити вірогідність накопичення стафілокока в харчових продуктах:
-дотримуватись встановлених термінів реалізації швидкопсувних продуктів;
-прибирати приміщення, чистити та дезінфікувати інвентар (обладнання, посуд, предмети побуту) як на виробництві, так і в домашніх умовах;
-своєчасно проводити медичний огляд людей, які пов’язані з приготуванням їжі;
регулярно здійснювати клінічний огляд тварин та періодичні лабораторні дослідження (зокрема корів на субклінічний мастит) та, за потреби, своєчасно лікувати їх;
-відсторонювати від роботи осіб, які страждають на діарею та простудними захворюваннями, ангінами, фарингітами, фурункульозом або мають інфіковані рани;
-обов’язково піддавати тривалій термічній обробці продукти під час приготування;
дотримуватись правил особистої гігієни (чистий спецодяг, гумові рукавички);
-уникати купівлі харчових продуктів у невстановлених місцях і торгових точках, не забезпечених холодильним обладнанням
У Богородчанському відділі ДУ «Івано-Франківський ОЦКПХ МОЗ» можна пройти як профілактичне обстеження та носійство , так і з діагностичною метою на наявність Staphylococcus aureus (Золотистий стафілокок):
- профілактичне дослідження на носійство золотистого стафілокока – 210.33грн без ПДВ;
-діагностичне визначення в біологічному матеріалі збудників інфекційних хвороб з ідентифікацією мікроорганізмів роду Staphylococcus -278.08грн без ПДВ.
Пам’ятайте: попередити харчові отруєння значно легше, ніж їх лікувати!
Бактеріолог мікробіологічної лабораторії ДУ«Івано-Франківський ОЦКПХ МОЗ» :
СКРИПНИК-ПЕТРУНИШИН Л.В.
18.07.2022р.
Як уникнути зневоднення організму?
 Зневоднення – це нестача води в організмі людини, яка необхідна для нормального функціонування його систем і органів.
Зневоднення – це нестача води в організмі людини, яка необхідна для нормального функціонування його систем і органів.
Вода – найнеобхідніша речовина для життєдіяльності організму людини. Саме вода допомагає підтримувати оптимальну температуру тіла людина, вона є важливим елементом у виведенні токсинів з організму через сечовивідну систему. Обмін речовин в організмі дає збій, якщо тіло людини втратило навіть 1% води.
Причини зневоднення:
Сонячний або тепловий удар;
- Опіки;
- Харчове отруєння, що супроводжується діареєю та блюванням;
- Гіпергідроз (підвищене потовиділення);
- Низьке споживання рідини (під час захворювань, які супроводжуються збільшеною кількістю сечі);
- Споживання продуктів, що підсилюють виведення води з організму (алкоголь, кава, чай);
- Прийом лікарських засобів (діуретики, нейролептики, антигіпертензивні і антигістамінні препарати).
Про брак води в організмі може свідчити сухість шкірних покривів. Якщо шкіра залишається сухою навіть після застосування зволожуючих кремів, можливо, причина полягає в нестачі води. Для того, щоб визначити дефіцит рідини в організмі, слід двома пальцями стиснути ділянку шкіри на руці або нозі, щоб утворилася складка, а потім відпустити. Якщо шкіра не набуває попередньої форми, значить вона втратила свою еластичність внаслідок зневоднення.
Потрібно пам’ятати такі правила:
- Споживати свіжу та чисту воду протягом дня, коли людина не спить, не спираючись на рівень активності та самопочуття.
- Вживати кожного дня 2-3 літри негазованої очищеної води маленькими порціями.
- В спекотні дні для маленьких дітей норма споживання води становить не менше 150 мл кожні 30 хвилин.
- При підвищеній температурі тіла варто збільшувати кількість споживання води у 1,5-2 рази.
- При занятті спортом дорослі повинні вживати не менше 1 л води на годину.
- Пити воду необхідно за 20-30 хвилин до вживання їжі, щоб покращити травну активність.
- При хронічних запорах дієтологи рекомендують збільшити кількість спожитої води, а також вживати огірки, помідори, перець, кавун, броколі, ягоди. Після цього протягом усього дня намагатися воду не пити, а якщо і пити, то тільки окріп, зелений чай, настій з трав (він чудово втамовує спрагу).
Вживання достатньої кількості води допоможе уникнути зневоднення. Багато людей не люблять пити чисту воду, особливо це стосується дітей. Для надання воді смаку можна вичавити туди трохи лимонного, апельсинового соку або використовувати інші фрукти. Це зробить напій схожим на лимонад, в якому не буде ніяких шкідливих домішок.
Слід також мінімізувати вживання у спекотну погоду кави та напоїв з вмістом кофеїну чи алкоголю. Необхідно відмовитись від страв зі спеціями. Жінкам у спеку не слід зловживати декоративною косметикою. Також не варто носити синтетичний одяг, що облягає.
Важливо пам’ятати, що спрага – це сигнал для відновлення водного балансу в організмі.
Подбайте про своє здоров’я!
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Ольга ОСТАПИШИН
15.07.2022р.
УВАГА! КИШКОВІ ІНФЕКЦІЇ.

Як правило у літній період частішають випадки спалахів гострих кишкових інфекцій та харчових отруєнь.
В Україні,як і в усьому світі, гострі кишкові інфекції займають особливе місце серед інфекційних хвороб та за своєю розповсюдженістю поступаються місцем лише захворюваності на грип та ГРВІ.
Так, 8 липня 2022р. зареєстровано два спалахи гострих кишкових інфекцій в містах Львів (захворіло 30 людей, в т.ч. 3дитини), Одеса (захворіло 15 людей, в т.ч. 2 дитини).
Потрібно знати, що гострі кишкові інфекції можуть призвести до серйозних ускладнень, особливо у дітей. Зазвичай ГКІ спричинено бактеріями або вірусами, які потрапляють в організм людини із зараженою їжею чи водою.
Кишкові інфекції передаються через уживання зараженої їжі та води, під час купання у забруднених водоймах, через брудні руки і предмети побуту.
Найчастіше збудники кишкових інфекцій знаходяться у сирій їжі тваринного походження (м’ясо, яйця, непастеризоване молоко, морепродукти), немитих фруктах і овочах.
Найпоширеніші симптоми гострих кишкових інфекцій — слабкість, підвищення температури, біль у животі, блювота і діарея. За перших симптомів негайно звертайтеся до лікаря!
Щоб уберегтися від харчових отруєнь і гострих кишкових інфекцій, вживайте лише ті продукти, у якості яких ви впевнені, дотримуйтеся 5 кроків до безпечнішої їжі, купайтеся у чистих водоймах і обирайте лише офіційно відкриті для відпочинку пляжі та рекреаційні зони.
5 кроків до безпечнішої їжі
1. Підтримуйте чистоту:
-
мийте руки перед тим, як брати продукти чи готувати їжу;
-
мийте руки після відвідування туалету;
-
вимийте і продезінфікуйте всі поверхні та кухонне приладдя, які використовуєте для приготування їжі;
-
захищайте кухню і продукти від комах, гризунів та інших тварин.
2. Відокремлюйте сиру їжу від готової:
-
відокремлюйте сире м’ясо і морепродукти від інших харчових продуктів;
-
для обробки сирих продуктів користуйтеся окремим кухонним приладдям, зокрема ножами і обробними дошками;
-
зберігайте продукти у закритому посуді, щоб уникнути контакту між сирими і готовими продуктами.
3. Ретельно готуйте їжу:
-
ретельно просмажуйте чи проварюйте продукти, особливо м’ясо, яйця і морепродукти;
-
доводьте страви до кипіння, щоб вони готувалися щонайменше за 70 °С;
-
сік м’яса чи птиці під час приготування має бути прозорим, а не рожевим;
-
ретельно підігрівайте приготовану їжу.
4. Зберігайте їжу при безпечній температурі:
-
не залишайте приготовану їжу за кімнатної температури більш ніж на 2 години;
-
зберігайте приготовані страви гарячими (60 °С) аж до подавання до столу;
-
не зберігайте їжу надто довго, навіть у холодильнику;
-
не розморожуйте продукти за кімнатної температури.
5. Використовуйте безпечну воду і свіжі продукти:
-
використовуйте чисту або очищену воду;
-
обирайте свіжі та незіпсовані продукти;
-
ретельно мийте овочі й фрукти, особливо якщо вживатимете їх сирими;
-
не вживайте продукти, у яких закінчився термін придатності.
Віруси чи бактерії можуть потрапити в харчові продукти на будь-якій стадії шляху від виробництва до столу, тому кожен учасник процесу, від виробника до споживача, відіграє роль у запобіганні зараженні їжі.
Пам’ятайте - хворобу краще попередити, ніж лікувати.
Будьте здорові!
Т.в.о.начальника відділу Лілія КОНЦУР
13.07.2022р.
ТУБЕРКУЛЬОЗ В ЧАС ВІЙНИ !!!!
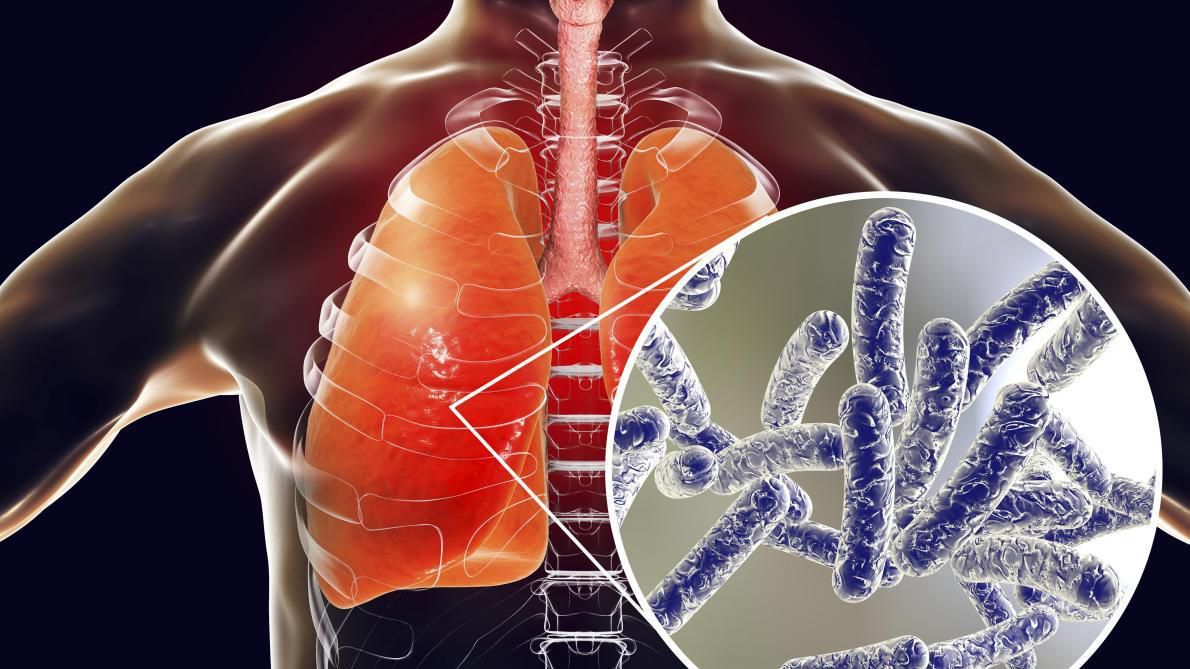
В Україні триває війна…..
Війна завжди додає ризиків поширення різноманітних інфекційних захворювань, туберкульоз не виключення. Міграція населення, скупченість, нестабільність в країні, економічні негаразди, бідність-це ті фактори, які можуть спровокувати поширення туберкульозу.
Туберкульоз - це інфекційне захворювання людини та тварин, яке викликається бактерією туберкульозу ( паличкою Коха ).
Зараження туберкульозом відбувається повітряним шляхом. Близько однієї третини населення світу інфіковане паличкою туберкульозу, але найбільшу вірогідність захворіти має людина, у якої під час «зустрічі» з туберкульозною паличкою знижений, слабкий імунітет.
Основними симптомами захворювання є:
-кашель понад 2 тижні; підвищена температура тіла;
-утруднене дихання; біль у грудях; поганий апетит;
-постійна слабкість; безпричинна втрата ваги;
-підвищена пітливість, особливо вночі; кровохаркання.
Епідемічна ситуація щодо туберкульозу напружена як серед цивільного населення, так і серед військовослужбовців ЗСУ, оскільки особовий склад комплектується з населення країни і тісним чином пов’язаний з епідеміологічною та соціально-економічною ситуацією в Україні загалом. У зв’язку з цим у військових частинах відтворюється та ж сама або ще гірша динаміка епідеміологічних показників з ТБ, що й серед цивільного населення. Захворюваність на туберкульоз серед військовослужбовців невпинно зростає у зв’язку з війною. Також на захворюваність впливають наступні чинники:
-
погіршення умов побуту;
-
нерегулярне харчування;
-
порушення режиму сну та відпочинку;
-
перебування в постійних умовах стресу.
Ці проблеми згубно впливають на імунну систему та збільшують сприйнятливість до мікобактерій.
Повністю захиститись від туберкульозної інфекції неможливо, але можна запобігти розвитку хвороби та виявити її на ранній стадії.
Високий рівень дисциплінованості та організованості військових колективів сприяють впровадженню заходів з інфекційного контролю за туберкульозом та забезпечують їхню високу ефективність.
Через розгортання активних бойових дій в східних та південних областях країни, багато людей евакуювалися до більш спокійних регіонів. Звісно, серед них є люди, які лікують туберкульоз. Одна з проблем, яка постала перед ними і перед протитуберкульозною службою, — забезпечення доступу до терапії на новому місці перебування. Адже для подолання туберкульозу питання регулярності прийому препаратів є принциповим.
Вся медична система була адаптована до викликів війни і будь-який пацієнт з туберкульозом може звернутися до найближчого протитуберкульозного закладу того регіону, куди він евакуювався.
Забезпечення пацієнтів протитуберкульозними ліками, як і до війни, залишається безоплатним.
Що стосується людей, які підозрюють в себе туберкульоз і бажають пройти відповідні обстеження, вони можуть звернутися до сімейного лікаря або до працюючих профільних закладів.
Сьогодні фтизіатри, клініцисти, медичні сестри, лаборанти, волонтери боронять свій фронт. Своє плече підставляють і на міжнародному рівні, і всередині країни- ВООЗ, Глобальний фонд по боротьбі зі СНІДом, туберкульозом та малярією, міжнародні фонди та неурядові організації.
І пам'ятайте — туберкульоз виліковний і Україна має арсенал засобів для його подолання!
Лікар-епідеміолог Світлана ГАВРИЛКО
12.07.2022р.
ЗАВЧАСНА ЙОДНА ПРОФІЛАКТИКА ШКІДЛИВА ДЛЯ ВАШОГО ЗДОРОВ’Я!
Відповідно до Наказу МОЗ від 09.03.2021 № 408 «Про затвердження Регламенту щодо проведення йодної профілактики у разі виникнення радіаційної аварії», йодна профілактика здійснюється лише після офіційного оповіщення і полягає у введенні в організм людини препаратів стабільного йоду в разі радіаційної аварії та за умови впливу на людину радіоактивних ізотопів йоду.
Важливо дотримуватися вказівок Центру громадського здоров’я та місцевої влади і чекати офіційних повідомлень на їхніх сторінках, а не здіймати паніку.
Безпідставна йодна профілактика шкідлива для вашого здоров’я!
У надзвичайних ситуаціях, за відсутності таблетованої форми йодиду калію, як виняток (!) можна використати інші препарати, що містять йод: спиртовий розчин йоду або розчин Люголя.
Регламент йодної профілактики у разі виникнення радіаційної аварії визначає такі вікові групи і дозування препарату стабільного йоду (калій йодид):
-
діти до 1 місяця (немовлята й діти, які перебувають на грудному вигодовуванні) — 16 мг;
-
діти від 1 місяця до 3 років — 32 мг;
-
діти від 3 до 12 років — 62,5 мг;
-
підлітки від 13 до 18 років, дорослі до 40 років, вагітні та матері, які годують груддю — 125 мг.
Важливо! Йодид калію слід приймати після їжі та лише після офіційного оповіщення про радіаційну аварію і необхідність йодної профілактики.
Дорослим старше 40 років йодна профілактика зазвичай не потрібна.
Можна застосувати для йодної профілактики розчин Люголя або спиртовий розчин йоду, однак це виняткова, а не рівноцінна заміна таблетованої форми йодиду калію.
Спиртовий розчин йоду 5% застосовують для дорослих і дітей старше 12 років по 1 мл на 1/2 склянки води.
-
Дітям від 2 до 5 років можна застосувати 2,5%-й спиртовий розчин із розрахунку 20-22 краплі одноразово шляхом нанесення на шкіру тампоном у вигляді смуг на передпліччях і гомілках, а до 2 років — 10-11 крапель відповідно.
-
Дітям від 5 до 12 років — 5%-й спиртовий розчин йоду по 20-22 краплі 1 раз або по 10-11 крапель 2 рази на день на 1/2 склянки молока або води.
-
Розчин Люголя (водний розчин, містить 5% йоду та 10% йодиду калію) застосовують для дорослих і дітей старше 12 років по 22 краплі, або 1 мл розчину, на 1/2 склянки молока чи води. Для дітей від 5 до 12 років — по 10-11 крапель 1 раз чи по 5-6 крапель 2 рази на день на 1/2 склянки молока чи води. Іншим віковим групам не призначено.
Отже, йодну профілактику здійснюють одноразово (якщо нема інших офіційних вказівок!) шляхом прийому йодовмісних препаратів. Звертаємо увагу, що нераціональне приймання препаратів йоду може призвести також до негативних наслідків.
Т.в.о. начальника відділу Лілія КОНЦУР
11.07.2022р.
Харчові отруєння – замість відпочинку.

Літо – сезон не тільки масових відпочинків, але і сезон кишкових інфекцій… Забезпечити збереження продуктів за 30-35 градусів у тіні непросто. Буває, не витримують навіть холодильники. Медичні установи фіксують дедалі більше харчових отруєнь. Фахівці кажуть, що люди отруюються м`ясом і рибою, а нерідко й випічкою (у якій використано заражені сальмонельозом яйця). Висока температура повітря створює сприятливі умови для хвороботворних бактерій. Придбання у спеку продуктів на стихійних ринках, з рук у приватних осіб - ризиковано.
У спеку термін зберігання продуктів скорочується у кілька разів: молоко на столі скисає за 2-3 години, котлети стають непридатними через 4-5, а свіжа риба без холодильника псується за 3-4 години. Термін придатності продуктів швидкого харчування ще коротший: шаурма і кури гриль – 1,5 години, біляші та пиріжки з м`ясом – 1 година, хот-доги – менше години. А сосиска в хот-дозі псується швидше, ніж навіть овочі з майонезом.
Щоб уникнути революції у животі і не лікуватися замість відпочинку, дотримуйтесь простих правил:
-
Перед приготуванням їжі та перед її споживанням мийте руки з милом. Після відвідин туалету також!.
-
Не купуйте м`яса і молочних продуктів на стихійних ринках, з рук у приватних осіб – там все реалізується без ветеринарно-санітарного контролю.
-
Не використовуйте для пиття, приготування їжі та миття посуду воду з незнайомих джерел водопостачання (ріки, озера, поверхневі води). Для цього підійде вода з централізованих джерел водопостачання чи бутильована – придбана у магазині.
-
Перевірте терміни придатності продуктів харчування перед тим, як їх споживати.
-
За найменших сумнівів у якості продукту – відмовляйтесь від нього і без жалю викидайте!. Організм – не смітник, пошкодуйте себе!.
-
Не їжте незнайомих ягід, грибів, трав чи інших рослин.
-
У туристичних мандрівках для миття посуду і рук використовуйте переварену воду. Харчуючись на пляжі, у лісі, дбайте, щоб продукти не контактували з грунтом чи піском.
-
Зберігайте продукти харчування тільки у спосіб, зазначений на упаковці та у встановлені терміни.
-
Купуючи продукти у торгівельній мережі, споживачі мають право вимагати у продавця документи на підтвердження якості і безпеки реалізованої продукції. Окрім цього, якщо продавець подає вам хліб без рукавички, не соромлячись, зробіть йому зауваження!.
-
Вирішаючи у подорож, не беріть тих продуктів, які швидко псуються: ковбасних, молочних, кондитерських виробів, м`ясних салатів, паштетів та інших страв, що потребують охолодження при зберіганні.
-
На відпочинку уникайте багатокомпонентних страв, які не мають достатньої термічної обробки: паштетів, м`ясних салатів.
Подбайте про своє здоров’я !
Лікар з загальної гігієни Орест ГЛУШКО.
08.07.2022 р.
Хантавірусна інфекція

Хантавірусна інфекція - природно-осередкове зоонозне вірусне захворювання, клінічний перебіг якого характеризується гарячкою, двосторонньою інтерстиціальною пневмонією, гострою дихальною недостатністю, респіраторним дистрес-синдромом, гострою серцевою недстатністю та розладами травного тракту.
Заражена людина може відчувати на ранніх стадіях втому, лихоманку і
м'язеві болі. Пізніше з'являється кашель і задишка. У деяких випадках більш
важкого перебігу вірус здатний викликати пневмонію і дихальну недостатність. Зараз це може ховатися під маскою коронавірусної інфекції,
адже симптоми є схожими. Ще одним проявом важкого перебігу хвороби є геморагічна лихоманка з нирковим синдромом. Її симптомами є сильні головні болі, біль в спині і животі, лихоманка, озноб, нудота і помутніння зору, порушення роботи нирок. Інкубаційний період хантавірусної інфекції становить 2-3 тижні, іноді навіть 45-50 днів.
Вперше типовий штам був описаний в 1978 році. Найчастіше вірус фіксували в Азії і Південній Америці, в цих регіонах хантавіруси навіть були
причиною смерті.
Хвороба зазвичай не передається від людини до людини. Людина вилікувалася і все. Вірус нікуди не передався, спалаху бути не може. Єдине, за ким слід простежити, – то це за людьми, які живуть з інфікованим, чи не заразилися вони тим самим шляхом, що і хворий.
Заразитися хантавірусом можна від гризунів, коли частинки їхньої сечі, посліду або слини, які містять вірус, потрапляють всередину людського організму. Передаватись хантавірус може і через укус гризунів. Тож пилові місця, заражені гризунами, є місцями ризику. А усунення або мінімізація контакту з гризунами — кращий спосіб запобігання інфекції. Цікавим фактом є те, що миші і щурі самі не хворіють, а лише переносять інфекцію. До групи ризику потрапляють такі професії як працівники лісового господарства та фермери, а також працівники, зайняті в сфері будівництва, комунальних служб і боротьби зі шкідниками. Туристи і мандрівники також можуть наражатися на небезпеку зараження, якщо будуть знаходитися в заражених місцях проживання гризунів. Крім того, підхопити інфекцію можна при відкритті й прибиранні різних будівель, які були закриті в зимовий період, особливо в сільській місцевості. Імовірність контакту з хантавірусом велика, коли люди перебувають у закритих приміщеннях, де активно живуть гризуни.
Декілька простих, але потрібних порад: для того, щоб уникнути захворювань, які можуть передавати гризуни, необхідно під час роботи з землею одягати рукавиці, частіше мити руки, боротися з гризунами у будинку та господарстві. Овочі, фрукти, консервацію, принесену з підвалу чи погребу, ретельно мити. Споживати воду або з гарантованих джерел водопостачання, або кип’ятити її перед вживанням.
Пам’ятайте, що краще попередити хворобу, ніж її вилікувати.
Лікар-епідеміолог Світлана ГАВРИЛКО
07.07.2022 р.
Носійство кишкових інфекцій
З метою попередження та розповсюдження інфекційних захворювань серед населення працівники крім обстежень лікарів-спеціалістів, клінічних досліджень проходять лабораторні дослідження на носійство кишкових інфекцій, згідно наказу №280 від 23.07.2002р.зі змінами внесеними наказами МОЗУ від 21.02.2013 №150,від 28.07.2014р.№527,від 11.11.2020 №2591,і постановою КМУ від 23.05.2001р№559 "Щодо організації проведення обов’язкових профілактичних оглядів працівників окремих професій, виробництв та організацій, діяльність яких пов’язана з обслуговуванням населення і може призвести до поширення інфекційних хвороб" .
На жаль, у зв’язку з останніми подіями рівень проходжень медичних оглядів різко знизився, зокрема, лабораторних обстежень на дез.групу. А це дуже важливо! Оскільки інфекційна захворюваність постійно зростає. Так за 6 місяців 2022р. в Івано-Франківському районі зафіксовано 47 гастроентероколітів, 1 сальмонельоз, 1 дизентерію. Причиною гастроентероколітів встановленої етіології стали Enterobacter- у 5 випадках, Klebsiella- у 2 випадках, Serratia- у 2 випадках , Escherichia- у 2 випдках. Дані збудники відносяться до умовно-патогенної флори, але їх роль значно зросла впродовж останніх років.
Крім того, після клінічного одужання від інфекційного захворювання може зберігатися носійство збудників інфекції. Отже, джерелом інфекції може бути хвора людина з клінічними проявами інфекції або здоровий „носій”. Зазвичай носійство збудників інфекції реконвалесцентами досить швидко припиняється в результаті наростання імунітету і активації інших захисних систем організму. Разом з тим носійство збудників деяких хвороб може розтягнутися на довгі роки і навіть на все життя, як це трапляється з тими ,що перенесли черевний тиф. Носії становлять епідеміологічну небезпеку, оскільки не знають про виділення ними мікробів, вони ведуть активний спосіб життя, при цьому контактують зі здоровими людьми, займаються готуванням страв, будучи хворими працюють на об’єктах громадського харчування, на підприємствах, що займаються виготовленням продуктів харчування та можуть стати мимовільним джерелом зараження оточуючих , а іноді і джерелом епідемій.
Тривале носійство інфекцій часто підтримується супутніми захворюваннями. Так коліт,холецистит,гельмінтози і дисбактеріоз частіше зустрічаються при кишкових інфекціях.
Виявлений хворий (бактеріоносій) направляється на лікування до лікувально-профілактичного закладу за місцем проживання при наявності таких захворювань та/або бактеріоносійства:
-
черевного тифу;
-
паратифів
-
сальмонельозу;
-
дизентерії
У разі повного одужання і закінчення медогляду працівник може бути допущений до роботи.
Бактеріоносії умовно-патогенної флори не підлягають відстороненню від роботи та обов’язковій санації, тому лікування лежить на совісті самих носіїв.
У Богородчанському відділі ДУ ”Івано - Франківський ОЦКПХ МОЗ” можна пройти як профілактичне обстеження та носійство , так і з діагностичною метою на наявність збудників кишкових інфекцій.
-профілактичне дослідження на носійство збудників кишкових інфекцій-231.72 грн
-визначення в біологічному матеріалі збудників інфекційних хвороб-63.55 грн
-ідентифікація мікроорганізмів родини Enterobacteriaceae-196.30 грн
-визначення чутливості культур мікроорганізмів до антибіотиків-90.13 грн
Ціни вказані без ПДВ.
Завжди будьте пильними до свого здоров’я!
Бактеріолог мікробіологічної лабораторії
СКРИПНИК-ПЕТРУНИШИН Л.В.
06.07.2022 р.
Вплив виробничого середовища на здоров´я та працездатність людини.

-
Нормальна життєдіяльність людини вагомо залежить від умов зовнішнього середовища, зокрема виробничого. Адже в процесі трудової діяльності на організм людини чиниться своєрідний «тиск» несприятливими виробничими факторами, що прямо чи опосередковано впливають на її здоров´я та працездатність. Серед виробничих факторів прийнято розрізняти небезпечні та шкідливі.
-
Небезпечний виробничий фактор – виробничий фактор, дія якого за певних умов може призвести до травм або іншого раптового погіршення здоров'я працівника.
-
Шкідливий виробничий фактор – виробничий фактор, вплив якого може призвести до погіршення стану здоров'я, зниження працездатності працівника.
Залежно від наслідків впливу на працюючих шкідливих та небезпечних виробничих факторів розрізняють виробничі травми, професійні захворювання та професійні отруєння, внаслідок яких може відбутися зниження або втрата працездатності (тимчасова чи постійна, повна чи часткова), можливий і фатальний кінець.
-
Професійне захворювання – патологічний стан людини, обумовлений роботою і пов´язаний з надмірним напруженням організму або несприятливою дією шкідливих виробничих факторів.
-
Суттєвий вплив на стан організму працівника, його працездатність здійснює мікроклімат (метеорологічні умови) виробничого приміщення, який визначається температурою, відносною вологістю, рухом повітря , що в сукупності впливають на тепловий стан організму.
-
Для створення нормальних умов виробничої діяльності необхідно забезпечити не лише комфортні метеорологічні умови, але й необхідну чистоту повітря. Внаслідок виробничої діяльності у повітряне середовище приміщень можуть надходити різноманітні шкідливі речовини, що використовуються в технологічних процесах.
Шкідливі речовини можуть проникати в організм людини через органи дихання, органи травлення, а також шкіру та слизові оболонки.
Шкідливі речовини, що потрапили тим, чи іншим шляхом в організм можуть викликати отруєння (гострі чи хронічні). Ступінь отруєння залежить від токсичності речовини, її кількості, часу дії, шляху проникнення, від індивідуальних особливостей організму.
-
Гострі отруєння виникають в результаті одноразової дії великих доз шкідливих речовин (чадний газ, метан, сірководень).
-
Хронічні отруєння розвиваються внаслідок тривалої дії на людину невеликих концентрацій шкідливих речовин (свинець, ртуть, марганець). Шкідливі речовини, потрапивши в організм розподіляються в ньому нерівномірно. Найбільша кількість свинцю накопичується в кістках, фтору – в зубах, марганцю в печінці. Такі речовини мають властивість утворювати в організмі так зване «депо» і затримуватись в ньому тривалий час.
-
Шкідливі речовини, що потрапили в організм людини, спричинюють порушення здоров»я лише в тому випадку, коли їхня кількість в повітрі перевищує граничну допустиму (ГДК) для кожної речовини величину.
Загальні заходи та засоби попередження забруднення повітряного середовища на виробництві та захисту працюючих включають:
-
Вилучення шкідливих речовин з технологічних процесів, заміна шкідливих речовин менш шкідливими.
-
Удосконалення технологічних процесів та устаткування (застосування замкнутих технологічних циклів, неперервних технологічних процесів, мокрих способів переробки пиломатеріалів).
-
Автоматизація і дистанційне управління технологічними процесами та обладнанням, що виключає безпосередній контакт працюючих з шкідливими речовинами.
-
Герметизація виробничого устаткування, локалізація шкідливих виділень за рахунок місцевої вентиляції.
-
Попередні та періодичні медичні огляди робітників, які працюють у шкідливих умовах, профілактичне харчування.
-
Контроль за вмістом шкідливих речовин у повітрі робочої зони.
-
Використання засобів індивідуального захисту.
-
Спеціалістами санітарно – гігієнічної лабораторії Богородчанського відділу проводиться контроль умов праці факторів виробничого середовища та трудового процесу. За період – з 2019 - 2021 р.р. було проведено 315 досліджень, з яких 15 досліджень нестандартні, що становить 4,8 % від загальної кількості досліджень.
-
За результатами контролю впродовж 2019-2021 р.р. в основному виявлялись нестандартні дослідження фізичних факторів виробничого середовища, таких як: шум, вібрація, швидкість руху повітря, температура та відносна вологість. Це свідчить про те, що працівники підприємств району в переважній більшості працюють на обладнанні, терміни експлуатації яких давно вичерпані. А це негативно впливає на здоров»я працюючих.
Біолог санітарно-гігієнічної
лабораторії Галина ВАСИЛИК
05.07.2022р
Небезпечне купання!

Літо - пора відпусток і відпочинку. Купання в річці чи озері в спекотний літній день – що може бути краще? Але, саме тут нас може чекати небезпека, а саме недружелюбно налаштовані мікроорганізми і різні хімічні сполуки які отруюють воду. Під час купання є ризик підхопити інфекції, які передаються водним шляхом, викликані різними видами збудників: вірусами, бактеріями, гельмінтами. Збудники проникають через рот під час плавання і активно розмножуються в шлунково – кишковому тракті. Виділяючись з кишечника хворого, збудники потрапляють у зовнішнє середовище. Захворювання, які дуже часто виникають при купанні – лептоспіроз, контактні дерматити, кишкові інфекції та зараження гельмінтами.
Лептоспіроз – інфекція, яку викликає бактерія Leptospira, потрапляє у воду з сечею інфікованих тварин, найчастіше гризунів.
Церкаріоз – можна підхопити пробувши у воді 10 – 15хв., або навіть прогулюючись босоніж по мокрій траві на березі. Збудниками є личинки гельмінтів які переносяться водоплавними птахами – цирк арії, вони вільно переміщаються по воді.
Мікоз - ураження шкіри грибкового походження.
Окрім бактерій, водойми часто забруднюються поверхневими стоками від сільськогосподарської діяльності людини, неналежного утримання надвірних туалетів, вигрібних ям, відходів від вирощування тварин, обробки полів азотовмісними добривами і пестицидами. Все це під час сильних злив і паводків потрапляє у річки і озера, викликаючи хімічні опіки шкіри і отруєння організму людини.
Небезпека чекає не тільки у воді, але і на березі водойми. Часто, не доходячи ще до водойми, бачимо гори залишеного відпочивальниками сміття, залишків їжі, плями бензину на місцях паркування автомобілів уздовж берега - такі місця краще обходити стороною, саме тут масово розмножуються бактерії, та проживають різні гризуни, які є переносниками небезпечних захворювань.
У воді, під час спеки, активно розкладаються синьо - зелені водорості, які виділяють у воду небезпечні токсини, які викликають отруєння.
Щоб відпочинок біля річки або ставка не закінчився лікарняним ліжком, потрібно дотримуватись таких правил:
- завжди мати з собою на відпочинку запас питної бутильованої води для пиття, миття овочів і фруктів;
-
для купання та відпочинку слід використовувати лише офіційно визначені місця та відповідно облаштовані пляжі;
-
не можна купатися у водоймах, біля яких є очисні споруди, заводи, фермерські господарства;
-
уникати купання у водоймах де живе багато водоплавних птахів. Це загрожує забрудненню води їхніми фекаліями;
-
не ковтати воду з водойми під час плавання;
-
не використовувати воду з річок і ставків для миття овочів і фруктів;
-
не купатися у непротічних водоймах;
-
не варто купатися відразу після сильного дощу, коли весь бруд, пестициди та різні добрива стікають у водойми;
-
не купатися у воді яка «цвіте», в якій плаває багато сміття чи харчових продуктів;
-
після купання обов’язково прийняти душ з милом, якщо є якісь подряпини або ранки обробити спеціальними засобами;
-
не купатися в незнайомих водоймах, та у водоймах де були випадки захворювань
Спеціалісти Богородчанського відділу ДУ « Івано - Франківський ОЦКПХ МОЗ» постійно проводять моніторингові дослідження якості води поверхневих водойм. Так, від початку року обстежено 11 зразків річкової води, за результатами досліджень всі проби відповідають вимогам.
Купайтеся тільки в перевірених місцях! Бережіть себе, та своє здоров´я!
Біолог санітарно – гігієнічної лабораторії Світлана МАКСИМІВ
29.06.2022р.
Як захиститися від кишкових інфекцій в умовах літа та війни .
Влітку через високу температуру повітря зростає ризик поширення гострих кишкових інфекцій. Цьогоріч в Україні він ще більший через наслідки повномасштабної війни.
Як уникнути збудників та вберегти себе від таких інфекцій.
Відомо, шо кишкові інфекції можуть передаватися контактно-побутовим шляхом, зокрема, через немиті руки, посуд, білизну або іграшки. Також їх можна підхопити через інфіковану воду, продукти, овочі, фрукти та страви, які не були термічно оброблені або ретельно вимиті.
Симптоми кишкових інфекцій:
- Підвищена температура тіла.
- Діарея, яка триває декілька днів.
- Блювання, яке не приносить полегшення.
- Біль у животі.
- Загальна слабкість.
- Головний біль
- Симптоми ГРВІ.
Щоб полегшити такі симптоми, необхідно запобігати зневодненню організму та втраті солей. За можливості, необхідно звернутися за медичною допомогою.
Як полегшити симптоми від кишкових інфекцій?
- Необхідно пити велику кількість води або спеціальних розчинів для регідратації, які можуть її замінити.
- Приймати ентеросорбенти, які зв'язують та виводять токсини з організму.
- Приймати жарознижувальні препарати при підвищенні температури.
- Дотримуватись дієти без смажених та гострих страв.
Як можна уникнути кишкових інфекцій?
- Ретельно мийте руки з милом після відвідування вулиці, вбиральні і перед готуванням їжі.
- Необхідно кип'ятити воду, яку п'єте, миєте руки чи посуд, якщо є сумніви в її якості.
- Варто ретельно мити овочі та фрукти перед приготуванням, обливати їх окропом, якщо вживатимете сирими.
- Добре проварюйте, тушкуйте чи прожарюйте продукти.
- Не треба вживати незнайомих рослин, ягід, грибів та трав.
- Правильно зберігайте продукти і дотримуйтесь термінів придатності.
- Тримайте в чистоті кухонні прилади і мийте поверхні.
- Уникайте купівлі продуктів на стихійних ринках.
- Не беріть в дорогу продуктів, які швидко псуються.
- Уникайте плавання в непроточних водоймах та "диких" пляжах, а також не ковтайте воду з таких водойм.
- Мийте та дезінфікуйте іграшки.
- Використовуйте індивідуальний посуд.
- Уникайте контактів з людьми, які мають ознаки захворювань.
Т.в.о.начальника відділу Лілія КОНЦУР
28.06.2022р.
Розповсюдженню інфекційних захворювань можна запобігти.
Під час карантину у зв’язку з COVID – 19 уряд тимчасово дозволив залучення до роботи осіб без проходження попереднього (при прийнятті на роботу) та періодичних (протягом трудової діяльності) медичних оглядів.
Через те більшість працівників закладів освіти, громадського харчування, торгівлі, харчової промисловості, побутового обслуговування працювали і далі працюють без медичних оглядів та обстежень, що стало причиною росту інфекційних захворювань серед населення області.
Згідно проведеного епідеміологічного аналізу інфекційної захворюваності серед населення області за 5 місяців 2022р.відмічається ріст захворюваності на гострі кишкові інфекції у порівнянні з аналогічним періодом 2021р. в 3,85 раз, ріст захворюваності на ГКІ спостерігається в усіх районах області.
Найвищий ріст захворюваності зафіксовано в Івано-Франківському районі – 31,8 раз. В десяти територіальних громадах (територія обслуговування Богородчанського відділу) за 5 місяців зареєстровано 15 випадків туберкульозу органів дихання, 32 - гастроентероколіти, 1 - сальмонельоз, 1 – дизентерія, що значно більше ніж в минулому році.
Збільшилась на 10% захворюваність на туберкульоз органів дихання, на 13% зросла і кількість бактеріологічно підтверджених форм.
Серед причин виникнення та розповсюдження інфекційних захворювань важливе місце посідає неналежна організація та проведення обов’язкових профілактичних медичних оглядів працівників окремих професій, діяльність яких пов’язана з обслуговуванням населення, передбачених постановою КМУ від 23.05.2001р №559 та наказом МОЗУ від 23.07.2002р. №280 зі змінами внесеними наказами МОЗУ від 21.02.2013р. №150, від 28.07.2014р. №527, від 11.11.2020р. №2591.
Спеціалісти відділу надіслали інформаційні листи головам територіальних громад, начальникам відділів освіти, в яких рекомендували взяти під особистий контроль організацію та проведення обов’язкових профілактичних медичних оглядів та обстежень декретованого контингенту з метою попередження виникнення спалахів харчових отруєнь, інфекційних захворювань та росту захворюваності.
Попереджаємо, що працівники, які без поважних причин не пройшли у встановлений термін обов’язковий медичний огляд у повному обсязі, від роботи відсторонюються і можуть бути притягнуті до дисциплінарної відповідальності.
Повідомляємо, що Богородчанський відділ за заявницьким принципом проводить профілактичні лабораторні дослідження декретованого контингенту (в т.ч. працівників закладів освіти) для оформлення особової медичної книжки.
Звертаємо Вашу увагу, що воєнний стан не впливає на порядок проходження обов’язкових медичних оглядів.
Т.в.о.начальника відділу Лілія КОНЦУР
27.06.2022р.
Медики готові до боротьби з холерою

Минулого тижня, за участі лікарів-епідеміологів Богородчанського відділу, у КНП «Богородчанська ЦЛ» та «Лисецька лікарня» проведені семінари-навчання лікарів і середнього медперсоналу з питань клініки, епідеміології та профілактики холери. Розглянуті нормативні документи, на яких грунтуються первинні заходи при виявленні хворого (трупа) або зараження на особливо небезпечні інфекції, що мають міжнародне значення, оновлені схеми сповіщення при виявленні хворого або підозрі зараження холерою та іншими небезпечними інфекціями неясної етіології.
23-24.06.2022р. у вказаних закладах з медпрацівниками відпрацьовані практичні навички одягання і зняття протичумних костюмів (ПЧК), ситуаційні задачі при виявленні хворих з підозрою на особливо небезпечні інфекції, в т.ч. холеру, відбір проб біоматеріалу від хворих тощо.
Розгортання госпітальної бази (госпіталь, ізолятор, обсерватор) на поодинокі випадки холери передбачено в інфекційному відділенні КНП «Богородчанська ЦЛ», а в терапевтичному відділенні КНП Лисецька лікарня» буде облаштовано ізолятор для контактних осіб та обсерватор для лікування хворих з симптомами гострих кишкових інфекцій.
Стаціонари лікарень, які можуть бути перепрофільовані для надання медичної допомоги на поодинокі випадки холери, забезпечені антибіотиками, засобами для регідратації, дезінфектантами, спецодягом.

Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
24.06.2022р.
Продовжується робота в пунктах ВПО

Богородчанський відділ інформує, що на виконання наказу МОЗ України від 06.04.22р. №584, наказу ДУ «Івано-Франківський «ОЦКПХ МОЗ» від 22.04.22р. № 31 та регіонального плану, затвердженого головою ОДА з метою недопущення погіршення епідемічної ситуації щодо гострих кишкових інфекційних захворювань та харчових отруєнь серед внутрішньо переміщених осіб, спеціалістами відділу проведено 25 моніторингових візитів у місця тимчасового перебування ВПО.
В місцях розташування фахівцями вивчались питання розміщення, харчування, водопостачання переселенців, а також організацію протиепідемічних заходів, медичної допомоги, вивчалась потреба в обладнанні, дезсередниках.
В місцях тимчасового перебування внутрішньо переміщених осіб відбирались проби води, змиви з об’єктів оточуючого середовища, а також проводилась роз’яснювальна робота серед ВПО щодо профілактики харчових отруєнь, інфекційних захворювань, в тому числі вакцино керованих інфекцій.
На всі пункти ВПО та перший відділ Івано-Франківського районного територіального центру комплектування та соціальної підтримки спеціалістами відділу видано як благодійну допомогу – антисептики для рук, серветки для очищення і дезінфекції поверхонь, мило антибактеріальне та засоби індивідуального захисту.
Продовжується робота з керівниками органів місцевого самоврядування та пунктів тимчасового розміщення ВПО стосовно виконання пропозицій, викладених в актах моніторингових візитів.
Робота по обстеженню місць тимчасового перебування ВПО продовжується.
Т.в.о. начальника відділу Лілія КОНЦУР
23.06.2022р.
Що робити, якщо вкусила змія.

Змії в Україні активні з квітня до жовтня, найбільше шансів зустріти їх — у квітні–травні, під час шлюбного періоду.
Другий пік — восени, у вересні. Тоді вони можуть кусати людей, .
У цьому році через холодну весну та повномасштабне вторгнення РФ в Україну змії не були дуже активні.
Проте наступає літня гаряча пора, і саме в цей час змії найбільш активні.
Місцями проживання змій є узлісся, лісові галявини, лісосмуги, порослі чагарником яри й балки, степові схили з чагарниками. У сонячний день вони можуть вигріватися на стежці, на пнях.
Щоб не стати жертвою отруйних змій, варто бути обачними й дотримуватися простих правил:
• обирайте одяг, що захистить від укусів. Це повинні бути довгі штани із цупкої тканини, високі черевики. Штани потрібно заправити у взуття.
• перевіряйте місце привалу. Перш ніж сісти на траву, камінь, хмиз або колоду — пошарудіть чи постукайте ціпком, палицею тощо, аби налякати змію.
• не торкайтеся руками неперевірених предметів, краще користуватися палицею. Змії часто ховаються у старих пнях, копицях сіна, під каменями чи поваленими стовбурами дерев.
• не робіть різких рухів і не наближайтеся. Якщо побачили поруч змію, краще завмерти і зачекати, поки вона відповзе, або без різких рухів відійти убік.
Тим більше не намагайтеся зловити чи вбити змію. Змії не нападають першими, а проявляють агресію лише у разі небезпеки.
Що робити, якщо вас укусила змія:
Потрібно якнайшвидше потрапити до лікарні та отримати фахову допомогу. Адже укуси небезпечні саме ускладненнями, що можуть після них виникнути.
Також варто надати домедичну допомогу постраждалому:
• забезпечте спокій та мінімум рухів;
• давайте багато води;
• місце укусу обробіть антисептиком;
• зніміть з ураженої кінцівки одяг, прикраси, взуття;
• дайте постраждалому 1-2 таблетки ліків від алергії;
• прикладіть до рани лід, обмотаний тканиною;
• у разі транспортування зафіксуйте уражену кінцівку;
• не висмоктуйте отруту — це може спровокувати алергічну реакцію та набряк верхніх дихальних шляхів;
• не накладайте джгут;
• не припікайте рану;
• не можна вживати алкоголь.
Т.в.о.начальника відділу Лілія КОНЦУР
22.06.2022р.
Небезпечна рослина борщівник Сосновського.

Під час настання літнього періоду необхідно звертати увагу на небезпеку, яку несе в собі така небезпечна рослина як борщівник Сосновського яка швидко поширюється берегами річок, ставків, уздовж доріг, у лісосмугах та пасовищах. Боротися з рослиною досить легко. Це систематичне скошування, зрізування товстих коренів на глибині 10-15 сантиметрів, що забезпечує знищення рослини. Оскільки розмножується борщівник тільки за допомогою насіння. Не варто допускати появи квітконосів. Навіть на скошеній рослині насіння має здатність дозрівати.
Борщівник Сосновського надзвичайно шкідлива рослина. Прозорий водянистий сік рослини багатий на фотоактивні сполуки, що під дією ультрафіолетового (зокрема сонячного) випромінювання надають йому токсичних властивостей. Навіть одноразове торкання до борщівника призводить до опіків 1-3 ступенів. Опіки, особливо у перші кілька діб, схожі на термічні. Для них характерна гіперемія (почервоніння), водянисті пухирі. Опіки з’являються на вражених ділянках тіла не одразу після контакту, а через 1—2 дні, розвиваючись поступово під впливом сонячного ультрафіолету. Місця уражень важко гояться, загострюються прояви інших шкірних захворювань.
Пам’ятайте: Не торкайтесь до оманливого м’якого листя борщівника Сосновського оголеними руками. Не дозволяйте дітям зривати листя борщівника чи бавитись ним улітку. Попереджати про небезпечну рослину чужих і власних дітей. Не використовуйте листя борщівника як серветки, ніколи не витирайте ним руки чи ноги. Працюйте з рослиною тільки в щільному одязі та гумових рукавицях.
Якщо ж контакт з рослиною таки відбувся? Необхідно: промити шкіру під проточною водою. Для цього використайте мило та м’яку губку, щоб змити отруйний сік; якщо сік потрапив в очі чи рот, ретельно промийте ці ділянки впродовж 15-20 хвилин; уникайте сонячних променів 2-3 дні, захищайте шкіру від прямих сонячних променів за допомогою одягу та парасольки; якщо площа опіків велика, ви відчуваєте нестерпний біль, підвищення температури – зверніться за медичною допомогою!
Завідувач мікробіологічної
лабораторії, лікар-бактеріолог Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
20.06.2022р.
ЛЕПТОСПІРОЗУ ЛЕГШЕ ЗАПОБІГТИ

Лептоспіроз – небезпечне інфекційне з важким перебігом, що уражає судини, печінку, нирки та інші внутрішні органи. Це найпоширеніший зооантропоноз, зустрічається на всіх континентах.
Для лептоспірозу характерна сезонність, особливо липень – серпень, сприятливі умови є ще й у вересні-жовтні.
Джерело збудника лептоспірозу - інфіковані тварини (хворі та носії), переважно дрібні ссавці (мишовидні та водоплаваючі гризуни), комахоїдні, сільськогосподарські тварини, собаки, промислові тварини (лисиці та ін.). Від людини до людини захворювання не передається.
Збудник потрапляє у воду із сечею інфікованих тварин, найчастіше – дрібних ссавців (гризунів). При наявності заражених гризунів в житлових, складських приміщеннях можливе інфікування продуктів.
Інфікування людини відбувається:
- через ушкоджену шкіру чи слизові (під час купання, ловлі риби у заражених водоймах, її розробці, сінокосі на зволожених територіях, при догляді за хворими і інфікованими тваринами тощо)
- через шлунково-кишковий тракт (при вживанні інфікованої води, продуктів).
Існує професійний ризик захворювання у косарів, працівників ферм, ветеринарів, робітників м’ясопереробних підприємств.
Які прояви хвороби?
З моменту зараження до початку недуги проходить від 6 до 20 днів. Хвороба починається раптово: з’являється гарячка з підвищенням температури тіла до 38-40º, турбують сильний головний біль, а також біль м’язів усього тіла, особливо характерні болі в литкових м’язах та попереку. Пізніше може з’являтись жовтяниця, потемніння сечі, зниження кількості сечі.
Лептоспіроз часто складно діагностувати, адже симптоми схожі на прояви інших захворювань – наприклад, можуть нагадувати грип, який більш характерний восени і взимку. Іноді захворювання може протікати безсимптомно.
Якщо у вас є симптоми захворювання, і ви нещодавно контактували із хворими тваринами, потенційно зараженою водою, вживали ймовірно забруднену їжу, воду - зверніться до лікаря.
При підозрі на лептоспіроз лікування необхідно розпочати якнайшвидше.
Щоб попередити це захворювання, слід дотримуватись нескладних правил:
1. Не вживати для пиття некип’ячену воду з відкритих водойм, неперевірених джерел;
2. Уникати купання у водоймах, на яких відсутні обладнані пляжі, береги яких заросли кущами, або які використовують для водопою сільськогосподарських тварин;
3. Захищати джерела питної води та продукти харчування від доступу гризунів;
4. Проводити регулярне знищення гризунів у житлових приміщеннях та місцях тримання худоби;
5. Дотримуватись правил особистої гігієни при догляді за худобою – регулярно мити руки, не їсти і не курити під час роботи;
6. Працюючи на присадибній ділянці, остерігатись поранень, користуватись відповідним одягом та взуттям, що захищає від контакту із заболоченим грунтом;
7. Ретельно мити овочі та фрукти, куплені на ринку або в магазині, а також ті, що зберігали у підвалах (вони можуть бути забруднені виділеннями гризунів).
Лікар-епідеміолог Богородчанського відділу
ДУ«Івано-Франківський ОЦ КПХ МОЗ» Світлана ГАВРИЛКО
20.06.2022р.
Що робити у разі відсутності водопостачання ?

У зв’язку з можливістю відключення централізованого водопостачання виникає необхідність завчасного створення запасів питної води. В таких випадках органи місцевої влади працюють над забезпеченням населення привізною питною водою. Необхідно стежити за інформацією про місця та графік підвезення питної води.
!!!Потрібно звернути увагу на наступні рекомендації:
-
До отримання інформації про постачання якісної привізної води для пиття можна використовувати тільки добре прокип’ячену або бутильовану воду.
-
Для приготування їжі обов’язково використовуйте перевірену питну воду, застосовуйте термообробку (варіння, смаження, запікання). Овочі та фрукти ретельно мийте кип’яченою водою, потім обдавайте окропом.
-
У разі підозри щодо розвитку ознак інфекційних захворювань або отруєнь (підвищення температури тіла, лихоманка, запаморочення, головний біль, болі у животі, нудота, пронос, нежить, кашель, пожовтіння шкіри, склер очей, висипи на тілі, поява гнійників і т.д.) терміново зверніться за медичною допомогою, не допускайте самолікування.
-
При неможливості використання питної води з джерел централізованого водопостачання у населених пунктах , потрібно використовувати питну воду з кюветів та інших джерел нецентралізованого водопостачання (колодязів, шахтних криниць), пунктів розливу питної води (в т.ч. - пересувних) при їх наявності, фасовану бутильовану воду та воду в ємностях для індивідуального користування.
-
Зберігати воду потрібно зберігати у закритих ємностях. При цьому обов’язково позначити бірками : «Вода знезаражена для пиття», «Вода для господарських потреб». Як правило, роблять 2-3 – добовий запас.
-
Вода з відкритих водойм використовується тільки для технічних цілей.
!!! Ще раз нагадуємо : для пиття та приготування їжі потрібно воду кип’ятити. Кип’ятіння є ефективним методом знезаражування води (кип’ятити не менше 10 хвилин від моменту закипання ), але навіть при зберіганні її у чистій і добре закритій ємності, термін придатності не перевищує однієї доби.
Пам’ятайте, що особливо у цей тяжкий час, зберегти здоров’я Вам і Вашим рідним допоможуть дуже прості правила гігієни !!!
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ «ІФ ОЦКПХ МОЗ» Галина ВАСИЛИК
17.06.2022р.
Мікроорганізми в поверхневій воді.
Якої шкоди вони несуть?
Стомившись від повсякденної роботи, метушні, шуму та проблем, люди прагнуть знайти спокій на лоні природи. Нестерпна спека буквально змушує нас пірнути в звабливу прохолоду водойми, забувши про те, що у воді можуть чекати на нас недружелюбно налаштовані мікроорганізми. Часто люди забувають про заходи безпеки та купаються в непризначених для цього місцях. Та чистий на перший погляд ставок чи озеро, може виявитися розсадником серйозних захворювань. Саме літом найчастіше виникають та розповсюджуються інфекції шлях передачі яких є вода. Купання в відкритих водоймах загрожує інфекційними захворюваннями бо разом з нами там плаває безліч мікроорганізмів. Найбільш поширеними є:
ентеровірусна інфекція;
церкариоз, або «свербіж купальника»,
лептоспіроз
мікоз
Природна вода – практично завжди «жива». Треба лише подивитися на неї в мікроскоп, щоб побачити, скільки мікроорганізмів живе в одній краплі.Вони є майже у всіх поверхневих водах. Це бактерії, віруси, водорості, грибки. Є вони і в підземних водах, хоч і в меншій кількості. Серед всіх цих мікроорганізмів є як абсолютно нешкідливі для людей, так і ті, які здатні викликати захворювання. Деякі навіть відносяться до смертельно небезпечним (через що їх часто називають хвороботворними).
Крім того, розрізняють дуже багато мікроорганізмів, які абсолютно нешкідливі і для людей, і для тварин. І їх наявність в організмі зовсім не означає, що це обов'язково призведе до інфекційного захворювання.
Хоча в деяких випадках нешкідливі мікроорганізми стають небезпечними. Як правило, це відбувається під впливом якихось внутрішніх або зовнішніх факторів. Наприклад, при вживанні лікарських препаратів, що порушують рівновагу мікробної флори (в першу чергу це стосується антибіотиків).
Щоб відпочинок біля річки або ставка не закінчився лікарняним ліжком, потрібно дотримуватися кількох правил:
1. Якщо на березі водойми встановлені таблички, які вказують на те, що купатися заборонено, то порушувати це правило буде собі дорожче.
2. Не можна купатися у водоймах, біля яких є очисні споруди, заводи, фермерські господарства.
3. Уникай купання у водоймах, де живе багато водоплавних птахів. Це загрожує забрудненням води їх калом, а, значить, у ній багато мікробів і паразитів.
4. Не пити та не дозволяти дитині пити воду з річки, ставка чи озера. Стежити за тим, щоб чадо не заковтувало її під час купання.
5. Не можна купатися у непротічних водойма, бо в спеку в ній може розмножуватися кишкова паличка та інші настільки ж небезпечні для здоров’я мікроби.
6. Вагомий аргумент проти – вода яка цвіте.
7. Плаває сміття, особливо харчові відходи? Відмовтеся від купання!
8. Не варто купатися відразу після сильного дощу, коли весь бруд, пестициди та добрива стікають у водойми.
9. У воду в незнайомому місці входити слід обережно. Особливо там, де багато водоростей, а дно мулисте: у водоростях можна заплутатися, а під шаром мулу можуть знаходитися травмонебезпечні предмети.
10. Після купання обов’язково приймайте душ з милом, а садна і ранки обробляйте спеціальними засобами.
11. Не заходити у воду без купальників і плавок.
12. Не купатися в місці відпочинку, якщо там вже були випадки захворювання.
Якщо ви все ж вирішили викупатися в незнайомій або забрудненій водоймі пам’ятайте що, через забруднену воду можуть передаватись гельмінтні захворювання, бувають випадки розвитку гепатиту А, який можна уникнути, якщо випадково не ковтати воду, але це дуже складно, особливо якщо у воді діти.
Бережіть себе та своє здоров’я. Купайтеся тільки в перевірених місцях!
Завідувач мікробіологічної
лабораторії, лікар-бактеріолог Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
15.06.2022р.
Кондиціонер чи пневмонія?

Літня спека йде у наступ ! Найближчими днями синоптики прогнозують підвищення температури повітря до 30 градусів. Єдиний порятунок - кондиціонер та прохолодний душ. Сьогодні в кожному офісі, на кожному підприємстві, в квартирах житлових будинків встановлені побутові кондиціонери,які в літній час рятують від спеки. Під час же літньої відпустки або на вихідні кожен прагне виїхати до водойми. Але іноді в літню пору року у людей, відпочиваючих на узбережжі, в готелях, раптово з'являються симптоми «застуди». Одні відпочивальники вирішують, що це алергія на незнайомі овочі, фрукти, місцеву кухню, інші припускають, що слабкість і нездужання пов'язані зі зміною клімату, треті впевнені, що їх протягло кондиціонером, вітерцем з моря.
Дуже рідко хтось замислюється про те, що всі ці здогади невірні, і вони стали жертвою хвороби легіонерів або легіонельоз. Цю хворобу можна заробити, не тільки відпочиваючи в жарких країнахі, але і у власному офісі, лазні, басейні, з питних фонтанів і навіть у своїй квартирі, якщо у вас є кондиціонер.
Хвороба легіонерів – це важка форма пневмонії, викликана впливом бактерій Legionella. Друга назва хвороби легіонерів – легіонельоз. Захворювання є дуже серйозним, іноді смертельним. Близько 10% випадків хвороби легіонерів можуть бути смертельними для пацієнтів .
Хвороба виникає в результаті вдихання хвороботворної бактерії. Особливо сприйнятливі до хвороби легіонерів літні люди, діти,курці і люди з ослабленою імунною системою. За яких симптомів слід відразу ж звернутися до лікаря з підозрою на легіонельоз?
-
Без видимої причини відчувається слабкість.
-
Різко підвищилася температура, заболіла голова.
-
Почався нежить.
-
Виникла діарея.
-
Стали турбувати болі в м'язах і області грудей.
-
З'являється болісний кашель і виділяється кров.
-
Мучить задуха і виникає блювотний рефлекс.
-
Шкіра і слизова починають синіти.
-
З'являється марення.
При підтвердженні діагнозу всі особисті речі хворого, посуд, одяг, на яких можуть знаходитися частинки виділень при кашлі, слід негайно обробити знезаражувальним розчином фенолу, автоклавуванням, в крайньому випадку - тривалим кип'ятінням.
Легіонели колонізують поверхні різного сантехнічного устаткуванн. Концентрація легіонел у воді, що контактує з поверхнями, які містять гуму і тефлон зростає на декілька порядків. Менше колонізації піддаються мідні, силіконові та сталеві поверхні.
Високий ризик інфікування L. pneumophila мають працівники, що здійснюють технічне обслуговування та ремонт водяних систем охолодження і кондиціонування. При порушенні правил експлуатації устаткувння, його несправності та наявності сприятливих умов для розповсюдження мікробного аерозолю, зараженню можуть піддаватися інші групи населення.
Профілактичні заходи спрямовані на зниження рівня контамінації легіонелами водяних штучних екосистем (закритих систем кондиціонування та охолодження), попередження розмноження легіонел у водяних штучних екосистемах, попередження розбризкуванню води і утворенні аерозолів із закритих водяних систем.
Попередження розмноження легіонел у штучних екосистемах може бути досягнуте шляхом належного технічного обслуговування систем кондиціонування і охолодження з регулярним очищенням від мулистих осадів, шумовиння, слизу, шлаків, органічних відкладень та інших домішок з наступною дезінфекцію усіх ділянок водяних систем біоцидними препаратами.
Крім цього медики рекомендують в якості найдієвішого заходу профілактики хвороби легіонерів відмовитися від куріння і алкоголю. Не купатися у водоймах,басейнах сумнівної чистоти або у відверто антисанітарних умовах. Після відвідин басейну, джакузі чи водойми - прийняти душ з милом. У домашніх умовах треба очищати системи кондиціонування та подачі води в джакузі мінімум раз на рік. Зміцнення імунітету також знижує ризик розвитку легеневих захворювань.
Бактеріолог мікробіологічної лабораторії ДУ «Івано-Франківський ОЦКПХ МОЗ» :
СКРИПНИК-ПЕТРУНИШИН Л.В.
09.06.2022р.
ДИЗЕНТЕРІЯ – гостра кишкова інфекція
Влітку значно збільшується вірогідність виникнення серед дорослих і дітей гострих кишкових інфекцій. Одна з них – ДИЗЕНТЕРІЯ або шигельоз. Це бактеріальна інфекція, яка характеризується ураженням товстого кишечника з типовими проявами коліту та появою крові у випорожненнях.
Збудники дизентерії – шигели чотирьох видів. Вони відрізняються високою стійкістю у зовнішньому середовищі. Залежно від температури і вологості вони зберігаються від 3-4 діб до 1-2 місяців. Різноманітність клінічних форм, наявність летальних випадків підтверджують актуальність проблеми захворюваності на шигельоз.
Резервуаром і джерелом збудника інфекції є людина – хворий або безсимптомний носій.
Шигели виділяються з організму інфікованої людини, починаючи з перших днів проявів хвороби, заразність зберігається впродовж 7-10 днів.
Хвороба передається фекально-оральним механізмом, переважно харчовим (збудник шигела Зонне) або водним (шигела Флекснера) шляхом. Передача шигели Григор'єва-Шига реалізується переважно контактно-побутовим шляхом.
Інкубаційний період може тривати від одного дня до тижня, найчастіше складає 2-3 дні.
Симптоми дизентерії проявляються у вигляді діареї та загальної інтоксикації організму:
- нудота;
- діарея;
- головний біль;
- зневоднення організму;
- підвищена температура, млявість;
- болі у печінці, шлунку.
Обов’язковій госпіталізації підлягають маленькі діти, хворі з важкими формами, а також пацієнти, обтяжені різними супутніми захворюваннями.
Медикаментозне лікування дизентерії призначає тільки лікар після проведення необхідних досліджень.
Профілактика дизентерії безпосередньо пов’язана з проведенням санітарно-гігієнічних заходів у громадських місцях і дотриманням загальноприйнятих правил особистої гігієни.
З метою профілактики шигельозу, як і інших кишкових інфекцій, слід:
- мити ретельно руки з милом після туалету, перед вживанням їжі та її приготуванням;
- не купувати продукти харчування на стихійних ринках, де якість і свіжість продуктів не перевіряється, а самі продавці працюють без медичних оглядів і часто в антисанітарних умовах;
- перед вживанням молока та молочних продуктів, які придбані на фермерських ринках, обов’язково проводити термічну обробку;
- не допускати споживання продуктів сумнівної якості та із закінченим терміном зберігання;
- для пиття і приготування їжі використовувати питну воду гарантованої якості (наприклад, фасовану бутильовану) або з централізованих джерел водопостачання; при децентралізованому водопостачанні (криниці) - воду перед вживанням кип’ятити;
- ретельно мити овочі і фрукти проточною водою; для споживання дітьми - обдати окропом;
- не допускати в житлове приміщення, особливо, де зберігаються продукти, залітання мух, які можуть розносити збудника захворювання;
При виявленні симптомів хвороби не займайтеся самолікуванням, а негайно звертайтесь за допомогою до лікаря.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
01.06.2022р.
ЗАЛІЗО У ПИТНІЙ ВОДІ!
Залізо складає приблизно 5% всієї твердої земної кори планети. Цей метал виявляється практично у всіх пробах питної води з підземних джерел водопостачання.
Тобто, залізо, це дуже поширений елемент і вода розчиняючи, гірські породи, вбирає в себе залізо різних форм. Залізо у воді зі свердловини та криниці має найчастіше двовалентну форму, при цьому, вода спочатку, швидше за все буде прозорою на вигляд. Тільки після відстоювання, вода почне набувати жовтуватий відтінок.
Залізо дуже важливий елемент для організму. Воно впливає на вироблення гемоглобіну, міоглобіну, дихальних ферментів.
Як правило, організм створює резервні запаси заліза в селезінці і печінці. Потім в разі гострої необхідності, направляє залізо в необхідну зону. Надлишок заліза у воді впливає на здоров’я не кращим чином, тому, що створює додаткове навантаження на органи, в яких накопичилося залізо.
Звичайно, що це деяке перебільшення, ніж реальна загроза, так як залізо дуже складно засвоюється. Найкраще (до 30%) залізо засвоюється з продуктами тваринного походження. З рослинною їжею всього 1-5%. А з вживанням води, організм людини заліза практично нічого не засвоює.
Найбільш негативним впливом підвищеного заліза у воді на здоров’я, є тільки погіршення органолептичних властивостей води. Підвищене залізо у воді робить її смак металевим, а колір жовтим або бурим.
Якої шкоди в побуті може завдати вода з великим вмістом заліза? Відповідь однозначна – величезної! Крім того, що вода залишає іржаві плями на всій сантехніці, залізо з часом виводить з придатності всі побутові прилади пов’язані з водою.
Чим більше міститься заліза у воді, тим швидше засмічуються труби і побутові прилади. Доводиться міняти все обладнання і систему водопостачання.
Відповідно Державних санітарних норм та правил “Гігієнічні вимоги до води питної, призначеної для споживання людиною” вміст заліза в питній воді не повинен перевищувати 0,2 мг/л.
Спеціалістами Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» постійно проводяться дослідження проб питної води, в тому числі, на вміст заліза. З початку року досліджено 183 проби води, з яких 3 проби - з перевищенням допустимого вмісту заліза.
Для чого потрібен аналіз води на вміст заліза?
Перше, це дізнатися чи присутнє залізо взагалі. Якщо заліза до 0,2 мг/л і вода призначена тільки для пиття, то її не потрібно чистити і ставити фільтри для очищення води.
Друга причина зробити аналіз води, це дізнатися, яка кількість заліза присутня у воді. Це важливо знати, щоб підібрати обладнання, яке буде правильно працювати.
Пам’ятаймо, що безпечна і якісна питна вода - це запорука здоров’я!
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Ольга ОСТАПИШИН
01.06.2022р.
Запрошуємо до співпраці
населення, керівників приватних підприємств, підприємців
Повномасштабна війна росії в Україні для багатьох людей відсунула в бік питання власного добробуту та здоров’я.
Про те турбота про своє здоров’я та здоров’я своїх близьких і надалі залишається обов’язком для кожного з нас і під час війни.
Тому особливо важливо тепер є знати, яку воду ми п’ємо, чи якісні продукти вживаємо, який є стан атмосферного повітря навколо нас, який мікроклімат оточує нас на робочих місцях тощо.
За висновками Всесвітньої організації охорони здоров’я 80% відомих сьогодні хвороб і навіть деякі онкопатології пов’язані з незадовільною якістю питної води.
В умовах воєнного стану ризик зараження інфекційними хворобами, в тому числі пов’язаними з вживанням неякісної питної води, харчових продуктів тощо, істотно збільшився. Для того, щоб убезпечити себе і своїх рідних від можливого зараження Ви можете перевірити їх якість, замовивши такі дослідження в лабораторіях Богородчанського відділу.
Адже, попереджений – значить озброєний!
Подаємо вартість частини послуг, що надаються спеціалістами лабораторій відділу:
Профілактичні дослідження, в тому числі при медичних оглядах:
-
Яйця гельмінтів. Личинки гельмінтів (біоматеріал) – 73,40 грн.
-
Дослідження фекалій на патогенні кишкові найпростіші – 97.57 грн.
-
дослідження періанального зіскрібка на яйця гельмінтів – 25,28 грн.
-
Профілактичне дослідження на носійство збудників кишкових інфекцій – 231,72 грн.
-
Профілактичне дослідження на носійство збудників золотистого стафілокока – 210,33 грн.
-
Гігієнічне навчання персоналу (за одного слухача) – 64,21 грн.
Інші мікробіологічні дослідження:
-
Дослідження бактеріологічні на дисбактеріоз – 319,23 грн.
-
Ідентифікація мікроорганізмів роду Staphilococcus – 214,47 грн.
-
Ідентифікація мікроорганізмів роду Entrobacteriace – 196,30 грн.
-
Визначення чутливості культур мікроорганізмів до антибіотиків – 60,13грн.
Дослідження питної води:
за мікробіологічними показниками (4 дослідження) – 338,17 грн.
за санітарно-хімічними показниками (16 досліджень) – 588,51грн.
Дослідження харчових продуктів:
за мікробіологічними показниками (5 досліджень) – 458,44 грн.
овочі на вміст нітратів – 43,63грн.
Дослідження води, ґрунту, харчових продуктів, повітря робочої зони на отрутохімікати – 185,37грн.
Всі ціни вказані без врахування ПДВ.
Т.в.о. начальника відділу Лілія КОНЦУР
01.06.2022р.
Небезпека виникнення і поширення холери в Україні
Під час воєнних дій через низку причин: зруйновані системи водопостачання та каналізаційні системи, погіршення якості питної води, неналежне дотримання санітарних норм в усіх сферах нашого життя, - можуть виникати спалахи або епідемії інфекційних хвороб, зокрема – холери. Небезпека виникнення епідемій також зростає через літнє підвищення температури повітря.
Загрозлива епідеміологічна ситуація складається в окупованому Маріуполі, через велику кількість стихійних поховань у місті, непрацюючу систему каналізації та скупчення на вулицях сміття, яке ніхто не вивозить. Про це говорять також у ВООЗ і готуються надати Україні протихолерні комплекти та вакцини, також співпрацюють з неурядовими організаціями для допомоги жителям на окупованій території.
В такій ситуації, враховуючи переміщення людей, можливе поширення холери з територій ризику на інші регіони.
Нагадуємо: холера – це гостра кишкова інфекція, що виникає при вживанні харчових продуктів або води, заражених бактерією – холерним вібріоном (серогруп О1 або О139).
Інкубаційний період триває від кількох годин до 5 днів.
Холера передається фекально-оральним шляхом, частіше при вживанні забрудненої води, овочів, фруктів, при купанні, а також через їжу і при побутових контактах. Без належного лікування холера може призвести до смерті. Джерелом збудника інфекції є людина, що захворіла, або носій холерного вібріона.
На харчових продуктах збудник холери може зберігатися від 2 до 5 діб, на помідорах і кавунах під дією прямих сонячних променів збудник зберігається до 8 годин, довгий час (декілька тижнів) – у водоймах, у кишківнику окремих річкових та морських тварин – декількох місяців».
Симптоми холери:
-
частий, до 10 і більше разів на добу, пронос, через що в організмі відбувається втрата великої кількості рідини. Як наслідок – згущення крові та зневоднення; м'язові судоми, що з'являються через втрату з рідиною мікроелементів; наявність холодної шкіри (холера супроводжується нормальною або навіть зниженою температурою тіла); втрата пружності шкіри; задишка, різка слабкість.
При своєчасно розпочатому лікуванні легка форма холери закінчується повним одужанням. При важкому перебігу, за відсутності ефективної терапії протягом 2-3 днів, в хворого може розвинутись кома, можливі летальні наслідки.
Як уникнути захворювання на холеру
Щоб уникнути захворювання на холеру, необхідно дотримуватись таких правил:
-
кип'ятити воду. Під час кип'ятіння холерний вібріон гине протягом хвилини;
-
дотримуватись елементарних правил особистої гігієни, ретельно мити руки перед тим, як брати чи готувати їжу, після відвідування туалету;
-
стежити за якістю харчових продуктів, не вживати їх, якщо є сумніви у дотриманні їхнього зберігання та походження;
-
за можливості використовувати спеціальні засоби (таблетки) для знезараження води перед її кип’ятінням;
-
мити овочі та фрукти перед вживанням, якщо є сумніви у якості води, то не вживати фрукти та овочі без термічної обробки;
-
ретельно готувати їжу, проварювати та просмажувати продукти перед вживанням.
Епідемічна ситуація з холери на Прикарпатті залишається благополучною протягом багатьох років. За 2015-2021р.р. та поточний період 2022 року серед населення області не було зареєстровано випадків (підозри) захворювання людей на холеру. Однак готовність закладів охорони здоров’я (ЗОЗ) щодо надання допомоги хворим на холеру повинна бути забезпечена. Для цього визначені ЗОЗ, які розгортають інфекційні госпіталі для таких хворих.
З метою недопущення завезення, виникнення і розповсюдження на території області холери, забезпечення санітарно-епідемічного благополуччя населення, спеціалістами ДУ «Івано-Франківський ОЦКПХ МОЗ», в т.ч. Богородчанського відділу, здійснюється постійний епіднагляд за захворюваністю на гострі кишкові інфекції, проводяться щорічно у червні-вересні моніторингові дослідження проб води відкритих водойм на наявність збудника холери в місцях рекреаційного водокористування (позитивні знахідки не були виявлені).
Статистика
Випадки холери в Україні були зареєстровані у 1998 році у Донецькій області (2 випадки) та в Криму (1), у 1999 році у Дніпропетровській (2), Донецькій (4) Запорізькій (3) та Одеській (1) областях. У 2007 році у м. Суми зареєстровано 1 випадок холери.
Останній спалах холери в Україні зареєстрований в 2011 році в м.Маріуполь Донецької області. За період спалаху виявлено 33 випадки захворювання на холеру та 24 випадки вібріоносійства. Цей спалах був викликаний токсигенними штамами вібріонів, занесеними з іншої країни. Дві третини хворих несвоєчасно звертались за допомогою, що значно ускладнювало заходи з ліквідації спалаху. Спалах тривав майже три місяці.
За даними Європейського центру профілактики та контролю захворювань зареєстровані спалахи холери з новими випадками у 2021 році в Азії (Бангладеш, Йемен, Індія), Африці (Демократична Республіка Конго, Ефіопія, Мозамбік, Нігерія, Сомалі). Ендемічними територіями в Америці є Гаїті (останні випадки зареєстровані у 2019 році) та Домініканська Республіка (останні випадки – у 2020 році).
У 2012 - 2018 роках реєструвались завізні випадки холери в країнах Європейського регіону (Великобританії, Німеччині, Франції, Іспанії, Бельгії, Швеції, Данії, Норвегії, Австрії, Чехії) – щорічно від 9 до 26 випадків.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
Електронні сигарети - як альтернатива звичайним сигаретам.

Про шкідливість тютюнопаління сказано і написано чимало. Будь – який курець знає, що кожна сигарета, кожна затяжка – маленький крок до смерті. Інша справа, що не всі це усвідомлюють.
Тютюнопаління – серйозна медико–соціальна проблема, яка є однією з причин, що завдає непоправної шкоди здоров´ю та повільно вбиває наш організм, особливо органи дихання. Також відомо, що куріння збільшує ризик захворювання на злоякісні новоутворення та інші хронічні захворювання. Доведено, що куріння негативно впливає і на сам процес лікування хвороб.
-
Електронні сигарети рекламують як більш безпечну альтернативу звичайним сигаретам. Головний аргумент – при палінні електронної сигарети – вдихається пар, а не аерозоль (дим) звичайних сигарет, що містить крім нікотину - різні смоли та інші, шкідливі для організму речовини.
Рідина, яка заправляється в електронну сигарету традиційно містить 56-62% пропіленгліколю, 30-35% гліцерину, 0 – 3,6 % нікотину, 2-4% ароматизаторів, воду. На перший погляд, шкідливих речовин, крім нікотину – немає, але нікотин якраз і викликає звикання. . Відбувається елементарна заміна однієї сигарети на іншу, тільки електронну.
До того ж, пар не доставляє такого почуття «насичення» , як дим. Тому людина, яка вважає за краще електронні сигарети, курить набагато частіше, або вибирає більш міцну рідину в картриджі. При цьому кількість нікотину, що міститься в рідині, іноді може бути велика і бути токсична, небезпечна або смертельно небезпечна при неправильному застосуванні.
-
Згідно з результатами досліджень європейських вчених – пар, який вдихає курець електронних сигарет, агресивно впливає на легені, може приводити до такого захворювання як емфізема. Негативно він позначається і на здоров´ї людей, які знаходяться поруч з таким курцем. Емфізема легень – важке захворювання, при якому альвеоли, а з них складається легенева тканина, перерозтягуються і втрачають здатність скорочуватися. Це призводить до того, що порушуються процеси насичення киснем крові і виведення з неї вуглекислого газу.
-
До висновку, що електронна сигарета нічого, крім шкоди для здоров´я, не приносить прийшли і американські вчені, які виявили в електронних сигаретах канцерогенні речовини, що сприяють розвитку онкологічних захворювань.
-
У доповіді Всесвітньої організації охорони здоров»я, присвяченій електронним пристроям «доставки нікотину», чітко говориться про те, що електрона сигарета завдає такої ж шкоди організму людини, як і тютюнопаління.
-
Продавати електронні сигарети заборонено в 13 країнах світу. У більш ніж 50 їх оборот регулюється. Курити ці пристрої в приміщеннях не можна в 30 країнах. Так, наприклад, реклама, продаж та розповсюдження електронних сигарет заборонені в Австралії, Аргентині, Греції, Бельгії, Бразилії, Фівнляндії, Канаді, Таїланді, Мексиці і ОАЕ.
В Україні відповідальність за куріння тютюнових виробів (в т.ч. – електронних сигарет), в місцях де це заборонено законом, передбачена ст. 175-1 Кодексу про адміністративні правопорушення України. Порушення такої заборони тягне за собою накладення штрафу від 3-х до 10-ти неоподатковуваних мінімумів доходів громадян. Цікаво, що Законом не враховується наявність або відсутність нікотинової складової в речовині для електронної сигарети. Тобто, куріння електронної сигарети в вищевказаних місцях забороняється - незалежно від наявності в ній нікотину.
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Галина ВАСИЛИК

На даний час фермерськими господарствами (приватними підприємствами) активно проводиться обробка сільськогосподарських угідь пестицидами та агрохімікатами. При недотриманні вимог санітарних правил можливий негативний вплив на довкілля та здоров’я громадян.
Тому саме зараз важлива комунікація органів місцевої влади з керівниками фермерських господарств стосовно оповіщення населення про час (години) обробки полів, встановлення попереджувальних знаків тощо та забезпечення неухильного дотримання вимог Державних санітарних правил ДСП 8.8.1.2.001-98 «Транспортування, зберігання та застосування пестицидів у народному господарстві».
Державні санітарні правила ДСП 8.8.1.2.001-98
«Транспортування, зберігання та застосування пестицидів у народному господарстві» (витяг)
-
Застосування пестицидів для захисту зелених насаджень на територіях лікувально-профілактичних і дитячих установ, спортивних майданчиків, підприємств харчової промисловості, а також усередині густонаселених житлових кварталів забороняється.
-
Застосування пестицидів для захисту зелених насаджень в межах населеного пункту дозволяється тільки з 22:00 до 07:00 ранку, а за межами населеного пункту всі роботи з пестицидами слід проводити в ранкові (до 10) і вечірні (18-22) години при мінімальних висхідних повітряних потоках. Роботи необхідно проводити в безвітряну погоду. При швидкості вітру більше 4 м/с обприскування не допускається.
-
Перед проведенням обробок об'єктів, розташованих в межі або поблизу населених пунктів, необхідно встановити попереджувальні знаки та оповістити людей про майбутні роботи і строки, протягом яких забороняється перебування людей в обробленій зоні (за два дні до початку захисних хімічних заходів повідомляти сільські ради, пасічників та інших зацікавлених осіб).
У період проведення робіт у радіусі 200 м від меж ділянок, що обробляються, повинні бути встановлені попереджувальні написи. Місцеве населення повинно бути проінформоване про час і місце запланованих обробок шляхом оголошення по радіо, встановлення попереджувальних написів. Відповідно до судової практики можна стверджувати, що належним повідомленням у випадках використання пестицидів господарствами буде публікація відповідного оголошення у місцевих газетах. У разі, якщо пестициди було застосовано, але населення та власників суміжних сільськогосподарських угідь попереджено не було та у зв’язку з цим останнім було завдано збитків, потерпілі мають повне право звертатися до суду.
-
У масштабі населеного пункту забороняється повсюдна, одночасна обробка рослин однотипним препаратом, яка може обумовити масове надходження в атмосферне повітря населених пунктів аерозолю та парів токсиканта. Такі ситуації регулюються календарним графіком робіт, чергуванням асортименту препаратів в період інтенсивних обробок.
-
Для обробки індивідуальних садів та городів у межах населеного пункту дозволяється застосування тих пестицидів, які дозволені до роздрібного продажу «Переліком пестицидів і агрохімікатів, дозволених до використання в Україні» і доповненнями до нього. Рекомендується в межах населеного пункту застосовувати біологічні методи боротьби зі шкідниками.
-
Забороняється залишати пестициди та отруєні принади без охорони в місцях застосування, на польових станах, індивідуальних господарствах і інших місцях.
-
До роботи з пестицидами допускаються особи, що пройшли медичний огляд, спеціальну підготовку та мають відповідні посвідчення, допуск та наряд на виконання робіт з пестицидами відповідно до "Порядку одержання допуску (посвідчення) на право роботи, пов'язаної з транспортуванням, зберіганням, застосуванням та торгівлею пестицидами і агрохімікатами" (затверджено Постановою Кабінету Міністрів України N 746 від 18.09.95). Усі роботи з пестицидами і протруєним насіннєвим матеріалом обов’язково реєструються у спеціальних журналах.
-
В межах населеного пункту дозволяється обприскування ранцевими обприскувачами при швидкості вітру до 4 м/с , а за межами обприскування вентиляторними і штанговими обприскувачами допускається при швидкості вітру до 3 м/с (дрібнокрапельне) і 4 м/с (крупнокрапельне).
-
У зоні роботи з пестицидами мають бути обладнані місця для відпочинку і споживання їжі, які забезпечуються бачками з питною водою, рукомийником і медичною аптечкою. Це місце повинно розташовуватися не ближче 200 м від межі застосування пестицидів.
-
До виконання роботи з пестицидами і агрохімікатами не допускаються особи віком до 18 років, вагітні жінки, жінки, що годують дітей особи, що мають медичні протипоказання за станом здоров’я, а також особи, зазначенні у переліку важких робіт із шкідливими і небезпечними умовами праці, на яких забороняється застосування праці жінок, визначених МОЗ. Діти шкільного та дошкільного віку не допускаються до роботи з пестицидами і на оброблених ними площах.
Керівники фермерських господарств, приватні підприємці зобов'язані надавати в розпорядження працюючих з пестицидами засоби механізації, спеціальний одяг і спецвзуття, засоби захисту рук, органів дихання, зору, проводити навчання правилам техніки безпеки відповідно до вимог ГОСТ 12.0.004-90. Тривалість роботи з пестицидами першого і другого класів небезпеки не повинна перевищувати 4 години, з іншими — 6 годин на добу (з доробкою іншої частини робочого дня на операціях, не пов'язаних із застосуванням пестицид.
Що варто знати про вірус мавпячої віспи ?

Віспа мавп — віспоподібне захворювання, що спричинюють віруси родини поксвірусів. За клінічними ознаками воно дуже схоже на натуральну віспу.
Віспу мавп характеризують як зоонозне захворювання. Тобто те, яке передається від тварини до людини.
Важливо, що віспа мавп у більшості випадків протікає значно легше, ніж натуральна віспа. Проте іноді вона все ж таки може призвести до летальних наслідків.
Хоча у назві цього захворювання згадуються примати, проте до людини вона може передаватись і від гризунів.
За наявною наразі інформацією, передача цієї віспи від людини до людини носить дуже обмежений характер.
Також важливо, що попередня вакцинація від натуральної віспи є високоефективною профілактикою віспи мавп.
Варто також зазначити, що специфічного лікування або вакцини проти віспи мавп у широкому доступі немає.
Які зафіксовані шляхи передачі?
-
Інфікування відбувається в результаті прямого контакту з кров’ю, біологічними рідинами, ураженою шкірою або слизовою інфікованих осіб чи тварин.
-
Можливим фактором інфікування також є вживання в їжу м’яса інфікованих тварин, яке не було належно термічно оброблене.
Чи можливо інфікуватись людині від людини?
-
Так, на жаль, можливо, але за певних умов. Передача вірусу від людини до людини може відбуватися в результаті тісного контакту з інфікованими виділеннями з дихальних шляхів, ушкодженими ділянками шкіри інфікованої людини або з предметами, біологічними рідинами або матеріалами з осередків ураження хворої людини.
-
Найбільший ризик інфікування мають члени однієї родини, якщо вони мають тривалий особистий контакт з інфікованим членом сім’ї, а також медичні працівники у випадках недостатнього дотримання правил контакту з пацієнтом.
-
Інфікування також може відбуватись через плаценту.
Скільки триває інкубаційний період?
-
Інкубаційний період (від часу інфікування до появи симптомів), зазвичай, становить від 6 до 16 днів, але може коливатися в діапазоні від 5 до 21 дня.
Які бувають ознаки та симптоми?
-
У період інвазії (тобто проникнення до організму) віспа мавп супроводжується гарячкою, сильним головним болем, збільшенням лімфатичних вузлів, болем в спині, у м’язах і сильною астенією (слабкістю). Такі симптоми можуть тривати до 5 днів.
-
Потім, через кілька днів після інвазії, починається період висипки.
-
У 95% випадків висипка виникає на обличчі, а потім поширюється на інші частини тіла. У 75% випадків – це долоні та ступні.
-
Останні виявлені випадки у Великобританії також показали, що первинним місцем появи висипу можуть бути статеві органи, якщо передача відбулася під час статевого акту
-
До повного зникнення кірочок, які виникають внаслідок висипання, може пройти до трьох тижнів.
-
У деяких пацієнтів може спостерігатись збільшення лімфатичних вузлів, що є характерною ознакою віспи мавп в порівнянні з іншими схожими захворюваннями.
Як діагностують віспу мавп?
-
Рекомендованим методом діагностики залишається ПЛР-тестування. Для цього досліджуються вміст або покриви висипань..
Яка буває профілактика?
-
Основним способом запобігання поширенню інфекції залишається підвищення рівня знань про цю недугу та про фактори ризику. Важливо, щоб люди знали шляхи передачі та уникали тісних контактів з інфікованими.
-
Важливим способом профілактики не лише цього захворювання залишається миття рук.
-
Важливу роль також відіграють заходи епідемічного нагляду та оперативне виявлення нових випадків.
Чи зареєстровані випадки вірусу мавпячої віспи в Україні?
-
В Україні випадків захворювання на такий різновид віспи не зафіксовано. Водночас такі випадки вже зафіксовані у країнах Європи.
-
В Україні вірус мавпячої віспи внесений до Переліку біологічних патогенних агентів, що підлягають епідеміологічному нагляду (спостереженню).
-
У зв’язку із виявленням випадків захворювання у світі, в Україні було проведене екстрене засідання Оперативного центру реагування на надзвичайні ситуації у галузі громадського здоров’я.
-
Наразі відбувається оцінка рівня ризику спалаху цього захворювання для України.
За матеріалами Центру громадського здоров’я МОЗ України
19 травня відзначається Всесвітній день боротьби з вірусними гепатитами

Цей день проголошений Міжнародним Альянсом з боротьби з гепатитами, що об’єднує понад 200 асоціацій хворих на гепатити у всьому світі. Перший Всесвітній день боротьби з вірусними гепатитами був запроваджений у 2008 році.
Мета заходів до цього Дня – підвищити обізнаність світової громадськості про симптоми, методи діагностики, скринінгу, профілактики та лікування гепатитів, особливо групи В і С, а також пов’язаних з ними захворювань, охоплення населення вакцинацією проти гепатиту В та її інтеграцію в національні програми імунізації, привернення уваги урядів і неурядових організацій до необхідності надання підтримки людям з гепатитом В і С.
Статистика свідчить, що в середньому кожна дванадцята людина в світі є носієм вірусу гепатиту В або C, проте рівень обізнаності людей про ці захворювання є вкрай низьким. Захворювання починається поступово, перебігає без симптомів і не проявляється тривалий час, тому, наприклад гепатит С, іноді називають “лагідним убивцею”.
Існує 8 типів вірусів гепатиту: A, B, C, D, E, J, F, TT. Вірусний гепатит А та Е – це гострі кишкові інфекції з переважним ураженням печінки. Джерелом зараження є хвора людина в початковому періоді захворювання. Вірус передається через забруднену воду, продукти харчування, брудні руки за умов недотримання гігієнічних норм. Гепатити B і C передаються при порушенні цілісності шкірних покривів, зокрема, статевим шляхом, під час пологів, хірургічним шляхом, під час переливання крові та її компонентів, внаслідок використання нестерильних інструментів та виробів медичного призначення, під час пірсингу, татуювання, а також через засоби для дотримання особистої гігієни (зубна щітка, бритва, ножиці).
Вираженість симптоматики при гепатиті залежить від типу вірусу. Захворювання може проявлятися збільшенням печінки, болем у правому підребер’ї, відчуттям важкості у цій ділянці, диспепсичними явищами, жовтяницею та свербінням шкіри, підвищенням температури тіла, нудотою, блювотою, потемнінням сечі та знебарвленням випорожнень, загальною слабкістю та зниженням працездатності. Гепатит може перебігати безсимптомно або із слабко вираженою симптоматикою, тоді людина не підозрює про наявність у неї захворювання.
Щоб уникнути інфікування вірусними гепатитами А і Е необхідно: використовувати для пиття, миття посуду, овочів та фруктів лише перекип’ячену воду, ретельно мити руки з милом, використовувати індивідуальні рушники, вживати якісні продукти харчування.
Переривання шляхів передачі парентеральних вірусних гепатитів забезпечують наступні санітарно-гігієнічні заходи: в побуті необхідно використовувати індивідуальні засоби особистої гігієни, уникати травмувань.
Під час отримання медичної допомоги у медичних закладах, косметологічних процедур у салонах необхідно звертати увагу на наявність стерильних одноразових виробів медичного призначення, стерильного інструментарію, дезінфікуючих засобів для обробки рук та стерильних одноразових медичних рукавичок у медичного персоналу. З метою профілактики статевого шляху передачі інфекції слід уникати випадкових статевих контактів, використовувати індивідуальні засоби захисту. Попередження професійних заражень у лікувально-профілактичних закладах досягають чітким дотриманням правил протиепідемічного режиму, особливо у гемодіалізних, хірургічних, гінекологічних, пологових, стоматологічних та інших відділеннях, у лабораторіях у яких медичний персонал контактує з кров’ю. При будь-яких парентеральних втручаннях та маніпуляціях необхідно використовувати гумові медичні рукавички.
Єдиним ефективним засобом профілактики вірусних гепатитів А і В є вакцинація.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
Аміак в питній воді.
Наявність амонію в питній воді – результат діяльності мікроорганізмів, є початковим продуктом розкладання органічних азотовмісних речовин. Тобто, аміак у воді завжди наявний у незначних концентраціях, як обов`язковий компонент.
Підвищений вміст амонію свідчить про погіршення санітарного стану води. Зростання концентрації зумовлене надходженням у ґрунтові води господарсько-побутових стічних вод, азотних і органічних добрив. Іноді, особливо в глибоких підземних водах, можливо присутність аміаку, що утворився за рахунок відновлення нітратів при відсутності кисню. В цьому випадку аміак не вказує на недоброякісність води. Не є показником органічного забруднення підвищений вміст аміаку в болотистих і торф’яних водах (аміак рослинного походження)
Вміст амонію в високих концентраціях у питній воді негативно впливає на людський організм. Може підвищуватись артеріальний тиск, відбуваються різноманітні розлади в роботі печінки та нирок. Токсична дія амонію залежить від його концентрації та тривалості споживання забрудненої питної води.
Відповідно Державних санітарних норм та правил “Гігієнічні вимоги до води питної, призначеної для споживання людиною” вміст амонію в питній воді не повинен перевищувати 0,5мг/л.
Для того, щоб дізнатися, чи відповідає вода у вашому крані чи шахтній криниці вимогам ДСанПіН 2.2.4-171-10 необхідно провести лабораторний аналіз питної води. Фахівці лабораторій Богородчанського віддлу ДУ «Іван-Франківський ОЦКПХ МОЗ» проведуть такі дослідження та нададуть необхідні консультації, щоб виправити ситуацію та запобігти ускладненням зі здоров’ям.
Принагідно повідомляємо про вартість дослідження води питної .
За мікробіологічними показниками:
-
Локальний водопровід - 405 грн. 80 коп.
-
Кринична вода - 226грн.74 коп.
За санітарно - хімічними показниками - 752 грн.60 коп.
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» ОСТАПИШИН Ольга
Шкідлива звичка тютюнопаління та її наслідки для людини
За дослідженнями вчених, тютюновий дим – дуже отруйна речовина, яка містить у собі крім нікотину, близько 1000 особливо отруйних твердих і газоподібних речовин. Нікотин та інші складові тютюнового диму завдають великої шкоди нервовій системі й мозку, погіршуючи пам’ять, точність виконання математичних дій та орієнтації у просторі, здатність до навчання, негативно впливають на серцево-судинну і дихальну системи, збільшують ризик виникнення злоякісних новоутворень.
Особливо небезпечним є так зване «пасивне куріння», коли людина, що не палить, вдихає отруєне тютюновим димом повітря. При цьому, наслідки для стану її здоров’я можуть бути ще гірші, ніж для курців, тому що організм не адаптований до тютюнового диму.
Вміст нікотину у диму сигарети – від 0,4 до 3мг, при цьому його смертельна доза для людини становить 70 мг, тобто одна пачка випалених сигарет. Організм пристосовується до нікотину поступово, паління не викликає неприємних відчуттів, а отруєння організму триває. Варто пам’ятати, що фізична та психологічна залежність до нікотину розвивається набагато швидше, ніж до алкоголю.
Першою від тютюнового диму потерпає зубна емаль. На ній з’являються мікроскопічні тріщинки, поверхня зубів покривається тютюновим дьогтем, внаслідок чого зуби стають жовтуватого кольору, а з ротової порожнини під час розмови відчувається специфічний запах.
Разом з тютюновим димом утворені сполуки осідають на верхніх дихальних шляхах, легенях, надходять у кров. Постійне подразнення голосових зв’язок змінює тембр голосу, що помітно у людей, які зловживають палінням. Потрапивши до легень, значна частина диму осідає та поглинається альвеолами. Через це з’являється кашель, мокрота, задуха, лікарі діагностують бронхіт та інші захворювання дихальної системи. Курці частіше хворіють на запалення легень, туберкульоз, захворювання у них мають тяжкий перебіг. Смертність від раку легень серед курців у 20 разів вища, ніж серед тих, що не палять. У курців в 2-3 рази частіше розвивається інфаркт, стенокардія, при цьому смертність від цих хвороб значно вища.
Понад 80% хворих, що страждають хронічним захворюванням шлунка та дванадцятипалої кишки, є курцями. Ця шкідлива звичка негативно впливає на лікування виразки шлунка.
Скорочення тривалості життя людини прямо залежить від того, з якого віку та як довго вона палить.
Проблемою є також те, що приблизно кожна п’ята жінка віку 20-60 років є активним курцем, у першу чергу в містах. Жінки, які палять, крім вказаних вище захворювань, страждають безпліддям, ризик кровотечі і спонтанного аборту під час вагітності у них зростає. Менопауза наступає швидше, відповідно, такі жінки і старіють швидше. Існує багато доказів того, що паління до настання і під час вагітності шкідливе для дитини, призводить до появи аномалій, зокрема генетичних, передчасного переривання вагітності тощо.
На жаль, укорінюється шкідлива звичка паління серед підлітків, а спочатку просто є бажання виглядати дорослим. Для молоді це може негативно вплинути на їх потомство та швидко призвести до проблем із здоров’ям.
Практично до 30% людства мають згубну звичку тютюнопаління. Але необхідно зрозуміти – паління є не тільки особистою проблемою кожної людини окремо, але й гострою соціальною проблемою, з якою пов’язане майбутнє людства. Паління та його вплив на організм людини стали сьогодні і медичною проблемою. Тому варто замислитись: запалювати цигарку, чи зберегти своє здоров’я.
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Орест ГЛУШКО
17 травня 2022 р.
ПАРАЗИТОЗИ

Паразитарні захворювання спричиняються паразитами тваринного походження – найпростішими і гельмінтами. Найбільшою групою паразитарних захворювань людини є гельмінтози, які об’єднують понад 270 різних нозологічних одиниць.
Більшість гельмінтозів має тенденцію до затяжного або хронічного перебігу, їм властивий дуже широкий діапазон клінічних проявів – від безсимптомних до вкрай важких форм, що загрожують життю людини.
Значна частина паразитарних захворювань тривалий час після проникнення гельмінта має безсимптомний перебіг. У цей час людина становить епіднебезпеку як джерело інфекції.
За характеристиками життєвого циклу розвитку гельмінти розділяють на геогельмінти, біогельмінти та контактні гельмінти.
До групи геогельмінтів належать гельмінти, яки спочатку розвиваються в організмі людини, а надалі в іншому середовищі, найчастіше у грунті ( аскариди, волосоголовці, стронгілоїди та інші ). Інфікування людини від людини при геогельмінтозах неможливе, оскільки із джерела інфекції виділяються паразити в незаразній формі. Для набуття заразності їм треба пройти цикл розвитку у довкіллі ( грунті..).
При біогельмінтозах хазяїном – годувальником гельмінта на різних його стадіях розвитку послідовно виступають людина та інші тварини ( велика рогата худоба, свині, коти, собаки тощо )
Контактні гельмінти передаються при безпосередньому контакті з джерелом інфекції або через предмети спільного вжитку.
В 2021 році серед жителів нашого району було вперше виявлено 103 осіб уражених аскаридами, 2 осіб уражених волосоголовцями, 72 особи уражених гостриками і 8 осіб уражених лямбліозом. Також було досліджено на геогельмінти 110 проб садовини та городини, з них 9 з позитивним результатом,
Із 147 проб грунту та піску виявлено 11 проб з яйцями аскарид. На контактні гельмінти обстежено 480 змивів з предметів навколишнього середовища , з них виявлено 14 з яйцями гостриків.
Що треба знати про гельмінти.
Самка аскарид в тонкому кишківнику людини відкладає понад 200 000 яєць за добу, період кладки яєць від 4 до 8 місяців, а тривалість життя аскариди сягає 12 – 15 місяців. З калом яйця потрапляють у грунт, в якому можуть зберігатися до 7 – 10 років. Розвиток яйця в грунті відбувається за 20 – 30 діб. Інфікування людини стається переважно у весняно – літньо – осінній періоди, коли зростає стикання людини із грунтом при проведенні сільсько – господарських робіт, відпочинку. Сприяє розповсюдженню аскаридозу вживання овочів, ягід, фруктів, немитої городини, із грунту, який забруднений фекаліями з яйцямі аскарид.
Звільняючись із яйця в просвіті кишок людини, личинка проникає в кров’яне русло, заноситься в легені і піднимається дихальними шляхами догори : бронхіоли, бронхі, трахею, ротову порожнину і зі слиною проковтується. Тривалість цієї міграційної фази – 14 – 15 днів. Для цієї фази характерний легеневий синдром: кашель із виділенням харкотиння, задишка, біль за грудиною, ціаноз. Інколи спостерігаються астматичні напади, прослуховуються сухі та вологі хрипи.
При кишковій фазі спостерігається втрата апетиту, нудота, болі в животі, біль голови, неспокійний сон, зниження уваги, працездатності. Аскариди можуть бути основною причиною непрохідності кишок. Іноді аскариди заповзають в жовчний міхур, стравохід, трахею, що може викликати смерть.
Другий по чисельності гельмінтоз, який уражає населення нашого району – це ентеробіоз, збудником якого є гострик. Самка до 10 мм, самець 4 -5 мм. Резервуаром і єдиним джерелом інвазії є хвора на ентеробіоз людина. Заразитися можна через забруднені яйцями руки, натільну білизну, постіль, предмети спільного і особистого користування. Яйця гостриків можуть підніматися в повітря із пилом, а потім заноситися під час вдихання у ротову порожнину і проковтуватися. Ентеробіоз може передаватися від людини до людини безпосередньо контактним шляхом. Із яєць розвиваються статевозрілі самки і самці. Гельмінти фіксуються до стінки кишки. Самці запліднюють самок і гинуть, а самки, наповнені яйцями ( 5 тис. – 15 тис. кожна ), спускаються до сигмовидної і прямої кишки. Частіше вночі, коли підвищується вологість тіла, гострики виповзають із анального отвору і на шкірі перианальних складок відкладають яйця. При відкладанні яєць тіло самки рухається зигзагоподібно. Свербіж зумовлений секретом, що виділяє гельмінт під час яйцекладки, і рухом статевозрілої форми.
Людина ( часто дитина ) роздряпує свербячі місця, при цьому розносить яйця на руки, піднігтьові простори, тіло, простирадла. Яйця потрапляють на підлогу, на дитячі іграшки, посуд. Протягом 4 – 6 годин в яйці розвивається рухома личинка і воно стає заразним. Термін життя гострика в оганізмі людини триває 4 тижні. Перші прояви хвороби виникають через 10 – 15 днів після зараження і проявляються стійким свербежем перианальної ділянки. Діти погано сплять, погіршується апетит, виникає безсоння, неврастенія, нічне нетримання сечі. У жінок і дівчат може виникати вульвовагініт. Інколи спостерігаються болі в животі, нудота, блювота, рідкий стілець. Як ускладнення можливий апендицит, піодерматит.
Основні профілактичні заходи при аскаридозі спрямовуються на попередження фекального забруднення оточуючого середовища, особливо грунту городів, ягідників, а при ентеробіозі - на дотримання правил особистої гігієни, своєчасного і ретельного прибирання житла.
Тому, батькам при появі симптомів чи скарг, необхідно обстежити дітей на наявність яєць глистів. Таку послугу надають в мікробіологічній лабораторії Богородчанського відділу ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ». Ціна одного обстеження становить 100 гр.88 коп.
Лікар- паразитолог
мікробіологічної лабораторії В.Федорів
16 травня 2022 р.
ЗГУБНИЙ ВПЛИВ ФОРМАЛЬДЕГІДУ НА ЛЮДСЬКИЙ ОРГАНІЗМ

-
Формальдегід (синоніми: формальдегід, мурашиний альдегід, метилальдегід; хімічна формула CH2O) – це безбарвний газ з різким запахом, добре розчинний у воді. Одержують цю речовину у промислових масштабах шляхом окислення метанолу.
-
Досить давно відомі бактерицидні властивості цієї хімічної сполуки – всім знайомий формалін, що застосовується в анатомії для консервації тканин і органів, є звичайним 40% -м водним розчином мурашиного альдегіду. Дубильні властивості зробили його незамінним компонентом для засобів шкіряної і деревообробної промисловості. Крім того, він використовується при виробництві різних косметичних засобів, а також в харчовій промисловості (як добавка під кодом Е240).
-
Випаровування формальдегіду відбувається з побутових матеріалів:
-
ДСП (з якого робиться велика кількість меблів)
-
фанера, МДФ, OSB (використовувані для утеплення будинку)
-
ламінат та інші покриття для підлоги, плінтуса, двері з МДФ
-
Таким чином, в повсякденному житті його можна зустріти повсюди. Навіть такі нешкідливі, здавалося б, на перший погляд речі, як диван, ліжко, стіл, стільці і підлога – можуть служити джерелами виділення формальдегіду в помешканні (будинку). Необхідно відзначити, що дерев’яні меблі не містить формальдегід, але й коштують вони значно дорожче, ніж виготовлені з МДФ і ДСП.
-
В середньому формальдегід вивітрюється з меблів і підлогових покриттів приблизно 3 – 5 років.
-
У разі м’яких меблів його виділення може відбуватися навіть після 10 років експлуатації.
-
Вченими-токсикологами доведено, що формальдегід шкідливий для здоров’я людей. Велику небезпеку становлять пари формальдегіду. Адже хронічне отруєння ними викликає такі симптоми:
-
алергію, постійний кашель, подразнення очей, носа, горла і шкіри, напади астми;
-
порушення сну, психічне збудження, тремтіння, схуднення;
-
головні болі, розлад зору і координації;
-
хронічну втому, сонливість, млявість, загальмованість;
-
розлад потовиділення, і регуляції температури тіла.
-
Перші ознаки гострого отруєння формальдегідом: сльозотеча, різь в очах, нежить, кашель, задуха, головний біль, порушення координації рухів, судоми. При вдиханні його парів можливе виникнення алергічних реакцій шкіри (аж до екземи), у жінок порушується менструальний цикл.
-
Як правило, наслідки отруєння формальдегідом проходять самі при усуненні його джерела і не вимагають допомоги лікаря. Але, при вдиханні його у високих концентраціях розвивається гострий кон’юнктивіт, риніт, бронхіт, набряк в області легень і гортані. Смерть може наступити при концентрації цього газу в атмосфері, що дорівнює 20 мг / м3, протягом 30 хвилин.
-
Те, що формальдегід канцероген для людини (речовина, що здатна викликати рак) не було доведено на всі 100%. Але в деяких дослідах на тваринах було показано, що він підвищує ризик розвитку раку носоглотки, а також може призвести до виникнення лейкозу.
-
Тому, він внесений до списку потенційно канцерогенних сполук в розділі «ймовірні канцерогени для людини».
-
У будь-якому випадку вплив формальдегіду на людину вкрай негативний!
-
Перша ознака перевищення норми вмісту парів формальдегіду в повітрі – характерний різкий запах. Він може бути Вам знайомий, як особливий “лікарняний” або “аптечний” аромат. У багатьох він асоціюється з новими меблями – але насправді так пахнуть пари формальдегіду. Його запах відчувається вже при концентрації в 25 разів менше допустимої за санітарними нормами. До речі, ГДК (гранично допустима концентрація) формальдегіду в повітрі становить 0,5 мг / м³, при цьому добова ГДК – в п’ять разів менше – 0,01 мг / м³.
-
Так, що при покупці нових меблів (ламінату, виробів з фанери, оздоблювальних матеріалів з OSB, МДФ, ДСП і т.д.) наявність запаху цілком обгрунтовано. Набагато гірше, якщо він не зник за кілька днів – ось тут пора задуматися! А вже якщо одночасно з цим у вас почався занепад сил, депресія – майже напевно формальдегід продовжує випаровуватися з предметів інтер’єру (точніше, зі смоли, якою склеєна деревна стружка), а Ви продовжуєте його вдихати. Тому, убезпечити себе потрібно заздалегідь!
-
По-перше, бажано купувати продукцію зроблену з цільного дерева.
-
По-друге, не слід ставити предмети з ДСП і МДФ поблизу джерел тепла – біля батарей опалення, під прямі сонячні промені і т.п.
-
Перед тим, як заносити в квартиру меблі, ламінат, фанеру та інші оздоблювальні матеріали, дайте їм «вивітритися» на вулиці.
-
Крім того, корисно звичайнісіньке провітрювання приміщення. Ще краще – поставити очищувач повітря, це допоможе частково нейтралізувати формальдегід.
-
Не слід також забувати, що зелені рослини в будинку не тільки створюють затишок, але і очищають повітря.
-
Провести заміри наявності формальдегіду (за Вашим зверненням) в повітрі приміщення можуть спеціалісти Богородчанського відділу ДУ «Івано – Франківський обласний центр контролю та профілактики хвороб МОЗ України» (контактний телефон 2-17-30), вартість одного дослідження 118,36 грн.
Біолог санітарно-гігієнічної
лабораторії Богородчанського
відділу ДУ « ІФОЦКПХ МОЗ» Галина ВАСИЛИК
13 травня 2022 р.
НЕГАТИВНИЙ ВПЛИВ ШУМУ НА ЗДОРОВ'Я ЛЮДИНИ
Протягом робочого дня на працівників можуть впливати різні чинники, серед них, зокрема і шкідливі виробничі фактори. Захистити від них працівників і створити безпечні та нешкідливі умови праці на підприємстві - обов’язки роботодавця.
Шкідливі виробничі фактори - це фактори середовища і трудового процесу, що можуть спричинити професійну патологію, тимчасове або стійке зниження працездатності, підвищити частоту захворювань, призвести до порушення здоров'я потомства.
Шкідливі та небезпечні фактори виробничого середовища поділяються на види: хімічні, фізичні, та біологічні. Зупинимось на одному із фізичних факторів виробничого середовища - шум
Шум - один із найбільш поширених несприятливих факторів виробничого середовища. Джерелами шуму можуть бути двигуни, насоси, компресори, турбіни, електричні інструменти, верстати, центрифуги, різні медичні устаткування і установки, що мають рухомі деталі, експлуатація транспортних засобів (залізничний транспорт, автотранспорт), використання сільськогосподарської техніки, будівельні роботи тощо.
За часовими характеристиками виробничі шуми бувають: - постійні, рівень звуку яких за 8-годинний робочий день (зміну) змінюється не більше, ніж на 5 дБА; - непостійні, рівень звуку яких за 8-годинний робочий день змінюється більше, ніж на 5дБА.
Нормування виробничого шуму здійснюється відповідно до ДСН 3.3.6.037-99 "Санітарні норми виробничого шуму, ультразвуку" - це порівняння виміряних значень рівнів звукового тиску (дБА) з їх гранично допустимими значеннями.
Виробничий шум здатний впливати на організм працюючого. Короткочасний, навіть одноразовий вплив шуму високої інтенсивності може спричинити розрив барабанної перетинки, що супроводжується почуттям закладеності та різким болем у вухах. Наслідком баротравми нерідко буває повна втрата слуху. У виробничих умовах такі травми спостерігаються надзвичайно рідко, здебільшого під час аварій та вибухів.
Основною ознакою впливу шуму є зниження слуху по типу кохлеарного невриту. Професійне зниження слуху зазвичай буває двостороннім. Стійкі зміни слуху, як правило, розвиваються повільно, нерідко їм передує адаптація до шуму, яка характеризується нестійким зниженням слуху, що виникає безпосередньо після його впливу і зникає після припинення його дії.
Початкові прояви професійної приглухуватості найчастіше зустрічаються у осіб зі стажем роботи в умовах шуму. При високих рівнях шуму слухова чутливість падає вже через 1-2 роки, при середніх - виявляється набагато пізніше, через 5-10 років, тобто зниження слуху відбувається повільно, хвороба розвивається поступово.
У працюючих в умовах шуму основними скаргами є: зниження слуху, головний біль тупого характеру, відчуття важкості і шуму в голові, що виникають до кінця робочої зміни або після роботи, запаморочення при зміні положення тіла, підвищена дратівливість, швидка стомлюваність, зниження працездатності, уваги, підвищена пітливість, порушення ритму сну ( сонливість вдень, тривожний сон у нічний час). Можуть спостерігатися неприємні відчуття в області серця у вигляді поколювань, серцебиття. Відзначається виражена нестійкість пульсу і артеріального тиску, особливо в період перебування в умовах шуму.
Профілактичні методи попередження шкідливої дії шуму на організм людини насамперед повинні бути спрямовані на зниження рівню шуму. Це можливо досягнути поліпшенням конструкції інструментів і обладнання, використання звукопоглинаючих та звукоізолюючих матеріалів. Коли вказані засоби не забезпечують зниження рівня шуму до безпечних меж доцільно використовувати індивідуальні засоби захисту (навушники, шоломи).
Санітарно - гігієнічна лабораторія Богородчанського відділу ДУ "Івано-Франківський ОЦКПХ МОЗ" проводить дослідження рівнів виробничого шуму на підприємствах. Тому, нагадуємо про обов’язок кожного роботодавця забезпечити такі дослідження на своїх підприємствах (шляхом укладання угод).
Пам'ятаймо, цінність результатів будь-якої трудової діяльності не може бути вище цінності здоров'я та життя працівника!
Біолог сан.-гіг. лабораторії
Богородчанського відділу Світлана МАКСИМІВ
12 травня 2022 р.
ДЕНЬ ПАМ'ЯТІ ПОМЕРЛИХ ВІД СНІДУ
Тисячі червоних метеликів – символ пам’яті наслідків епідемії СНІДу, скорботи та надії.
За ініціативою Всесвітньої організації охорони здоров’я кожну третю неділю травня вшановується День пам’яті померлих від СНІДу і це відбувається у всьому світі щорічно, починаючи з 1983 року. Вперше цей день був відзначений в Сан-Франциско, США. На той момент у світі було зареєстровано лише кілька тисяч випадків захворювання на цю страшну хворобу і про неї практично нічого не було відомо. Організаторами проведення акції пам’яті померлих від СНІДу стали люди, яких особисто торкнулася ця трагедія, що пережили біль втрати рідних і друзів.
У 2022 році вшановуємо пам’ять людей, які померли від СНІДу 15 травня та цим хочемо привернути увагу до проблеми ВІЛ/СНІДу.
За даними ЮНЕЙДС (Об'єднана програма Організації Об'єднаних Націй по ВІЛ/СНІД) загальна кількість людей, інфікованих ВІЛ в світі складає понад 35 мільйонів. Кожної години у світі інфікується вірусом імунодефіциту людини (ВІЛ) понад 300 людей. За оцінками фахівців, понад 2 мільйони людей в світі набули ВІЛ-інфекцію в цьому році. Від хвороб зумовлених ВІЛ щодня помирає 5,5 тис. людей. Статистика померлих від СНІДу в світі катастрофічна. Від СНІДу померло людей вже більше, ніж було вбито у Другій світовій війні в цілому.
Сьогодні ВООЗ і ЮНЕЙДС характеризують ситуацію з ВІЛ-інфекції/СНІДу в світі як пандемію.
На жаль, епідемія ВІЛ/СНІДу не оминула і Україну. Розпочавши свій сумний відлік у 1987 році, епідемія ВІЛ/СНІДу забрала тисячі життів наших громадян.
У 2021р в Україні офіційно було зареєстровано 15360 випадків ВІЛ-інфекції, 4151 випадок СНІДу та 1928 випадків смерті, зумовлені СНІДом.
Найвищі показники поширеності ВІЛ-інфекції зареєстровано в Одеській, Дніпропетровській, Миколаївській, Херсонській, Київській, Чернігівській областях та у м. Києві.
Впровадження антиретровірусної терапії, розширення доступу до тестування на ВІЛ та підвищення обізнаності суспільства щодо небезпеки ВІЛ-інфекції, дещо стримали темпи поширення хвороби.
Однак сьогодні Україна продовжує займати одне з лідируючих місць серед країн Європи та Центральної Азії за рівнем поширеності ВІЛ-інфекції серед населення.
Офіційна статистика відображає лише частину реальної кількості людей, які живуть з ВІЛ. Враховуючи перебіг захворювання (хвороба майже не проявляє себе тривалий час), низький рівень знань про ВІЛ-інфекцію, страх пройти обстеження на ВІЛ призводить до того, що багато ВІЛ-позитивних людей живуть не знаючи, що вони інфіковані. Через це ми ризикуємо своїм життям та здоров’ям близьких нам людей.
Значна частина нашого суспільства і досі перебуває під впливом помилкового твердження, що ВІЛ-інфекція – це захворювання маргінальних груп населення, споживачів ін’єкційних наркотиків та представників комерційного сексу. За цю ілюзію, на жаль, вже багато людей заплатили непомірно високу ціну. Більшість вперше виявлених ВІЛ-позитивних осіб – люди зрілого віку 30 – 49 років. На відміну від початку епідемії, шлях інфікування ВІЛ, пов’язаний із ін’єкціями наркотичних речовин, поступився своїм місцем статевому шляху передачі інфекції. Через безвідповідальну поведінку одних людей страждають і ті, хто ніколи не вдавався до ризикованих дій, що могли спричинити інфікування ВІЛ. І це привід замислитися над безпечністю своєї статевої поведінки. Адже саме через цей шлях відбувається залучення до епідемії осіб, які не відносяться до груп ризику щодо інфікування ВІЛ.
Людство ще не винайшло ні вакцин від ВІЛ, ні ліків, що можуть вилікувати раз і назавжди СНІД. Але світові вже відомі рятівні кроки до збереження здоров’я та захисту від ВІЛ-інфекції.
Прагнення до здорового способу життя, визначення своїм життєвим пріоритетом сімейних цінностей та моральності, відмова від ризикованої статевої поведінки і відповідальність за своє здоров’я – це запорука захисту від інфікування ВІЛ.
Отже, у День пам’яті померлих від СНІДу ми згадуємо людей, які пішли з життя через СНІД та ще раз нагадаємо про глобальну небезпеку ВІЛ-інфекції для людей, які живуть. Червоні Метелики – символ пам’яті, легкості душ, які нас покинули, символ переродження та мінливості життя.
Вшануємо пам’ять всіх тих, чиї життя забрала епідемія та будемо пам’ятати, що тільки від нас самих залежить наше майбутнє і майбутнє наших дітей.
Завідувач відділення епіднагляду та
профілактики інфекційних хвороб
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Надія ГЛУШКО
11 травня 2022 р.
ЯК НЕДОПУСТИТИ ЕПІДУСКЛАДНЕНЬ В ГРОМАДСЬКОМУ ХАРЧУВАННІ
Основними причинами виникнення харчових отруєнь та гострих кишкових інфекцій є:
-
недотримання технології приготування страв;
-
порушення умов та термінів зберігання сировини та готових страв;
-
вживання неякісних харчових продуктів, які містять в собі збудник захворювання тощо.
Власникам, керівникам закладів громадського харчування або відповідальним особам потрібно:
- використовувати безпечну питну воду з перевірених вододжерел;
- контролювати проходження медичних оглядів особами, що працюють в об’єкті громадського харчування, відповідно до наказу №280 від23.07.02 р. п.5);
- приготування страв проводити на основі нормативно-технічної і технологічної документації;
- мати супровідні документи та якісні посвідчення на сировину, напівфабрикати та харчові продукти;
- захищати виробничі приміщення, в яких готують їжу та зберігають харчові продукти, а також обідні зали, де знаходяться готові страви, від мух та інших комах;
- окремо готувати і зберігати сирі та готові до вживання харчові продукти (сире м'ясо, птицю, рибу, овочі, фрукти, молочні продукти). Встановити достатню кількість холодильного обладнання;
- забезпечити належний температурний режим обробки продуктів (м'яса, птиці, яєць і риби);
- мити та обдавати окропом фрукти і овочі, особливо при споживанні їх у сирому вигляді;
- не використовувати харчові продукти, кондитерські вироби (печиво з кремом, торти), готові страви та напої власного виробництва, виготовлені за межами закладів громадського харчування і доставлені замовниками урочистих подій;
- попереджувати замовників про ризик споживання залишків готових страв після завершення урочистих заходів;
- забезпечити умови для дотримання особистої гігієни як персоналу так і відвідувачів.
Для забезпечення санепідблагополуччя об’єкту важливим є - достатня площа і набір виробничих приміщень (цехів), дотримання поточності технологічного процесу приготування готових страв.
Щоб уникнути гострих кишкових інфекцій дотримуйтесь простих правил особистої гігієни: ретельно мийте руки з милом перед вживанням їжі, після повернення з вулиці та після кожного відвідування туалету.
Нагадуємо, що керівники закладів громадського харчування несуть відповідальність за дотримання вимог санітарних правил та за виникнення харчових отруєнь чи гострих кишкових інфекцій, пов’язаних із харчуванням у закладі ГХ (порушення санітарних норм тягне за собою адміністративну відповідальність - ст..42 КУпАП, кримінальну відповідальність - ст. 325 КК України, цивільну відповідальність - ст. ст. 1166, 1167 ЦК України).
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ» Орест ГЛУШКО
10 травня 2022 р.
ВИПАДОК СКАЗУ
Богородчанський відділ інформує щодо випадку сказу собаки в с. Підлісся Загвіздянської ОТГ:
Встановлено, що 04.05.2022 р. до Лисецької ДЛВМ звернувся житель с. Загвіздя з приводу загибелі власного собаки. Повідомив, що напередодні собака здійснив неспровокований покус двом членам сім´ї. Собаку доставили в Івано-Франківську регіональну лабораторію ветеринарної медицини з метою дослідження на сказ. Результат отримано позитивний. Спільно зі спеціалістами ветмедицини проведено епідрозслідування даного випадку. Потерпілі від покусу отримують антирабічне лікування згідно схеми. Вимушено вакциновано ще 1 собаку в господарсті, дезінфіковано місце загибелі собаки.
Село Підлісся вважається неблагополучним, а сс. Загвіздя, Старий Лисець та Посіч загрозливими щодо сказу.
Жителям вищевказаних населених пунктів потрібно мати насторогу щодо сказу: вчасно звертатись за медичною допомогою у випадку покусів тваринами, регулярно вакцинувати тварин з власного господарства, проводити дератизацію в підсобних господарствах від гризунів.
Тільки комплексні попереджувальні заходи є запорукою ефективної боротьби проти сказу.
Лікар- епідеміолог
Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ» Світлана ГАВРИЛКО
21 квітня 2022 р.
ЯКЩО РОЗБИВСЯ РТУТНИЙ ТЕРМОМЕТР?
Не піддавайтесь паніці, але знайте: ртуть - речовина 1-го класу небезпеки, особливо шкідливі її випари. У стандартному градуснику міститься до 5 г ртуті. Якщо термометр розбився в житловій кімнаті площею 12-18 кв.м., концентрація випарів ртуті через кілька годин перевищує гранично допустимі концентрації в 50-100 разів.
Перші ознаки отруєння ртуттю: головний біль, слабкість, апатія, запаморочення, починають тремтіти пальці рук, тремтять повіки і губи, з'являється металевий присмак у роті, набряклість та кровоточивість ясен, змінюється колір сечі, починається нудота і блювання, діарея, сльозяться очі. Отже, якщо ви розбили термометр місяць-два тому і належним чином не прибрали приміщення, при виникненні таких симптомів негайно звертайтесь до лікаря!
Щоб попередити отруєння небезпечною речовиною, вжийте заходів для прибирання ртуті:
- виведіть з приміщення людей, в першу чергу дітей. Обмежте доступ посторонніх осіб в приміщення (закрийте двері), зніміть взуття при виході із забрудненого приміщення, щоб не розносити ртуть по суміжних кімнатах;
- вимкніть всі нагрівальні прилади (чим нижча температура, тим повільніше випаровується ртуть);
- для захисту органів дихання одягніть вологу марлеву пов’язку. Захистивши руки гумовими рукавичками, обережно зметіть щіточкою дрібні кульки на лист паперу і помістіть у скляну банку з розчином (2 г перманганату калію на 1 л води) або з водою. Щоб зібрати всю ртуть, яка потрапила в щілини меблів чи підлоги, скористайтеся підручними засобами: медична груша з тонким наконечником, шприц, скотч;
- провітріть приміщення після того, як зібрана ртуть ( не створюйте протяг, він може рознести ртуть, яка осяде на всіх предметах і одязі);
- ні в якому разі не збирайте ртуть пилососом і не викидайте в контейнер з сміттям або каналізацію.
Тепер, аби знешкодити всі, аж до найменшої частинки ртуті, потрібно здійснити хімічне очищення. Для цього використовуємо перманганат калію (марганцівку) та мильно-содовий розчин. Готуємо 0,2% водний розчин марганцівки (2 г на літру води) і ним за допомогою щітки обробляємо забруднену поверхню. Через 1 годину - мильно-содовим розчином (40 г мила +50 г соди на 1 літру води ). Промийте марганцівкою і мильно-содовим розчином рукавички та взуття.
Зібравши всі відходи від термометра в герметичну тару, стійку до механічного, хімічного та термічного впливу, повідомте про це в районний відділ управління ДСНС України в області (тел.. 101).
За кваліфікованою допомогою щодо демеркуризації (видалення ртуті, очищення забрудненої площі) також потрібно звертатись до районного відділу управління ДСНС України в області.
Провести заміри наявності ртуті в повітрі приміщення можуть спеціалісти Богородчанського відділу ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ України» (тел..2-17-30). При виявленні ртуті в повітрі – заміри знову проводяться через 7 днів після повторної демеркуризації.
Лікар з загальної гігієни
Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ » Орест ГЛУШКО
19 квітня 2022 р.
ВІРУСНИЙ ГЕПАТИТ А - ТИПОВА ГОСТРА КИШКОВА ІНФЕКЦІЯ
Хвороба тісно пов'язана з поганою санітарією і відсутністю навичок особистої гігієни. Вірусний гепатит А може призводити до значних економічних та соціальних наслідків в громадах. На відновлення здоров'я людей для повернення на роботу, до школи і до повсякденного життя можуть йти тижні і місяці.
Інкубаційний період ВГА (з моменту інфікування до появи перших клінічних проявів) зазвичай триває 14–28 днів. Джерелом інфекції є хвора людина, переважно в початковому періоді захворювання.
Найбільшу епідеміологічну небезпеку становлять хворі з субклінічною і безжовтяничною формами хвороби. РНК-місний вірус гепатиту А (ВГА) - (HAV) можна виявити у фекаліях хворого наприкінці інкубації і в наступні 10-12 днів. Вірус при кімнатній температурі в сухому середовищі зберігається протягом тижня, у воді — від 3 до 10 місяців, у випорожненнях — до 30 діб, гине через 5 хв кип’ятіння.
Механізм зараження - фекально-оральний, реалізується водним (основний), харчовим і контактно-побутовим шляхами, можливе також зараження під час сексуального контакту та через інфіковані голки (в основному, у наркоманів). Існує ймовірність епідемії внаслідок вживання інфікованих продуктів та води.
Найбільш розповсюджені симптоми ВГА: виражена загальна слабкість та підвищена втомлюваність; підвищення температури тіла; втрата апетиту; діарея; блювота; важкість у правому підребер’ї; потемніння сечі (до кольору пива); жовтяниця (пожовтіння склер та шкіри) — буває у 70% дорослих людей. Сприйнятливість до ВГА висока. Найчастіше хворіють діти віком від 5 до 14 років і молоді люди до 30 років. До груп підвищеного ризику відносяться організовані колективи (будинки-інтернати, школи, військові частини тощо).
При вірусному гепатиті А чітко виявляють сезонність і періодичні підйоми захворюваності через кожні 8-12 років і більше (для кожного регіону різні). Після перенесеної хвороби залишається стійкий, можливо довічний, імунітет. При безсимптомних формах формується менш напружений імунітет, ніж при клінічно виражених.
Основними профілактичними заходами, які спрямовані на запобігання поширення захворювання вірусним гепатитом А, є покращення комунального благоустрою міст та сіл, забезпечення населення доброякісною питною водою, дотримання правил особистої гігієни при приготуванні страв, якісне миття фруктів та овочів.
Для запобігання розповсюдження захворювання важливе раннє виявлення та ізоляція (госпіталізація) хворого, проведення заключної дезінфекції в осередку вірусного гепатиту А. Осіб, які спілкувались з хворим, слід обстежити на наявність в організмі збудника інфекції, за ними встановлюють медичний нагляд впродовж 35 днів.
Надійним захистом від гепатиту А є вакцинація. Щеплення можуть проводитись за станом здоров’я (пацієнтам з високим ризиком виникнення та тяжким перебігом інфекції) та як рекомендовані щеплення (певним групам населення). Придбання вакцини не забезпечується за кошти Державного бюджету.
Вакцини проти гепатиту А вводять особам старше 12 місяців за 2-дозною схемою внутрішньом’язово з інтервалом 6–18 міс (залежно від рекомендацій виробника). Тривалість захисту після щеплення тривалий (5-8 років). Особам, які перехворіли на ВГА, вакцинацію проти ВГА в подальшому не проводять.
При підозрі на захворювання не займайтеся самолікуванням. Тільки лікар може діагностувати вірусний гепатит A і надати рекомендації щодо режиму та лікування.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Надія ГЛУШКО
15 квітня 2022 р.
ХВОРОБА ЛАЙМА ТА ЇЇ НЕБЕЗПЕКА
Лайм-бореліоз або хвороба Лайма - це мультисистемне захворювання з ураженням шкіри, серця, нервової системи, суглобів, що схильне до тривалого перебігу. Характеризується переважним ураженням шкіри у вигляді мігруючої еритеми. Висип є чіткою ознакою хвороби Лайма. Інші симптоми включають гарячку, кон'юнктивіт, головний біль, м'язові і суглобові проблеми. Своєчасно розпочате лікування захворювання запобігає хронічному перебігу.
Невчасно розпізнане та неліковане захворювання дозволяє збуднику поширитись в організмі. Може вражатись нервова система (гострий нейробореліоз) і розвинутися, наприклад, параліч лицевого нерва. Крім того, відбуваються сенсорні порушення. Зустрічаються рідше менінгіт або енцефаліт з гарячкою та болем в шиї. Також може постраждати серце - часто проявляється у вигляді серцевої аритмії, міокардиту, перикардиту.
Офіційна реєстрація захворювання в Україні ведеться з 2000 року. Природні осередки в Європі, в тому числі в Україні, спостерігаються в лісових ландшафтах. З інфікованим кліщем можна зустрітись і в парку, і на дачі. Найбільше випадків Лайм-бореліозу реєструється в Західній Україні.
Протягом 2019-2021 рр. хвороба Лайма реєструвалась в таких населених пунктах колишнього Тисменицького району-сс. Підпечари, Клубівці, Липівка, Колодіївка, Чорнолізці, Павлівка, Загвіздя, Довге, смт. Єзупіль. У 2020 р. був зареєстрований випадок бореліозу у дитини.
Джерелом Лайм-бореліозу для людини є кліщі. Відомо, що кліщі добре переносять низькі температури і можуть голодувати кілька років.
Сезон активності кліщів в області триває з ранньої весни і до листопада, але впродовж року є два найбільші піки активності – у квітні-травні та серпні-вересні. Зараз триває весняний пік активності, тож треба бути обережними, знати, як від них вберегтися і що робити, якщо вони все-таки присмокталися до тіла.
Зрозуміло, що кліща необхідно знімати з тіла якомога швидше. Із збільшенням тривалості присмоктування кліща, ймовірність зараження збільшується. Через 2-3 дні у місці присмоктування з’являються припухлість, свербіж, почервоніння, а сам кліщ збільшується у розмірах за рахунок випитої крові. Тривалість інкубаційного (прихованого) періоду під час Лайм-бореліозу становить від однієї до 60 діб, найчастіше – 14 діб.
У медичному закладі можна видалити кліща, спеціалісти оброблять місце укусу і нададуть рекомендації щодо подальшого спостереження.
Коли звернутися до лікаря немає можливості, паразита слід видалити самостійно: розхитати кліща пальцями, обгорнутими марлевою серветкою, пінцетом чи петлею з нитки, яку слід закріпити між хоботком кліща та шкірою людини, і повільно видаляйте разом із хоботком. Після видалення кліща місце присмоктування слід змастити розчином йоду, спиртом, горілкою або одеколоном. Якщо хоботок залишився у ранці, його видаляють стерильною голкою. Після видалення кліща слід ретельно помити руки з милом.
Видаленого кліща не викидати, необхідно помістити на кусок вологої марлі у флакон, невелику банку, інший чистий скляний щільно закритий посуд і віднести для лабораторного дослідження. В Державній установі «Івано-Франківський ОЦКПХ МОЗ», м. Івано-Франківськ, вул. Шевченка, 4 проводять дослідження кліщів, знятих з людей, на наявність збудника бореліозу.
Засоби особистого захисту від кліщів прості й доступні кожній людині, яка дбає про своє здоров´я:
-при відвідуванні місць, де можуть бути кліщі, рекомендується одягатися в світлий однотонний, з довгими рукавами, щільно прилягаючий до тіла одяг, щоб було легше помітити кліщів, які повзають; голову слід покривати головним убором;
-само- та взаємоогляди необхідно проводити під час прогулянки через кожні 2 години та ще раз вдома, особливо ретельно потрібно обстежувати ділянки тіла, покриті волоссям;
-місце для відпочинку, нічного сну на природі необхідно звільнити від сухої трави, гілок, хмизу в радіусі 20-25 м;
-вдома треба одразу змінити одяг, білизну, ретельно їх оглянути, випрати та випрасувати; не можна залишати цей одяг біля ліжка чи спати в ньому; витрушування одягу не позбавляє від кліщів;
-можливе використання для захисту від кліщів при виході на природу ефективних репелентів, тобто речовин, які їх відлякують.
У зв'язку з відсутністю заходів специфічної профілактики, особливе значення має виявлення хворих за ранніми клінічними ознаками та обов'язкова антибіотикотерапія за раціональною схемою, що дозволяє уникати важких пізніх ускладнень.
Лікар- епідеміолог Богородчанського відділу
ДУ « Івано-Франківський ОЦКПХ МОЗ»
Світлана ГАВРИЛКО
11 квітня 2022 р.
ОБЕРЕЖНО, ДИФТЕРІЯ!

Дифтерія — інфекція, збудником якої є бактерія Corynebacterium diphtheriae, яка виділяє токсини. Проникає в організм переважно через ніс і ротоглотку, де викликає запалення і набряк слизових оболонок з подальшим утворенням нальоту — дифтерійних плівок. Захворювання є небезпечним через можливі ускладнення, включаючи задуху. До повсюдної вакцинації дана інфекція була однією з найпоширеніших причин дитячої смертності. Вакцинація – надійний захист від дифтерії.
Як відбувається зараження дифтерією
При потраплянні в зовнішнє середовище дифтерійна паличка довго зберігає життєздатність. Збудник відноситься до дуже стійких бактерій, виживає у зовнішньому середовищі, в тому числі на предметах побуту і різних поверхнях, де мікроорганізми можуть існувати до 2 тижнів. Найчастіше інфікування відбувається при контакті з хворою людиною або носієм. Передача збудника дифтерії відбувається повітряно-крапельним шляхом. Також можливе зараження контактно-побутовим шляхом. Ризик однаковий для всіх вікових категорій, але підвищується в міру ослаблення набутого імунітету.
Форми дифтерії і симптоми захворювання
Характерні ознаки інфекції залежать від місця проникнення бактерій в організм, а також від форми захворювання, яке може бути локалізованим або поширеним. У 95% випадків фіксують дифтерію ротоглотки, коли хвороба вражає мигдалини і слизову оболонку рота. До локалізованих форм відноситься дифтерія гортані — зустрічається в 1,3% випадків і провокує розвиток крупу з можливою задухою. Рідко зустрічається вид інфекції, що вражає очі, ніс, статеві органи (не більше 0,5% випадків), а також шкіру. Крім того, дифтерія може мати поширену форму і виходити за межі гортані, зачіпаючи одночасно кілька органів.
Хворобі передує інкубаційний період, який триває від 2 до 14 днів. У цей проміжок часу ознаки інфекції відсутні або спостерігається легке загальне нездужання. Розвиток захворювання може бути стрімким, що вимагає негайного введення протидифтерійної сироватки (ПДС) і лікування в умовах стаціонару.
Симптоми дифтерії:
-
виражена слабкість, сонливість;
-
біль в м'язах;
-
помітна блідість шкіри;
-
підвищення температури тіла до 40 ° С;
-
хворобливість в області шиї;
-
утруднене ковтання через біль у горлі;
-
набряк і почервоніння слизової глотки;
-
утруднене носове дихання, сукровичні виділення (при дифтерії носа);
-
поява на піднебінні, мигдалинах, в області гортані брудно-білих плівок, щільно з'єднаних з тканинами;
-
сухий кашель, зміна голосу, наростаюча задишка;
-
збільшення лімфатичних вузлів, набряк шиї.
При важкій формі інфекційного захворювання спостерігаються великі щільні нальоти, що покривають слизові, гіпертермія, судоми, наростаюча дихальна недостатність. Без введення протидифтерійної сироватки в 50% випадків настає летальний результат.
Діагностика дифтерії
При захворюванні, що протікає в легкій формі, слід виключити ангіну і ларингіт, які мають схожі симптоми. Відмінні риси дифтерії — плівка має чіткі межі і може покривати як всю мигдалину, так і її частину, а також піднебіння. Дифтерійні плівки важко видаляються, а в разі пошкодження — викликають кровоточивість слизових оболонок. Спостерігається солодкувато-нудотний запах з рота. Ковтання дуже болюче, при ураженні гортані у хворого раптово з'являється гавкаючий кашель з наростаючою задишкою. Для підтвердження діагнозу необхідно лабораторне дослідження мазка, взятого з мигдалин, із зіву або порожнини носа.
Лікування та профілактика дифтерії
Усі хворі на дифтерію, незалежно від ступеня тяжкості, підлягають обов’язковій госпіталізації до інфекційного стаціонару. Головним у лікуванні всіх форм дифтерії (крім бактеріоносійства) є введення антитоксичної протидифтерійної сироватки (ПДС), яка пригнічує дифтерійний токсин у крові.
Попередити розвиток небезпечних ускладнень можна завдяки отриманим профілактичним щепленням проти дифтерії, відповідно до Національного календаря щеплень, Щоб запобігти розповсюдженню хвороби, потрібні раннє виявлення хворого, його ізоляція та лікування, а також виявлення та санація бактеріоносіїв.
Метою щеплення є створення антитоксичного імунітету проти дифтерії (правця), наявність якого практично ліквідує небезпеку розвитку важких форм дифтерії та допомагає зменшити захворюваність.
Вакцинація дітей АКДП-вакциною здійснюється тричі у 2, 4, 6 місяців, у 18 місяців проводиться ревакцинація.
Наступні ревакцинації проти дифтерії та правця у 6 років проводять анатоксином дифтерійно-правцевим (АДП), у 16 років – анатоксином дифтерійно-правцевим зі зменшеним вмістом антигену (АДП-М). Ревакцинація АДП-м у дорослому віці необхідна кожні 10 років.
Захворюваність на дифтерію в Україні
Впродовж 2010-19 р.р. в Україні щорічно реєстрували поодинокі випадки дифтерії. Загалом зареєстровано 77 хворих на дифтерію, з них 14 дітей та 63 дорослих. Летальних випадків не зафіксовано. Не виявлено хворих на дифтерію у 2017 р., 2020-21 р.р.
На початку квітня у Тернопільській області на Чортківщині підтверджено випадок дифтерії у 29-річної жінки, яка приїхала зі сходу України. Виявлено понад 70 людей, які контактували з інфікованою, вони проходять антибіотикотерапію і перебувають під медичним наглядом. В інфекційному осередку проведені дезінфекційні заходи і виконуються щеплення проти дифтерії.
В період з 2015 року по 2021рік на території колишніх Богородчанського та Тисменицького районів випадків захворювання на дифтерію не було зареєстровано.
Згідно досліджень фахівців, для повноцінного захисту населення від вакцинокерованих хвороб потрібно, щоб 95% населення мали щеплення (так званий популяційний імунітет). В Україні, в окремих територіальних громадах, на жаль, цих показників не досягнуто. Тому ми постійно стоїмо на порозі епідемій чи спалахів.
Завідувач мікробіологічної лабораторії
Богородчанського відділу ДУ « Івано-Франківський ОЦКПХ МОЗ»
Лілія ЛАПКО
7 квітня 2022 р.
ЧИСТА ВОДА – ЗАПОРУКА ЗДОРОВ'Я
В умовах російської агресії проти України частина населення позбавлена доступу до чистої питної води.
Через активні бойові дії в низці регіонів перебиті водогони, відсутні реагенти для очищення водопровідної води, а також немає можливості завезти бутильовану питну воду.
У таких умовах люди змушені користуватися потенційно небезпечною водою з системи централізованого водопостачання, брати воду з колодязів, придомових свердловин, річок тощо. Невідомо, чи ця вода достатньо чиста та придатна для споживання й приготування їжі. Тому важливо її очистити самостійно в домашніх умовах.
Перед очищенням воду варто оцінити за кольором та запахом. Для цього потрібно набрати половину або ⅓ об'єму пляшки та інтенсивно її потрусити. Якщо на поверхні є піна, то така вода не придатна для споживання. Після цього потрібно оцінити воду за запахом. За наявності хімічного, бензинового, трупного або іншого неприємного/підозрілого запаху воду заборонено використовувати для пиття. Також вода не повинна бути забарвленою: подивіться на воду в білому посуді або в прозорому посуді на білому фоні.
Далі можна приступати до її знезараження.
Кип’ятіння. Це найнадійніший спосіб знезараження води в умовах виживання. Варто кип'ятити воду протягом мінімум 10 хвилин, після чого дати їй відстоятися та обережно злити, не збовтавши осад, який зібрався на дні. Чим довше ви кип’ятите воду, тим більше патогенів буде знищено. Зберігайте кип’ячену воду в закритій тарі. За можливості, відстояну кип’ячену воду варто додатково очистити за допомогою побутового фільтра для води.
Якщо немає можливості термічно знезаразити воду, можна це зробити хімічними речовинами.
Таблетки з активним хлором. Випускаються спеціальні препарати з вмістом активного хлору у вигляді таблеток (до прикладу: Жавель-Клейд, Акватабс, Хлорактив, Бланідас). Кілька пігулок та 30-60 хвилин очікування, поки вони розчиняться у воді, — і можете споживати. Такі таблетки мають антибактеріальні властивості та мають великий термін придатності. Проте слід уважно вивчити інструкцію, на який об’єм води такий засіб розраховано.
Йод. Якщо спеціальних таблеток з хлором немає, то можна використати інші речовини, наприклад, спиртовий розчин йоду. Використовуйте цей метод у крайніх випадках! На літр води достатньо 3-4 крапель. Перш ніж пити, почекайте півгодини-годину. Така вода буде мати характерний смак, але так ви уникнете зневоднення. Особам з ураженою щитоподібною залозою краще утриматись від споживання надмірних доз йоду. І знов, якщо є можливість, після знезараження йодом слід профільтрувати воду через побутовий фільтр.
Активоване вугілля. Цей метод дозволяє прибрати неприємний запах води та незначні домішки і шкідливі речовини. На літр води потрібно 5 таблеток, які краще подрібнити (для збільшення активної площі). Подрібнене вугілля потрібно загорнути в марлю або іншу тканину, щоб пил від нього не потрапив у чисту воду. Знезараження води у такий спосіб триває щонайменше 8 годин.
Ці прості та доступні способи знезараження води допоможуть зберегти наше здоров’я.
Принагідно хочу нагадати, що якість питної води може змінюватись і в наших криницях (на територіях, де немає бойових дій). Тому вживати сиру воду можна тільки при абсолютній впевненості в її безпеці. А гарантією є добрий санітарний стан джерела водопостачання та результати лабораторних досліджень питної води.
Нагадуємо, що не рідше, ніж один раз на рік необхідно проводити профілактичну очистку криниці, у разі погіршення якості води – дезінфекцію криниці (відкачати воду, видалити намул, сміття). Після відкачування води стінки колодязя, вміру можливості, обробляють 5% розчином хлорного вапна. Коли криниця наповниться до попереднього рівня, бажано влити освітлений розчин хлорного вапна (10 літрів на 1м³ води) чи інший дезсередник, перемішати воду жердиною і закрити кришкою на 6-8 годин. Опісля рекомендується провести лабораторне дослідження води.
Повідомляємо, що спеціалісти Богородчанського відділу проводять постійний моніторинг якості питної води джерел водопостачання, як централізованих, так і децентралізованих. Впевнено можемо сказати, що вода ценнтралізованого водопостачання найкращої якості, дещо гірша якість води індивідуальних криниць.
Тому рекомендуємо при помітних змінах якості води, яку ви споживаєте, досліджувати воду в лабораторіях відділу.
Ці прості і водночас ефективні заходи допоможуть зберегти чистоту криниць, якість води в них та відмінний стан Вашого здоров’я.
Т.в.о.начальника відділу Лілія КОНЦУР
7 квітня 2022 р.
ЯК УЖИТИСЯ НА ОДНІЙ ТЕРИТОРІЇ ВЕЛИКІЙ КІЛЬКОСТІ ЛЮДЕЙ
Сьогодні багато людей оселилися у своїх друзів, родичів або просто знайомих. Ще більше — у центрах (пунктах) поселення в містах, селищах, де не проходять бойові дії. Велике скупчення людей часто може призводити до конфліктних ситуацій, особливо через те, що ми всі зараз перебуваємо в стресі та можемо переживати втрати.
Як організувати простір так, аби ужитися великій кількості людей на одній території? Ось кілька правил, які ви зможете адаптувати до тих умов, у яких зараз опинилися.
-
Дотримуйтеся розпорядку дня. Організуйте час так, щоби всі снідали, обідали та вечеряли в один час. Виходьте на прогулянки після прийому їжі, якщо це безпечно. Створіть маленькі ритуали, які будуть повторюватися щодня. Це допоможе й біологічному годиннику розуміти, що відбувається, і жителям однієї оселі спланувати день.
-
Визначте зони в оселі. Складіть правила щодо домашнього простору, щоб усі знали, що й де відбувається. Навіть якщо ви живете в однокімнатній квартирі, вам варто спробувати визначити зони «роботи», «відпочинку», «конфіденційності» та «взаємодії».
Коли ми всі перебуваємо в одному помешканні, важливо знайти можливість побути наодинці із собою. Зробіть невелику перерву і зробіть щось для себе — ведіть щоденник або дивіться серіал. -
Допоможіть дітям адаптуватися. Важливо, щоби діти розуміли правила поведінки в оселі. Відповідальність батьків — донести ці правила та переконатися, що діти їх розуміють. Для дітей надзвичайно важливе дотримання режиму дня.
-
Говоріть про речі, які вас турбують. Не замовчуйте події, які відбуваються, особливо при дітях: їм важливо пояснити чому ви виїхали з дому, чому ви вимушені ночувати в незнайомому місці та що насправді відбувається. Проте піклуйтеся про те, щоб обговорення війни не перетворювалося на токсичну розмову.
-
Домовтеся про кодові слова або дії. Наприклад, слово «океан» може означати, що ви зараз хочете побути в тиші та просите залишитися наодинці. Або ж у вас облаштований так званий куточок інтроверта, де за замовчуванням можна посидіти й помовчати.
-
Ставтеся одне до одного з добротою. Незалежно від того, з ким ви ділите простір, будь-які стосунки може покращити доброзичливість. Визнайте, що всі будуть відчувати певне напруження, але намагайтеся зберігати спокій та позитив: берегти психічне здоров’я також дуже важливо.
(З сайту Центру громадського здоров’я)
30 березня 2022 р.
ЯК УБЕРЕГТИСЯ ВІД БОТУЛІЗМУ
Ботулізм – це харчове отруєння, зумовлене споживанням продуктів, в яких міститься ботулотоксин.
Збудник ботулізму дуже поширений в природі і тривалий час може бути присутнім у ґрунті. Джерелами збудника інфекції є теплокровні тварини (найчастіше сільськогосподарські тварини), деякі прісноводні риби, ракоподібні, а також сама людина. З екскрементами паличка ботулізму виділяється в навколишнє середовище і перетворюється в спори. Вони здатні тривалий час зберігатися в ґрунті, воді або мулі. Потрапивши з грунту або води на харчові продукти, наприклад овочі, м'ясо, збудник в умовах відсутності кисню починає активно розмножуватися. Найчастіше розмноження відбувається в консервованих продуктах (так як відсутній кисень), при цьому виділяється ботулотоксин. Це одна з найсильніших в природі отрут. Смертельна доза для людини становить 0,3 мкг.
Ботулотоксин в звичайних умовах навколишнього середовища зберігається до одного року, а в консервованих продуктах - протягом декількох років. Він стійкий у кислому середовищі, витримує великі концентрації кухонної солі.
Потрапляючи в шлуково-кишковий тракт, ботулотоксин всмоктується в кров і розноситься по організму, вражаючи відділи нервової системи. Внутрішніми ферментами токсин не руйнується.
Перші симптоми захворювання найчастіше виникають через 8-24 години після споживання зараженої їжі або значно пізніше (4 доби і більше). Що важче захворювання, то коротший інкубаційний період. Симптоми ботулізму найчастіше з'являються поступово, немає різких підйомів температури, тому виникає ілюзія несерйозності хвороби. У подальшому з'являється порушення зору – одна з найперших ознак ботулізму (хворого турбує "сітка або туман" перед очима, двоїння предметів, важкість читання, що пов'язано з паралічем очних м'язів).
Одночасно виникають спрага, сухість слизових оболонок, розлад ковтання, може змінитися тембр голосу. Хворі скаржаться на відчуття "грудки" у горлі, біль під час ковтання, подразнення в горлі – усі ці симптоми обумовлені ураженням ковтальних м'язів.
Неврологічна симптоматика триває кілька днів і супроводжується загально-токсичним синдромом – хворі скаржаться на сильний головний біль, запаморочення, безсоння, загальну слабкість, підвищення температури тіла. У важких випадках пацієнта турбує відчуття нестачі повітря, тягар в грудній клітці, дихання стає поверхневим. Розвивається дихальна недостатність, що є причиною смерті при ботулізмі.
Важкі форми захворювання характеризуються різким пригніченням функції дихальних м'язів, внаслідок чого за відсутності адекватної терапії смерть зазвичай настає на 2-3-й день хвороби. При виникненні будь-яких із цих симптомів не зволікайте, а терміново зверніться до найближчої лікувальної установи за допомогою. Госпіталізація обов’язкова незалежно від тяжкості хвороби. До приїзду лікаря потрібно промити хворому шлунок, щоб токсин не всмоктався в кров.
Успіх лікування залежить від ранньої діагностики, правильного лікування, у більшості випадків - це введення ботулінічного антитоксину.
Як уберегтися:
- не вживати «бомбажні» консерви, в'ялену рибу та інші продукти невідомого походження (найменше здуття кришки — причина для категоричної відмови від уживання в їжу вмісту даної банки);
- дотримуватись технологічного процесу під час домашньої консервації;
- рибу перед засолом у домашніх умовах необхідно звільнити від нутрощів, ретельно промити зовнішню й внутрішню поверхні;
- в місцях несанкціонованої торгівлі у приватних осіб не купувати і не вживати продукти харчування, виготовлені у домашніх умовах (консерви, в’ялену, копчену, солену рибу та інші);
- навіть консерви, у яких усе гаразд із терміном придатності, виглядом і смаком, можуть бути зараженими: ботулізм не можна визначити за кольором або смаком, мікроорганізм, який спричиняє хворобу, не псує продукти.
На жаль, через війну чимало українців опинилися в умовах, коли доступу до свіжої і якісної їжі немає. Проте закликаємо з обережністю вживати зимову заготівлю та консерви.
Богородчанський відділ ДУ «Івано-Франківський обласний центр контролю та профілактики хвороб МОЗ» рекомендує в пунктах тимчасового розміщення евакуйованого населення (місцях тимчасового перебування осіб) відповідальним особам, кухарям та кухонним працівникам, працівникам складів посилити контроль за термінами зберігання, дотриманням температурного режиму в’ялених або копчених продуктів, м’ясних, рибних, овочевих та грибних консервованих продуктів.
Лікар з загальної гігієни Богородчанського відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Орест ГЛУШКО
24 березня 2022 р.
БУДЬТЕ ОБЕРЕЖНІ: РОТАВІРУС!
Ротавірусна інфекція – це одна з форм гострої кишкової інфекції, збудником якої є ротавірус людини. Збудник хвороби отримав свою назву від латинського слова "rota" - колесо, саме на нього схожий цей вірус, якщо розглядати його під мікроскопом.
Ротавірус дуже стійкий на різних об’єктах довкілля і може зберігати життєздатність від кількох тижнів до кількох місяців, якщо не буде проведено дезінфекцію поверхонь. Ротавіруси втрачають інфекційну активність при кип’ятінні.
Найчастіше хворіють діти віком від 6 місяців до 4-5 років. Вірус вражає не тільки дітей, можуть хворіти й дорослі люди, у них захворювання зазвичай протікає в легкій формі зі стертими симптомами.
Інкубаційний період триває до 5 діб (в середньому – 2-3 доби).
Для ротавірусної інфекції характерний гострий початок — різке підвищення температури, блювання, сильний пронос, випорожнення — яскраво-жовті, водянисто-пінисті. Крім того, у більшості хворих з’являється нежить, почервоніння в горлі, біль при ковтанні. Багаторічні спостереження фахівців свідчать, що найбільші спалахи захворювання виникають під час або перед епідемією грипу, за що ротавірусна інфекція отримала неофіційну назву «кишковий грип». Характерна сезонність грудень-квітень.
Захворювання дуже заразне, відноситься до "хвороб брудних рук". Джерелом ротавірусу є хвора людина. Передача відбувається контактно-побутовим шляхом (при контакті із інфікованими поверхнями чи предметами – іграшки, меблі, одяг, підлога) або при вживанні в їжу інфікованих продуктів харчування.
Щоб запобігти інфікуванню необхідно:
-
уникати великого скупчення людей;
-
дотримуватися правил особистої гігєни – мити руки з милом перед кожним прийомом їжі та після відвідування туалету;
-
прищеплювати дітям навички правил особистої гігієни;
-
дотримуватись правил культури харчування;
-
овочі та фрукти ретельно мити та обдавати кип’ятком перед вживанням.
-
особи, які доглядать за хворим, повинні дотримуватись правил особистої гігієни, миття та знезараження предметів догляду, посуду, поверхонь, підлоги тощо.
Для профілактики ротавірусної інфекції рекомендовано вакцинувати дітей (в приватних кабінетах і за власні кошти) у віці від 6 до 32 тижнів від народження. Вакцина вводиться через рот двічі, з інтервалом не менше ніж місяць.
Симптоми ротавірусної інфекції можуть бути дуже схожі на ознаки інших гострих кишкових інфекцій (сальмонельозу та холери). При появі перших ознак захворювання, особливо у маленьких дітей, слід негайно звернутися до лікаря, щоб встановити правильний діагноз і проводити адекватне лікування.
Завідувач відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ»
Надія ГЛУШКО
23 березня 2022 р.
24 БЕРЕЗНЯ-ВСЕСВІТНІЙ ДЕНЬ БОРОТЬБИ З ТУБЕРКУЛЬОЗОМ
Цей день відмічається світовою спільнотою з 1996 року. Мета таких «днів пам´яті»-вкотре нагадати людям про необхідність самим дбати про збереження власного здоров´я, проінформувати їх про щляхи розповсюдження інфекції та заходи по її запобіганню.
Захворювання на туберкульоз завжди було пов´язане з міграцією населення, скупченістю, нестабільністю в країні, економічними негараздами, бідністю, а контроль над цією хворобою набув додаткової значущості, оскільки Україна намагається інтегруватися в Євросоюз.
Туберкульоз - це інфекційне захворювання людини та тварин, яке викликається бактерією туберкульозу ( паличкою Коха ).
Зараження туберкульозом відбувається повітряним шляхом, можливо харчовим та контактно-побутовим шляхами. Близько однієї третини населення світу інфіковане паличкою туберкульозу але найбільшу вірогідність захворіти має людина, у якої під час «зустрічі» з туберкульозною паличкою знижений, слабкий імунітет.
Основними симптомами захворювання є:
-кашель понад 2 тижні; підвищена температура тіла;
-утруднене дихання; біль у грудях; поганий апетит;
-постійна слабкість; безпричинна втрата ваги;
-підвищена пітливість, особливо вночі; кровохаркання.
При появі вищезгаданих симптомів необхідно звернутись до сімейного лікаря, щоб виключити дане захворювання.
Медичний огляд на туберкульоз - це кілька послідовних кроків, що проводяться лікарем:
-
опитування;
-
фізикальне обстеження (огляд, перкусія, аускультація, вимірювання маси тіла);
-
рентгенівське обстеження;
-
бактеріологічне дослідження мокротиння;
-
обстеження дітей з використання специфічних внутрішньошкірних тестів.
На сьогодні в Україні впроваджена реформа охорони здоров´я, яка передбачає пацієнт-орієнтований підхід до лікування, в тому числі й туберкульозу. За сучасними міжнародними стандартами, ізоляція і лікування в стаціонарі - це в жодному разі не вирішення проблеми туберкульозу. Рішенням є точний діагноз на ранній стадії, своєчасне лікування та амбулаторне спостереження за пацієнтами.
Госпіталізація рекомендована лише для тяжкохворих пацієнтів та бактеріовиділювачів. Доведено, що амбулаторне лікування сприяє швидшому одужанню і зменшує ризик захворіти на мультирезистентну форму, яка дуже важко піддається лікуванню.
Програма медичних гарантій, за якою в Україні працюють всі медичні заклади, спрямована на те, щоб пацієнт з туберкульозом отримав сучасне й ефективне лікування на безкоштовній основі. Після обезбацилення в стаціонарі, пацієнт продовжує амбулаторний курс лікування під контролем сімейного лікаря.
Лікування туберкульозу необхідно розпочати якомога раніше, щоб легше й швидше досягти результату. Найголовніше під час лікування -суворо дотримуватись усіх призначень та рекомендацій лікаря і в жодному випадку не переривати розпочате лікування.
В населених пунктах колишнього Тисменицького району захворіло на туберкульоз органів дихання у 2021 р. 24 особи ( з них на відкриту форму туберкульозу 20), захворіла 1 дитина. По територіальних громадах: Тисменицька ТГ- захворіло 7 осіб, всі бактеріовиділювачі; Загвіздянська ТГ - захворіло 5 осіб, 3 бактеріовиділювачі; Єзупільська ТГ - 2 людини захворіло, 1 з бактеріовиділенням; Лисецька ТГ - захворіло 2 осіб, 1 з бактеріовиділенням (дитина 2013 р. н.); Ямницька ТГ - захворіло 4 людини, всі бактеріовиділювачі; населені пункти Івано-Франківської ТГ (ті, що перейшли з Тисменицького району) - захворіло 4 людини, всі бактеріовиділювачі.
Статистика невтішна, особливо коли хворіють діти, тому слід пам´ятати про основні профілактичні заходи:
- обов'язкова вакцинація новонароджених на 3-5 день у пологовому будинку;
- туберкулінодіагностика дитячого населення з груп ризику.
Профілактичні медичні огляди обов´язково щороку повинні проходити: - підлітки;
-
декретоване населення (вчителі, медики, сфера обслуговування);
-
групи медичного ризику ( цукровий діабет, хронічні захворювання легень та ін.);
-
особи, що відбувають покарання – під час прибуття до установи та за місяць до звільнення;
-
інші категорії населення -1 раз на два роки.
Важливим є раціональне харчування, правильне поєднання праці та відпочинку, здоровий спосіб життя.
Будьте пильними до найменших симптомів, не відкладайте візит до лікаря, бо лише здоров´я має найвищу цінність!
Лікар-епідеміолог Світлана Гаврилко
18 березня 2022 р.
ДЕЗИНФЕКЦІЯ ЯК СПОСІБ ЗБЕРЕГТИ ЗДОРОВ'Я!
Важливу роль для здоров'я людини відіграє проведення дезінфекції, яка спрямована на попередження виникнення та розповсюдження інфекційних захворювань серед населення, таких як туберкульоз, вірусний гепатит, грип, гострі кишкові, грибкові та інші інфекції.
Дезінфекція - комплекс заходів, спрямованих на видалення з об’єктів патогенних мікроорганізмів (бактерій та їх токсинів, вірусів, рикетсій, найпростіших, грибів тощо).
Розрізняють два види дезінфекції - осередкову і профілактичну.
Профілактична дезінфекція проводиться при відсутності виявлених джерел інфекції, але припускаючи їх наявність. Її проводять у лікувально-профілактичних, дитячих закладах, в місцях загального користування, на харчових та виробничих об’єктах, у банях, перукарнях та ін.
Мета— знизити забрудненість об’єктів зовнішнього середовища, тим самим зменшити ризик зараження людей. Проводиться постійно або періодично, в деяких випадках вона носить разовий характер.
Осередкову дезінфекцію проводять в епідемічних осередках інфекційного захворювання. Мета-попередження зараження осіб, які оточують хворого і попередження виносу збудника за межі вогнища. В залежності від умов проведення розрізняють поточну (при наявності джерела інфекції) і заключну (після видалення джерела) дезінфекцію.
Поточну дезінфекцію проводять безперервно протягом усього заразного періоду. Вона проводиться у квартирних осередках, в лікарнях, в ізоляторах.
В залежності від місця знаходження хворого поточну дезінфекцію здійснюють проінструктовані особи, що доглядають за ним або медичні працівники.
Заключна дезінфекція проводиться після госпіталізації, одужання чи смерті хворого. При хронічних інфекціях (туберкульоз) після переїзду хворого на нове місце проживання. Заключна дезінфекція, як правило, проводиться одноразово силами співробітників Центрів контролю та профілактики хворіб, медичним персоналом ЛПЗ, дитячих установ, а також проінструктованими особами. В осередках карантинних інфекцій персонал забезпечується ще й спеціальним захисним одягом.
При дезінфекції використовують фізичні та хімічні засоби знезараження.
До фізичних засобів належать механічні, термічні і променеві дезінфікуючі середники.
Механічні засоби - чищення, вологе прибирання, прання, витрушування та ін. Цими засобами можна звільнити багато речей і поверхонь від пилу і бруду, а відтак - від значної кількості мікроорганізмів.
За допомогою побутового пиловсмоктувача разом з пилюкою видаляється до 98 % мікробів. При провітрюванні помешкань протягом 15 хв кількість мікроорганізмів у повітрі різко зменшується, а через 30 хв вони майже відсутні. Провітрювання має велике значення при профілактиці грипу, кору, вітряної віспи, краснухи й інших інфекційних хвороб, збудники яких передаються крапельним шляхом і нестійкі у повітрі. Термічні і променеві засоби - це використання високої або низької температури, висушування, ультразвуку, струмів ультрависокої частоти (УВЧ), а також надвисокочастотного (НВЧ), радіоактивного опромінення, освітлення ультрафіолетовими лампами, що мають бактерицидну дію (від лат. caedo - убиваю).
Кип’ятіння застосовують для знезараження посуду, предметів догляду за хворими, білизни, іграшок. Знезаражуюча дія кип’ятіння посилюється при додаванні у воду соди або мила.
Пастеризація - це прогрівання харчових продуктів до температури 70-80 °С протягом 30 хв або до 90 °С протягом 3 с, що призводить до загибелі вегетативних форм мікробів, але не знищує їх спор.
Висушування іноді може використовуватися саме такий спосіб дезінфекції, оскільки деякі патогенні мікроорганізми під впливом тривалого висушування гинуть.
Сонячне світло, ультрафіолетові промені (бактерицидні лампи) використовують для зниження бактерійного забруднення повітря і поверхонь.
Хімічний метод дезінфекції базується на використанні хімічних речовин та їх поєднанні з мийними засобами.
Найчастіше вдаються до вологого методу дезінфекції з використанням дезрозчинів або аерозолів. Зануренням у розчини обробляють білизну, посуд, іграшки, зрошенням - стіни, меблі, протиранням - картини, поліровані речі. Аерозолі застосовують насамперед для знезараження повітря і поверхонь.
Спеціалістами Богородчанського відділу ДУ «Івано-Франківський ОЦКПХ МОЗ» проводиться дезінфекція вологим методом шляхом розпилення в усіх осередках інфекційних захворювань, за потреби можлива профілактична дезінфекція приміщень (за письмовим запитом керівника установи).
Наше населення повинно проживати в безпечних умовах, щоб зменшити навантаження на медичну систему та зберегти власне здоров´я !
Лікар- епідеміолог Богородчанського
відділу ДУ « Івано-Франківський ОЦКПХ МОЗ» Світлана ГАВРИЛКО
16 березня 2022 р.
ПАНДЕМІЯ COVID-19 УСЕ ЩЕ ТРИВАЄ
Вакцинація — це єдиний спосіб захистити себе від тяжких наслідків хвороби і смерті.
В Івано-Франківській області вакцина проти СОVID-19 доступна у будь-якому закладі охорони здоров’я і всі, хто вимушено покинув місце постійного проживання через військову агресію Російської Федерації, можуть звертатися до медиків в місцях тимчасового розміщення.
Також в цей час багато громадян України шукають притулок за кордоном. У багатьох країнах досі діють певні обмеження через пандемію COVID-19. Якщо ви ще не вакциновані проти коронавірусу, ви можете зробити щеплення в тій країні, де плануєте перебувати.
МОЗ України надає інформацію як вакцинуватись проти COVID-19 в різних країнах:
Польща
Доступні вакцини: Johnson&Johnson (однодозна);
Moderna (дві дози з інтервалом у 28 днів);
Oxford/AstraZeneca (дві дози з інтервалом у 28 днів);
Pfizer/BioNTech (дві дози з інтервалом у 21 день).
Повний курс щеплення в Польщі вважається дійсним через 14 днів після введення останньої дози вакцини.
Необхідні документи:
- документ, що посвідчує особу. Наприклад, паспорт, тимчасове посвідчення особи іноземця (TZTC).
Процедура реєстрації.
Зверніться до найближчої поліклініки, напишіть заяву та станьте на облік. У реєстратурі вам нададуть контактні дані терапевта, інформацію про медичні послуги.
Лікар видає направлення на вакцинацію через додаток salon.gov.pl. У полі «Дані пацієнта» (Dane pacjenta) треба вибрати «Інший ідентифікатор» (Inny identyfikator) (замість «Номер PESEL») та ввести номер документа, яким користується іноземець.
Маючи електронне направлення, ви можете зареєструватися на вакцинацію одним із двох способів: за телефоном довіри 989;
безпосередньо у зручному для вас пункті вакцинації.
Під час реєстрації не забудьте зазначити номер документа, вказаний на електронному направленні!
Румунія
Доступні вакцини: Johnson&Johnson (однодозна);
Moderna (дві дози з інтервалом у 28 днів);
Oxford/AstraZeneca (дві дози з інтервалом у 28 днів);
Pfizer/BioNTech (дві дози з інтервалом у 21 день).
Повний курс щеплення в Румунії вважається дійсним через 14 днів після введення останньої дози вакцини.
Необхідні документи: - закордонний паспорт;
- на місці вакцинації заповнити анкету з особистими даними (прізвище та ім'я, номер паспорта, країна).
Процедура реєстрації.
На офіційному сайті уряду Румунії vaccinare-covid.gov.го ви знайдете карту всіх пунктів вакцинації – з точною адресою та інформацією про наявні вакцини.
Словаччина
Доступні вакцини: Johnson&Johnson (однодозна);
Moderna (дві дози з інтервалом у 28 днів);
Oxford/AstraZeneca (дві дози з інтервалом у 28 днів);
Pfizer/BioNTech (дві дози з інтервалом у 21 день);
Sputnik V (дві дози з інтервалом у 21 день-3 місяці).
Повний курс щеплення в Словаччині вважається дійсним через 14 днів після введення останньої дози вакцини.
Необхідні документи: документ, що посвідчує особу.
Процедура реєстрації.
Деталі реєстрації доступні на сайті: https://vakcinacia.nczisk.sk/registracia.
Сайт доступний лише на території Словаччини, тобто в Україні він не відкривається.
Також деталі щодо вакцинації доступні за номером: +421 2 32 353 030.
Молдова
Доступні вакцини: Johnson&Johnson (однодозна);
Oxford/AstraZeneca (дві дози з інтервалом у 28 днів);
Pfizer/BioNTech (дві дози з інтервалом у 21 день);
Sinopharm/Beijing (дві дози з інтервалом у 3-4 тижні);
Sputnik V (дві дози з інтервалом у 21 день-3 місяці).
Повний курс щеплення в Молдові вважається дійсним через 14 днів після введення останньої дози вакцини.
Деталі вакцинації іноземців наразі невідомі.
Дізнатись більше можна за номером гарячої лінії Міністерства охорони здоров’я Молдови 0 800 12300.
Угорщина
Доступні вакцини: Johnson&Johnson (однодозна);
Moderna (дві дози з інтервалом у 28 днів);
Oxford/AstraZeneca (дві дози з інтервалом у 28 днів);
Pfizer/BioNTech (дві дози з інтервалом у 21 день);
Sinopharm/Beijing (дві дози з інтервалом у 3-4 тижні);
Sputnik V (дві дози з інтервалом у 21 день-3 місяці).
Повний курс щеплення в Угорщині вважається дійсним через 14 днів після введення останньої дози вакцини.
Необхідні документи: - документ, що посвідчує особу.
Процедура реєстрації.
Іноземці можуть зареєструватись на урядовому сайті про щеплення https://vakcinainfo.gov.hu/
Чехія
Доступні вакцини: Johnson & Johnson (однодозна);
Pfizer/BioNTech (дві дози з інтервалом у 21 день);
Moderna (дві дози з інтервалом у 28 днів);
Oxford/AstraZeneca (дві дози з інтервалом у 28 днів);
Вакцина від Novavax (дві дози з інтервалом у 3-4 тижні).
Повний курс щеплення в Чехії вважається дійсним через 14 днів після введення останньої дози вакцини.
Необхідні документи: - документ, що посвідчує особу;
- гроші.
ВАЖЛИВО: вакцинація у Чехії для іноземців платна і коштує орієнтовно 400 крон/15 євро (ціна залежить від пункту вакцинації).
Процедура реєстрації.
Дізнатись про розташування пунктів щеплень можна тут https://registrace.mzcr.cz/samoplatci.
А записатись на вакцинацію тут https://registrace.mzcr.cz/.
(Використано матеріали з сайту МОЗ України)
28 лютого 2022 р.
ПАМ'ЯТКА
ДІЇ НАСЕЛЕННЯ ПРИ ВИНИКНЕННІ ХІМІЧНОЇ НЕБЕЗПЕКИ
Під хімічною аварією розуміється порушення технологічних процесів на виробництві, пошкодження трубопроводів, ємностей, сховищ, транспортних засобів при здійсненні перевезень і т.п., що призводять до викиду або протоки аварійно-хімічно небезпечних речовин (АХОВ) в атмосферу в кількостях, що становлять небезпеку масового ураження людей та тварин.
ЦЕ ПОТРІБНО ЗНАТИ
-
який хімічно небезпечний об'єкт розташований у районі Вашого перебування
-
які небезпечні хімічні речовини він використовує
-
які засоби захисту найефективніші
-
який вид хімічної зброї був застосований (при можливості)
При викинені надзвичайної ситуації хімічного характеру можуть діяти кілька факторів, що вражають (пожежі, вибухи, хімічне зараження місцевості та повітря та ін.). Найбільш ймовірні отруєння хлором, аміаком та виробничими сполуками.
Ознаки отруєння хлором
Спостерігається різкий біль у грудях, різь в очах, сльозотеча, задишка, сухий кашель, блювання, порушення координації рухів та поява бульбашок на шкірі.
Ознаки отруєння аміаком
Почастішання серцебиття і пульсу, збудження, можливі судоми, ядуха, різь в очах, сльозотеча, нежить, кашель, почервоніння і свербіж шкіри. У певних умовах за отруєння можливий смертельний результат.
ЦЕ ПОТРІБНО ПАМ'ЯТАТИ
При небезпеці отруєння АОХВ необхідно:
• швидко вийти з району зараження поперек повітряного потоку (вітру) отруєння;
• у разі ураження аміаком сховатися на нижніх поверхах захищеної споруди;
• у разі ураження хлором піднятися на верхні поверхи будівель;
• вийшовши із зони ураження в чисте приміщення герметизуйте його;
• використовуйте протигази всіх типів, за їх відсутності - ватно-марлеві пов’язки, змочені водою або краще 2-5% розчинами питної соди (при ураженні хлором), оцтової або лимонної кислоти (при ураженні аміаком).
За небезпеки отруєння на вулиці необхідно швидко вийти з району зараження, використовувати змочені водою матеріали, а при можливості - сховатися в захисних спорудах.
Якщо Ви знаходитесь вдома, потрібно щільно закрити вікна і двері, вимкнути нагрівальні прилади, газ. Шматками матерії, змоченим содовим розчином, провести герметизацію вікон та дверей, відійти та чекати повідомлень про подальші дії.
ЦЕ ПОТРІБНО ВМІТИ
Надання першої медичної допомоги при отруєнні хлором
Постраждалого необхідно негайно вивести на свіже повітря, щільніше вкрити і дати подихати парами води або аерозолем 0,5% розчину питної соди протягом 15 хвилин. Не дозволяйте потерпілому пересуватися самостійно.
Транспортувати постраждалого можна лише у лежачому положенні. У разі необхідності - зробити штучне дихання способом «рот в рот».
Основним засобом боротьби з хлором є вода.
Надання першої медичної допомоги при отруєнні аміаком
Постраждалого слід негайно винести на свіже повітря.
Транспортувати потерпілого необхідно у лежачому положенні. Забезпечити тепло та спокій, дати зволожений кисень.
28 лютого 2022 р.
ПАМЯТКА
ДІЇ НАСЕЛЕННЯ ПРИ ВИНИКНЕНІ РАДІАЦІЙНОЇ/ЯДЕРНОЇ АВАРІЇ
Радіаційна аварія - це порушення правил безпечної експлуатації ядерно-енергетичної установки, обладнання або пристрою, при якому відбувся вихід радіоактивних продуктів або іонізуючого випромінювання за межі їх безпечної експлуатації, що призводить до опромінення населення та забруднення навколишнього середовища.
Основними вражаючими факторами таких аварій є радіаційний вплив та радіоактивне забруднення.
Аварії можуть супроводжуватися вибухами та пожежами.
Радіаційний вплив на людину полягає у порушенні життєвих функцій різних органів (головним чином органів кровотворення, нервової системи, шлунково-кишкового тракту) та розвитку променевої хвороби під впливом іонізуючих випромінювань).
Радіоактивне забруднення викликається впливом альфа-, бета- та гамма-іонізуючих випромінювань і обумовлюється виділенням при аварії непрореагованих елементів та продуктів поділу ядерної реакції (радіоактивний шлак, пил, уламки ядерного продукту), а також утворенням різних радіоактивних матеріалів та предметів (наприклад, ґрунту) внаслідок їхнього опромінення.
ЯК ДІЯТИ ПРИ ОПОВІЩЕННІ ПРО РАДІАЦІЙНУ АВАРІЮ
Перебуваючи на вулиці, негайно захистіть органи дихання хусткою (шарфом). Прийшовши додому, помістіть верхній одяг та взуття у пластиковий пакет, прийміть душ. Закрийте вікна та двері. Увімкніть телевізор та радіоприймач для отримання додаткової інформації про аварію.
Загерметизуйте вентиляційні отвори, щілини на вікнах (дверях) і не підходьте до них без потреби. Зробіть запас води у герметичних ємностях. Відкриті продукти загорніть у поліетиленову плівку та помістіть у холодильник (шафу). Для захисту органів дихання використовуйте респіратор, ватно-марлеву пов'язку або підручні вироби з тканини, змочені водою для підвищення їх властивостей, що фільтрують.
При отриманні вказівок через ЗМІ проведіть йодну профілактику, приймаючи протягом 7 днів по одній таблетці (0,125 г) йодистого калію, а для дітей віком до 2-х років – частина таблетки (0,04 г). За відсутності йодистого калію використовуйте йодистий розчин: три-п'ять крапель 5% розчину йоду на склянку води, дітям до 2-х років – одну – дві краплі.
ЯК ДІЯТИ НА РАДІОАКТИВНІЙ МІСЦЕВОСТІ
Для попередження або ослаблення впливу на організм радіоактивних речовин дійте так:
-
виходьте з приміщення лише у разі потреби, використовуючи при цьому респіратор, плащ, гумові чоботи та рукавички;
-
на відкритій місцевості не роздягайтеся, не сідайте на землю і не куріть, виключіть купання у відкритих водоймах та збирання лісових ягід, грибів;
-
територію біля будинку періодично зволожуйте, а в приміщенні щодня проводите ретельне вологе прибирання із застосуванням миючих засобів;
-
перед входом до приміщення вимийте взуття, витрушіть та почистіть вологою щіткою верхній одяг;
-
воду вживайте лише з перевірених джерел;
-
ретельно мийте перед їжею руки і полощіть рот 0,5% розчином питної соди.
Дотримання цих рекомендацій допоможе уникнути променевої хвороби і негативного впливу на організм внаслідок впливу іонізуючого випромінення.
Повідомляємо,що спеціалісти Богородчанського відділу ДУ «Івано- Франківський центр контролю та профілактики хвороб МОЗ» з 25.02.2022 року проводять щоденний моніторинг контрольного рівня потужності еквівалентної дози зовнішнього гамма- випромінювання на території Богородчанської ТГ. Перевищень допустимих рівнів ПЕД не зафіксовано. Моніторинг буде продовжуватись і надалі, про що інформуватимемо населення.
17 лютого 2022 р.
ЯКІСНА ПИТНА ВОДА - ЗАПОРУКА ДОБРОГО ЗДОРОВ’Я
Вода – найбільш поширена речовина в біосфері, яка займає виключно важливе значення в природі. Протягом життя ми споживаємо в середньому 75 тонн питної води. У рідкому середовищі відбуваються процеси травлення і засвоєння організмом поживних речовин. Завдяки воді з організму виводяться шкідливі продукти обміну - сеча, піт, а з ними шкідливі речовини і токсини.
У зв’язку з цим до питної води ставлять високі вимоги щодо її безпеки та якості для здоров’я людини. Гігієнічна роль води полягає в тому, щоб органолептичні, хімічні та бактеріологічні показники відповідали вимогам державного стандарту. В іншому разі - неякісна або забруднена вода може бути фактором передачі різних інфекційних хвороб: черевний тиф, холера, дизентерія, вірусний гепатит А, гельмінтози та ін..
Згідно з державним стандартом питна вода має відповідати таким гігієнічним вимогам:
-
бути безпечною в епідемічному відношенні – не містити патогенних збудників, яєць та личинок гельмінтів, тощо;
-
мати нешкідливий хімічний склад – не містити токсичних речовин, радіоактивних речовин та залишків солей, здатних негативно впливати на здоров’я людей;
-
мати сприятливі органолептичні властивості - бути прозорою, безбарвною, без присмаків і запаху, не містити видимих домішок.
Якість води регламентується різними нормативними документами, основними з яких є:
-
Закон України «Про питну воду та питне водопостачання» від 10.01.2002 р. № 2918-ІІІ;
-
ДСанПіН 2.2.4-171-10 «Гігієнічні вимоги до води питної, призначеної для споживання людиною»
Особливу увагу слід звернути на питну воду громадських та приватних криниць, оскільки на практиці вона не завжди виявляється придатною для споживання. Забруднити питну воду можуть весняні паводки і дощі, танення снігу, грунтові та стічні води, різні агрохімікати, що так активно використовуються в сільському господарстві.
Протягом 2021 року санітарно-гігієнічною лабораторією Богородчанського відділу ДУ «Івано- Франківський обласний центр контролю та профілактики хвороб МОЗ України» було досліджено 117 проб води питної на фізико-хімічні показники з індивідуальних шахтних колодязів, з них 11 проб не відповідали вимогам ДСанПіН 2.2.4-171-10, що становить 9,4 % від загальної кількості проб, із 21 проби води питної з громадських каптажів - відсоток нестандартних проб складає 4,8 %. Нестандартні проби води питної фіксувалися також із локальних водопроводів району – із 140 досліджених проб на фізико-хімічні показники – 19 не відповідають вимогам ДСанПіН 2.2.4-171-10, що становить 13,6 % .
Питну воду необхідно контролювати з певною періодичністю, залежно від кількості абонентів та виду постачання (централізоване, нецентралізоване). Вміст шкідливих речовин у воді як централізованого, так і нецентралізованого водопостачання не повинен перевищувати гранично допустимих норм, вказаних у ДСанПіН 2.2.4-171-10. Відповідно до визначеного вмісту шкідливих речовин у воді, потрібно усувати їх наявність шляхом дезінфікування води в колодязях, очистки самих колодязів, а також встановлення фільтрів для води. Це дає змогу споживачеві отримати питну воду якісну й цілком корисну для здоров’я.
Щоб попередити інфікування через питну воду, необхідно дотримуватись елементарних правил:
-
для пиття найкраще використовувати бутильовану воду;
-
воду для споживання, приготування їжі та господарських потреб - брати тільки з тих джерел, які періодично перевіряються лабораторним способом;
-
не пити воду з водопроводів, призначених для технічних цілей;
-
кип’ятити воду, взяту з відкритої водойми для пиття, миття фруктів, ягід чи посуду ( хвороботворні організми здатні протягом місяця і навіть більше жити і розмножуватися у воді).
-
не вживати воду з випадкових джерел;
З метою попередження виникнення спалахів гострих кишкових інфекцій та інфекційних захворювань серед населення району пропонуємо своєчасно проводити очистку та дезінфекцію джерел водопостачання, дотримуватись санітарних розривів при виборі ділянки для облаштування колодязів. Це допоможе зберегти відповідну якість води в криницях та відмінний стан вашого здоров’я!
Варто періодично проводити контроль безпечності та якості питної води. Для цього пропонуємо громадянам звернутися до Богородчанського відділу Івано- Франківського районного відділу ДУ « Івано- Франківський обласний центр контролю та профілактики хвороб МОЗ України» за адресою : смт Богородчани, вул. Петраша, 8 санітарно-гігієнічна лабораторія, тел.(03471)2 17 36 або до іншої акредитованої лабораторії, з метою проведення лабораторних досліджень якості питної води).
Завідувач санітарно- гігієнічної лабораторії Олександра ВАСИЛИК